Случаи рождения больных детей из за токсоплазмоза
3 февраля 2017, 10:52 Эксперт статьи: Блинова Дарья Дмитриевна 0 833
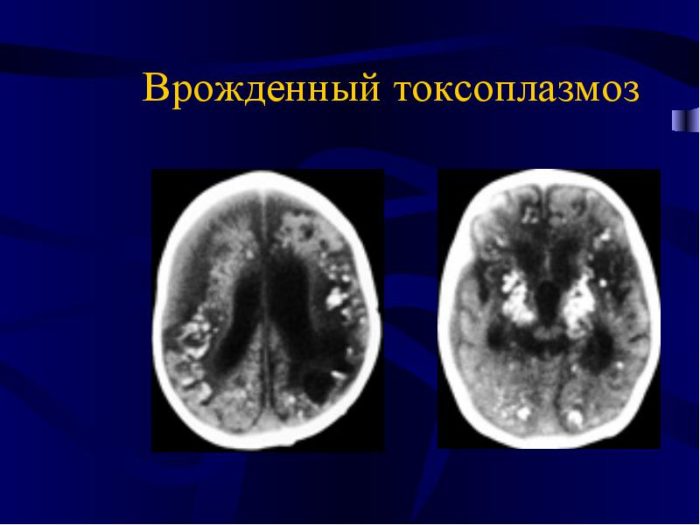
Внутриутробным токсоплазмозом называют серьезный недуг, который возникает при инфицировании организма возбудителем Toxoplasma gondii. Врожденный токсоплазмоз достаточно распространенный недуг, количество больных новорожденных составляет примерно 1—5%. Само инфицирование происходит еще в утробе матери. Чаще заражение происходит в третьем триместре беременности, но самым опасным является первый триместр, когда происходит закладка жизненно важных органов малыша.
Что это такое?
Токсоплазмозом у новорожденного называют заражение ребенка внутриклеточным паразитом токсоплазмой. Это происходит при контакте матери в период вынашивания ребенка с домашними животными-носителями описываемого недуга. Инфекция крайне опасна, так как появляются некрозы с фиброзами, происходит кальцификация тканей зараженного организма.
Если внутриутробным токсоплазмозом будущая мама заразилась на начальном сроке вынашивания ребенка, то, скорее всего, произойдет самопроизвольное прерывание беременности. Редко получается избежать выкидыша, но ребенок в таком случае рождается с серьезными отклонениями. Поэтому акушеры практически в один голос рекомендуют беременность прерывать.
Современная медицина, конечно, на сегодняшний день способна вылечить многие заболевания. Но она не творит чудеса, и вылечить врожденный токсоплазмоз, приобретенный в первые недели беременности, невозможно. Когда заражение произошло в последний триместр беременности, то ребенок рождается раньше предварительной даты родов — примерно на 38-й неделе.
Главной причиной заболевания матери и ее плода являются контакты с домашними животными, особенно с кошками. К другим путям заражения относят:
- Присутствие в рационе зараженных продуктов, которые не прошли нужную термическую обработку. Особенно опасна свинина.
- Заражение от распространителей инфекции. Опасны такие насекомые, как комары или мухи.
- Плохая гигиена беременной. Например, когда после уборки кошачьего туалета или контакта с землей, где ходит домашнее животное, будущая мама не помыла руки. Тогда попадание паразитов в организм неизбежно.
- Через кровь или открытую рану (при переливании крови или пересадки органов). К счастью, процент таких заражений крайне мал.
Обычно врожденный токсоплазмоз у новорожденных начинает проявляться уже в первые месяцы жизни крохи. Одним из распространенных симптомов внутриутробной инфекции у новорожденных является наличие проблем с глазами, вплоть до развития слепоты. Присутствуют патологии центральной нервной системы, не полностью развиваются головной и спинной мозг. Происходит дисфункция внутреннего уха, которая сопровождается проблемами со слухом. Часто при внутриутробном токсоплазмозе наблюдается отклонения в физическом здоровье ребенка: отставание в росте в сравнении со сверстниками, ухудшение аппетита либо его полное отсутствие.
Бывают случаи, что врожденный токсоплазмоз не проявляется на ранних этапах жизни у грудного ребенка, а происходит это уже в подростковом возрасте. Но зачастую в первые недели развития крохи появляются такие симптомы:
- сыпь на коже;
- повышенная температура;
- высокое внутричерепное давление;
- признаки заболевания печени;
- проявления дисфункции других жизненно важных органов.
В будущем к этим проявлениям внутриутробного токсоплазмоза добавляются отставание в психическом развитии, плохая речь, слабоумие, эпилепсия и другие. Именно поэтому крайне важно провести своевременную диагностику и назначить правильную лечебную терапию. Многим больным с этим диагнозом часто назначается химиотерапия.
В чем опасность, и какие последствия?
Врожденный и приобретенный токсоплазмоз несет в себе массу проблем со здоровьем у новорожденных и детей постарше. Например:
Диагностика
Диагностировать заболевания можно внутриутробно и/или уже в новорожденного. Внутриутробную диагностику именуют дородовой либо пренатальной. В этом случае происходит забор крови плода, а также амниотической жидкости. Дополнительно проводится исследование на наличие антител на токсоплазмы у матери и ее ребенка. С целью изучения состояния нервной системы у еще не рожденного малыша назначается УЗИ.
После рождения малыша у врачей больше возможностей для определения/подтверждения диагноза и своевременного лечения. Проводятся такие исследования:
- анализ пуповинной крови на наличие антител к инфекции;
- компьютерная томография и МРТ, проводимые для изучения деятельности головного мозга;
- обследование у невролога;
- консультация офтальмолога;
- комплекс анализов на предрасположенность к TORCH-инфекциям.
Лечение внутриутробного токсоплазмоза
При повторной беременности нет риска заражения токсоплазмозом, так как организм вырабатывает иммунитет к этому недугу.
Можно ли предупредить?
Важный и актуальный вопрос, так как внутриутробная инфекция несет в себе массу отрицательных последствий: существует ли способ предупреждения заражения? Ответ утвердительный. Для этого женщинам, которые планируют вынашивать ребенка, или уже находятся в интересном положении рекомендуется сдать анализы на предрасположенность к TORCH-инфекциям. Самыми уязвимыми считаются обладатели домашних животных. Для профилактики стоит периодически проверять питомцев на наличие паразитов, а систематически давать таблетки от глистов. А еще лучше ограничить общение с питомцами, если только женщина не жила в непосредственной близости с кошками (в этом случае у нее вырабатывается иммунитет).
Следует обратить внимание на рацион. Употреблять только термически обработанные продукты. Придерживаться правил личной гигиены, мыть руки с антибактериальным мылом, особенно после контакта с животными, кушать только хорошо очищенные фрукты и овощи. И при малейших проявлениях симптомов заболевания у беременной нужно обратиться к доктору, который назначит эффективное лечение. Это поможет минимизировать риски заражения плода.
Похожие темы научных работ по клинической медицине , автор научной работы — Зуева Г. П., Артымук Н. В., Орлов Н. М.
■ СЛУЧАЙ ИЗ ПРАКТИКИ
Г.П. Зуева, Н.В. Артымук, Н.М. Орлов
Кемеровская государственная медицинская академия, Кемеровская областная клиническая больница,
КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО
По данным литературы, частота внутриутробного инфицирования составляет около 10 % всех беременностей и в значительной мере влияет на показатели репродуктивных потерь. Так, частота ранней неонатальной заболеваемости и смертности при внутриутробном инфицировании колеблется от 5,3 до 27,4 %, а мертворождаемость достигает 16,8 %.
При врожденном токсоплазмозе плод инфицируется трансплацентарно. Токсоплазма проникает через плаценту в 40-50 % случаев инфицирования матери во время беременности при отсутствии лечения. Заражение беременных женщин происходит, как правило, во время беременности, может происходить незаметно и остаться неустановленным.
В связи с тем, что заболевание не имеет четких специфических симптомов, отличающих его от других видов внутриутробных инфекций, а также в связи с нередким стертым течением заболевания, клинический диагноз основывается, в основном, на лабораторных методах исследования. Наибольшее клиническое значение имеют иммунологические методы обследования, которые основаны на определении JgM и JgG [1].
Приводим случай собственного наблюдения врожденного токсоплазмоза новорожденного.
Повторнобеременная, повторнородящая К., 17 лет, поступила в областной родильный дом 23 марта 2005 года в 12 часов 50 минут с жалобами на обильные водянистые выделения из половых путей с 5 часов 30 минут 23 марта 2005 года, повышенную двигательную активность плода. На момент поступления регулярной родовой деятельности нет.
Из анамнеза известно, что настоящая беременность 3-я, предстоящие роды — вторые. Первая беременность в 2002 году закончилась самопроизвольным абортом в 8 недель беременности, с последующим выскабливанием полости матки. Вторая беременность закончилась в 2003 году срочными родами, ребенок здоров, масса при рождении 3960 г. В I триместре беременности имели место клинические признаки угрожающего аборта, herpes labialis; по данным ультразвукового исследования — низкая плацентация. Во II триместре в сроке 16 недель беременности регистрировался дрожжевой кольпит, повторное обострение herpes labialis. В 23 недели беременности выявлена гестационная анемия. В течение беременности на TORCH-инфекции не обследована.
При поступлении в родильный дом выставлен диагноз: Беременность 33-34 недели. Дородовое из-литие околоплодных вод. Гестационная анемия. Хроническая фетоплацентарная недостаточность. Хроническая гипоксия плода. Юная повторнородящая. Носитель ВПГ. Хроническая никотиновая интоксикация. Нейроциркуляторная дистония по гипотоническому типу.
При поступлении в экстренном порядке проведено ультразвуковое исследование плода и плаценты. Выявлено увеличение толщины плаценты до 40 мм, определялись эхографические признаки хронической гипоксии плода. Учитывая продолжительность безводного периода (9 часов на момент поступления), с целью профилактики гнойно-септических осложнений начата антибиотикопрофилактика.
Первый период родов осложнился развитием дис-координации родовой деятельности. Коррекция гипер-динамической дисфункции матки проводилась путем острого токолиза внутривенным капельным раствором гинипрала. Обезболивание I периода родов проводилось с применением двусторонней паравертебраль-ной блокады. В родах постоянно проводился постоянный кардиомониторный контроль за состоянием плода, лечение его гипоксии.
В 23 часа 00 мин. диагностирована слабость родовой деятельности при открытии маточного зева 9 см. Принимая во внимание удовлетворительное состояние матери и плода, решено продолжить консервативное ведение родов и начать родостимуля-цию внутривенным капельным введением оксито-цина.
В 23 ч. 55 мин., на фоне инфузии окситоцина со скоростью 16-18 капель в мин., диагностирована преждевременная отслойка нормально расположенной плаценты. Объем кровопотери составил 500 мл. В связи с преждевременной отслойкой нормально расположенной плаценты, отсутствием условий для родоразрешения через естественные родовые пути, принято решение об экстренном родоразрешении путем операции кесарево сечение.
В 0 ч. 7 мин. на операции извлечен живой недоношенный плод мужского пола, массой 2080 г, 46 см, с оценкой по Апгар 4-6 баллов. Плацента располагалась по левой боковой стенке с переходом на заднюю стенку матки. Размеры плаценты 16 х 14 х 1,5 см, с участком отслойки 8 х 7 см. Пуповина длиной 35 см. Новорожденный умер в 1-е сутки жиз-
КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО ТОКСОПЛАЗМОЗА У НОВОРОЖДЕННОГО
ни. Послеродовый период у пациентки протекал без осложнений, на 8-е сутки женщина выписана домой с рекомендациями.
Основной: Врожденный токсоплазмоз с поражением головного мозга (рисунок 1), легких (рисунок 2), сердца (рисунок 3), печени (рисунок 4), селезенки, тимуса, почек (рисунок 5), надпочечников, поперечно-полосатой мускулатуры (рисунок 6).
Сочетанные: Интерстициальная пневмония. Гиалиновые мембраны, ателектаз легких.
Фоновое: Недоношенность 33 недели.
Результат гистологического исследования плаценты:
Незрелая плацента с картиной хронической плацентарной недостаточности по гипертоническому типу и признаками острой ишемии. Воспалительных изменений нет. Токсоплазменные цисты в вартоновом студне пуповины.
Риск для ребенка — высокий по кардиопатии и гипоксическим осложнениям.
Поражение токсоплазмозом головного мозга (токсоплазменные цисты)
Поражение токсоплазмозом сердца (токсоплазменные цисты)
Новорожденный в сроке 33 недели у юной первородящей родился в тяжелом состоянии путем операции кесарево сечение, обусловленной острой гипоксией плода в родах и наличием врожденного токсоплазмоза на фоне генерализации цист — форм возбудителя. В послеродовом периоде развился тяжелый респираторный дистресс-синдром (ателектазы легких, гиалиновые мембраны) с наличием интерстициальной пневмонии и гипоксической кардиомиопа-тии. Смерть наступила через 8 часов после родов от полиорганной недостаточности.
По данным литературы, развитие токсоплазмен-ной инфекции в плаценте сопровождается появлением токсоплазменных цист в строме ворсин хориона, париетальном трофобласте, амнионе, децидуальной ткани. Выраженные патологические изменения в плаценте возникают после разрыва и диссеминации ток-соплазменных псевдоцист, в связи с чем развиваются локальные сосудисто-клеточные реакции в пораженных тканях [2].
Поражение токсоплазмозом легких (токсоплазменные цисты)
Поражение токсоплазмозом печени (токсоплазменные цисты)
с/^т>и^!ііявс7Іузбассе №1(28) 2007
■ КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО ТОКСОПЛАЗМОЗА У НОВОРОЖДЕННОГО
Поражение токсоплазмозом почек (токсоплазменные цисты)
Поражение токсоплазмозом поперечно-полосатой мускулатуры (токсоплазменные цисты)
Токсоплазма наиболее часто проникает к плоду при наличии первичного инфицирования матери во время беременности. Если заражение предшествует беременности, то инфекция передается плоду гораздо реже. Риск поражения плода зависит от вирулентности возбудителя, его исходной локализации и времени инфицирования, а также от состояния иммунной защиты матери и самого плода. При заболевании матери острым токсоплазмозом опасность для плода нарастает по мере увеличения срока беременности, поскольку плацентарный барьер более проходим для токсоплазмы на поздних сроках гестации. Основная опасность токсоплазмоза заключается в спонтанном прерывании беременности и реальной возможности внутриутробной гибели плода. Ребенок может родиться мертвым, больным, первые признаки болезни могут появиться в течение первых недель, месяцев после рождения.
При обнаружении токсоплазменной инфекции у беременной женщины показаны дополнительные диагностические мероприятия, направленные на выявление внутриутробного инфицирования плода. Для этого используют повторные ультразвуковые исследования с целью выявления внутричерепных петри-фикатов, а также для оценки состояния плаценты и печени. Высокой информативной способностью об-
ладает исследование околоплодных вод методом ПЦР. Объективное подтверждение диагноза внутриутробной токсоплазменной инфекции у плода является основанием для прерывания беременности по медицинским показаниям в связи с высоким риском рождения нежизнеспособного ребенка.
Таким образом, наличие токсоплазменной инфекции у пациентки К. привело к тяжелой форме токсоп-лазмоза с поражением всех внутренних органов у новорожденного. Особенностями течения родов у данной пациентки явилось дородовое излитие околоплодных вод и аномалии родовой деятельности (дискоор-динация и слабость), а поражение плаценты токсоплазмами привело в ее отслойке при попытке лечения слабости родовой деятельности введением утеротони-ческих препаратов. Для предупреждения подобных неблагоприятных перинатальных исходов следует отметить необходимость строгого соблюдения стандарта обследования всех беременных на TORCH- инфекции.
1. Перинатальные инфекции: Практическое пособие /Под ред.
А.Я. Сенчука, З.М. Дубоссарской. - М., 2QQ5. - 318 с.
2. Глуховец, Б.И. Патология последа /Б.И. Глуховец, Н.Г. Глуховец. -
Как это исстари ведется
И в жизни происходит сплошь,
Он незаметно подкрадется,
Когда его совсем не ждешь.
И. Иртеньев
Токсоплазмоз - болезнь, возбудитель которой не относится ни к вирусам, ни к бактериям. Вызывает его токсоплазма - широко распространенный в природе "зверь", представитель типа простейших.
Осведомленность населения о том, кто такие простейшие, исчерпывается, как правило, информацией, полученной в средней школе. Безвредная и занимательная инфузория-туфелька - проста, мило шевелит ресничками и не вызывает ничего, кроме симпатии (особенно если не надо объяснять учителю, что там у нее внутри).
Токсоплазма, под микроскопом, тоже вполне симпатична, напоминает, правда, не туфельку, а дольку апельсина, но на этом все положительные сравнения заканчиваются. По-латыни она называется Toxoplasma gondii - в честь живущего то ли в Тунисе, то ли в Алжире грызуна гонди, у которого токсоплазма впервые была обнаружена аж в 1908 году.
С того времени удалось узнать про токсоплазму почти все - как размножается, как происходит передача инфекции, как развивается болезнь. Известны симптомы, способы лечения и профилактики. Но больных токсоплазмозом меньше не становится - может быть потому, что владеют информацией очень немногие. Давайте же вместе присоединимся к узкому кругу посвященных.
Токсоплазма способна размножаться двумя путями - половым и бесполым. В обоих случаях образуется несколько промежуточных форм, и каждая форма имеет свое собственное название. Эти названия даже произносить жутко - невольно создается впечатление, что их (эти названия) специально придумали, для издевательства над студентами-медиками, которые седеют и впадают в депрессию при одной только мысли о том, что на экзамене по микробиологии вытянут билетик со словом "токсоплазмоз".
Не верите - убедитесь сами. Всего две цитаты из учебника микробиологии:
". часть паразитов проникает в эпителиальные клетки кишечника, где происходит процесс шизогонии с образованием 4-30 мерозоитов. После нескольких циклов размножения образуются микрогаметоциты и макрогаметоциты, в результате слияния которых формируется ооциста."
"Внутри ооцисты имеются две спороцисты с четырьмя спорозоитами. В процессе множественного деления возникают мерозоиты. ".
А еще в учебнике пишут про трофозоитов, тахизоитов и брадизоитов.
Ну как? Думаю, комментарии излишни - вот вам и простейшее!
Почему все-таки важно знать, что существуют два пути размножения?
Дело в том, что, размножаясь в кишечнике половым путем, токсоплазмы образуют цисты, весьма устойчивые к факторам внешней среды. Покидая кишечник, они долго сохраняют жизнеспособность, не боятся высушивания, низких и высоких температур и, как следствие, являются источником заражения других организмов. Если же размножение бесполое - болезнь возникает, но "пострадавший" практически не заразен для окружающих (устойчивые цисты не образуются).
Токсоплазмозом болеют многие животные - и дикие, и домашние (собаки, кошки, кролики, обезьяны, свинки, мышки, суслики, куры, голуби и т.д. - всего около 300 видов млекопитающих и 60 видов птиц). Человек тоже болеет. Но. Половое размножение токсоплазм происходит только в кишечнике кошек и других представителей семейства кошачьих.
Это очень важно именно потому, что, заболев токсоплазмозом, ни человек, ни собака, ни курица, ни морская свинка не становятся заразными. Короче говоря, токсоплазмоз - индивидуальная проблема конкретного индивидуума. Этого индивидуума нельзя в буквальном смысле есть поедом (т. е. заниматься каннибализмом; мясо - источник инфицирования), но в остальном с ним (этим индивидуумом) можно целоваться, обниматься, есть из одной тарелки, вступать в половой контакт и при этом вероятность заразиться токсоплазмозом практически равна нулю. Не стоит, разве что, кровь от него переливать да органы пересаживать - хотя и в этом случае "подцепить" болезнь весьма проблематично.
И только кошка - милая, пушистая, нежная и очаровательная - является потенциальным источником и главным распространителем инфекции. И если дитя поиграет в облюбованной кошками песочнице, токсоплазмоз ему (дитю) гарантирован почти на 100%. И если ваша мяукающая любимица хоть иногда покидает стены квартиры, если она хотя бы изредка ест сырое мясо - токсоплазмоз у нее имеется с максимально возможной степенью вероятности.
Информация к размышлению: за 15-20 дней болезни кошка выделяет во внешнюю среду около 2 миллиардов цист, которые сохраняют свою заразность до двух лет!
Заполучить токсоплазмоз можно, отведав мясо, например, инфицированного кролика, барашка, свинки и т.д. Мясо, разумеется, должно быть сырым, ибо малейшая термическая обработка токсоплазму убивает. Люди не часто едят сырое мясо, но лизнуть языком котлетный фарш - дело привычное. А в результате - кошки нет и не было, а токсоплазмоз присутствует.
Еще один способ инфицирования - употребление немытых овощей и фруктов - в садах и огородах, как известно, водится немало представителей славного семейства кошачьих.
Немедленно остановитесь! Не надо выгонять кошку из дома! Не надо вытаскивать ребенка из песочницы! Не надо протирать спиртом яблоки!
Давайте разбираться дальше.
С учетом легкости заражения (и кошек, и немытых фруктов-овощей в нашей жизни предостаточно), не встретиться с токсоплазмой в течение жизни весьма сложно, но ведь больных вокруг нас не очень-то и много. Вот и получается, что на самом деле токсоплазмоз не так страшен, как может показаться на первый взгляд.
Дело в том, что организм нормального человека - будь-то взрослый или ребенок - довольно легко справляется с токсоплазмами. После попадания паразита в желудочно-кишечный тракт возникает сложная ответная реакция, но результат почти всегда предопределен - выработка антител, нейтрализующих токсоплазмы, и формирование стойкого (на всю оставшуюся жизнь) иммунитета.
Интересен тот факт, что даже самое первое заражение, сопровождающееся довольно существенной реакцией иммунной системы, как правило, не приводит к возникновению каких-либо симптомов - человек чувствует себя совершенно здоровым, и, фактически, таковым является.
Логичный вывод - токсоплазмоз не является сколько-нибудь существенной проблемой лишь при одном, но обязательном условии - наличии у человека полноценного иммунитета. Неудивительно, что у больных, например, СПИДом, токсоплазмоз, при инфицировании, развивается почти всегда. Мирно дремавшая в организме токсоплазма, может активизироваться и вызвать тяжелую болезнь, на фоне любых действий (облучение, использование угнетающих иммунитет препаратов) или заболеваний (герпетическая инфекция, цитомегаловирусная инфекция, инфекционный мононуклеоз и т. п.), приводящих к снижению иммунитета.
Хотелось бы обратить внимание на то обстоятельство, что для возникновения токсоплазмоза снижение иммунитета должно быть довольно существенным. Если у дитя регулярно бегут сопли, если врачу "не очень нравится анализ крови", если после очередного ОРЗ удалось "заработать" воспаление легких и т. п. - это еще не повод убиваться, паниковать и общаться с кошкой исключительно в перчатках и противогазе.
Опять-таки, если у человека диагностирован токсоплазмоз, - не просто обнаружена токсоплазма или антитела к ней, а имеются конкретные симптомы болезни - всегда следует направить определенные усилия на поиск причинного фактора, который обусловил столь выраженное снижение иммунной защиты организма. Неудивительно, что обнаруженный токсоплазмоз является серьезным и обязательным основанием для тщательного обследования, прежде всего, на ВИЧ-инфекцию (вирус иммунодефицита человека - возбудитель СПИДа).
Коль скоро мы упомянули симптомы болезни, заметим, что они не специфичны (кроме поражения глаз). Т. е. нет определенного клинического признака, позволяющего с уверенностью диагностировать именно токсоплазмоз. Токсоплазма с током крови разносится из кишечника и в лимфатические узлы, и во внутренние органы, поражает нервную систему - понятно, что симптомы могут быть самыми разнообразными.
Чаще всего симптоматика ограничивается небольшим увеличением лимфоузлов (как правило, шейных). Может быть повышение температуры тела, увеличение печени и селезенки, фарингит. В более тяжелых случаях развивается воспаление легких, поражается головной мозг (энцефалит), внутренняя оболочка сердца (эндокардит), возможно специфическое поражение органа зрения - воспаление сетчатки и сосудистой оболочки глаза (токсоплазмозный хориоретинит) и (или) воспаление сосудистой оболочки глазного яблока (токсоплазмозный увеит).
При значительном снижении иммунитета проявления болезни крайне серьезные - наиболее часто развивается очень тяжелое поражение головного мозга (некротизирующий энцефалит), не редкость эндокрадит и пневмония.
Подведем предварительные итоги.
Токсоплазмоз - широко распространенное заболевание человека и животных. В подтверждение этого приведем тот факт, что до 70% населения может быть инфицировано токсоплазмой, а 50% - это почти норма. При этом 99,99. % из числа инфицированных никогда не испытывали, не испытывают и вряд ли когда-нибудь что-либо нехорошее в этой связи испытают.
Теперь самое главное.
Реальную, действительно реальную, действительно вероятную и очень (!) серьезную опасность токсоплазмоз представляет тогда, когда женщина, ранее не контактировавшая с токсоплазмой, инфицируется во время беременности. Эта опасность распространяется не на беременную, а на плод. Токсоплазма способна проникать через плаценту и вызывать болезнь у еще не родившегося ребенка. Тяжесть поражения плода тесно связана со сроками беременности - чем моложе плод, тем тяжелее болезнь, которая называется врожденным токсоплазмозом. Тяжесть заболевания (особенно при заражении в первые три месяца беременности) бывает настолько велика, что происходит гибель плода. Но чаще ребенок рождается с очень тяжелыми поражениями нервной системы (прежде всего головного мозга), глаз, печени, селезенки.
Существенное значение имеет и тот факт, что проницаемость плаценты для токсоплазм изменяется - она (проницаемость) тем выше, чем больше срок беременности. Так, при инфицировании в первые три месяца беременности вероятность того, что плацента "не справится" и токсоплазма поразит плод, составляет около 15%. Во втором триместре риск возрастает до 25%, в третьем - почти 70%.
Врожденный токсоплазмоз имеет разные формы, иногда его проявления после рождения ребенка отсутствуют (точнее не обнаруживаются), а в дальнейшем нарушения зрения и умственная отсталость (часто весьма выраженная) расставляют печальные диагностические точки над i.
Если во время беременности у женщины диагностируется заражение токсоплазмой, то, разумеется, проводится экстренное лечение. Но врожденный токсоплазмоз весьма трагичен по своим последствиям. И, как это ни грустно, любое лечение лишь уменьшает вероятность крайне тяжелого поражения плода (примерно в два раза), но вовсе не гарантирует, что все будет хорошо. Шансов родить полноценного человека очень немного - руки и ноги у такого ребенка будут, но надежд на неповрежденный головной мозг и нормальные глаза - почти нет.
Утешает лишь тот факт, что токсоплазмозное поражение плода может быть лишь один раз (лишь при одной беременности). Все последующие дети уже будут надежно защищены образовавшимися антителами.
Не удивительно, что токсоплазмоз у беременных, с учетом полной бесперспективности лечения родившегося ребенка, рассматривается как прямое показание к ее (беременности) прерыванию, разумеется, с согласия самой беременной.
Природа и сама активно заботится о том, чтобы рождения не допустить, при раннем заражении почти всегда происходит выкидыш. Но при угрозе срыва врачи сейчас могут сохранить почти любую беременность, и отсюда очень важно, чтобы на фоне лечения проводилось и соответствующее обследование.
Обследование - это вообще отдельная тема, ибо количество стрессов и угроз срыва, возникших из-за неправильной трактовки результатов, - удивительно велико.
Но на самом деле все не так уж и сложно.
Разработаны множество методов диагностики токсоплазмоза, но наиболее надежным по праву признан иммуноферментный анализ (ИФА). Суть этого метода - определение специфических антител к токсоплазме, при этом не только дается ответ на вопрос - есть они (антитела), или нет, но и определяется их (антител) количество.
Для того чтобы правильно понять результаты ИФА, следует владеть не особо сложными знаниями из области физиологии. Дело в том, что непосредственно после заражения организм начинает вырабатывать особые антитела (иммуноглобулины), которые называются IgM (их еще называют ранними антителами). Сохраняются (и обнаруживаются) они в крови максимум в течение года, но часто и того меньше, а затем исчезают, чтобы больше уже никогда не появится. Вслед за IgM в крови появляются IgG, которые сохраняются в течение всей последующей человеческой жизни.
Нетрудно сообразить, что:
если обнаружен IgM, то человек заразился совсем недавно;
если обнаружен IgG, а IgM отсутствует, то речь идет о том, что человек уже выработал иммунитет к токсоплазме, поскольку заражение произошло в прошлом;
возможны и более сложные для трактовки варианты. Например, обнаружен IgG и небольшое количество IgM. В таком случае исследование повторяют через 2 недели - если количество IgG увеличилось, значит, продолжается активная выработка иммунитета, если осталось на прежнем уровне - значит болезнь уже в прошлом (просто в не очень далеком прошлом).
Трактовка результатов ИФА у новорожденных имеет свою специфику, но, в свою очередь, позволяет ответить на вопрос о наличии или отсутствии врожденного токсоплазмоза.
Теоретически, в цивилизованном обществе, беременность - явление планируемое. И обследование на токсоплазмоз "до того как" - очень желательно и очень целесообразно. Ибо интенсивность профилактических мероприятий очень зависит от того, в каких отношениях с токсоплазмой находится организм будущей матери.
Если обнаружен IgG, так это повод вздохнуть с облегчением, поскольку во время беременности плод будет надежно защищен. Если IgM - "свежее" инфицирование, с зачатием надобно подождать. Если антитела не обнаружены - быть осторожной, твердо усвоить мероприятия по профилактике инфицирования и неукоснительно их соблюдать.
К сожалению, в нашем географическом пространстве планирование беременности скорее исключение, нежели правило. Но знать и понимать значение описанных выше результатов обследования не помешает и во время беременности уже состоявшейся. Только вот при обнаружении IgM уже придется не ждать, а принимать очень ответственные и часто очень неприятные решения.
Упомянутые нами профилактические мероприятия в целом очевидны и логично вытекают из уже описанных способов заражения. В то же время их перечисление может оказаться совсем не лишним (что, по большому счету, справедливо для любой инфекции):
исключить из пищи термически не обработанное мясо;
не пробовать сырой фарш;
не жалея мыла и времени мыть руки после работы с мясом, после работы в поле-огороде;
самым тщательным образом мыть овощи-фрукты, зелень;
обследовать и, если надобно, пролечить, а еще проще - удалить из дома кошку.
Это, так сказать, индивидуальные профилактические мероприятия, позволяющие не имеющей иммунитета женщине защитить плод в течение беременности. В то же время актуальны и действия более глобальные, ставящие своей целью уменьшение распространения токсоплазм в природе. Действия эти самым тесным образом связаны с кошками. Последние делятся на домашних и беспризорных. Домашних лечат и обследуют, уличных отлавливают и, несмотря на протесты любителей животных, пытаются (заведомо безрезультатно) ликвидировать как класс.
В отношении домашней Мурки - полезно исключение из рациона сырого мяса, желательна (обязательна) регулярная дезинфекция ее песочного унитаза.
Поскольку окончательное искоренение беспризорных кошек маловероятно, неплохо обратить внимание на детские песочницы. Теоретически органы санитарного надзора обязаны регулярно исследовать и дезинфицировать песок, но более правильно не надеяться на тетю в белом халате, а организовать покрытие песочниц полиэтиленовой пленкой или деревянными щитами (при появлении детей и отсутствии кошек покрытие можно убрать).
Несколько слов о лечении. Некоторые препараты (антибиотики, сульфаниламиды и др.) обладают выраженной активностью по отношению к токсоплазмам. Количество лекарственных средств не особенно велико, но выбор, тем не менее, есть. И для человека, и для животных разработаны соответствующие схемы лечения, которое обычно длительное - используется несколько курсов и определенные комбинации препаратов.
Эффективность лечения высока лишь при остром токсоплазмозе, но оставляет желать лучшего (мягко говоря) при хронической инфекции, сопутствующем иммунодефиците, внутриутробном инфицировании.
Отсюда и вытекает настоятельная необходимость почаще думать о действиях профилактических. Ибо страшный по своим последствиям врожденный токсоплазмоз удивительно легко предотвратить, а надобно для этого совсем не много - захотеть получить информацию и соблюдать элементарные правила личной гигиены.
Читайте также:


