Прививной случай малярии представляет собой
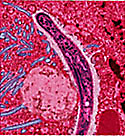
От малярии нет прививки. По некоторым данным у 40% людей на земле есть риск заразиться малярией. По всему миру ежегодно регистрируется от 350 до 500 миллионов случаев этого заболевания.
Малярия забирает больше миллиона жизней каждый год. Касательно детей, малярия занимает 4 место в рейтинге самых летальных заболеваний в развивающихся странах. Так что такое малярия и как предотвратить её распространение?
Малярия: профилактика и факты. Обезопасьте свою семью

Вы наверняка слышали о вспышках малярии в новостях или читали о ней в рекомендациях путешественникам. Но что такое малярия? Есть ли риск заразиться у вас и вашей семьи? Как обезопаситься?
Что такое малярия?
Малярия - это потенциально смертельное заболевания, которое вызывают паразиты, переносимые комарами. Для людей опасны несколько видов таких паразитов: Plasmodium falciparum, Plasmodium vivax, Plasmodium malaria и Plasmodium ovale. Каждый вид вызывает болезнь с немного разными симптомами. Как только такой паразит добирается по кровотоку к печени человека, развивается малярия.
В развитых странах малярия практически ликвидирована, но люди всё равно могут заразиться, особенно при путешествиях в страны с действующими очагами малярии. Некоторые эксперты сообщают, что в Европе и в США, где малярия считалась ликвидированной, с 2010 вновь начали регистрировать случаи малярии. Некоторые учёные полагают, что это происходит из-за глобального потепления и развития туризма. В России малярия была ликвидирована ещё во времена СССР. Но в странах бывшего СССР: в Азербайджане, Таджикистане, Армении, Туркменистане, Узбекистане и Дагестане сохранились остаточные очаги инфекции, там случаи заболевания регистрируются ежегодно. В России малярия в основном завозная, с 2000 по 2010 год зарегистрировано 3998 случаев завозной малярии. Также из-за неконтролируемой иммиграции людей из стран бывшего СССР, начали появляться природные очаги малярии на Кавказе и в Московской области.
В отношении этого смертельного заболевания нельзя быть беспечным.
У здорового человека малярия может проявиться симптомами, похожими на простуду. Однако для детей, у которых нет доступа к медицинской помощи, малярия может привести к осложнениям, из-за чего малярия может стать смертельно опасной. По данным центра по контролю и профилактике болезней в 2013 году было зарегистрировано 198 миллионов случаев малярии по всему миру, и около 500000 человек умерли из-за неё. Большинство смертей насчитывается среди детей в Африке.
Малярия в России и в Мире: Где находятся очаги малярии?
Малярию можно встретить практически везде, особенно большие её очаги находятся в Азии, Африке, Австралии, Центральной Америке, на Ближнем Востоке, на Карибских островах и в Новой Зеландии. Самые смертельные штаммы находятся на Соломоновых Островах, на индийском субконтиненте, в Африке, в Папуа-Новой Гвинеи и на Гаити. Эндемичные регионы по малярии: Сьерра-Леоне, Либерия и Гвинея.
Если вы собираетесь отправиться в страну, где высок риск заразиться малярией, важно знать обо всех возможных опасностях. Если вы собираетесь в такую страну, до путешествия следует поговорить с врачом и пропить курс лекарств для профилактики малярии (который может длиться до 2 недель). На сайте центра по контролю и профилактике заболеваний есть удобная карта, которая показывает, в каких странах риск заразиться малярией наибольший.
Даже если вы остаётесь в России случаи заражения малярией случаются даже у нас в Московской области и на Кавказе, так как её очаги снова начали появляться на территории нашей страны, поэтому опасность может грозить каждому. Везде, где водятся малярийные комары (род Anopheles), там же может появиться и малярия. В России комары этого рода обитают практически на всей территории, кроме самых северных регионов, однако заражение малярией маловероятно, так как лишь на малой части территории России погодные условия подходят для развития малярийного плазмодия.

Путешественники, которые возвращаются из стран, где распространена малярия, могут привезти малярию домой, а местные комары в итоге могут передать её другим людям. В России ежегодно регистрируется около 100 случаев малярии, причём 99% из них - завозные.
Другая причина, по которой люди заражаются малярией, - случайная перевозка комаров. Путешественники в страны, где распространена эта опасная болезнь, могут привезти оттуда в Россию не только фотографии. Комары иногда путешествуют на самолётах или в багаже, как автостопом. Они даже, бывает, переживают такую поездку и могу кусать пассажиров, распространяя заболевание.
Как передаётся малярия?
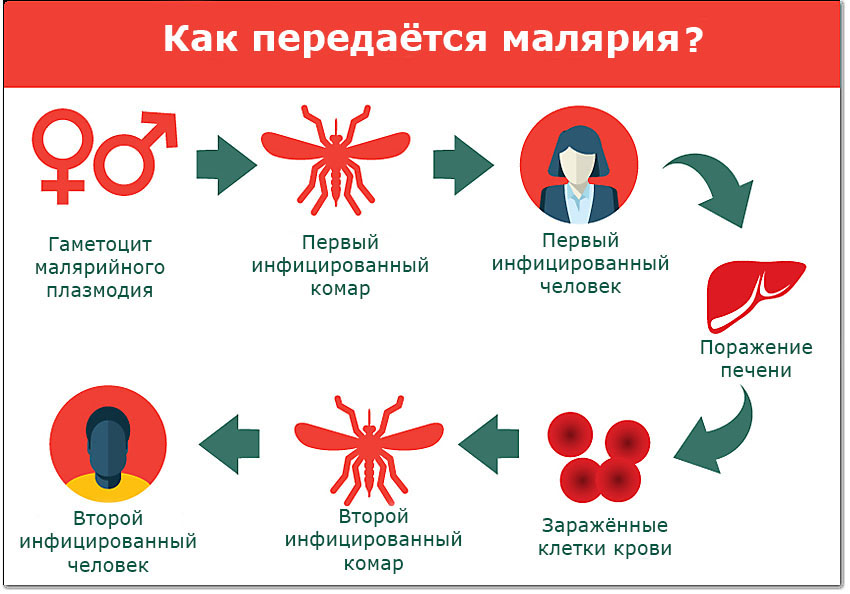
Комары рода Anopheles могут переносить малярийного плазмодия от человека к человеку. Этот процесс выглядит примерно так:
- Инфицированного кусает не заражённый комар. В момент, когда комар пьёт кровь, в его организм попадают гаметоциты (можно сказать, половые клетки) паразита.
- Теперь инфицированный комар кусает кого-то ещё и передаёт паразитов здоровому человеку.
- В организме своего нового носителя, паразиты направляются к печени. Там они могут находиться несколько месяцев или даже год в спящем состоянии. В это время у заражённого может и вовсе не быть симптомов.
- Паразиты растут и развиваются. Как только они достигают зрелости, они выходят из печени в кровоток. Именно в этот момент проявляются первые симптомы малярии.
- Такого человека с малярией может снова укусить здоровый комар. Этот комар снова может передать малярию здоровому человеку, если укусит кого-то ещё. И цикл начинается снова.
Так обычно и распространяется малярия, однако она может передаваться и через грязные иглы. Мать может передать это заболевание своему нерождённому ребёнку. В прошлом даже переливание крови иногда приводило к заражению малярией. Несмотря на то, что трансплантация всё равно считается риском, донорская кровь сегодня тщательно проверяется, и такой вид передачи крайне маловероятен.
Симптомы малярии
По началу малярия может быть похожа на простуду. У пациентов могут проявиться следующие симптомы:
- Озноб
- Головная боль
- Потливость
- Боли в мышцах
- Диарея
- Жар
- Тошнота и рвота
- Общая слабость и дискомфорт
Первые симптомы малярии могут проявиться уже через 6 дней после укуса. В некоторых случаях, однако, симптомы могут развиться через месяц после возвращения из очага малярии.
Если развиваются осложнения, малярия быстро может перейти от простудоподобных симптомов к смертельно опасным. Осложнения могут включать: острую почечную недостаточность, анемию, кому, низкий сахар в крови, проблемы с дыханием и селезёнкой, низкое артериальное давление, желтуху и судорожные припадки.
У пациента с малярией могут сперва появиться лёгкие симптомы, а затем состояние может внезапно серьёзно ухудшиться. Это может быть ужасная боль, проблемы с дыханием или резкие судорожные припадки. Если это произошло, пациенту необходима экстренная медицинская помощь.
После первых симптомов некоторые малярийные паразиты могут оставаться в печени и могут служить причиной рецидивов каждые несколько лет. Если после возвращения из очага малярии, у вас появились даже лёгкие симптомы, лучше обратиться к врачу, так как при малярии вам нужно будет правильное лечение.
Диагностика малярии
Малярию диагностируют с помощью теста крови. Если вас укусил комар там, где малярия распространена, а потом у вас появился жар, лучше обратиться к врачу, который проведёт анализ крови. Такой анализ за несколько минут покажет есть ли у вас малярия и даже какой это вид паразита. Дальше врач проведёт дальнейшие анализы, чтобы понять, затронуло ли заболевание ваши внутренние органы (например, почки или селезёнку).
Если у вас диагностировали малярию, врач предложит вам курс лекарств. Врачи будут наблюдать за вашим состоянием и течением болезни, чтобы не допустить развитие осложнений. Ваш врач посоветует вам, как не передать малярию другим людям, например, не сдавать кровь.
Одна из проблем с диагностикой малярии - это то, что у неё очень неспецифичные первые симптомы. Любой, у кого появился жар или озноб, может предположить, что у него простая простуда. Они скорее решат, что "само пройдёт", и к врачу не пойдут. Даже врачи могут не сразу заподозрить малярию, особенно в России. У нас случаи этого заболевания довольно редкие, поэтому врач может и не назначить анализ на малярию, когда у пациента только симптомы, похожие на простуду.
Малярию легко просмотреть или перепутать с другим заболеванием, а значит, пациенты могут не получить своевременное лечение и распространить малярию дальше. Чтобы помочь врачам, будьте на страже и помните о симптомах малярии. Если вы путешествовали в страну, где малярия - это обычное дело, а потом у вас появился жар, сразу обратитесь к врачу и расскажите, где вы были.
Лечение малярии
Если малярия была диагностирована, важно незамедлительно получить правильную терапию. Без лечения состояние пациента быстро станет хуже. Если разовьются осложнения, малярия может даже привести к смерти. Дети, пожилые и те, у кого есть серьёзные заболевания, имеют повышенный риск не справиться с малярией самостоятельно.
Малярийные паразиты атакуют красные клетки крови, что приводит к сильному жару, который будет трудно понизить. У беременных женщин тоже есть опасность не справиться болезнью, что может привести к рождению ребёнка с низким весом и другим осложнениям.
Если у вас диагностировали малярию, вам скорее всего выпишут одно из следующих лекарств:
- Хлорохин
- Сульфат хинина
- Атовакуон и прогуанил
- Гидроксихлорохин
- Мефлохин
- Хинин
- Хинидин
- Диксициклин
- Клиндамицин
Назначения зависят от вашей истории болезни, симптомов и вида, имеющегося у вас малярийного паразита. При беременности некоторые противомалярийные лекарства и вовсе нельзя принимать.
Большая проблема в лечении малярии состоит в том, что эти паразиты стали устойчивыми к медикаментам, поэтому при лечении иногда приходится менять лекарства, если они не работают или состояние ухудшилось. Врачи обязательно будут работать над вашим лечением, пока не найдут подходящие медикаменты.
Профилактика малярии
От этой болезни нет вакцины, хотя учёные работают над её изобретением. Но учёные сходятся в одном: для профилактики малярии нужно избегать укусы комаров. Чтобы защитить свою семью от малярии, можно предпринять следующее:
Если вы предприняли всё возможное, но вас укусил комар, а после этого у вас появились простудопоодбные симптомы, обязательно сразу же обратитесь к врачу. Если у вас малярия, без лечения, вы можете способствовать распространению этого заболеванию, и ваше здоровье может серьёзно пострадать.
Остановить комаров - лучшая профилактика малярии
Комары - это враг номер один, когда дело касается малярии. Когда экспертов спрашивают: "Как предотвратить заражение малярией?" - большинство отвечает, что лучшее решение - снизить риск укусов комаров. К сожалению, комары повсюду.
Если хотите снизить риск укусов комаров, ниже есть несколько советов, которые могут помочь:

Уберите стоячую воду рядом со своим домом. Дождевые бочки, пруды, лужи, болота и любой предмет, на котором может скапливаться вода, могут стать прекрасным местом для размножения комаров. Если убрать стоячую воду или оградиться от таких мест, количество комаров и количество их укусов значительно снизится.

Хорошо подстригайте растения и траву на участке. Тенистые места с влажной почвой привлекают комаров, также, как и высокая трава. Не забывайте подстригать газон и деревья, чтобы ни один комар не смог спрятаться у вас во дворе.

Используйте методы контроля количества комаров. Пользуйтесь электроловушками, репеллентами или свечи с цитронеллой.

Добавьте дыма. Отдыхая на улице, лучше разжигайте огонь - большинство насекомых не любят дым.

Пользуйтесь ловушками для комаров от Mosquito Magnet. Эти ловушки уменьшают популяцию комаров рядом с вашим домом. В отличие от пестицидов, уничтожители от компании Mosquito Magnet - это нетоксичное и длительное решение проблем с комарами.
В добавок к тому, что комары могут переносить малярию, роящиеся кровососы раздражают, да и могут переносить другие заболевания. Наслаждайтесь летом и защищайте свою семью с помощью уменьшения популяции комаров рядом с вашим домом.
Ловушки от Mosquito Magnet - одно из редких долговременных решений, которое уменьшает популяцию комаров на вашем дворе. Эти уничтожители превращают пропан в углекислый газ (СО2). Ловушки имитируют влажность и температуру человеческого дыхания, которое и привлекает самок комаров. Как только насекомое подлетает к ловушке, его засасывает в сетку внутри ловушки, где оно высыхает и умирает. Так как в ловушку попадают именно самки, популяция комаров постепенно снизится.
Вам понравится меньшее количество укусов комаров и меньшее количество зудящих точек и более низкий риск заразиться трансмиссивными заболеваниями.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Лектор – заведующий кафедрой инфекционных болезней,
д.м.н., профессор Фазылов Вильдан Хайруллаевич
Малярия – это острое инфекционное заболевание человека паразитарной этиологии (простейшие из рода Plasmodium), передающаяся преимущественно через укусы комаров рода Anopheles и проявляющаяся триадой клинических синдромов:
1. Типичный малярийный приступ
1. Более 90 стран из 180 являются эндемичными по малярии. По данным ВОЗ ежегодно в этих странах заболевает 250-300 млн. человек, из них погибает около 2 млн., из которых 1 млн. – дети.
2. Заболеваемость поддерживается постоянными эндемичными очагами в районах Тропической Африки, Восточной Азии, Южной и Центральной Америки. Среди стран СНГ наиболее актуальными в плане малярии являются Азербайджан, Таджикистан, южные районы Грузии. На территории РФ регистрируются в основном завозные случаи, однако эндемичны Дагестан, Чечня, Ингушетия, Северная Осетия; летом – Черноморское побережье Краснодарского края. В РТ с 1995 года зарегистрировано более 100 случаев малярии, в основном завозной.
3. Последние 10 лет ежегодно в РФ отмечаются летальные случаи завозной тропической малярии из-за поздней диагностики и несвоевременного лечения, причем даже в крупных городах, где уровень медицинской помощи традиционно находится на более высоком уровне.
4. Ежегодно регистрируются случаи прививной малярии, чему способствует рост наркомании, высокому риску заражения подвергаются специалисты, которые работают в эндемичных районах, экипажи морского флота и авиации, туристы, предприниматели.
5. В РТ есть все условия (летом) для развития очагов малярии.
6. Проблема химиопрофилактики малярии – люди не соблюдают меры профилактики.
7. У россиян нет никакого иммунитета к малярии, поэтому заболеваемость составляет 100%.
1. Plasmodium vivax – возбудитель трехдневной малярии
2. P. ovale – возбудитель овале малярии (разновидность трехдневной малярии)
3. P. malariae – возбудитель четырехдневной малярии
4. P. falciparum – возбудитель тропической малярии
Все 4 формы могут иметь место. Последние 15-20 лет чаще регистрируются P. vivax и P. falciparum.
В организме человека – шизогония (бесполый цикл). В печени:
· Спячка (P. vivax, P. ovale)
Спорозоит – трофозоит – шизонт – мерозоит.
· P. falciparum – 6 дней
· P. vivax и P. ovale – 8-9 дней
· P. malariae – 14-16 дней
· Брадиспорозоиты – через 7-11 мес.
Мерозоит – трофозоит – шизонт – мерозоит
· Гаметоцит P. falciparum, P. vivax, P. ovale – 48 часов P. malariae – 72 часа
· Гаметоцит – с 1 дня болезни (P. vivax, P. ovale, P. malariae), с 8-10 дня болезни (P. falciparum) – до 18 недель
1. По времени возникновения:
· Ранние (ближайшие) – через 2-2,5 мес.
· Поздние (отдаленные) – через 7-11 мес.
2. По происхождению:
· Эритроцитарные (4-х дневная)
· Экзоэритроцитарные (3-х дневная, овале)
· Тропическая малярия – 5-7мес. (до 1,5 года)
· Трехдневная и овале – 3 года (4-6 лет)
· Четырехдневная – десятилетия (пожизненно)
Источник инвазии (гаметоноситель):
· Переболевший тропической малярией
· Трансмиссивный (комары рода Анофелес)
Малярийный плазмодий – это исключительно внутриклеточный паразит, который проходит 2 периода жизненного цикла.
1. Спорогония – в организме переносчика (в организме самки комара рода Anopheles) – половой путь развития паразита
2. Период шизогонии (бесполый период развития), когда жизненный цикл протекает в организме человека.
Больной человек (паразитоноситель, в крови у которого имеют место микро- и макрогаметоциты – … самец и самка) является источником инфекции для незараженного комара. После кровососания в организм попадают различные формы … и промежуточные формы эритроцитарной шизогонии. В организме комара размножаются только половые клетки, а промежуточные формы погибают. В результате слияния макро- и микрогаметоцитов на уровне кишечника и желудка комара образуется оокинета (первич. …) – она превращается в ооцисту, внутри которой образуется 10-100 окончательных форма – спорозоитов. После их созревания спорозоиты скапливаются в слюнных железах комара, с этого времени комар способен заражать здоровых людей. При температуре окружающей среды ниже +16°C спорогония не развивается, при ее повышении до 25-28°C это процесс ускоряется. Спорогония в среднем длится 10-14 дней, при температуре более 30°C длительность процесса сокращается до 5-7 дней.
Шизогония – это жизненный цикл паразита в организме человека. В момент инфицирования впрыскивается большое количество спорозоитов. Спорозоиты рецептор опосредованно попадают в печень – преэритроцитарная (тканевая) шизогония. Тканевую шизогонию проходят все формы малярийного плазмодия, однако P. ovale и P. vivax генетически неоднородны: различают тахи- (быстро проходят цикл тканевой шизогонии) и брадиспорозоиты (дремлющие формы, которые сохраняются в ткани печени). Это не характерно для P. malariae и P. falciparum.
Клинически – это латентный (инкубационный) период. Продолжительность его:
· При трехдневной малярии для южных штаммов 7-21 день, в среднем 14 дней (тахиспорозоиты), для северных штаммов 9-12 месяцев (брадиспорозоиты)
· При четырехдневной малярии 3-6 недель
· При тропической малярии максимально 8-14 дней (в среднем 6-7 дней)
· При овале малярии 7-20 дней.
За это время спорозоиты превращаются в трофозоиты, затем шизонты, и, наконец, в мерозоиты – окончательные формы тканевой шизогонии. Они выходят в кровь и на рецепторном уровне поражают эритроциты, т.о. начинается эритроцитарная шизогония – цикл развития плазмодия в эритроците человека.
Основные клинические синдромы
1. Малярийный пароксизм (озноб, жар, пот)
При трехдневной, овале малярии и тропической формах эритроцитарная шизогония протекает в течение 48 часов, и только при четырехдневной малярии она длится 72 часа.
С выходом паразитов в кровь из эритроцита (разрушение их) появляется клиническая картина. Малярийный приступ – потрясающий озноб + гипертермия + обильное потоотделение. Анемия и гепатоспленомегалия развиваются только после 4-5 приступов, причем размеры селезенки преобладают над размерами печени.
1. Все нозологические реакции прямо или косвенно связаны с паразитированием бесполых стадий плазмодия в эритроците и их разрушением, причем в последние годы многие авторы склонны связывать эти патологические изменения в организме с цитокинами, секретирующимися клетками хозяина (человека) в ответ на присутствие паразита. Пирогенная реакция возникает в результате гибели эритроцита в периферической крови, гибелью плазмодия, выделяемыми им токсинами, а также с токсинами, которые образуются при разрушении плазмодия (так считали раньше).
2. Для заражения неиммунного человека достаточно введение единичных спорозоитов в его кровеносное русло
3. Тяжесть течения различных видовых форм малярии определяется:
· Возрастом пациента (особенно тяжело болеют дети раннего возраста)
· Исходным состоянием иммунной системы (не иммунные лица в гиперэндемичных очагах, беременные как группа риска)
· Генетическими особенностями организма хозяина. Тропической малярией легче болеют носители HbS (форма гемоглобина, не путать с HBs – антиген гепатита В) в гетерозиготной форме, а трехдневной малярией при дефиците фермента глюкозо-6-фосфат-дегидрогеназы. Невосприимчивость к возбудителю трехдневной малярии отмечена у лиц с отсутствием изоантигена Даффи в эритроцитах.
· При всех формах возможны органные поражения, но наиболее часто и тяжело они проявляются при тропической малярии: поражение сосудов микроциркуляторного русла в головном мозге ведет к летальному исходу (до 5%).
После 2-3 приступов начинают образовываться гаметоциты, после 4-5 приступов их образуется в достаточном количестве, чтобы инфицировать комара. При тропической малярии гаметоциты образуются позже, но в большом количестве.
Особенности трехдневной малярии
1. Длительное доброкачественное течение
2. Крайне низкая летальность
3. Вызывает заболевания с короткой и длительной инкубацией
4. Интермитирующий тип лихорадки с четкими пароксизмами
Особенности четырехдневной малярии
1. Низкая паразитемия
2. Доброкачественное течение
3. Тенденция к самоизлечению
Особенности тропической малярии
1. P. falciparum способен размножаться с исключительной скоростью, быстро достигает высокого паразитемического уровня
2. Развитие малярийного плазмодия в капиллярах внутренних органов, скопление паразитов и поражение эритроцитов, микротромбоз, расстройства микроциркуляции.
3. Лихорадка ремитирующего типа, нет резких колебаний температуры, возможно отсутствие ознобов и потов
4. Тяжелое злокачественное течение заболевания с развитием гипохромной анемии, гемолитической желтухи (гемолитической анемии), полиморфизм клинических синдромов.
Осложнения тропической малярии:
· Алгид (инфекционно-токсический шок)
· Острая почечная недостаточность
1. Эпидемиологический анамнез.
Источники инвазии (гаметоноситель):
· Переболевшие тропической малярией
Механизм передачи трансмиссивный (комары рода Anopheles), парентеральный (гемотрансфузии, внутривенные наркотики), вертикальный.
2. Паразитологическое исследование:
· Забор крови как во время приступа, так и в период апирексии
· Исследование крови 3-4 раза в сутки, несмотря на первый отрицательный результат
· Исследование только тонкого мазка может привести к гиподиагностике при низкой паразитемии
o Толстая капля – скрининг
o Тонкий мазок – дифференциальная диагностика
Исследование крови на малярийные плазмодии следует проводить:
· У температурящих лиц, предъявляющих жалобы на недомогание и озноб и проживающих или прибывших из эндемичных районов;
· У температурящих с неустановленным диагнозом в течение 5 дней, в эпидемический сезон малярии – в первые 2 дня;
· При заболеваниях с продолжающимися периодическими подъемами температуры, несмотря на проводимое в соответствии с установленным диагнозом лечение;
· У реципиентов при повышении температуры, развившемся в течение ближайших 3 месяцев после переливания крови;
· Лицам, имеющим в анамнезе заболевание малярией в течение последних 3 лет – при любом заболевании с повышением температуры;
· Российским и иностранным гражданам, прибывшим из стран Африки, Азии, Южной и Центральной Америки в течение 3 лет после приезда в Россию;
· По клиническим показаниям;
· Лицам с увеличенной печенью и селезенкой, желтушностью склер и кожных покровов, анемией неясной этиологии.
| + | 1-10 паразитов на 100 полей зрения |
| + + | 11-100 паразитов на 100 полей зрения |
| + + + | 1-10 паразитов на 1 поле зрения |
| + + + + | более 10 паразитов на 1 поле зрения |
Принципы терапии малярии
| Препараты | 3-х дневная | 4-х дневная | Ovale-малярия | Тропическая малярия |
| Гематошизотропные (на эритроцитарные формы) | + | + | + | + |
| Хлорохин в течение 3 дней, Хинин, Фансидар | ||||
| Гистошизотропные (противорецидивные) | + | – | + | – |
| Примахин в течение 14 дней | ||||
| Гаметоцидные (на половые клетки) | + | + | ||
| Примахин в течение 4-5 дней | ||||
| Споронтоцидные (делают неспособными развитие паразитов в комаре) | + | + | ||
| Тиндурин в течение 3 дней |
1. 4-аминохииолины: Хлорохин (синонимы – Делагил, резохин, хингамин, хинамин и др.)
2. Диаминотримидины: Пиреметамин (синонимы – хлоридин, тиндурин и др.)
3. Бигуаниды: прогуанил (синонимы – палюдрин, хлоргуанил и др.)
4. Сульфаниламиды: сульфален, сульфадоксин
5. Хинолинметанолы: хинин и др. его производные
6. Антибиотики (главным образом тетрациклинового ряда)
7. Препараты растительного происхождения: артемизиннин, артеметер, артесунат и др.
8. Комбинированные препараты:
· фансидар (сульфадоксин и пириметамин)
· метакельфин (сульфален и пириметамин)
· дарахлор (пириметамин и хлорохин)
· фансимеф (фансидар и мефлохин)
· 8-аминохинолины: примахин, хиноцид
Лечение трехдневной малярии:
· 1-й день – Хлорохин 1,0 + 0,5
· 2-й, 3-й день – Хлорохин 0,5 (купирующее)
· с 4-го по 17-й день – Примахин 0,015 осн. (радикальное)
Лечение четырехдневной малярии:
· 1-й день – Хлорохин 1,0 + 0,5
· 2-й, 3-й, 4-й, 5-й день – Хлорохин 0,5
Не нашли то, что искали? Воспользуйтесь поиском:
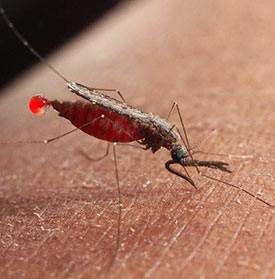
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
Видео
Читайте также:


