Передается ли малярия через грудное молоко
Малярия - это инфекционное заболевание, передающееся людям инфицированными самками комаров в результате их укусов. Еще одним источником заболевания может стать переливание зараженной крови, хотя передача заболевания таким образом мало вероятна.
Болезнь характеризуется приступами лихорадки. В переводе с итальянского языка malaria, от mala aria — дурной воздух. Раньше причиной возникновения болезни считали плохой воздух - отсюда и название.
Механизм заражения следующий: после укуса самкой комара зараженного малярией человека, его кровь проникает в слюнные железы насекомого и становится источником инфицирования для следующего укушенного человека.
Причины
Недуг могут вызвать малярийный паразит из разряда плазмодиев. Токсин проникает в кровяное русло пациентки при укусе инфицированного насекомого. Специалисты определили, что комары, относящиеся к виду Anopheles, весьма активны, как правило, по ночам.
Помимо этого, патология может передаваться и другими способами: при негативной наследственности в период вынашивания, во время переливания крови, при не соблюдении правил о пользовании одноразовыми шприцами. Патология получила своё распространение в тропиках, особенно в сельских местностях.
Симптомы
Патологический процесс протекает циклическим образом. Длительность усиления недуга обычно составляет около 7-10 часов.
Если рассматривать симптоматику подробно, первый период протекания недуга может быть выражен в самой различной степени: больная может испытывать лёгкий озноб, в других случаях пациентку может охватить сильнейший озноб. Конечности и кожа лица синеют. Такое состояние может продолжаться до трёх часов. В течение жара состояние больной ухудшается. Температура может достигать отметки в 41 градус. Сознание при этом путается, пациентка испытывает сильные мигреневые боли, начинает бредить. Когда приступ заканчивает, температура приходит в норму, больная глубоко засыпает. В зависимости от вида возбудителя приступы могут повторяться два три или четыре дня. После каждого приступа больная слабеет. Печень и селезёнка постепенно увеличиваются в размерах. Вместе с тем развивается анемия, кожный покров меняет свой оттенок. Дерма может быть бледно-жёлтой или землистого цвета. Без врачебного вмешательства количество приступов может достигать 12, они могут сами прекращаться, но полного выздоровления не возникает. Через несколько недель больную мучают ранние, а затем и поздние рецидивы. Последние протекают полегче, чем первичная болезнь. У тех пациенток, которые неверно принимают курс медикаментов, не до конца проходят лечение, период инкубации может длиться не один год.
У каждого вида малярии есть свои особенности в симптоматике.
- Так трёхдневная патология, как правило, известно своей доброкачественностью. Приступы возникают через день или каждый день.
- Овале-малярия похожа на трёхдневную, но симптоматика обычно легче. Приступы мучают не днём, а в основном вечером.
- Протекание четырёхдневной малярии характеризуется слабовыраженными ознобами. Обострения могут возникать через два дня на третий. Следующий день безлихорадочный. Продромальный период отсутствует.
- Самым тяжёлым течением обладает тропическая малярия. Уже дня за три до возникновения приступа больная начинает себя плохо чувствовать. Периоды нормальной температуры короткосрочные. С первых дней болезни страдает печень и селезёнка. Такие явления как тошнота рвота и понос часто являются сопроводительными признаками заболевания.
Диагностирование осуществляется на базе наблюдаемой симптоматики и данных анамнеза. Прежде всего, специалист выясняет вид возбудителя. Он берёт мазок и анализ крови на исследование. Если результат обследований не подтверждает диагноз, врач обычно берёт анализы повторно, поскольку из-за малой концентрации паразитов, не всегда с первого раза получается их выявить.
Кормить ребёнка в период болезни воспрещается. Сначала необходимо пройти полное лечение.
Осложнения
Описываемая патология опасна не только своим проявлением, но и осложнениями, которые могут развиться вследствие заболевания. Пациентка может столкнуться со следующими проблемами самочувствия:
- Дефицит гемоглобина в крови.
- Заболевания, затрагивающие печень, проявление симптомов желтухи.
- Патологические процессы в органах дыхания, развитие кашля с выделяемой кровавой секрецией.
- Нарушение работы сердца.
- Поражение головного мозга, ведущее к судорогам, расстройствами функций отдельных органов, частичный или полный паралич и кома.
- Гемоглобинурийная лихорадка, которая характеризуется массовым расщеплением эритроцитов и приводит к острейшей форме желтухи, выводу гемоглобина с мочой, синкопе и проблемам с почками.
Лечение
Прежде всего, нужно помнить о том, что не обращать внимание на похожие симптомы, весьма опасно. Если вам недавно переливали кровь или вы вернулись из экзотической страны, и вместе с этим вы ощущаете недомогание и подобные проявления, вам нужно срочно обратиться за помощью к врачу. Специалист проведёт ряд исследований и поставит точный диагноз.
Также следует помнить о вреде самолечения. Вы можете не соблюсти верную дозировку медикаментов, принять не те медсредства и этим навредить себе ещё больше.
Лечат пациенток в стационаре в специальном отделении. Прежде всего, для устранения симптоматики врач прописывает приём гематошизотропных медпрепаратов. Средства негативно влияют на бесполые эритроцитарные стадии плазмодия. Они показаны для терапии четырехдневной малярии, а также при протекании тропической малярии.
Если больная страдает от авале-малярии или трёхдневной, специалист проводит ещё и противорецидивную терапию. В период лечения новоиспечённая мама вынуждена отказаться от грудного кормления, чтобы не навредить ребёнку.
Профилактика
Кормящей маме необходимо следить за своим здоровьем и оберегать свой организм от возможных провоцирующих факторов. Следует избегать поездки в малярийные области и районы. Если поездку в тропическую страну нельзя никак отложить, следует предупредить врача об этом заранее. Специалист порекомендует специальные противомалярийные средства. Применять их нужно только под присмотром врача. Кормление грудью придётся при этом приостановить, поскольку медпрепараты не рассчитаны на приём в период лактации.
Помимо прочего следует обезопасить себя от укусов насекомых, в частности комаров. Всегда используйте москитную сетку и специальные местные средства против насекомых.
молоко ведь пропадет, если не кормить, ждать пока он пройдет? и через сколько потом можно кормить?

![]()

Комментарии пользователей

![]()
![]()
Конечно кормить нужно, представьте как это бросить, это же надо получается тогда на смесь перевести, а потом со смеси на грудь, это же вообще целая процедура, да и не факт, что ребенок, после бутылки захочет брать грудь( Поэтому конечно нужно продолжать кормить грудью, единственное, что вам сейчас нужно максимально озаботится гигиеной. Потому что герпес вирусное заболевание, поэтому и передается очень даже просто. Мне врач говорила так, само высыпание мазать гелем Виферон и пить витамины, потому что герпес на фоне снижения иммунитета вылазит. По поводу гигиены, руками никаких гелей и мазей на герпес не наносить, для этих целей берется ватная палочка, после обязательно руки с мылом мойте. Лялюку не целовать, ложки, соски, и все что достанется ребенку не облизывать, естественно. Для себя отдельная посуда и принадлежности, после применения тщательно обрабатывайте их.

![]()
спасибо, мы кстати на СВ

![]()
![]()
наоборот кормить нужно, просто поцелуи пока ограничьте, а с молоком ребёнок антитела получит и его организм сможет бороться с вирусом

![]()

![]()
Грудное вскармливание требует повышенной осторожности, особенно в случае наличия тех или иных заболеваний. Так, например, грудное вскармливание при герпесе некоторые мамы опасаются продолжать. Есть ли для этого основания?
Герпес: какой тип, и в чем опасность
Во-первых, уточним, что имеется ввиду вирус простого герпеса 1 и 2 типов (ВПГ-1, ВПГ-2). ВПГ-1 проявляется как лихорадка, герпес вокруг рта. В некоторых случаях этот тип герпеса возникает на других участках тела выше пояса. ВПГ-2 – это герпес (волдыри, язвочки), возникающий на гениталиях.
Эти виды герпеса очень распространены, и, к сожалению, передаются контактным способом. Для грудничка из-за слабости развивающейся иммунной системы они опасны серьезным инфицированием, своими последствиями.
Разрешено ли грудное вскармливание при герпесе
Несмотря на опасность, врачи всё-таки позволяют продолжать грудное вскармливание при герпесе с учетом всех необходимых мер предосторожности. Через грудное молоко герпес не передается. Риск заражения высок при контакте ребенка с грудью, пораженной герпесом, или с другими участками тела (губами и др.), с волдырями и язвочками на них.
ГВ при герпесе: меры предосторожности
Приведем основные меры предосторожности при грудном вскармливании с герпесом.
- Важно держать ребенка подальше от места проявления герпеса. Если он на губах, не целуйте ребенка, пока все не пройдет. Не позволяйте ребенку прикасаться даже ручкой к месту, пораженному герпесом. Если герпес вокруг соска или ареолы, не стоит кормить ребенка из этой груди до выздоровления. Используйте сцеживание для опорожнения груди. Здоровой грудью вполне можно кормить ребенка.
- Если есть поражения на коже в верхней части туловища, перед тем, как расположить ребенка возле груди, прикройте все остальное свое тело полотенцем, чтобы избежать контакта ребенка с герпесным участком.
- Обязательно мойте тщательно руки после каждого прикосновения к пораженному участку.
- Обратитесь к врачу за лечением вируса герпеса. Для лечения могут быть подобраны лекарственные препараты (антивирусные), которые можно совмещать с грудным вскармливанием. Обязательно уточните этот момент у врача.
Герпес непременно требует лечения и осторожности. Но грудное вскармливание не должно пострадать от этого. Приятного аппетита Вашему малышу!
Малярия — группа инфекционных заболеваний, которые вызываются малярийными плазмодиями (простейшие паразиты). Болезнь передается комарами рода Anopheles .

Малярия является острым инфекционным заболеванием, относящимся к типичным антропонозам. Возбудитель малярии – простейшие из рода малярийных плазмодиев. В организме человека могут паразитировать 4 вида плазмодиев, вызывающих разные подтипы малярии.
Источником заражения малярией является больной человек. Заболевание передается через кровь, главную роль в передаче возбудителя играют комары рода Anopheles. Для того, чтобы развилось заболевание, плазмодии должны пройти сложный цикл развития, состоящий из двух этапов. При первичном инфицировании происходит первый этап развития плазмодиев в организме промежуточного хозяина (человека). Для завершения цикла развития гаметоциты (половые клетки плазмодиев) должны снова попасть в желудок комара, только после этого комар становится действительно опасным для человека, а образовавшиеся в нем спорозоиты (зрелые формы) могут вызвать развитие малярии у человека.
В более редких случаях возможна передача возбудителя заболевания при переливании крови или внутриутробно, если женщина до беременности не болела малярией.
Распространение малярии наблюдается в основном в странах с тропическим климатом. В эпидемических очагах заболевание преимущественно встречается у детей, так как взрослые, чаще всего уже приобретают иммунитет к заболеванию. Приобретенный иммунитет сохраняется в течение нескольких лет. Новорожденные дети могут получить его от недавно переболевшей матери, грудное вскармливание также обеспечивает поступление антител от матери к ребенку.
Инкубационный период малярии варьирует при различных формах заболевания. В некоторых случаях он может быть длительностью до 1 года. Для малярии характерно острое начало с резким подъемом температуры. Первоначально наблюдается очень сильный озноб, сопровождаемый бледностью кожи. Спустя некоторое время (от нескольких минут до часа) озноб сменяется на чувство жара. Кожа становится очень сухой, горячей, лицо краснеет. Часто наблюдается состояние возбуждения, которое может привести к судорогам и потере сознания. Отмечается снижение артериального давления, пульс слабеет. Такой приступ может продолжаться от 1 до 15 часов. Заканчивается приступ резким падением температуры, при этом больной испытывает слабость и головокружение. В зависимости от формы малярии приступы имеют тенденцию повторяться с определенной периодичностью (1 раз в день или через день) в течение нескольких лет.
Болезнь матери во время беременности обычно приводит к инфицированию плода. Врожденная малярия протекает с судорожными приступами и сопровождается анемией, изменениями со стороны печени и селезенки.
Самое тяжелое течение малярии развивается у детей до года. Главными признаками малярии у них являются симптомы поражения центральной нервной системы (менингеальные симптомы и судороги). Типичных приступов обычно не наблюдается, вместо этого у ребенка появляется резкая бледность, конечности холодеют, нередко развиваются судороги.
Лечение малярии проводится в условиях стационара. Используются специальные противомалярийные препараты (делагил, хлоридин).
Приступ малярии наступает в дневное время. Симптомы: ухудшение самочувствия, озноб, головная и мышечная боль, рвота, боль в суставах, температура в течение 1-2 часов повышается до 39,5-41, держится на высоком уровне несколько часов и быстро падает до нормальной. Не смотря на понижение температуры и заметное улучшение состояния, больной малярией ощущает сильную слабость и головную боль, его кожа становится влажной, появляется чувство жара. В промежутках между приступами температура нормальная. Селезенка и печень увеличиваются, становятся болезненными.
Плазмодий является внутриклеточным паразитом и использует для своего развития эритроциты крови, вследствие чего возникает малокровие. Клинически это проявляется в бледности с желтым оттенком кожи.
В зависимости от особенностей цикла развития болезни отмечают:
- тропическую малярию (повышение температуры наблюдается ежедневно; это самая опасная форма малярии, имеет серьезные осложнения и отмечается высокой смертностью);
- четырехдневную малярию (приступы температуры бывают через 72 часа);
- двухдневную (приступы могут появляться и в вечернее время; может иметь ранние и отдаленные рецидивы; иногда болезнь длится 3-4 года (в отдельных случаях до 8 лет)) и трехдневную малярию (температура повышается через день или каждый третий день).
Самая большая группа риска — африканские грудные дети. Именно они болеют чаще всего малярией (около 80% ежегодно). Дети уязвимы перед малярией примерно с трехмесячного возраста, когда иммунитет, переданный матерью с грудным молоком, начинает ослабевать.
Одним из медикаментов для лечения малярии является хинин. Лечение обязательно должен производить специалист!
21 февраля 2017, 17:45 Эксперт статьи: Блинова Дарья Дмитриевна 0 6,984
До недавнего времени считалось, что заразиться малярией можно только где-то далеко на юге, на самом же деле встречается недуг на всех континентах. Малярия считается опасной инфекционной болезнью, передающейся во время попадания в кровь паразита плазмодия. Способов попадания в кровь патогена существует множество. Каждый человек обязан знать, как передается малярия, какие у нее симптомы и пути попадания в организм.
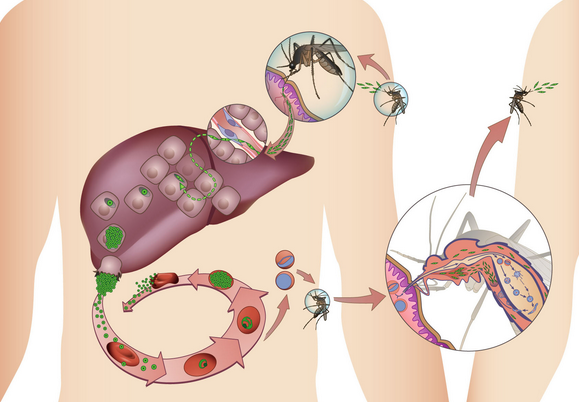
Что представляет собой заболевание?
Малярия относится к тяжелим паразитарным заболеванием, переносимым самками комаров разновидности Anopheles. Проникая в организм человека при укусе, недуг не проявляется сразу, сначала протекая в скрытном виде не давая о себе знать от нескольких дней до месяцев. Спустя 2 недели после заражения начинают проявляться проблемы. У больного возникает озноб, после чего повышается температура, и начинается лихорадка. Спустя несколько часов приступа, во время которого температура может достигать 40 °C, наступает период потения, и общего улучшения состояния. Сам приступ длится недолго, внезапно начавшаяся лихорадка также внезапно отступает, но всегда возвращается вновь. Приступы повторяются через стабильный промежуток времени, зависящий от типа поразившего человека плазмодия.
Главными носителями болезни являются комары. Возбудитель никак не влияет на процесс размножения комаров, так же как и не передается их потомству. Малярия распространена на всех континентах мира за исключением Антарктиды, в жарких странах является основной причиной возникновения лихорадки. Ежегодно регистрируется сотни миллионов случаев заражения, и хотя недуг не является настолько смертельным как нашумевший недавно вирус Эбола, но каждый год приводит к сотням тысяч смертей, несмотря на то, что лекарства от нее существуют.
Возбудитель
Малярия опасная паразитарная инфекция, вызываемая простейшим паразитом — плазмодием. Существует четыре разновидности возбудителя, вызывающего определенных тип недуга:
- Plasmodium falciparum возбудитель вызывающий тропическую лихорадку, самую опасную и моментальную форму малярии, приводящую к быстрой смерти.
- Plasmodium vivax — возбудитель трехдневной малярии.
- Plasmodium malariae — приводит к возникновению 4-дневной малярии.
- Plasmodium ovale — причина малярии овале (очень редкая патология).
Цикл жизни
Малярийный плазмодий можно охарактеризовать весьма сложным жизненным циклом, во время которого он проходит различные морфологические изменения. Но основные моменты жизни патогена такие:
- передача от комара к человеку;
- передача от человека назад к комару.
Патогенез паразита начинается с самок комара. Во время употребления крови зараженного человека, возбудитель легко попадает в его организм, где начинает размножаться, накапливаясь в слюнных железах. Проходя такие этапы:
- Гамета — половая клетка после процесса оплодотворения, преобразовывающаяся в оокинету (подвижную зиготу).
- В результате процессов, происходящих внутри комара, оокинета преобразуется в ооцисту, в которой происходят процессы деления.
- Спустя некоторое время ооциста разрывается, высвобождая большое количество спорозоитов. Те, в свою очередь, накапливаются во всем теле комара, особенно в слюне, и заражают потом человека.
При высоком иммунитете человека риск возникновения осложнений после заражения снижается в разы.
Благодаря особенностям сосательного аппарата самок происходит дальнейшее распространение болезни. Механизм передачи состоит в том, что когда насекомое питается, сначала забрызгивает зараженную слюну, чтобы обезболить место укуса. Сами переносчики не страдают от последствия болезни, она не доставляет им никаких неудобств. Недавние исследования доказали, что зараженные малярией комары в несколько раз активнее стремятся на запах человека, производя таким образом больше укусов, а значит болезнь очень заразна.
Как только переносчик переда через укус спорозоиты, они вместе с током крови сначала оказываются в печени, откуда разносятся по всему организму. Основной целью паразита являются эритроциты. Размножаясь в них через 48—72 часа, паразит прорывает оболочку клетки, высвобождая в плазму крови и новые свои формы. Суть процесса размножения сводится к разделению ядра плазмодии, создание дочерних клеток и передача им генетического кода внутри эритроцита. Возникающие в процессе мерозоиты разрывают оболочку клетки, все больше засоряя организм и заражая все новые клетки. Повторяющийся цикл заканчивается тем, что мерозоиты доходят до уровня взрослых клеток, способных заразить комара, после чего жизненный цикл малярии повторяется.
Тем временем накопление возбудителя способствует медленной, но постоянной выработке антител, что позволяет организму самоизлечиться. При отсутствии лекарств такой процесс может занять от месяца до полугода. И хотя в последующем приступы, вызываемые малярией, прекратятся, в крови еще длительное время будут присутствовать возбудители, способные спровоцировать рецидив.
Виды малярии
Узнать симптоматику малярии можно по повторяющейся волнообразной лихорадке. Люди что заболевают, поначалу не ощущают недомогание, но с повышением концентрации паразита в крови, отмечается повторяющийся цикл повышения и спада температуры. В зависимости от возбудителя отличается временной промежуток цикла лихорадки. Различают такие разновидности недуга:
- Трехдневная — одна из наиболее распространенных видов болезни, встречается в индии и странах Америки. Начинается остро. Особенностью этой разновидности является то, что патоген долго может сохраняться в теле заболевшего, провоцируя рецидивы заболевания.
- Четырехдневная — встречается реже других видов малярии и сложнее диагностируется, в связи с меньшей концентрацией плазмодиев в крови больного.
- Овале — напоминает трехдневную, но протекает менее жестко. Может спровоцировать появление желтухи.
- Тропическая лихорадка — самая распространенная и опасная разновидность. Тяжело поддается лечению.
Как передается заражение малярией?
Так как паразит напрямую связан с кровью, можно описать такие пути передачи малярии:
- От комара к человеку. Механизм передачи болезни с помощью укуса самки комара является основным источником заболевания. Питаясь кровью, они сначала заражаются инвазивной формой, а затем прошедший через их организм паразит попадает в тело человека.
- От человека к человеку. Людей часто интересует, можно ли заразиться непосредственно от другого больного? Действительно, существует и другая схема передачи возбудителя малярии человеку: болезнь могут вызывать шизонты, конечная стадия малярийного плазмодия. Поражая клетки эритроцитов, он распространяется только с кровью, не затрагивая другие органы секреции организма. Его нет не в слюне человека, не в поте, не в других выделениях. А значит, заболевание не передается воздушно-капельным, тактильным или половым путем. Все же заболеть можно при прямом контакте с кровью больного, при переливании крови от зараженного человека, использовании нестерилизованных медицинских инструментов или шприцов, в таком случае малярию называют шизонтной.
- Трансплацентарный. Так недуг передается от матери к ее еще не родившемуся ребенку, что, воздействуя непосредственно на плод.
Трансплацентарный путь передачи патогена может привести к недоношенности или проблемам у новорожденного.
Как не заразиться?
Отправляясь в жаркие страны важно понять, что профилактика всегда лучше лечения. Существуют профилактические антималярийные препараты, которые рекомендуется принимать на протяжении всего времени пребывания в зонах возможного заражения. По возможности избегать укусов комаров, обрабатывать кожу отпугивающими средствами, на ночь использовать антимоскитные сетки и средства. Нельзя использовать нестерильные иглы или медицинские инструменты. Для переливания используется только проверенная кровь. Если заражение уже произошло, не стоит откладывать с лечением, это может быть смертельно. Остановить малярию возможно, лишь оборвав цикл размножения паразита. Обратитесь к врачу, а если нет возможности, используйте препараты групп хинина и акрихина.

Рассмотрим ситуации, при которых следует воздержаться от грудного вскармливания либо его продолжить, соблюдая некоторые меры предосторожности.
Мамино молоко — самая полезная питательная жидкость для маленького человечка. И с этим утверждением, пожалуй, трудно поспорить.
Однако, к сожалению, иногда возникают ситуации, когда перед вами встает дилемма: кормить кроху грудью или лучше воздержаться от этого, если вы заболели, а также ещё имеется необходимость в приеме лекарственных препаратов. И тогда может случиться так, что вы необоснованно откажетесь от кормления крохи грудью. Поскольку не хотите навредить малышу. Тогда как мамино молоко, наоборот, необходимо для ребенка, ибо защищает его от возможного заражения вирусами или бактериями, а также улучшает работу иммунной системы.
Поэтому давайте рассмотрим ситуации, при которых следует воздержаться от грудного вскармливания (ГВ) либо его продолжить, соблюдая некоторые меры предосторожности.
.jpg)
Заболевания матери, при которых кормление грудью противопоказано
Их не так уж и много, но о них необходимо знать:
* ВИЧ-инфекция/СПИД, поскольку риск заражения малыша через грудное молоко составляет около 14%.
* Открытые формы туберкулеза легких (во внешнюю среду мама выделяет туберкулезную палочку). Кроме того, ребенка до получения БЦЖ рекомендуется изолировать от мамы.
* Прием мамой некоторых лекарственных препаратов: цитостатики (средства для лечения злокачественных опухолей), имуносупрессоры (применяются для лечения аутоиммунных заболеваний и при пересадке органов), вещества, разжижающие кровь (Фениндион), некоторые антибиотики (например, тетрациклины, фторхинолоны), противогельминтные и другие препараты.
В принципе, только врач принимает решение об использовании тех или иных лекарственных средств, а также определяет длительность их приема. Ведь для лечения многих заболеваний существуют эффективные препараты, которые совместимы с ГВ.
* Сильное кровотечение во время родов или в послеродовом периоде.
* Некоторые хронические или острые заболевания матери (поражение почек ядами, последствия пороков сердца, тиреотоксикоз, гепатит и другие), сопровождающиеся выраженной недостаточностью некоторых органов: сердца, почек, печени или легких.
* При особо опасных инфекциях (тиф, холера и другие) от ГВ воздерживаются до полного выздоровления матери.
* Любые злокачественные опухоли.
* Психические заболевания в периоде обострения (например, шизофрения или эпилепсия).
* При отравлениях (лекарственными препаратами, грибами и другими веществами) от ГВ до выздоровления матери следует воздержаться.
Заболевания матери, при которых грудное вскармливание разрешено
Перечислю лишь наиболее часто встречающиеся заболевания и расскажу о мерах предосторожности, которые необходимо соблюдать при кормлении грудью.
* Острые кишечные и респираторные (вирусные или бактериальные) инфекции, ветряная оспа, корь, простой герпес, паротит, краснуха, цитомегаловирус (если малыш доношен), инфекционный мононуклеоз
Грудное вскармливание разрешено при нетяжелом течении этих заболеваний и соблюдении правил гигиены мамой: ношение медицинской маски (защитит малыша от случайного попадания микрочастиц слюны и слизистых выделений из носа), мытье рук (вирусы и бактерии смываются), ежедневная влажная уборка в помещении и так далее.
К тому же, мама уже заразна за несколько дней до появления первых симптомов заболевания, поскольку вирусы или бактерии попадают в организм ранее, чем возникают признаки недомогания. Стало быть, кроха уже может быть заражен на момент начала заболевания у мамы.
Более того, в мамином организме вырабатываются антитела против болезнетворных микроорганизмов, которые передаются крохе через грудное молоко и помогают бороться с недугом.
* Повышенная температура тела
Сама по себе не является противопоказанием для ГВ. В этом случае гораздо важнее ориентироваться на общее состояние матери и самое заболевание, вызвавшего повышение температуры тела.
Если самочувствие мамы позволяет, то кормить малютку грудью можно после нормализации температуры тела при помощи лекарственных средств. Во время ГВ разрешены для применения препараты только на основе Парацетамола (например, Панадол, Тайленол) или Ибупрофена (например, Нурофен, Бруфен).
Рекомендуется сбивать повышенную температуру тела, если она выше 38С. Поскольку грудное молоко может менять свои вкусовые качества при высокой температуре тела, поэтому малыш иногда отказывается от маминой груди.
* Закрытые формы туберкулеза легких
Мама не выделяет в окружающую среду туберкулезную палочку. Поэтому ГВ допускается. Однако даже в этом случае вопрос о ГВ решается индивидуально в зависимости от тяжести течения заболевания, принимаемых мамой препаратов (например, при приеме ПАСК или Рифабутина ГВ не рекомендуется) и других условий.
* Вирусный гепатит В и С
Грудное вскармливание разрешено. Однако ребенка необходимо привить против вирусного гепатита В по схеме, рекомендованной в национальном календаре прививок Календарь профилактических прививок.
Случаи заражения ребенка через грудное молоко вирусным гепатитом В или С не зафиксированы. Однако ГВ всё же рекомендуется осуществлять при помощи специальных силиконовых накладок на грудь, чтобы не травмировался сосок. При появлении глубоких кровоточащих трещин на сосках от ГВ следует воздержаться до полного их заживления.
* Простой герпес
Не является противопоказанием для ГВ. Исключение — появление герпетических высыпаний на сосках. В этом случае ГВ прекращается на семь дней с момента появления самых первых высыпаний. Далее оно возобновляется, поскольку высыпания уже не представляют собой опасности. Однако если появляются новые подсыпания, то семидневный интервал перерыва в ГВ уже отсчитывается от них.
Кроме того, для предотвращения заражения ребенка вирусом герпеса следует мыть руки часто с мылом и воздержаться от поцелуев.
* Гонорея
ГВ не прекращается, но малыш и все члены семьи должны пройти эффективное профилактическое лечение против возбудителя заболевания. Выбор препарата осуществляется врачом.
* Вирусный гепатит А
ГВ не противопоказано. При этом недуге больной заразен лишь до появления желтушности кожных покровов и видимых слизистых оболочек (вирусы уже не выделяются в окружающую среду). Тогда как до появления желтухи (безжелтушный период длится 1-2 недели) у мамы могут иметься симптомы, похожие на ОРВИ: повышение температуры тела, головная боль, кашель, насморк и другие. То есть, мама иногда даже не догадывается об истинной причине своего недомогания и, разумеется, кормит ребенка грудью. Поэтому прекращение ГВ после появления желтухи не имеет смыла. И если общее состояние мамы позволяет, то она может кормить кроху грудью.
.jpg)
* Коклюш
Грудное вскармливание продолжается. Однако малютка должен получить профилактическое лечение препаратами, разрешенными для применения у детей.
* Мастит
Воспаление молочной железы в период грудного вскармливания. Он развивается на фоне застоя молока (лактостаза) в молочной железе и присоединения инфекции. Встречается наиболее часто у первородящих.
При мастите в стадии уплотнения (в начале заболевания) грудное вскармливание не противопоказано. Более того, грудь нуждается в постоянном опорожнении, чтобы молоко не застаивалось, не создавая условия для усугубления течения мастита.
Если заболевание прогрессирует, то в молочной железе начинаются гнойные процессы. Симптомы — покраснение кожи молочной железы и появление на ней участков размягчения (говорит об образовании полости, заполненной гноем), высокая температура тела и другие симптомы.
В этом случае лечение проводится хирургическим способом — вскрытие гнойного очага.
Перед операцией здоровая грудь сцеживается, ведь кроху необходимо кормить на протяжении нескольких часов.
Если операция проводится под местным обезболиванием, то малыша, как правило, прикладывают к здоровой груди спустя шесть часов после оперативного вмешательства, если под общим, то — двенадцать часов. Далее вопрос о кормлении малютки больной грудью решается индивидуально в зависимости от исхода операции.
* Оперативные вмешательства (например, по поводу аппендицита)
ГВ не противопоказано. Его можно возобновить спустя двенадцать часов после оперативного вмешательства под общим обезболиванием. Однако лишь в том случае, если самочувствие мамы хорошее.
Узнайте, как его организовать в домашних условиях, прочитав статью Как запасти грудное молоко.
P.S. Помните, что при любом недомогании лучше обращаться к врачу как можно раньше. Поскольку в этом случае доктор вам назначит вовремя необходимые лекарственные препараты, которые совместимы с ГВ, а выздоровление наступит в разы быстрее.
Ну, а если всё же придется отказаться от кормления ребенка грудью, то ненадолго.
Читайте также:


