Малярия заболевания человека в результате которого развивается малокровие
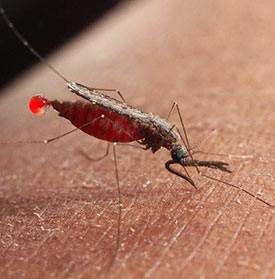
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
Видео
2) Обычная простуда может быть вызвана разными факторами или их комбинациями.
2) лечебную сыворотку применяют для экстренного создания искусственного пассивного иммунитета при попадании в рану споры столбнячной палочки из почвы (для нейтрализации антигенов столбнячной палочки в организме)
1. Столбняк представляет собой опасное инфекционное заболевание, способное проникнуть в организм через поврежденные кожные покровы. Вводят противостолбнячную сыворотку при случайном ранении и подозрении на заражение.
2. Лечебная сыворотка уже содержит антитоксины, нейтрализующие столбнячный токсин. В результате ее применения во много раз быстрее формируется пассивный иммунитет.
Основными причинами для экстренного введения противостолбнячную сыворотки являются:
укусы животных, которые не были привиты;
проникающие ранения кожных покровов;
повреждения органов жкт;
абсцессы, некрозы и гангрены;
роды, которые проходили вне медицинских учреждений;
ожоги разной степени тяжести;
нарушения целостности слизистых оболочек.
Примечание (не для ответа).
Сыворотки на основе плазмы крови лошадей.
Сыворотка противостолбнячная представляет собой содержащую специфические иммуноглобулины белковую фракцию сыворотки крови гипериммунизированных столбнячным анатоксином и токсином лошадей. Содержит антитоксины, нейтрализующие столбнячный токсин. Формирует пассивный иммунитет к столбняку.
Противодифтерийная сыворотка представляет собой содержащую специфические иммуноглобулины белковую фракцию сыворотки крови лошадей, гипериммунизированных дифтерийным анатоксином.
Сыворотка содержит антитела, нейтрализующие токсин дифтерийных бактерий.
Яйцо птиц является яйцеклеткой.
Для ее развития в новый организм необходимы оплодотворение и определенная температура.
На птицефабрике яйца не оплодотворяются.
При нахождении в холодильнике яйцеклетка погибает и не может образовать развиться новый организм.
Другой вариант ответа.
Нет, так как для того, чтобы вылупился птенец яйцо должно быть оплодотворено, а яйца на птицефабрике не оплодотворяют
1. Акулы - надотряд хрящевых рыб, обладающий следующими отличительными особенностями: удлинённое тело более или менее торпедообразной формы, большой хвостовой плавник и хорошо развитые жаберные крышки.
1) Ошибка в предложении 1 - у хрящевых рыб, в том числе и акул, нет жаберных крышек.
2) Ошибка в предложении 3 - китовая акула не хищник, она фильтратор.
1. Кора больших полушарий образована серым веществом.
2. Серое вещество состоит из отростков нейронов.
3. Каждое полушарие разделяется на лобную, теменную, височную и затылочную доли.
4. Зрительная зона находится в лобной доле.
1) 2 — серое вещество образовано телами нейронов;
2) 4 — зрительная зона находится в затылочной доле;
2) Клетки чехлика находятся на корне, защищая от повреждений зону деления. Они постоянно отмирают и слущиваются.
2) Ошибка в 4 предложении. Растения интенсивно растут в течение всей жизни.
2) и передаются следующему звену, накапливаясь от звена к звену.
2) Имеют мантию и мантийную полость.
2) У некоторых растений вода запасается в листьях, стеблях и других органах.
2) Из правого желудочка по малому кругу (легочные артерии и легочные вены) поступит в левое предсердие.
2) Бактерии-хемотрофы. Преобразуют энергию неорганических соединений для создания собственных органических веществ.
2) изменяемость видов,
1) главным источником энергии является детрит - отмершие
растения и погибшие животные;
2) в состав бентоса входят разнообразные детритофаги (раки,
3) в глубоководных экосистемах озёр они выполняют роль консументов
(потребителей) и редуцентов (разрушителей органического
Источником энергии для организмов, обитающих на дне глубоководных экосистем (гетеротрофные экосистемы) существуют за счет поступления органического вещества извне, т.е. зависят от автотрофных экосистем.
Органические вещества, выпадающие из светового слоя океана, постепенно съедаются по мере опускания в глубокие слои, и на глубину 4-5 км, где в кромешной тьме живут некоторые моллюски, ракообразные и даже рыбы, попадают сущие крохи.
Особой группой водных организмов являются глубоководные животные. Они как правило незрячи или имеют телескопические глаза, усиленно развиты осязательные рецепторы, окрашены в красный цвет или бесцветны, не имеют плавательного пузыря, как правило имеют причудливую форму, большие рты, светящиеся органы, растягивающиеся животы, все, что способствует поглощению пищи в темноте. Их разнообразие связано со стабильностью экосистем в течение длительного исторического времени, что позволило сохраниться древним видам.
Функциональные группы: гетеротрофы являются консументами, потребляющими органическое вещество, и редуцентами, разлагающими его до простых соединений.
Редуценты - организмы, которые по своему положению в экосистеме близки к детритофагам, так как они тоже питаются мертвым органическим веществом.
Медицинский справочник болезней
Малярия. Виды, симптомы, лечение и профилактика малярии.
Малярия (итал. malaria, от malo—плохой и aria — воздух; в прежнее время считали, что малярия вызывается дурным воздухом), болотная лихорадка,— инфекционное заболевание, возбудителем которого является кровепаразит — малярийный плазмодий, который имеет сложный цикл развития, протекающий в организме человека (бесполый цикл, или т. наз. шизогония ) и в организме комара ( половой цикл, или т. наз. спорогония).
Известно 4 вида плазмодиев — возбудителей различных форм малярии человека:
- Трехдневной малярии-- Plasmodium vivax,
- Тропической малярии -- P. falciparum,
- Четырехдневной малярии -- Plasmodium malariae,
- Plasmodium ovale.
Путь заражения.
Здоровый человек заражается от больного малярией через переносчика плазмодия — самку малярийного комара из рода анофелес.
Инкубационный (скрытый) период может длится от 7-10 дней до нескольких месяцев.
Цикл развития малярийного плазмодия.
В организм человека паразиты малярии попадают при укусе зараженного комара в виде особой формы плазмодия — спорозоитов.
Из тока крови спорозоиты проникают в клетки печени, где проходят особый цикл развития, образуя массу мелких тканевых мерозоитов.
Из клеток печени тканевые мерозоиты выходят в кровь и внедряются в эритроциты (красные кровяные тельца), где развиваются в бесполые формы ( шизонты ) и в незрелые половые формы ( мужские и женские гаметоциты ).
Достигнув зрелости, шизонты делятся на 8 — 24 мерозоита, которые после разрушения оболочки эритроцита выходят в плазму крови и внедряются в свежие эритроциты. Бесполые формы могут размножаться в крови путем последовательных циклов в течение достаточно длительного времени, обусловливая своей жизнедеятельностью приступы малярии.
Гаметоциты (незрелые половые формы) в организме человека дальнейшего развития не претерпевают. Если комар насосется крови больного малярией, то вместе с кровью в его желудок попадают гаметоциты.
В комаре они проходят особый цикл развития, превращаясь в зрелые гаметы. Мужские гаметы сливаются с женскими (оплодотворение), проникают в стенку желудка комара и там проходят ряд превращений, в результате которых спустя 7—30 дней после кровососания в слюнных железах комара появляются особые формы паразита — спорозоиты. При укусе зараженным комаром здорового человека спорозоиты вместе со слюной комара проникают в кровь и затем в печень.
Клинические симптомы.
В течение первых 7--10 дней после заражения, пока паразит проходит цикл развития в печени, никаких признаков болезни еще не бывает — это инкубационный (скрытый) период, который при некоторых формах малярии может затягиваться на многие месяцы, так что человек, заразившийся осенью, заболевает только весной следующего года. Первым признаком заболевания малярии является лихорадка, проявляющаяся серией малярийных приступов.
В развитии малярийных приступов играет роль наличие в крови достаточного количества плазмодиев.
В большинстве случаев приступ начинается ознобом нередко столь сильным, что больного трясет и ему не удается согреться даже под теплой одеждой. Вскоре озноб сменяется жаром. Температура постепенно поднимается до 39—40°; лицо больного краснеет, он тяжело и часто дышит, жалуется на сильную головную боль. Температура затем быстро снижается, иногда ниже нормальной; больной в это время сильно потеет. На следующий день он чувствует себя почти здоровым.
Затем приступ повторяется: при трехдневной форме малярии— каждый третий день, при четырехдневной — каждый четвертый, при тропической — нередко ежедневно. По мере повторения приступов у больных вследствие разрушения паразитами красных кровяных телец развивается малокровие, увеличивается селезенка и печень, значительно уменьшается количество белых кровяных телец.
Малярия истощает силы больного, снижает трудоспособность взрослых, замедляет рост и развитие детей. При отсутствии или несвоевременности лечения может протекать с осложнениями (воспаление почек, малярийные отеки), а при тяжелых формах тропической малярии (так наз. коматозная малярия) или при молниеносной трехдневной форме малярии детей может окончиться смертью.
Диагностика.
Рано начатое лечение сохраняет здоровье больному, исключает возможность заражения комаров от него и тем предохраняет окружающих от заражения.
Диагноз ставится на основании:
ЛЕЧЕНИЕ МАЛЯРИИ.
- Хинин,
- Акрихин (Хинакрин, Гепакрин, Мепакрин, Пентилен),
- Бигумаль ,
- Сочетание их с Плазмоцидом,
- Амодиахин и Сульфадоксин-пириметамин.
Курс лечения продолжается 5—7 дней и проводится по особым схемам, определяемым врачом.
При трехдневной форме прекращение приступов после лечения не значит полного избавления от болезни.
Нередко через 8—10 месяцев после прекращения первичных приступов наступает возврат (рецидив) болезни.
Причиной возникновения рецидивов являются печеночные формы паразита, могущие существовать в организме при трехдневной форме малярии до 1—1,5 лет.
С целью предупреждения рецидивов больные трехдневной малярией должны получать после 5 дней лечения акрихином или бигумалем еще 10-14 дней подряд хиноцид. При раннем и правильном лечении удается, как правило, излечить больного малярией в течение 2—3 недель.Особенно эффективным и надежным является лечение, проведенное в условиях больницы.
Заражение человека малярией происходит в сезон активности комаров — летом и осенью. В южных странах сезон продолжается в течение 4—6 месяцев, с мая--июня по сентябрь--октябрь. Наибопьшее число больных обычно регистрируется в августе--сентябре, когда заражение малярией происходит наиболее интенсивно. В северных областях сезон активности комаров продолжается 1--2 месяцев (июль--август).
Борьба с малярией началась в первые же годы становления советского здравоохранения. Проводилась она планово, в общегосударственном масштабе.
Массовое заболевание практически было ликвидировано уже в 60-х годах на территории всех бывших союзных республик.
В настоящее время мероприятия по ликвидации малярии осуществляются почти во всех странах мира.
Всемирная организация здравоохранения (ВОЗ) координирует усилия стран в реализации этой важной мировой проблемы здравоохранения и оказывает многим странам необходимую техническую и экономическую помощь из средств специального фонда на ликвидацию малярии.
С 2000 года глобальные показатели смертности от малярии по данным ВОЗ снизились более чем на 25%, а в Африканском регионе, эпидемиологически самом опасном— на 33%. В Африке каждую минуту от малярии умирает ребенок. Большое количество больных малярией и в Индии.
Профилактика малярии.
Для профилактики при поездках в районы эпидемии и в наиболее активные для комаров сезоны принимают специальные противомалярийные препараты по рекомендации ВОЗ: Амодиахин, Сульфадоксин-пириметамин, Бигумаль и др.
Выбор препарата зависит от формы малярийного плазмодия, распространенного в данном регионе.
Курс начинают за 1-2 недели до поездки, продолжают прием в течение всего пребывания в зоне эпидемии и еще четырёх недель по возвращении.
Кроме того, необходимо защитить себя от укусов комаров. Для этого используют репелленты и москитные сетки, пропитанные инсектицидом длительного действия (СИДД).
В настоящее время учеными создана вакцина против малярии и находится на стадии клинических испытаний.

Зона распространения: Африка, Южная Америка, Центральная Америка, острова Карибского бассейна, острова Океании, Юго-Восточная Азия, Средняя Азия (Узбекистан, Таджикистан), Западная Азия (Азербайджан).
Малярия (болотная лихорадка, перемежающаяся лихорадка) – группа инфекционных, трансмиссивных заболеваний человека, переносчиком которых является самка малярийного комара (род Anopheles). Заражение происходит при укусе и сопровождается ознобами, лихорадкой, увеличением размеров печени и селезенки, анемией.
Ежегодно в мире фиксируется около 350-500 млн. случаев заболевания малярией, из которых 1,3-3 млн. заканчиваются летальным исходом.
Причины малярии
Причиной малярии являются паразитические простейшие рода Plasmodium – малярийные плазмодии.
У человека заболевание вызывают четыре вида плазмодиев: возбудитель трехдневной малярии (Plasmodium Vivax), возбудитель четырехдневной малярии Plasmodium Malariae, возбудитель тропической малярии Plasmodium falciparum и возбудитель овале-малярии, схожей с трехдневной Plasmodium Ovale.
Жизненный цикл плазмодий
Жизненный цикл малярийных плазмодий достаточно сложный и включает в себя шизогонию (бесполое развитие), пребывая в организме человека – промежуточном хозяине, и спорогонию (половое развитие), обитая в самке комара Anopheles – своего главного хозяина.
Комар инфицируется при укусе человека, который болен малярией или является паразитоносителем. В процессе кровососания в желудок комара проникают женские и мужские половые клетки плазмодиев, и там же они оплодотворяются. В результате последующего процесса развития клеток образуются спорозоиты, которые попадают в слюнные железы насекомого и могут там оставаться на протяжении двух месяцев.
Зараженная самка комара при укусе инфицирует человека спорозитами, которые со слюной попадают в кровь нового промежуточного хозяина. Возбудитель малярии в организме человека проходит несколько фаз своего бесполого развития. Циклы превращений повторяются до тех пор, пока не образуются незрелые половые клетки гаметоциты (мужские и женские). А уже попав в организм самки комара Anopheles происходит дальнейшее половое развитие.
Пути передачи малярии
Итак, в соответствии с жизненным циклом малярийных плазмодий, мы видим, что путь передачи малярии от одного человека к другому – трансмиссивный, и реализуется посредством укуса самки комара рода Anopheles. Однако также возможна передача инфекции трансплацентарная, во время беременности, и парентеральная, при переливании крови от донора-паразитоносителя.
В эндемических районах малярией чаще всего заражаются дети и приезжие. Рост заболеваний совпадает с периодом активности комаров в летне-осеннее время.
Симптомы малярии
За время протекании малярии можно выделить четыре основных периода:
- инкубационный период;
- период острых первичных проявлений;
- вторичный латентный период;
- период рецидивов.
При овале-малярии или трехдневной малярии инкубационный период длится от 1 до 3-х недель, при тропической – около 2-х недель, при четырехдневной – от 2 до 5 недель.
Типичные синдромы для всех форм заболевания:
- лихорадочный (недомогание, повышение температуры, сыпь, боль в горле, увеличение лимфатических узлов, слезотечение, инфекционные или неинфекционные заболевания и др.);
- гепатолиенальный (увеличение селезенки и печени и нарушение функционирования этих органов);
- анемический (снижение уровня эритроцитов и гемоглобина).
Обычно усиление припадков малярии проявляется на 3-5-ые сутки и представляет собой последовательную смену фаз: озноб, жар и пот.
Возникают гипертермия, гиперемия, сухость кожи, покраснение глаз, жажда, увеличиваются селезенка и печень. У больного могут наблюдаться бред, возбуждение, потеря сознания, судороги. Высокая температура может держаться 5-8 часов и более. Затем происходит обильное потоотделение, и температура тела резко снижается до нормального уровня. При малярии это означает окончание приступа лихорадки. При четырехдневной малярии приступы случаются на каждый 4-й день, при трехдневной – на каждый 3-й.
Через 2-3 недели кожа и внешние белковые оболочки глаз становятся бледно-желтого оттенка и развивается гемолитическая анемия при нормальной окраске кала и мочи.
При своевременном лечении развитие малярии можно остановить после одного-двух приступов.
Продолжительность трехдневной малярии без специфической терапии составляет порядка двух лет, овале-малярии – три-четыре года, тропической малярии – около года. После 10-14 приступов, инфекция переходит в новую стадию – латентную, длительность которой от нескольких недель до года и дольше.
Как правило, через два-три месяца видимого благополучия начинают проявляться ранние рецидивы малярии и протекают они также как самые острые проявления болезни. Через 5 – 9 месяцев возникают поздние рецидивы, но они имеют более легкую форму течения.

Осложнения малярии
Малярия может иметь жизненно-угрожающие осложнения в виде малярийного алгида, малярийной комы, отека мозга, разрыва селезенки, ДВС-синдрома, острой почечной недостаточности, психических нарушений.
Для малярийного алгида характерно развитие коллаптоидного состояния с холодным потом, гипотермией, нитевидным пульсом, артериальной гипотонией, бледностью кожных покровов, снижением сухожильных рефлексов. Часто возникают обезвоживание и понос.
Малярийной комой чаще всего осложняется тропическая малярия. Кома развивается в результате появления паразитарных тромбов, которые нарушают микроциркуляцию головного мозга.
Фазы малярийной комы:
- сомноленция (адинамия, сонливость);
- сопор (снижение рефлексов, резкая заторможенность);
- глубокая кома (отсутствие рефлексов и сознания).
При данном осложнении летальный исход возникает в 96-98% случаев.
При молниеносной, злокачественной форме трехдневной малярии развивается отек мозга. Чаще всего это случается у детей дошкольного возраста и подростков. Появляется на пике лихорадочного приступа и характеризуется судорогами, пеной изо рта, потерей сознания, сильной головной болью и скорым летальным исходом.
При малярии разрыв селезенки происходит спонтанно. Выражается пронзающейся болью в области живота с иррадиацией в лопатку и левое плечо. У больного наблюдается холодный пот, резкая бледность, снижение артериального давления, нитевидный пульс, тахикардия. УЗИ в брюшной полости обнаруживает свободную жидкость. Без экстренного оперативного вмешательства, наступает быстрая смерть от гиповолемического шока и острой кровопотери.
Причиной развития при малярии острой почечной недостаточности является внутрисосудистый гемолиз эритроцитов, интенсивная гемоглобинурия, нарушение почечного кровообращения. Как правило она является последствием гемоглобинурийной лихорадки.
При тропической малярии специфическим осложнением является психическое расстройство, выраженное психомоторным возбуждением, галлюцинациями, бредом и др.
Диагностика малярии
Для клинической диагностики малярии характерны следующие признаки:
- приступообразная, с периодическими подъемами и спадами, лихорадка, повторяющаяся каждые 2-3 дня;
- одновременное увеличение печени и селезенки;
- гемолитическая анемия.
Также выясняется факт посещения пострадавшим эндемичных регионов, или перенесённых им парентеральных вмешательств и переливание крови за последние 2-3 месяца.
Специфический лабораторный метод диагностики малярии – микроскопия толстой капли крови, которая позволяет определить наличие паразитов и их количество. А вид плазмодия и стадию его шизогонии (бесполого размножения) идентифицируют путем исследования мазка крови на малярийный плазмодий. Забор крови предпочтительнее делать на высоте приступа лихорадки.
Серологические методы, такие как РНГА (реакция непрямой гемагглютинации), РФА (рентгенофлуоресцентный анализ), РИФ (реакция иммунофлюоресценции) при выявлении малярии играют вспомогательную роль.
Что касается дифференциальной диагностики, то для лихорадящего больного исключены такие заболевания как лейкоз, цирроз печени, гемолитическая желтуха менингоэнцефалит, туберкулез, сепсис, лейшманиоз, возвратный тиф, бруцеллез и др.
Лечение малярии
Больные, у которых подозревается малярия, госпитализируются в инфекционное отделение. В стационаре им назначается строгий постельный режим, обильное питье, инфузионная, общеукрепляющая и симптоматическая терапия. В случае необходимости проводятся гемодиализ и гемосорбция.
Поначалу при специфической химиотерапии малярии применялся хинин, получаемый их коры хинных деревьев. Сейчас существует много синтетических лекарств, но по причине быстрой невосприимчивости паразитов к синтетическим препаратам, хинин и сегодня не утратил свою актуальность.
Противомалярийные лекарства, по оказываемому воздействию, делятся на гематоциды и тканевы шизонтоциды.
Первые воздействуют на эритоцитарные формы малярийного плазмодия (хинин, мепакрин, пириметамин, хлорохин и др.), вторые – на тканевые формы возбудителя (примахин, хиноцид).
В зависимости от тяжести течения заболевания и его формы, эти препараты назначаются по определенной схеме в различных сочетаниях.
Например, обычно при трехдневной малярии 3 дня проводится курс терапии хлорохином, а после 10 дней, для уничтожения тканевых форм плазмодия, принимается хиноцид или примахин. Также возможны другие схемы лечения малярии.
Прогноз малярии и ее профилактика
При своевременном и правильном лечении малярии происходит быстрое купирование клинических проявлений. При терапии летальные исходы возникают приблизительно в 1% случаев, в основном при осложненной форме тропической малярии.
Профилактика малярии осуществляется в двух направлениях. Это индивидуальная защита (использование противомоскитных сеток, лосьонов, кремов или химиопрофилактика при посещении неблагополучных по малярии регионов) и уничтожение малярийных комаров (обработка территорий инсектицидами).
Для раннего выявления паразитоносителей и больных, всем пациентам, у кого наблюдается лихорадка неясного происхождения, следует провести микроскопию крови на малярию.
Читайте также:


