Малярия в 2008 году
Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека информирует, что заболеваемость малярией на территории Российской Федерации в 2008 году продолжила тенденцию снижения и по сравнению с предыдущим годом снизилась на 28,5%.
Всего в 2008 году зарегистрировано 94 случая заболевания малярией (0,07 на 100 тыс. населения) в 32 административных территориях против 128 (0,09 на 100 тыс. населения) в 36 административных территориях в 2007 году.
В 2008 году зарегистрировано 4 вида малярии: трехдневной – 46 сл., тропической – 45сл., овале - 2сл., четырехдневной – 1 сл.
В 2008 году среди заболевших малярией 7 детей до 14 лет ( в 2007 году – 1 ребенок), в том числе 2 детей до двух лет. На долю городских жителей приходится 93,6% ( 88сл.) (в 2007 году – 90%) заболеваний.
Удельный вес завозных случаев малярии в 2008 году составил 93,6% (88 сл.), с местной передачей – 6,4% (6 сл.). Завоз малярии осуществлялся как из стран ближнего зарубежья (СНГ) - 17% (15 сл.) и дальнего зарубежья 81% (71 сл.), так из одних субъектов Российской Федерации в другие - 2% (2сл.), в 2007 году соответственно – 29% (34 сл.), 67% (79 сл.), 4% (5 сл.).
B 2008 году по сравнению с 2003 годом завоз малярии из Таджикистана снизился почти в 40 раз (с 199 сл. до 5 сл.) и в 18 раз (с 126 сл. до 5 сл.) из Азербайджана. Кроме того, зарегистрировано 3 случая завоза трёхдневной малярии: из Кыргызстана – 2 сл. и Узбекистана – 1 сл..
Среди стран дальнего зарубежья наибольшее количество завозных случаев малярии зарегистрировано из стран Африки. Всего 45 случаев из 17 стран (Гвинеи - 8сл, Нигерии –7 сл., Камеруна – 5сл., Кот-д’Ивуара - 4сл., Конго – 3 сл., Танзании- 2 сл., Анголы- 2 сл., Уганды- 2 сл., Синегала - 2 сл., Сьерра-Леоне-
2 сл., по одному случаю из Буркина-Фасо, Экваториальной Гвинеи, Гвинеи-Бисау, Бенина, Либерии, Габона, Судана).
В 2008 году, как и в предыдущие годы, отмечается рост завозных случаев из Индии, откуда прибыло 16 больных малярией, в том числе 9 случаев из штата ГОА.
Максимальное число завозных случаев из стран дальнего и ближнего зарубежья отмечено в Москве (31сл.).
Наибольшее число завозных случаев малярии отмечено в апреле-июле ( 46,6%). В сезоне передачи малярии было зарегистрировано 25 случаев малярии и только один вторичный от завозного - в июле.
В препаратах крови больных малярией из стран ближнего зарубежья и Российской Федерации, обнаружены возбудители только трехдневной малярии. Кроме того, зарегистрированы случаи завоза трехдневной малярии из Азии и Либерии.
В 2008 году случаи с местной передачей трёхдневной малярии (всего 6 против 10 в 2007 году) отмечены в Московской области (в 2007году - в 4 административных территориях).
Среди жителей Москвы было зарегистрировано 5 случаев с местной передачей малярии (в 2007 году – 4 сл.), из них во всех случаях заражение произошло, предположительно, в населённых пунктах Московской области, преимущественно на дачах. В трех случаях заражение произошло на территории Можайского района в населенных пунктах : д.Лубенки, д. Поздняково, д. Губино, по одному случаю на территории д.Томилина Гора Рузского района и в окрестностях д. Куприяниха Домодедовского района. В Московской области зарегистрирован 1 случай местной передачи малярии в городе Королеве.
При анализе клинической диагностики завозных случаев из стран дальнего зарубежья в 32% (в 2007 году - 35%) случаев первичный диагноз поставлен ошибочно (ОРВИ, лихорадка неясной этиологии, болезни желудочно-кишечного тракта, пневмония, менингит), что свидетельствует об отсутствии настороженности в отношении малярии у медицинских работников при постановке диагноза.
В первую неделю болезни обратились за медицинской помощью 86% заболевших. Отмечается позднее обращение больных за медицинской помощью (свыше 7 дней от момента заболевания) в Архангельской, Астраханской, Костромской, Московской областях, городе Москве.
У 71% заболевших диагноз установлен в первые три дня болезни. Период между обращением и постановкой диагноза в 87 % случаев составил 1-4 дня. болезни. Поздняя диагностика отмечается в Республике Коми и Московской области (на 7 день), Краснодарском крае (на 13 день), Ленинградской области и Республике Татарстан (на 15 день), городе Москве (на 31 день).
В 2008 году было зарегистрировано 3 летальных исхода от тропической малярии в Нижегородской, Самарской областях и Республике Дагестан.
Причиной летальных исходов явились: в Республике Дагестан и в Нижегородской области - поздние обращения больных за медицинской помощью, а в Самарской области - поздняя диагностика.
В Самарской области у больной, возвратившейся из туристической поездки в Индию (штат ГОА), с жалобами на повышение температуры до 39оС, вопреки нормативным документам, исследование крови на малярию ни в амбулаторных условиях, ни в инфекционном отделении своевременно не было назначено. Больная скончалась на 13 день от момента обращения за медицинской помощью от осложнений.
В 2008 году выявлены недостатки в качестве организации и лабораторной диагностики малярии. Так, на подтверждение диагноза малярии в ИМПиТМ им.Е.И.Марциновского ММА им. И.М. Сеченова было прислано 78 препаратов крови из 19 регионов. При этом была выявлена одна диагностическая ошибка в Оренбургской области: в препаратах крови были обнаружены P. falciparum, вместо P. оvale. Не поступили препараты из Московской, Воронежской, Костромской, Архангельской, Мурманской областей.
В ряде случаев в направлении препаратов крови либо не указана паразитемия, либо определена не правильно (Чувашская Республика, Республика Коми, Республика Татарстан).
Отмечаются дефекты окраски, использование старых стекол с царапинами (Чувашская Республика, Тюменская область, ХМАО, Волгоградская область).
25 апреля медицинская общественность отметила Всемирный день борьбы против малярии, учрежденный Всемирной ассамблеей здравоохранения на 60-й сессии в мае 2007 года. Это - день для признания глобальных усилий по обеспечению эффективной борьбы против малярии.
Россия присоединилась к Программе элиминации малярии в эндемичных странах Европейского региона ВОЗ к 2015 году и выполняет взятые обязательства, что подтверждается отсутствием эпидемических вспышек, снижением числа местных случаев, сокращением сроков выявления больных в течение малярийного сезона ,что уменьшает риск заражения малярией.
В 2008 году Россия выделила 20 миллионов долларов на борьбу с малярией в Африке. Часть этих средств предназначена для обучения менеджеров Национальных программ здравоохранения эпидемиологическому надзору за малярией. Первые англоязычные трехнедельные курсы состоятся в мае текущего года в Москве на базе Института медицинской паразитологии и тропических болезней им.Е.И.Марциновского ММА им. И.М. Сеченова
Главным государственным санитарным врачом Российской Федерации
Анализ информации, представленной управлениями Роспотребнадзора по субъектам Российской Федерации показал, что практически во всех регионах за отчетный период активизировалась работа по предупреждению летальных исходов от тропической малярии, возникновению местных случаев малярии и улучшению качества лабораторной диагностики малярии, за исключением Архангельской, Воронежской, Костромской, Московской, Мурманской, Нижегородской, Самарской, Оренбургской областей.
В целях улучшения профилактических, противоэпидемических, лечебных мероприятий по малярии:
1. Руководителям Управлений Роспотребнадзора по субъектам Российской Федерации предлагаю:
1.3. Представить информацию о проведении комплекса мероприятий, посвященных Всемирному дню борьбы с малярией (25 апреля 2009 года) к 01.08.2009.
1.4. Обеспечить взаимоинформирование органов и учреждений Роспотребнадзора субъектов Российской Федерации при возникновении случаев заражения возбудителями малярии на других территориях.
1.5. Проводить фенологические наблюдения и контроль за противокомариными мероприятиями.
1.6. Обеспечить представления внеочередных донесений о случаях местной передачи и летальных исходов от малярии в Роспотребнадзор.
1.7. Усилить контроль за лабораторной диагностикой малярии ( в том числе за качеством приготовления препаратов крови).
2. Руководителям Управлений Роспотребнадзора по субъектам Российской Федерации совместно с руководителями органов управлений здравоохранением субъектов Российской Федерации:
2.1. Провести тестирование знаний медицинских работников лечебно профилактических учреждений по вопросам эпидемиологии, клиники, диагностики, лечения, профилактики малярии в срок до 01.07.2009.
2.2. Провести анализ по обеспеченности лечебно-профилактических учреждений неснижаемым запасом противомалярийных препаратов для лечения трехдневной малярии (примахина) в срок до 01.08. 2009.
3. Руководителю управления Роспотребнадзора по Московской области: представить информацию о проведенных противомалярийных мероприятиях в Московской области, в том числе в Можайском, Домодедовском, Рузском районах.
4. Усилить разъяснительную работу с населением о профилактике малярии с использованием всех каналов СМИ.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Калужской области, 2006-2020 г.
Если в случае туберкулёза и гриппа процент летальных исходов и количество заражённых с годами сокращается, то смертность от малярии, как считают учёные, в следующие двадцать лет повысится вдвое из-за снижения восприимчивости к лекарствам. Вторая страшная болезнь, о которой говорим сегодня — лепра. В средневековой Франции прокажённых осуждали на смерть, служили над живыми заупокойную службу, закидывали парой лопат земли на кладбище и после таких похорон отвозили в специальный дом — лепрозорий.
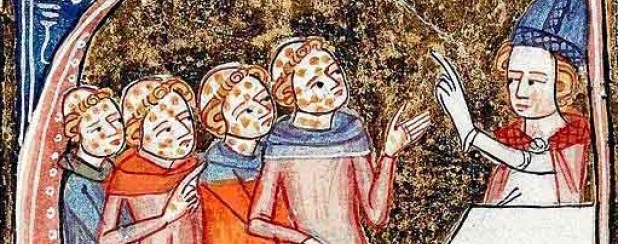
Лепра на изображении из рукописи XIV века
По последним данным, двадцать миллионов лет назад плазмодий использовал комаров для заражения жертв. Анализ спор плазмодия позволил учёным предположить, что малярией могли болеть и холоднокровные существа. Например, динозавры. Позже, с появлением человека, паразиты приспособились к нему и стали использовать нас для распространения среди кровососущих насекомых.
Впервые малярию описывали около 2700 года до нашей эры в китайской летописи. Но первая эпидемия могла случиться гораздо раньше, от 8 до 15 тысяч лет назад малярия могла стать причиной резкого сокращения численности людей на Земле.
Врачи узнали, что малярию вызывает одноклеточный организм, в 1880-х годах. Французский врач Шурль Луи Альфонс Лаверан обнаружил паразита в крови больного, за что получил Нобелевскую премию. В 1894 году впервые предположили, что малярию переносят комары. Этот способ подтвердил Джованни Батиста Грасси с помощью добровольцев. Сейчас известен и другой способ передачи: от человека к человеку через кровь. Малярией может заболеть ребёнок в утробе матери.
Существуют разные виды плазмодиев. Человек может пострадать от пяти из них. Заражение происходит в момент впрыскивания комаром паразитов на одной из их стадий развития в кровь человека. Из крови они попадают в печень, где начинают размножаться. Спустя несколько недель или месяцев болезнь начинает проявляться из-за того, что плазмодии снова попадают в кровеносную систему. Инкубационный период зависит от вида плазмодиев.
У больного начинают болеть суставы, появляются лихорадка и ознобы, судороги. Человек становится приманкой для комаров — начинает вкусно для них пахнуть. Это нужно, чтобы плазмодии вновь попали к любимому хозяину, так как человек для них — только способ распространения.
Не так давно, а именно в 1980-е годы, учёные открыли ещё одну стадию существования паразита — покоящуюся. Из-за этой стадии люди заболевали малярией даже через годы после того, как их кровь полностью очищалась от плазмодиев.
Наибольшему риску подвергаются дети и люди с ВИЧ/СПИДом. Болезнь для них может оказаться смертельной.
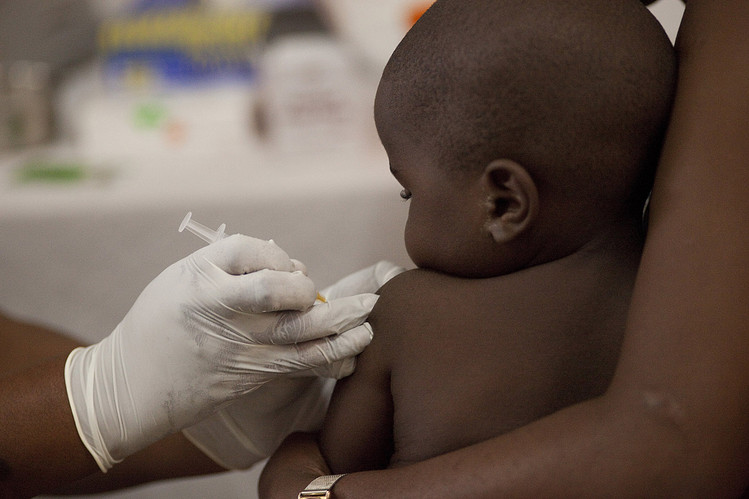
Танзания, вакцинация ребёнка от малярии. Источник
Малярия в России и СССР была массовой до 1950 годов. Для того, чтобы справиться с этой болезнью в курортной зоне, в Сочи осушали болота, а также нефтевали водоёмы: покрывали их слоем нефти, чтобы истребить личинки комаров.
Наибольшее количество заболевших в истории СССР было зафиксировано в 1934-1935 годы — тогда заразились 9 миллионов человек. В 1962 году в СССР победили малярию. Единичные случаи заражения были возможны и после этого. Во время войны в Афганистане в 1986-1990 годах в СССР зафиксировали увеличение количества заражённых — 1314 случаев.
Малярия охватывает 97 стран. Хотя риску заболеть малярией подверглись в 2015 году почти половина населения Земли — 3,2 миллиарда человек, большинство случаев заболевания приходится на Африку к югу от Сахары. Именно там происходят 88% случаев заболевания и 90% случаев смерти от малярии.
В 2015 году заразились малярией 214 миллионов человек, и 438 тысяч из них умерли. Билл Гейтс и канцлер казначейства Великобритании Джордж Осборн в январе 2016 года обещали отдать 4,3 миллиарда долларов на борьбу с болезнью. Эти деньги планируется потратить на изучение заболевания и поиск лекарств.

Марка СССР, 1962 год
Американские индейцы сотни лет назад использовали в качестве жаропонижающего кору хинного дерева. Испанский натуралист Бернабе Кобо привёз её в 1632 году в Европу. После излечения жены вице-короля Перу от малярии о чудесных свойствах лекарства узнали во всей стране, затем кору переправили в Испанию и Италию, и её начали применять по всей Европе. Почти двести лет понадобилось, чтобы из коры, которую использовали в виде порошка, выделить непосредственно хинин. Он и сейчас используется для лечения болезни.
В 2015 году учёные из Университета Калифорнии создали генетически модифицированных комаров, способных быстро ввести блокирующий малярию ген в популяцию обычных комаров. Кроме того, после внедрения гена глаза комаров начинают флуоресцировать, что повышает шанс на их обнаружение в темноте.
Одним из эффективных средств для борьбы с малярией является антимоскитная сетка, пропитанная инсектицидами. Дёшево и сердито. Спасает жизни. Сейчас Барт Нолс тестирует дома, которые сами по себе являются ловушками для насекомых.

Лепра, или болезнь Хансена, это хронический гранулематоз: она поражает кожу человека, периферическую нервную систему, глаза, дыхательные пути, яички, кисти и стопы. Устаревшее название этой болезни — проказа, она упоминалась в Библии, была известна в Древней Индии и распространена в Средневековой Европе. Распространена настолько, что в начале XIII века в Европе было 19 тысяч лепрозориев, специальных домов для прокажённых.
До XVI века в Европе была эпидемия лепры, но количество больных по неизвестной науке причине сократилось. Учёные в 2013 году восстановили ДНК бактерии из 1300 года, изъяв её из зубов умерших в то время в лепрозориях людей. Оказалось, что за семьсот лет бактерия почти не изменилось. Это позволяет предположить, что люди просто выработали относительный иммунитет к этой болезни.
В 1873 году норвежский врач Герхард Хансен выделил первую бактерию-возбудителя лепры Mycobacterium leprae. В 2008 году выделили Mycobacterium lepromatosis, эти бактерии распространены в Мексике и Карибском регионе. До недавнего времени считалось, что лепрой болеют только люди. Но оказалось, что броненосцы и белки могут передавать болезнь и нам. Более того, белки сами страдают от лепры — у них появляются язвы и наросты на голове и лапах. Больные животные были обнаружены в Великобритании в 2016 году.

Остров Лазаретто
Инкубационный период болезни может длиться 5 лет, а симптомы у человека могут проявиться только через 20 лет после заражения. Врачи выделяют три типа течения заболевания: лепроматозный, туберкулоидный и пограничный.
При лепроматозном на коже появляются бугорки или узлы размером до горошины, которые могут сливаться в образования больших размеров. Затем на этих бугорках открываются язвы, заполненные большим количеством бактерий-возбудителей болезни. Эти язвы в итоге поражают не только кожу, но доходят до суставов и костей человека, после чего конечности могут быть ампутированы.
Туберкулоидный тип характеризуется поражением только кожных покровов и периферической нервной системы. Нарушается восприятие температуры, осязание.
Неидентифицируемый тип лепры может перейти в любой из предыдущих типов. При нём возможно поражение нервной системы, деформацией стоп и кистей рук.
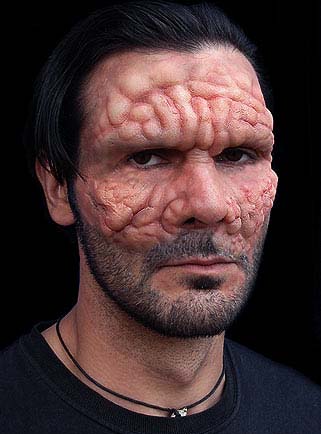
Внешний вид больного лепрой. Источник
Человек может и вовсе не заболеть даже при слишком плотном контакте с заражённой плотью. Норвежский врач Даниель Корнелиус Даниельсен ставил опыты на себе: впрыскивал кровь больного проказой, втирал гной больных в царапины на своей коже, вводил под свою кожу кусочки лепрозного бугорка от больного. Но так и не заболел. Сейчас учёными выдвинуто предположение, что болезнь зависит также от ДНК конкретного человека.
Прорыв в лечении произошел в 1940-х годах, когда разработали противолепрозное средство дапсон. Препарат имеет антибактериальное действие не только в отношении Mycobacterium leprae, но и убивает микобактерии туберкулёза.
Болезнь тесно связана с социальным статусом. На 2000 год Всемирная организация здравоохранения назвала 91 страну с эндемичными очагами лепры. В 70% случаев лепрой заболевают в Индии, Бирме и Непале. В группе риске — те люди, у которых ослаблен иммунитет, кто пьёт загрязнённую воду, мало ест и живёт за чертой бедности.
Количество больных со временем снизилось, хотя не всегда этот показатель снижается в масштабах года. В 1999 году во всём мире зафиксировали 640 тысяч новых случаев заражения, в 2000 году — 738 тысяч, а в 2001 — 775 тысяч. Но в 2015 году заболели в несколько раз меньше людей — 211 тысяч.
В России на 2007 год было 600 больных лепрой, из которых только 35% госпитализированы, а остальные находились на амбулаторном лечении и под наблюдением. В СССР было 16 лепрозориев, а в России сохранились четыре из них. Больные могут уходить к родным, но остаются под наблюдением. В Терском лепрозории в Ставропольском крае некоторые пациенты живут около 70 лет. И умирают уже не от самой болезни, а от старости.

Общение между больным и врачом в Терском лепрозории. Нет масок и перчаток
Как отмечает Всемирная организация здравоохранения, за 20 лет было излечено более 16 миллионов пациентов с лепрой. Эту болезнь победили почти во всём мире. К счастью, бактерия-возбудитель почти не изменилась, и устойчивости к препаратам у неё нет. Самое важное — как можно раньше диагностировать болезнь и приступить к её лечению. В группе риска до сих пор люди со слабым иммунитетом и плохими условиями жизни.
В случае с малярией всё не так радужно. В некоторых странах она представляет серьёзную угрозу жизни людей. Излечение более вероятно при обнаружении болезни в течение 24 часов. Если не попасть в этот промежуток времени — исходом может стать смерть больного. Борьба с болезнью усложнена тем, что до сих пор нет вакцины с высоким процентом эффективности. Поэтому самый лучший вариант — не давать малярийным комарам кусать людей. Например, с помощью противомоскитной сетки или каких-либо других ловушек для насекомых.
История
Этот период связан с ростом информации о заболевании, особенно в связи с практикой малярия-терапии (устаревший в настоящее время метод лечения сифилиса), развитием противомалярийных препаратов и использованием инсектицидов в борьбе с вектором паразитов. Благодаря этим открытиям, в 1955 году ВОЗ запускает глобальную программу по искоренению малярии. На тот момент, пока программа ещё не достигла своей цели, была обнаружена скрытая форма паразита, и исследования концентрировались на разработке вакцины против малярии.
Инсектицидные свойства ДДТ (дихлор-дифенил трихлорэтана) были установлены в 1939 году Полом Германом Мюллером из компании Geigy Pharmaceutical, Базель, Швейцария, благодаря измельченному пиретруму из ромашника пепельнолистного (растения из семейства хризантем). Применение ДДТ является стандартным методом защиты от насекомых. Тем не менее, из-за воздействия ДДТ на окружающую среду и того факта, что у комаров развилась резистентность к этому веществу, ДДТ применяется все меньше и меньше, особенно в районах, где малярия не является эндемичной. В 1948 году Поль Мюллер получил Нобелевскую премию по медицине.
Малярия у человека и обезьян
В 1920-х годах, американские исследователи вводили людям кровь различных видов обезьян, чтобы определить потенциал для передачи малярии от обезьяны к человеку. В 1932-33 годах, Синтон и Маллиган выделили наличие Plasmodium gonderi среди обезьян из семейства Мартышковые. До 1960х годов естественное инфицирование обезьян в Индии было редкостью, тем не менее, живтоных уже использовали в исследовательских целях. Тем не менее, уже с 1932 года было известно, что P. knowlesi может передаваться человеку через зараженную кровь обезьяны. Вопрос заражения человека обезьяньей малярией, особенно важный в контексте программы ликвидации малярии, встал на повестку для в 1960 году, когда, случайно, выяснилась возможность передачи (через комаров) малярии от обезьяны к человеку 10) . В 1969 году, штамм Chesson Plasmodium vivax был впервые адаптирован для нечеловеческого примата. Начиная с 2004 года, было установлено, что P. Knowlesi, который, как известно, связан с обезьяньей малярией, связан также с малярийными инфекциями у людей.
Несмотря на то, что различные этапы в крови и вектор малярии (Anopheles) были определены в девятнадцатом веке, лишь в 1980 году была обнаружена латентная форма паразита в печени (вторичные эксо-эритроцитарные циклы поддерживают паразита P. vivax в печени в течение 3-5 лет или более, P. ovale в течение 2-3 лет и P. Malariae – в течение всей жизни). Открытие скрытой формы паразита, наконец, объяснило, почему у людей, которые, казалось, излечились от малярии, через несколько лет случается рецидив, несмотря на то, что паразит исчез из их крови.
Исследования и перспективы
Нобелевская премия по медицине 2015 года была присуждена ирландцу Уильяму Компбеллу, японцу Сатоши и китаянке Ту Юю за вклад в исследования по лечению паразитарных заболеваний, включая малярию.
В январе 1986 Мануэль Елкин Патарройо разработал первую противомалярийную вакцину SPf6658 на основе синтетического пептида. Её эффективность, в сравнении с P. falciparum, однако, была довольно низкой или вообще отсутствовала. Начиная с 1992 года, компания GlaxoSmithKline (Бельгия) разрабатывает актимерозоитную вакцину под названием S/AS02A59. В декабре 2005 года, профессор Алонсо из Университета Барселоны опубликовал обнадеживающие результаты, согласно которым вакцина оказывалась эффективной в 30% случаев при одной инъекции, а в половине случаев позволила избежать серьезных приступов болезни. С 26 мая 2009 года, вакцина находится на стадии III клинических испытаний. Испытания показывают, что ее эффективность будет превышать прогнозы. Вакцина изготовляется из паразитических синтетических пептидов и рекомбинантных белков (с возможностью обмена информацией с другим белком) или ДНК (из митохондрий и пластид плазмодия). Зная, что паразит, чтобы проникнуть в эритроциты, принимает форму белка и способен к мутации до шестьдесяти раз, чтобы обмануть иммунную систему, в вакцине используются два рекомбинантных белка:
Эта вакцина – самая передовая вакцина второго поколения. При условии, если все исследования и испытания будут продолжать вестись в нормальном режиме, вакцина может появиться на рынке в начале 2012 года, в соответствии со статьей 58 Европейского агентства лекарственных средств, и войти в IV фазу клинических испытаний. Другие исследования, связанные с поиском вакцины:
Транспластомные хлоропласты табака и салата исследовались в качестве реакторов для производства этих белков. По данным исследования, последние, экстрагированные и введенные мышам, были способны защищать их в течение 300 дней от проникновения паразита в эритроциты, и против холерного токсина. Иммунный ответ был типа TR1/Th2. Этот процесс был запатентован и может позволить (если будет доказана его эффективность на человеке) получить недорогую вакцину, не требующую холодного хранения в случае перорального применения.
В 2000 году команда профессора Андреа Кризанти из Имперского колледжа в Лондоне смогла создать первого генетически модифицированного комара. В 2003 году было показано, что, если ген-маркер сохраняется в течение тридцати поколений в процессе оплодотворения между модифицированными комарами, остается всего около 4-16 поколений с одним оплодотворением с одним не модифицированным комаром. С апреля 2001 года, международный консорциум решил провести полное секвенирование генома Anopheles gambiae. Его патронажем занимается Центр Исследования Тропических Болезней. Это секвенирование было поручено центру Genoscope и Celera Genomics в Аламеда. Цель заключается в выявлении генов, участвующих в иммунной реакции комара против паразита Plasmodium или находящихся в его обонятельных и вкусовых рецепторах, чтобы, в конечном счете, выявить протеазы, участвующие в иммунной реакции. 15) 15 июля 2010 года, профессор энтомологии Михаил Риэль и его команда из Университета Аризоны, объявили о создании генетически модифицированной самки комара Anopheles stephensi, способной уничтожать паразитов в своем организме и не способной передавать заболевание. Исследователи в настоящее время изучают способы замены естественной популяции Anopheles лабораторными комарами, надеясь, что эти комары не станут инвазивными, начав передавать другие заболеваний, или что паразит не разовьёт разистентности.
Эпидемиология
В 1990-е годы, малярия вызывала 400-900 миллионов случаев лихорадки и 700000-2,7 миллиона смертей, то есть, в среднем, каждые 30 секунд от малярии умирал один человек 16) . В 2012 году, от малярии умерло 473000-789000 человек. Подавляющее большинство жертв составляют дети в возрасте до 5 лет и беременные женщины, так как плацента является мишенью, в которой может накапливаться паразит (малярийный плазмодий). Несмотря на усилия по сокращению передачи болезни и улучшению методов лечения, с начала 1990-х годов произошло мало изменений. Похоже на то, что смертность начала снижаться с конца 2000-х годов, и в 2010 году смертность составила 1,2 млн. человек. 17) Со-инфекция ВИЧ не приводит к увеличению смертности, и связана с меньшим числом сопутствующих проблем по сравнению с инфекцией/туберкулезом, заболеваниями, как правило, атакующими разные возрастные группы: малярия более распространена среди молодых людей, а туберкулез – среди более пожилых. Тем не менее, малярия и ВИЧ способствуют взаимному распространению друг друга: малярия увеличивает вирусную нагрузку, а ВИЧ-инфекции увеличивает вероятность заражения малярией. Малярия является эндемическим заболеванием в тропических районах Америки, во многих частях Азии и в большинстве стран Африки. Тем не менее, к югу от Сахары происходит 85-90% смертей от малярии. Географическое распределение болезни в больших регионах является сложным, и малярийные и немалярийные области могут располагаться очень близко друг к другу. В засушливых районах, периоды малярии можно предсказать с большим процентом вероятности, с использованием карты осадков. В отличие от лихорадки денге, малярия чаще наблюдается в сельской местности, чем в городах. Например, города Вьетнама, Лаоса и Камбоджи, по существу, свободны от малярии, однако болезнь присутствует в сельской местности. В Африке, однако, малярия присутствует и в сельских, и в городских районах, хотя в городах риск значительно ниже 18) . Глобальные эндемичные уровни заболевания не были картографированы с 1960х годов, однако, британский Wellcome Trust финансирует Malaria Atlas Project с целью исправить этот факт и оценить влияние этого заболевания в будущем. 19) Наконец, малярия является самым распространенным паразитарным заболеванием в мире. Она является одним из основных приоритетов ВОЗ, потому что оказывает прямое разрушительное воздействие на социально-экономическую сферу жизни общества. Человек – далеко не единственное существо на Земле, страдающее малярией. Например, многие птицы являются носителями этих паразитов.
В столице Франции, малярия исчезла сравнительно недавно. В 1931 году она ещё присутствовала в Marais poitevin, в Brenne, на равнинах Эльзаса, во Фландрии, в Ландах, Солони, в регионе Puisaye, в заливе Морбиан, в Камарге… В средние века и до XV-XVI веков, малярия в основном была распространена в деревнях; ситуация не изменилась, даже когда реки во многих городах стали использоваться в качестве транспортных узлов, даже несмотря на периодическое затопление этих рек во многих местах. Времена Ренессанса связаны с возрождением лихорадки, религиозными войнами, заставляющими жителей городов запираться в стенах, окруженных рвами со стоячей водой. Кроме того, в Париже в конце девятнадцатого века проходила перестройка, и работы были в значительной степени связаны с раскопками. Вода в лужах, прудах и других источниках застаивалась, что способствовало увеличению популяции комаров и вспышкам малярии. Кроме того, большое количество работников переносили плазмодии из инфицированных районов. Необычайно тяжелая эпидемия в Питивие в 1802 году повлекла за собой визит комиссии факультета медицины; она было связана с очень крупным наводнением, во время которого окружающие луга оказались покрыты водой на несколько недель. Заболевание было искоренено на Корсике в 1973 году. Малярия появилась в этих местах после рейдов вандалов. Последняя эпидемия на Корсике, вызванная не привезённой инфекцией Plasmodium vivax, наблюдалась в 1970-1973 годах. Примечательно, что в 2006 году на острове наблюдался один местный случай заражения Plasmodium vivax. С тех самых пор, почти все случаи малярии, наблюдаемые во Франции, были завезёнными.
Борьба ВОЗ с малярией
Глобальной программе по искоренению ВОЗ предшествовали проекты Международного совета по вопросам здравоохранения, а затем – Фонда Рокфеллера с 1915 года, но особенно – после 1920х годов. Эти две организации, созданные благодаря Джону Д. Рокфеллеру, уже имели опыт проведения кампаний по искоренению анкилостомоза и желтой лихорадки. Стратегия Рокфеллеров 1924 года была основана на разрыве с традицией массового введения хинина и регуляцией популяций комаров – в частности, через дренажные работы, и была связана только с искоренением комаров. Затем был изготовлен Парижский Зелёный, очень токсичное для комаров вещество, однако неэффективное для взрослых комаров. Основные программы с конца 1920-х годов были проведены в Италии и других странах Фонда в средиземноморском регионе и на Балканах. Несмотря на смешанные результаты, такая же политика была проведена в Индии с 1936 по 1942 годы. Здесь, в сочетании с другими подобными мерами, удалось добиться впечатляющих, но временных, результатов: в 1941 году наблюдалась ситуация, аналогичная ситуации до начала проведения программы. Вторая мировая война приостановила проведение некоторых программ, однако способствовала расширению нескольких других: в 1942 году была создана комиссия здравоохранения Фонда Рокфеллера для поддержки усилий вооруженных сил и защиты солдат в прифронтовых районах. Развитие ДДТ, в котором принимала участие команда Рокфеллера, и распыление этого инсектицида с самолетов в затопленном районе к западу от Рима способствовало запуску кампании по искоренению малярии в Италии в 1946 году. Самая известная из проведенных программ была осуществлена в Сардинии с 1946 по 1951 годы. Программа основывалась на массовом использовании ДДТ, и, несмотря на спорные экологические последствия, способствовала ликвидации комаров и, как следствие, малярии. Фонд Рокфеллера завершил свою программу по общественному здравоохранению, и противомалярийную программу в 1952 году. В 1948 году была создана ВОЗ. Глобальная программа по ликвидации малярии была запущена в 1955 году (на тот момент программа охватывала Южную Африке и Мадагаскар). После первых заметных успехов (Испания стала первой страной, которую ВОЗ официально объявила свободной от малярии в 1964 году), программа встретилась с трудностями. В 1969 году XXIIя Всемирная ассамблея подтвердила свои неудачи, но подтвердила Глобальные цели по искоренению малярии. В 1972 году группировка стран в Браззавиле решила отказаться от цели искоренения и заняться вместо этого миссией по контролю заболевания. На 31-й сессии Всемирной ассамблеи здравоохранения в 1978 году ВОЗ согласилась с этим изменением: она отказалась от глобальной ликвидации и от искоренения малярии, сконцентрировавшись только над её контролем. В 1992 году в Амстердаме Конференция министров приняла глобальную стратегию пересмотра методов борьбы против малярии. В 2001 году эта стратегия была принята ВОЗ. ВОЗ отказалась от процедур по сертификации ликвидации малярии в 1980-х годах и возобновила их в 2004 году. В 1998 году было создано партнёрство RBM (Roll Back Malaria), объединяющее ВОЗ, ЮНИСЕФ, Программу развития ООН (ПРООН) и Всемирный банк. С момента своего основания в 1955 году, Соединенные Штаты стремились защититься от ввоза малярии через Южную Америку и были основным игроком в глобальной программе ликвидации; кроме того, они также были мотивированы политическими соображениями – борьбой с коммунизмом. 23) Считается, что глобальные усилия по борьбе с малярией и по её искоренению с 2000 года спасли 3,3 млн жизней благодаря сокращению смертности из-за этого заболевания на 45% во всем мире и на 49% в Африке.
Социально-экономическое воздействие
Малярия не только обычно ассоциируется с бедностью, но и представляет собой основную причину бедности и является серьезным препятствием на пути экономического и социального развития. Болезнь имеет негативные экономические последствия для тех регионов, где она широко распространена. Сравнение ВВП на душу населения в 1995 году, с поправкой на соотношение покупательной способности между странами, пострадавшими от малярии и не пострадавшими странами, показало отклонения от 1 до 5 (1 526 USD против 8 268 долларов США). Кроме того, в странах, где малярия является эндемическим заболеванием, рост ВВП на душу населения страны составлял 0,4% в год в среднем с 1965 по 1990 годы против 2,4% для других стран 24) . Эта корреляция не означает, однако, что причинно-следственная связь и распространенность малярии в этих странах также частично связана со снижением экономического потенциала для борьбы с болезнью. Затраты на малярию оцениваются в 12 миллиардов долларов США в год только для Африки. Хорошей иллюстрацией является Замбия. Если бюджет, который страна тратила на борьбу с этим заболеванием в 1985 году, составлял 25 000 долларов США, то с 2008 года, благодаря международной помощи и PATH (Программа оптимальных технологий в здравоохранении), бюджет стал составлять 33 миллиона в течение девяти лет. Основная цель бюджетного обеспечения – это предоставление москитных сеток всему населению страны. На индивидуальном уровне, экономические последствия включают в себя расходы на здравоохранение и госпитализацию, потерянные рабочие дни, потерянные дни присутствия в учебном заведении, снижение производительности из-за повреждения головного мозга, вызванного болезнью. Для государств, дополнительными последствиями являются снижение инвестиций, в том числе, от туристической отрасли. В некоторых странах, особенно страдающих от малярии, расходы на малярию могут достигать 40% от общих расходов на здравоохранение, 30-50% пациентов поступают в больницы, и до 50% - посещают медицинские консультации.
Причины малярии
Малярия вызывается паразитами рода Plasmodium, которые, сами по себе, передаются комарами из рода Anopheles.
Anophele, переносчик малярии
Переносчиком паразита и его первичным хозяином является самка малярийного комара (Anopheles). Паразит попадает в организм комара через кровь инфицированного человека, которой они питаются (кровь необходима самкам для производства яиц). Попав в организм, гаметоциты Plasmodium дифференцируются на мужские и женские половые клетки, а затем формируют мобильную зиготу, называемую оокинет, которая проникает через стенки желудка комара, становясь сферическим ооцистом, ядро которого будет несколько раз делиться, формируя спорозоиты. Продолжительность этого созревания тесно зависит от температуры наружного воздуха. Например, у P. falciparum созревание проходит при температуре не ниже 18°С и не выше 35°C, максимальная скорость созревания наблюдается при 24°С. Когда ооцист разрывается, высвобождаются спорозоиты, которые мигрируют через тело комара в слюнные железы, через которые они могут, при поступления новой крови в виде пищи, заразить нового человека-хозяина, поступив в его кожу со слюной. 32)
Другие способы передачи инфекции
Паразиты также могут быть переданы через плаценту от матери к плоду (врожденная малярия), путем заражения через загрязненный шприц или через переливание крови, хотя последний способ встречается крайне редко.
Читайте также:


