К какому классу относятся малярия
От малярии нет прививки. По некоторым данным у 40% людей на земле есть риск заразиться малярией. По всему миру ежегодно регистрируется от 350 до 500 миллионов случаев этого заболевания.
Малярия забирает больше миллиона жизней каждый год. Касательно детей, малярия занимает 4 место в рейтинге самых летальных заболеваний в развивающихся странах. Так что такое малярия и как предотвратить её распространение?
Малярия: профилактика и факты. Обезопасьте свою семью

Вы наверняка слышали о вспышках малярии в новостях или читали о ней в рекомендациях путешественникам. Но что такое малярия? Есть ли риск заразиться у вас и вашей семьи? Как обезопаситься?
Что такое малярия?
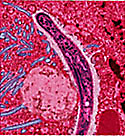
Малярия - это потенциально смертельное заболевания, которое вызывают паразиты, переносимые комарами. Для людей опасны несколько видов таких паразитов: Plasmodium falciparum, Plasmodium vivax, Plasmodium malaria и Plasmodium ovale. Каждый вид вызывает болезнь с немного разными симптомами. Как только такой паразит добирается по кровотоку к печени человека, развивается малярия.
В развитых странах малярия практически ликвидирована, но люди всё равно могут заразиться, особенно при путешествиях в страны с действующими очагами малярии. Некоторые эксперты сообщают, что в Европе и в США, где малярия считалась ликвидированной, с 2010 вновь начали регистрировать случаи малярии. Некоторые учёные полагают, что это происходит из-за глобального потепления и развития туризма. В России малярия была ликвидирована ещё во времена СССР. Но в странах бывшего СССР: в Азербайджане, Таджикистане, Армении, Туркменистане, Узбекистане и Дагестане сохранились остаточные очаги инфекции, там случаи заболевания регистрируются ежегодно. В России малярия в основном завозная, с 2000 по 2010 год зарегистрировано 3998 случаев завозной малярии. Также из-за неконтролируемой иммиграции людей из стран бывшего СССР, начали появляться природные очаги малярии на Кавказе и в Московской области.
В отношении этого смертельного заболевания нельзя быть беспечным.
У здорового человека малярия может проявиться симптомами, похожими на простуду. Однако для детей, у которых нет доступа к медицинской помощи, малярия может привести к осложнениям, из-за чего малярия может стать смертельно опасной. По данным центра по контролю и профилактике болезней в 2013 году было зарегистрировано 198 миллионов случаев малярии по всему миру, и около 500000 человек умерли из-за неё. Большинство смертей насчитывается среди детей в Африке.
Малярия в России и в Мире: Где находятся очаги малярии?
Малярию можно встретить практически везде, особенно большие её очаги находятся в Азии, Африке, Австралии, Центральной Америке, на Ближнем Востоке, на Карибских островах и в Новой Зеландии. Самые смертельные штаммы находятся на Соломоновых Островах, на индийском субконтиненте, в Африке, в Папуа-Новой Гвинеи и на Гаити. Эндемичные регионы по малярии: Сьерра-Леоне, Либерия и Гвинея.
Если вы собираетесь отправиться в страну, где высок риск заразиться малярией, важно знать обо всех возможных опасностях. Если вы собираетесь в такую страну, до путешествия следует поговорить с врачом и пропить курс лекарств для профилактики малярии (который может длиться до 2 недель). На сайте центра по контролю и профилактике заболеваний есть удобная карта, которая показывает, в каких странах риск заразиться малярией наибольший.
Даже если вы остаётесь в России случаи заражения малярией случаются даже у нас в Московской области и на Кавказе, так как её очаги снова начали появляться на территории нашей страны, поэтому опасность может грозить каждому. Везде, где водятся малярийные комары (род Anopheles), там же может появиться и малярия. В России комары этого рода обитают практически на всей территории, кроме самых северных регионов, однако заражение малярией маловероятно, так как лишь на малой части территории России погодные условия подходят для развития малярийного плазмодия.

Путешественники, которые возвращаются из стран, где распространена малярия, могут привезти малярию домой, а местные комары в итоге могут передать её другим людям. В России ежегодно регистрируется около 100 случаев малярии, причём 99% из них - завозные.
Другая причина, по которой люди заражаются малярией, - случайная перевозка комаров. Путешественники в страны, где распространена эта опасная болезнь, могут привезти оттуда в Россию не только фотографии. Комары иногда путешествуют на самолётах или в багаже, как автостопом. Они даже, бывает, переживают такую поездку и могу кусать пассажиров, распространяя заболевание.
Как передаётся малярия?
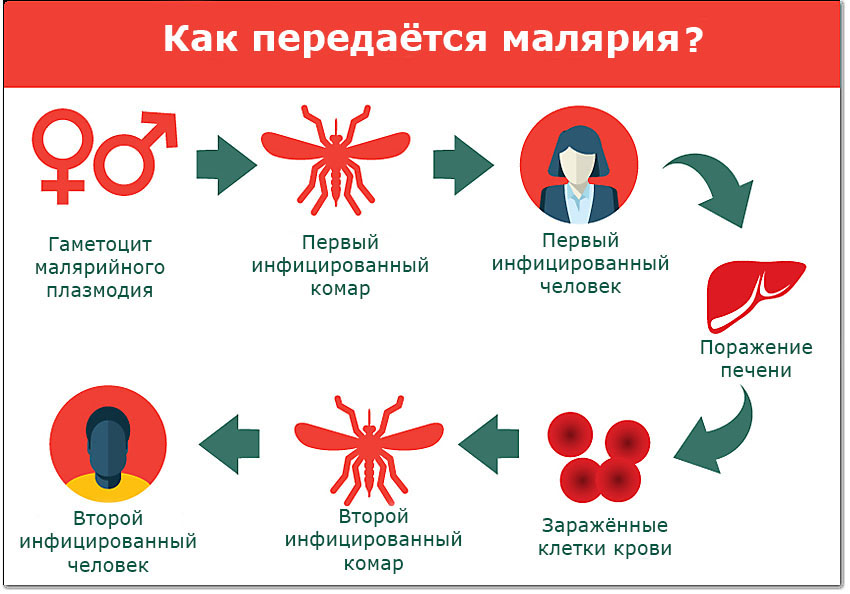
Комары рода Anopheles могут переносить малярийного плазмодия от человека к человеку. Этот процесс выглядит примерно так:
- Инфицированного кусает не заражённый комар. В момент, когда комар пьёт кровь, в его организм попадают гаметоциты (можно сказать, половые клетки) паразита.
- Теперь инфицированный комар кусает кого-то ещё и передаёт паразитов здоровому человеку.
- В организме своего нового носителя, паразиты направляются к печени. Там они могут находиться несколько месяцев или даже год в спящем состоянии. В это время у заражённого может и вовсе не быть симптомов.
- Паразиты растут и развиваются. Как только они достигают зрелости, они выходят из печени в кровоток. Именно в этот момент проявляются первые симптомы малярии.
- Такого человека с малярией может снова укусить здоровый комар. Этот комар снова может передать малярию здоровому человеку, если укусит кого-то ещё. И цикл начинается снова.
Так обычно и распространяется малярия, однако она может передаваться и через грязные иглы. Мать может передать это заболевание своему нерождённому ребёнку. В прошлом даже переливание крови иногда приводило к заражению малярией. Несмотря на то, что трансплантация всё равно считается риском, донорская кровь сегодня тщательно проверяется, и такой вид передачи крайне маловероятен.
Симптомы малярии
По началу малярия может быть похожа на простуду. У пациентов могут проявиться следующие симптомы:
- Озноб
- Головная боль
- Потливость
- Боли в мышцах
- Диарея
- Жар
- Тошнота и рвота
- Общая слабость и дискомфорт
Первые симптомы малярии могут проявиться уже через 6 дней после укуса. В некоторых случаях, однако, симптомы могут развиться через месяц после возвращения из очага малярии.
Если развиваются осложнения, малярия быстро может перейти от простудоподобных симптомов к смертельно опасным. Осложнения могут включать: острую почечную недостаточность, анемию, кому, низкий сахар в крови, проблемы с дыханием и селезёнкой, низкое артериальное давление, желтуху и судорожные припадки.
У пациента с малярией могут сперва появиться лёгкие симптомы, а затем состояние может внезапно серьёзно ухудшиться. Это может быть ужасная боль, проблемы с дыханием или резкие судорожные припадки. Если это произошло, пациенту необходима экстренная медицинская помощь.
После первых симптомов некоторые малярийные паразиты могут оставаться в печени и могут служить причиной рецидивов каждые несколько лет. Если после возвращения из очага малярии, у вас появились даже лёгкие симптомы, лучше обратиться к врачу, так как при малярии вам нужно будет правильное лечение.
Диагностика малярии
Малярию диагностируют с помощью теста крови. Если вас укусил комар там, где малярия распространена, а потом у вас появился жар, лучше обратиться к врачу, который проведёт анализ крови. Такой анализ за несколько минут покажет есть ли у вас малярия и даже какой это вид паразита. Дальше врач проведёт дальнейшие анализы, чтобы понять, затронуло ли заболевание ваши внутренние органы (например, почки или селезёнку).
Если у вас диагностировали малярию, врач предложит вам курс лекарств. Врачи будут наблюдать за вашим состоянием и течением болезни, чтобы не допустить развитие осложнений. Ваш врач посоветует вам, как не передать малярию другим людям, например, не сдавать кровь.
Одна из проблем с диагностикой малярии - это то, что у неё очень неспецифичные первые симптомы. Любой, у кого появился жар или озноб, может предположить, что у него простая простуда. Они скорее решат, что "само пройдёт", и к врачу не пойдут. Даже врачи могут не сразу заподозрить малярию, особенно в России. У нас случаи этого заболевания довольно редкие, поэтому врач может и не назначить анализ на малярию, когда у пациента только симптомы, похожие на простуду.
Малярию легко просмотреть или перепутать с другим заболеванием, а значит, пациенты могут не получить своевременное лечение и распространить малярию дальше. Чтобы помочь врачам, будьте на страже и помните о симптомах малярии. Если вы путешествовали в страну, где малярия - это обычное дело, а потом у вас появился жар, сразу обратитесь к врачу и расскажите, где вы были.
Лечение малярии
Если малярия была диагностирована, важно незамедлительно получить правильную терапию. Без лечения состояние пациента быстро станет хуже. Если разовьются осложнения, малярия может даже привести к смерти. Дети, пожилые и те, у кого есть серьёзные заболевания, имеют повышенный риск не справиться с малярией самостоятельно.
Малярийные паразиты атакуют красные клетки крови, что приводит к сильному жару, который будет трудно понизить. У беременных женщин тоже есть опасность не справиться болезнью, что может привести к рождению ребёнка с низким весом и другим осложнениям.
Если у вас диагностировали малярию, вам скорее всего выпишут одно из следующих лекарств:
- Хлорохин
- Сульфат хинина
- Атовакуон и прогуанил
- Гидроксихлорохин
- Мефлохин
- Хинин
- Хинидин
- Диксициклин
- Клиндамицин
Назначения зависят от вашей истории болезни, симптомов и вида, имеющегося у вас малярийного паразита. При беременности некоторые противомалярийные лекарства и вовсе нельзя принимать.
Большая проблема в лечении малярии состоит в том, что эти паразиты стали устойчивыми к медикаментам, поэтому при лечении иногда приходится менять лекарства, если они не работают или состояние ухудшилось. Врачи обязательно будут работать над вашим лечением, пока не найдут подходящие медикаменты.
Профилактика малярии
От этой болезни нет вакцины, хотя учёные работают над её изобретением. Но учёные сходятся в одном: для профилактики малярии нужно избегать укусы комаров. Чтобы защитить свою семью от малярии, можно предпринять следующее:
Если вы предприняли всё возможное, но вас укусил комар, а после этого у вас появились простудопоодбные симптомы, обязательно сразу же обратитесь к врачу. Если у вас малярия, без лечения, вы можете способствовать распространению этого заболеванию, и ваше здоровье может серьёзно пострадать.
Остановить комаров - лучшая профилактика малярии
Комары - это враг номер один, когда дело касается малярии. Когда экспертов спрашивают: "Как предотвратить заражение малярией?" - большинство отвечает, что лучшее решение - снизить риск укусов комаров. К сожалению, комары повсюду.
Если хотите снизить риск укусов комаров, ниже есть несколько советов, которые могут помочь:

Уберите стоячую воду рядом со своим домом. Дождевые бочки, пруды, лужи, болота и любой предмет, на котором может скапливаться вода, могут стать прекрасным местом для размножения комаров. Если убрать стоячую воду или оградиться от таких мест, количество комаров и количество их укусов значительно снизится.

Хорошо подстригайте растения и траву на участке. Тенистые места с влажной почвой привлекают комаров, также, как и высокая трава. Не забывайте подстригать газон и деревья, чтобы ни один комар не смог спрятаться у вас во дворе.

Используйте методы контроля количества комаров. Пользуйтесь электроловушками, репеллентами или свечи с цитронеллой.

Добавьте дыма. Отдыхая на улице, лучше разжигайте огонь - большинство насекомых не любят дым.

Пользуйтесь ловушками для комаров от Mosquito Magnet. Эти ловушки уменьшают популяцию комаров рядом с вашим домом. В отличие от пестицидов, уничтожители от компании Mosquito Magnet - это нетоксичное и длительное решение проблем с комарами.
В добавок к тому, что комары могут переносить малярию, роящиеся кровососы раздражают, да и могут переносить другие заболевания. Наслаждайтесь летом и защищайте свою семью с помощью уменьшения популяции комаров рядом с вашим домом.
Ловушки от Mosquito Magnet - одно из редких долговременных решений, которое уменьшает популяцию комаров на вашем дворе. Эти уничтожители превращают пропан в углекислый газ (СО2). Ловушки имитируют влажность и температуру человеческого дыхания, которое и привлекает самок комаров. Как только насекомое подлетает к ловушке, его засасывает в сетку внутри ловушки, где оно высыхает и умирает. Так как в ловушку попадают именно самки, популяция комаров постепенно снизится.
Вам понравится меньшее количество укусов комаров и меньшее количество зудящих точек и более низкий риск заразиться трансмиссивными заболеваниями.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
- Раздел:Класс споровики Sporozoa
- | E-mail |
- | Печать
Виды малярийных плазмодиев.
Плазмодии, вызывающие у человека малярию, относятся к четырем видам:
- Plasmodium vivax – возбудитель трехдневной малярии;
- Plasmodium malariae – возбудитель четырехдневной малярии;
- Plasmodium falciparum – возбудитель тропической малярии ;
- Plasmodium ovale – возбудитель малярии, типа трехдневной (овале).
Возбудителя малярии человека впервые обнаружил французский ученый А. Лаверан (1880).
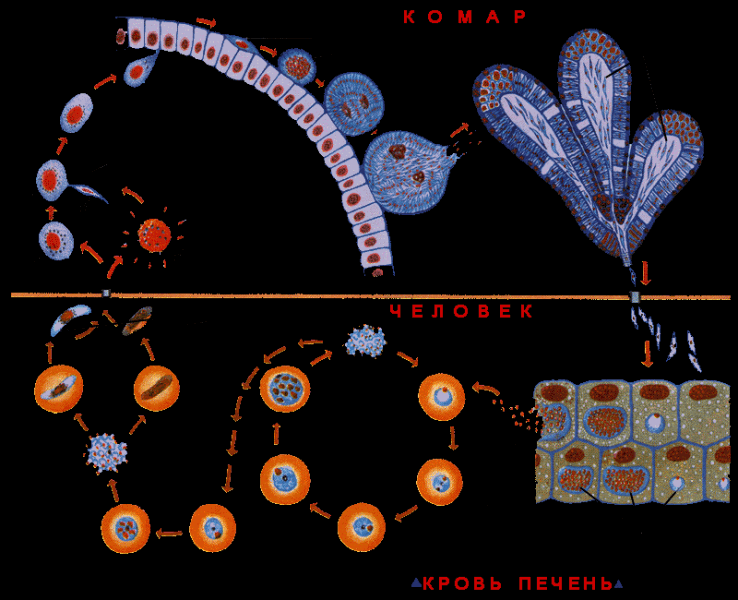
Жизненный цикл малярийных плазмодиев.
Малярийные плазмодии проходят две стадии развития:
- бесполую (шизогонию, от греч. schizen – делиться) в организме человека;
- половую (спорогонию) в организме переносчика – самок малярийных комаров рода Anopheles.
При кровососании зараженный малярийный комар вместе со слюной вводит в ранку спорозоиты – веретенообразные, чуть изогнутые образования длиной 11-15 мкм. С кровью они попадают в клетки печени, где развиваются и делятся (тканевая, или экзоэритроцитарная, шизогония).
Образовавшиеся в результате деления в клетках печени молодые паразиты (мерозоиты) поступают в кровь и проникают в эритроциты – наступает эритроцитарная шизогония.
С наступлением эритроцитарной шизогонии развитие P. falciparum и P. malariae в печени прекращается. Однако у P. vivax и P. ovale часть спорозоитов сохраняется в печени ("дремлют") и в дальнейшем, активизируясь, вызывает отдаленные рецидивы болезни (А. Я. Лысенко и др.).
Мерозоиты, проникшие в эритроциты, превращаются в трофозоиты (растущие формы), а последние – в шизонты (делящиеся формы). Шизонты в процессе деления дают новое поколение мерозоитов, которые в свою очередь проникают в другие эритроциты. Указанный цикл развития в эритроцитах составляет 72 ч для P. malariae или 48 ч для остальных видов.
В некоторых эритроцитах развиваются мужские и женские половые формы – гамонты. Они завершают свое развитие, только попав в организм комара с кровью в течение 7-45 сут в зависимости от температуры окружающего воздуха. В результате в слюнных железах малярийного комара скапливаются спорозоиты, и такой комар становится способным вновь заражать людей.
Малярия.
Клиническая картина малярии.
Малярийные плазмодии вызывают у человека тяжелое заболевание – малярию. Инкубационный период в зависимости от вида малярии равен 8-25 дням, при трехдневной малярии может достигать 8-14 мес.
Для малярии типичны приступы лихорадки, которые наблюдаются в момент выхода мерозоитов из разрушенных эритроцитов. Начало болезни острое, утром или днем быстро повышается температура тела, сопровождаемая ознобом. Через несколько часов температура тела быстро снижается, нередко до 35-36°С с появлением обильной потливости и слабости.
Число приступов малярии без лечения достигает 10-15, после их прекращения паразиты обнаруживаются в крови еще в течение некоторого времени (носительство). Через несколько недель или месяцев могут возникнуть рецидивы, У больных наблюдаются анемия, истощение, увеличиваются печень и селезенка.
Наиболее тяжело протекает тропическая малярия, температура тела может держаться на высоком уровне в течение нескольких дней.
Осложнения чаще наблюдаются при тропической малярии. Это – малярийная кома, быстро прогрессирующая и без срочного лечения приводящая к смерти, и гемоглобинурийная лихорадка. Последняя возникает у лиц с повышенной склонностью эритроцитов к гемолизу, как следствие генетически врожденного дефицита фермента глюкозо-6-фосфатдегидрогеназы. После приема некоторых противомалярийных препаратов (хинин, примахин и др.) у больного повышается температура тела, появляются боли в области печени, селезенки, поясницы. Моча приобретает цвет черного кофе, содержит гемоглобин, белок. Развивается гемолитическая желтуха. Летальность достигает 30 %.
Малярией болеют люди всех возрастов, в том числе грудные дети, у которых клиническая картина может значительно отличаться от типичной. Возможно носительство.
Длительность течения малярии, включая рецидивы и носительство, 2-3 года при трехдневной, 6-12 мес при тропической и 2-4 года при малярии овале.
При четырехдневной малярии больные выздоравливают обычно в течение 2-3 лет, но носительство в отдельных случаях может продолжаться до 50 лет. Описаны рецидивы четырехдневной малярии после травмы или хирургической операции спустя 10-20 лет после первичного заболевания.
При заражении через кровь донора заболевание наступает спустя 6-25 дней. Прививная четырехдневная малярия может протекать атипично, проявляясь спустя несколько недель или даже месяцев после заражения.
Диагностика малярии.
Достоверный диагноз ставится лишь при нахождении паразитов в крови больного. Готовят мазок и толстую каплю крови.
Различные стадии развития малярийного плазмодия обнаруживаются в крови при ее исследовании в разные фазы приступа болезни. Озноб и повышение температуры тела соответствуют распаду морул и освобождению мерозоитов. В период жара (при высокой температуре тела) мерозоиты проникают в эритроциты и образуют кольца. При стихании приступа и снижении температуры тела в крови обнаруживаются амебовидные трофозоиты, в промежутке между приступами при нормальной температуре тела – взрослые трофозоиты, перед приступом – делящиеся шизонты и морулы. Такая последовательность проявляется не всегда.
Кровь для исследования берут во время приступа или в межприступном периоде, при первом же подозрении на малярию, до назначения противомалярийных препаратов.
При небольшом содержании плазмодиев в крови, ограниченности времени исследования обнаружить паразитов в тонком мазке трудно. Поэтому обязательным является исследование толстой капли крови, где одно поле зрения соответствует примерно 50 полям зрения мазка и за одно и то же время просматривается гораздо больший объем крови, чем в мазке.
Исследование толстой капли должно предшествовать просмотру мазка. За одно и то же время эффективнее просмотреть несколько препаратов, чем один. Кровь следует брать у больных дважды в течение суток или в течение 2-3 сут подряд. Повторные отрицательные результаты исследования позволяют снять предполагаемый диагноз малярии. Это положение определяет большую ответственность лаборанта за достоверность анализа.
Рекомендуют (А. Я. Лысенко и др.) при направлении в лабораторию для исследования на малярию указывать: "был в тропиках", "был в очаге малярии", "переливание крови". Это служит сигналом лаборанту для особо тщательного исследования.
Показания к исследованию крови на малярию.
Кровь на малярию исследуется у всех лихорадящих больных:
- граждан, приехавших из тропиков, в течение двух лет после возвращения независимо от первоначального диагноза;
- при заболевании с продолжающимися периодическими подъемами температуры, несмотря на проводимое в соответствии с установленным диагнозом лечение;
- при любом заболевании с неустановленным диагнозом в течение первых пяти дней, сопровождающимся повышением температуры;
- при повышении температуры, развившемся в течение ближайших трех месяцев после переливания крови;
- при любом заболевании, сопровождающимся повышением температуры у лиц, имеющих в анамнезе заболевания малярией в течение последних двух лет;
- при увеличении печени и (или) селезенки, анемии неясной этиологии.
Примечание: в сельской местности на территориях с очень высокой возможностью распространения малярии (число дней в году со среднесуточной температурой выше 15°С более 150, при наличии комаров-переносчиков малярии) в сезон передачи исследование крови должно, кроме того, проводиться при любом заболевании, сопровождающемся повышением температуры до обращения или в день обращения к врачу.
При микроскопии крови возможны диагностические ошибки. Так, за малярийные паразиты принимают тромбоциты, лежащие на эритроците, а за морулу – их скопление. Следует помнить, что плазмодий имеет голубую цитоплазму и красное ядро, а тромбоцит весь окрашивается в розовый цвет с более интенсивно окрашенной розовой зернистостью в центре. В препарате тромбоциты обнаруживаются и в промежутках между эритроцитами поодиночке или в скоплениях, что нехарактерно для малярийных паразитов.
У лиц, страдающих анемией, или с удаленной селезенкой в крови могут появиться молодые эритроциты с остатками ядер (тельца Жолли). Тельца Жолли имеют округлую форму, окрашиваются в вишнево-красный цвет, в толстой капле крови могут быть приняты за кольца P. vivax. В таких случаях детальное исследование тонких мазков может помочь правильной диагностике. Иногда встречаются грибы, водоросли, жгутиковые, занесенные в препарат руками, попавшие с водой, краской, а также пылью при сушке препарата и т. д.
Профилактика малярии.
Все больничные и амбулаторно-поликлинические учреждения в целях раннего выявления больных малярией и паразитоносителей обязаны:
- проводить взятие крови на малярию при наличии показаний независимо от сезона передачи;
- на территориях с очень высокой и средней возможностью распространения малярии (число дней в году со среднесуточной температурой выше 15°С свыше 90, при наличии комаров-переносчиков) в случае выявления больного малярией или паразитоносителя в его окружении обследовать гемоскопически членов семьи и ближайших соседей;
- при выявлении повторного местного случая заболевания в сельском населенном пункте проводить подворные обходы и производить взятие крови у лиц, подозрительных иа заболевание малярией.
Исследование крови на малярию:
- взятой на амбулаторном приеме и при вызове медицинского работника на дом осуществляется лабораториями больничных и амбулаторно-поликлннических учреждений;
- полученной при подворных обходах или при обследовании окружения больного и паразитоносителя, проводится в лаборатории территориальной санитарно-эпидемиологической станции.
Все положительные препараты крови и 10 % отрицательных препаратов направлять для дополнительного контроля в лабораторию областной (краевой, республиканской) саннтарно-эпидемиологической станции.
Малярийный плазмодий. Многие насекомые являются переносчиками опасных заболеваний. Малярийный комар, пожалуй, является самым известным представителем таких насекомых. Малярия – опасное заболевание, которое вызывается малярийным плазмодием. Заражение инфекцией происходит при укусе малярийного комара, в слюне которого могут содержаться специфические ферменты и спорозоиты плазмодия. В результате укуса у человека наступает мощная интоксикация организма, которая сопровождается сильнейшей лихорадкой.
Малярийные комары — переносчики малярийных плазмодиев
Переносить малярию способны только некоторые комары рода Anopheles. Их и называют малярийными комарами. Это довольно обширный род, включающий несколько сотен видов.Не все представители рода Анофелес способны переносить малярию. Некоторые являются очень хорошими переносчиками, другие же не опасны.
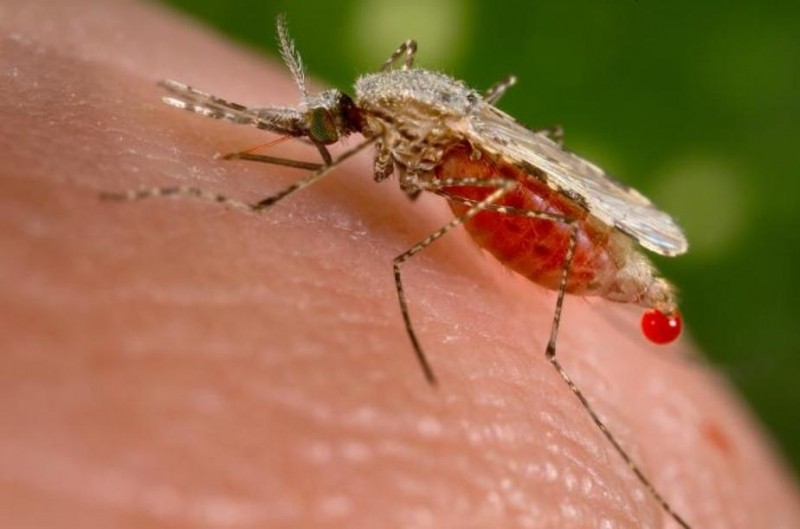
Эти комары широко распространены по всему миру. В том числе и в тех регионах, где малярия была ликвидирована. Встречаются они и в умеренном климате, есть они и в Московской и Ленинградской областях, Сибири, Дальнем Востоке.
Поэтому случаи местной малярии возможны и на территории России. Так как туристы, выезжавшие в неблагополучные регионы, или мигранты могут служить источником инфицирования комаров. Особенно высок риск в жаркие года. Личинки комаров развиваются в воде, поэтому их гораздо больше в сырых местах.
Наличие или отсутствие в организме комара возбудителя малярии никак не сказывается на его внешнем виде или поведении. Поэтому различить инфицированных и неинфицированных комаров без специального анализа невозможно.
После того как комар напился крови больного, должно пройти время, чтобы малярийный плазмодий прошел определенные стадии развития и комар стал заразным (обычно 10–20 дней). На скорость развития малярийных плазмодиев в организме комара влияет множество факторов, в том числе и температура. При низких температурах развитие замедляется или прекращается.

Так как комар живет недолго, то далеко не всегда он успевает стать заразным, погибая до того как возбудитель малярии завершит свое развитие. Это одна из причин того, что в умеренном климате местная малярия редка. К тому же с наступлением холодов прекращается циркуляция возбудителя между людьми и комарами.
Сами по себе комары не содержат возбудителей малярии. Чтобы действительно стать малярийными они должны напиться крови человека больного малярией. Комар может заразиться только от человека, потомству малярийный плазмодий не передается.
Одной из главных мер защиты является предотвращения укусов малярийных комаров. Это использование сеток и пологов (тем более, что большинство малярийных комаров предпочитает питаться ночью), распыление инсектицидов в помещениях, выбор времени и маршрутов, использование репеллентов.
Малярийный плазмодий – возбудитель малярийной инфекции. По классификации простейших (одноклеточных) паразитов относится к типу Apicomplexa, классу Sporozoa (Споровики), отряду Haemosporida, семейству Plasmodiidae, роду Plasmodium.
В человеческом организме способны паразитировать 4 вида паразита:
- Plasmodium vivax – возбудитель трёхдневной малярии;
- Plasmodium malariae – возбудитель четырёхдневной малярии;
- Plasmodium falciparum – возбудитель тропической малярии;
- Plasmodium ovale – возбудитель ovale – малярии, схожий с видом P. vivax.
Все разновидности в целом схожи по форме, строению и жизненным циклам, за исключением деталей. Но имеют свои особенности цикла развития; в основном — по продолжительности его периодов.
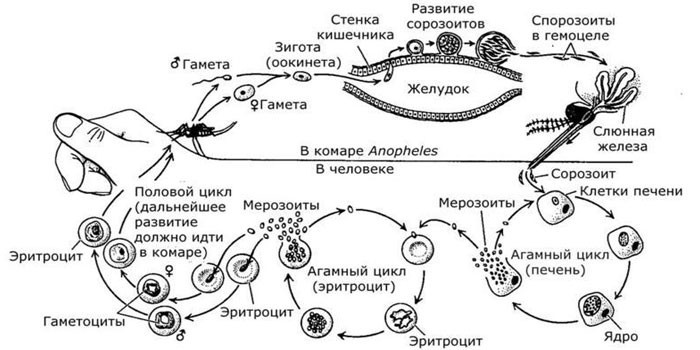
Цикл развития малярийного плазмодия
Малярийный плазмодий. Цикл развития малярийного плазмодия довольно сложен. При укусе комара, зараженного малярией, в кровь человека попадают спорозоиты (см. ниже). В теле человека спорозоиты прежде всего поступают в клетки ретикуло-эндотелнальной системы,образуя там первичные тканевые формы.
Этот период развития малярийного плазмодия протекает бессимптомно. В дальнейшем малярийные плазмодии поступают в кровь и внедряются в эритроциты, проделывая там цикл бесполого развития и размножения (шизогония).
Созревший шизонт дробится в эритроците на мерозоиты. После этого эритроцит разрушается, а мерозоиты выходят в кровь и внедряются затем в новые эритроциты, проходя там новый цикл развития.
При трехдневной малярии некоторые из мерозоитов могут поступать в клетки ретикуло-эндотелиальной системы и образовывать вторичные тканевые формы. Наличие вторичных тканевых форм обусловливает возможность появления рецидивов малярии.
Наряду с бесполыми формами (шизонтами) в эритроцитах могут образовываться и половые клетки — гаметы: мужские (микрогаметы) и женские (макрогаметы). Наличие в крови половых форм плазмодия не дает клинических проявлений, но опасно с эпидемиологической точки зрения: такие больные заразны для комаров.
Гаметы, поступая в организм комара, проходят там половой цикл развития, приводящий к образованию огромного количества спорозоитов, проникающих в слюнные железы комара и способных заражать человека.
Периоды и симптомы протекания болезни
Малярийный плазмодий. Весь процесс, от инфицирования до выздоровления, можно разделить на четыре периода: инкубационный, острый, скрытый и период рецидивов. Характер протекания болезни и периодичность рецидивов во многом зависит от вида малярийного плазмодия – возбудителя. Например, инкубационный период болезни может варьироваться от 7 дней до 1 года, в зависимости от разновидности малярийной инфекции.
Общие характерные признаки болезни:
На фоне протекания основного заболевания могут возникнуть и другие патологии, такие как ишемия сосудов головного мозга, некробиоз в почках. В случае осложнения болезни возможны кома, разрыв селезенки.
Размеры малярийного спазмодия
Жизненный цикл возбудителей малярии человека складывается из следующих этапов: полового процесса размножения в комарах (спорогония); бесполого размножения в клетках печени (тканевая шизогония); бесполого размножения в эритроцитах (эритроцитарная шизогония); формирования в эритроцитах половых форм — гаметоцитов.
В организм nopheles больного малярией или паразитоносителя в желудок насекомого попадают гаметоциты: макрогаметоциты (женские) и микрогаметоциты (мужские). После перестройки ядерного аппарата макрогаметоцит превращается в макрогамету. Из микрогаметоцита формируются 4—8 микрогамет.
В желудке комара происходит оплодотворение макрогаметы микрогаметой. В результате образуется подвижная зигота, называемая оокинетой. Последняя проникает через стенку желудка и на его наружной стороне формируется ооциста.
Ядра в ооцисте многократно делятся, после чего внутри ооцисты образуются спорозоиты — удлиненные веретеновидные тельца размером 11 —15 мк в длину.
Оболочка ооцисты разрывается и спорозоиты проникают в слюнные железы. При укусе комара спорозоиты попадают в организм человека. Продолжительность спорогонии зависит от температуры . При t° ниже 16° спорогония не происходит.
Малярийный плазмодий. Спорозоиты могут находиться в крови человека не более одного часа. В течение этого срока они проникают в клетки паренхимы печени, где образуются шизонты. Их развитие детально изучено на видах плазмодиев, паразитирующих у обезьян и частично на плазмодиях человека.
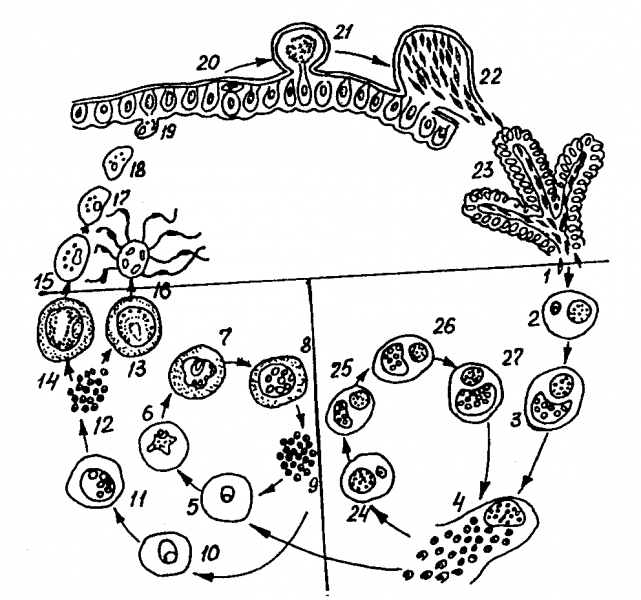
Спорозоит, проникнув в клетку печени, округляется, увеличивается в размерах, ядро образовавшегося шизонта последовательно делится. Паразит к 6—12-му дню заполняет всю печеночную клетку, оттесняя ядро клетки к периферии.
Размеры паразита — до 60 мк. Такой крупный шизонт распадается на большое число (тысячи и десятки тысяч) мерозоитов.
Эти последние у P. falciparum проникают в эритроциты и в дальнейшем паразиты развиваются только в эритроцитах; у других видов мерозоиты проникают в эритроциты, а также и в клетки паренхимы печени, где проделывают последующие циклы тканевой шизогонии. Продолжительность тканевого развития у Р. vivax vivax и P. ovale 7—8 дней, P. malariae 11 — 12 дней.
Тканевые мерозоиты проникают в эритроцит и образуют шизонты, которые распадаются на эритроцитарные мерозоиты. Эритроциты разрушаются и освободившиеся мерозоиты поселяются в новых эритроцитах.
![]()
Малярийный плазмодий. А счет некоторой части мерозоитов образуются гаметоциты. Последние длительное время могут циркулировать в крови, их дальнейшее развитие (спорогония) происходит в переносчике. Разные стадии развития возбудителей малярии в крови хорошо различимы по морфологическим признакам. Однако P. vivax vivax от P. vivax hibernans отличить не удается.
Морфологические особенности самих возбудителей и вызываемых ими изменений в эритроцитах позволяют на препаратах (мазках и толстых каплях крови) определить вид паразита. В эритроцитарном цикле развития плазмодиев различают следующие стадии: кольца, шизонта, меруляции, молодые и сформировавшиеся гаметоциты.
Развитие эритроцитарных стадий всех видов возбудителей малярии человека происходит в циркулирующей крови. Исключение составляет P. falciparum, у которого в крови обнаруживаются только стадии кольца и гаметоциты; дальнейшее развитие шизонтов вплоть до освобождения мерозоитов из эритроцитов происходит в капиллярах, в которых находится депонированная кровь.
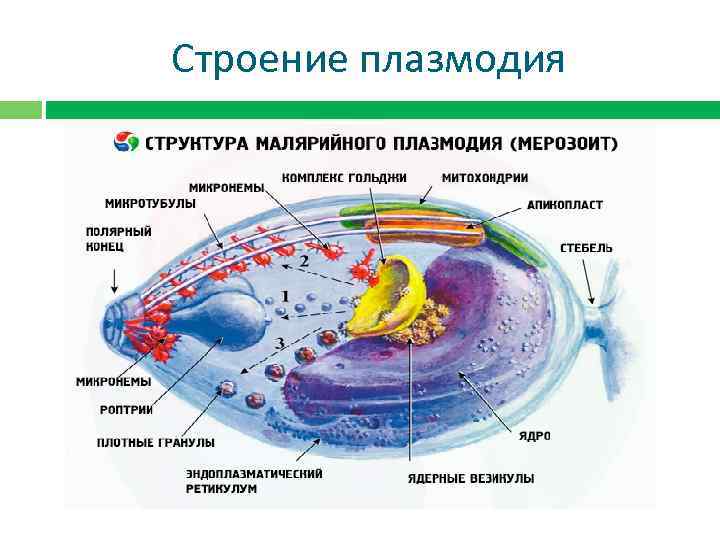
Строение малярийного плазмодия
Малярийный плазмодий. Тип Споровики (Sporozoa): к типу относятся исключительно паразитические простейшие. В связи с паразитическим образом жизни происходит упрощение организации (исчезновение органоидов захвата и приема пищи, пищеварительных и сократительных вакуолей). Происходит усложнение жизненного цикла — смена хозяев, чередование бесполого и полового размножения. Представитель типа — малярийный плазмодий.
Спорозоиты — тонкие, червеобразные клетки, с током крови попадают в клетки печени, где превращаются в шизонтов, которые размножаются множественным делением — шизогонией. При этом ядро многократно делится, затем из каждой клетки образуется большое количество дочерних клеток.
Образовавшиеся мерозоиты выходят из клеток печени и внедряются в эритроциты. Здесь они питаются, затем вновь происходит шизогония. Таким образом, различают две формы шизогонии — в клетках печени и в эритроцитах.
Малярийный плазмодий вызывает у человека заболевание малярией. Заражение происходит через укус малярийным комаром (рода Anopheles), который содержит возбудителя на стадии спорозоитов.
В результате эритроцитарной шизогонии образуются 10—20 мерозоитов, которые разрушают эритроцит, выходят в кровь и заражают следующие эритроциты. Цикличность приступов малярии обусловлена цикличностью выходов мерозоитов и продуктов их метаболизма из эритроцитов в плазму крови.
После нескольких циклов шизогонии в эритроцитах образуются гамонты, которые в организме комара превратятся в макрогаметы и микрогаметы. Когда гамонты попадают в желудок комара, они превращаются в гаметы, происходит копуляция, слияние гамет. Зигота подвижна и называется оокинета.
Оокинета мигрирует через стенку желудка комара и превращается в ооцисту. Ядро ооцисты многократно делится, и ооциста распадается на огромное количество спорозоитов — до 10000. Этот процесс называется спорогония. Спорозоиты мигрируют в слюнные железы комара. Мейоз происходит после образования зиготы, спорозоиты гаплоидны.
Таким образом, в жизненном цикле малярийного плазмодия человек является промежуточным хозяином (преэритроцитарная шизогония, эритроцитарная шизогония, начало гаметогонии), а малярийный комар — окончательным (завершение гаметогонии, оплодотворение и спорогония).
Где обитает малярийный плазмодий и чем он опасен для здоровья человека
Малярия — крайне опасное заболевание, потому немаловажно знать, где обитает малярийный плазмодий и чем он опасен для человека. Плазмодий — это одноклеточный паразит, способный приносить вред здоровью не только животных, но и человека. В мире насчитывают порядка 200 видов данного паразита, из которых только 4 вида представляют опасность для здоровья человека.
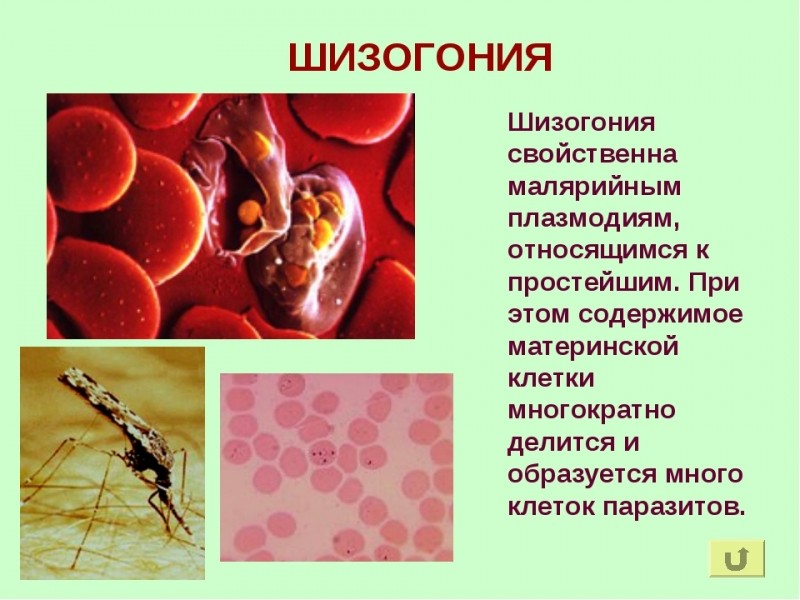
Шизогония
Малярийный плазмодий. Plasmodium vivax вызывает трехдневную малярию, Plasmodium malariae — четырехдневную, Plasmodium falciparum — тропическую, Plasmodium ovale — овале-малярию, которая в основном характерна для жителей Центральной Африки.
Французским физиологом Шарлем Луи Альфонсом Лавераном в 1890 году был открыт малярийный плазмодий человека. С 2004 года указывают еще на 1 вид — Plasmodium knowlesi, обитающий в Юго-Восточной части Азии. Кроме того, последний тип способен вызвать малярию у длиннохвостых макак (макаки-крабоеды, или яванские макаки).
Во время укуса комаром Анофелес происходит поступление в кровь человека слюны, содержащей специфические ферменты, блокирующие свертывание крови, и спорозоиты плазмодия. Спорозоиты являются изогнутыми, веретенообразными, длиной до 15 мкм формами плазмодиев.
С током крови по сосудам спорозоиты попадают в клетки печени человека, где и начинается бесполое размножение паразита. Шизогония плазмодиев имеет отличительные особенности: материнская клетка в результате деления образуется не 2 дочерние, как у других представителей, а множество.
За время тканевой и эритроцитарной шизогонии в протоплазме (внутреннее содержимое клетки) мерозоитов происходит формирование пищеварительных вакуолей. В этих вакуолях происходит скопление необходимых для плазмодиев питательных веществ и выведение из них продуктов жизнедеятельности (токсинов), не нужных плазмодию и вредных для человека.
Не во всех эритроцитах формируются новые мерозоиты, в некоторых происходит формирование мужских и женских половых клеток — гамонтов (гемотоцитов). Выходя из разрушенных эритроцитов, мерозоиты проникают в другие (здоровые) и заново делятся, вскоре разрушив и эти эритроциты.
Такие повторные переходы происходит с постоянной частотой: у Plasmodium malariae каждые 72 часа, а у остальных видов плазмодиев — каждые 48 часов. С этой же частотой у больного малярией наблюдаются симптомы интоксикации (так как в кровь выходят токсины): озноб и очень высокая температура тела. Эти циклы эритроцитарной шизогонии будут повторяться до тех пор, пока не образуется необходимое для дальнейшего развития число мерозоитов.
За время тканевой и эритроцитарной шизогонии в протоплазме (внутреннее содержимое клетки) мерозоитов происходит формирование пищеварительных вакуолей. В этих вакуолях происходит скопление необходимых для плазмодиев питательных веществ и выведение из них продуктов жизнедеятельности (токсинов), не нужных плазмодию и вредных для человека. Не во всех эритроцитах формируются новые мерозоиты, в некоторых происходит формирование мужских и женских половых клеток — гамонтов (гемотоцитов).
Спорогония
После того как произошло несколько циклов шизогонии и сформировались гамонты, начнется следующая стадия жизненного цикла плазмодиев. Но для этого необходимо совершить переход в тело основного хозяина — комара. Это происходит при укусе комаром зараженного человека. Вместе с выпившей кровью в организм комара проникают гамонты.
Затем в полости желудка комара происходит формирование из гамонтов зрелых половых клеток — гамет и их слияние (оплодотворение). В результате оплодотворения формируется зигота, проникающая в стенку желудка.
Созревшие спорозоиты из стенки желудка комара переходят в его слюнные железы, а затем во время укуса комаром человека со слюной проникают в кровь человека. И с этого момента начинается весь жизненный цикл малярийного плазмодия заново.
Здесь зигота становится растущей и развивающей ооцистой, которая многократно делясь, образует тысячи новых спорозоитов. Процесс формирования новых, способных к репродукции путем шизогонии, спорозоитов в организме комара, продолжается 7-45 дней. На эту продолжительность влияет температура окружающей среды: чем она выше, тем быстрее стадия спорогонии.
Симптоматика малярийного плазмодия: малярия
Малярийный плазмодий. Люди, зараженные малярийным плазмодием, находятся в серьезной опасности, так как их организм подвергается мощной интоксикации с возможными многочисленными осложнениями. Во время выхода мерозоитов из эритроцитов и гепотацитов в кровь человека поступает большое количество токсинов, образованных в результате жизнедеятельности самих мерозоитов и в результате распада гемоглобина.
Эта интоксикация сопровождается приступообразным повышением температуры тела (порой до 41ºС), ознобом, головными и мышечными болями, сильной слабостью. Приступы лихорадки длятся от 1,5 до 2 часов. После лихорадки отмечается возникновение сильной жажды, сухости во рту, чувства жара. Когда температура приходит в норму, все другие проявления прекращаются, наступает облегчение и больной засыпает.
На всем протяжении болезни происходит от 10 до 15 приступов, после чего в крови формируются антитела в ответ на антигены паразитов. Больной не испытывает симптомов заболевания, но остается опасным для окружающих, так как некоторые мерозоиты и гамонты по-прежнему продолжают жить в крови больного.
Подобные приступы при четырехдневной малярии наступают через каждые 72 часа. У некоторых больных этим видом малярии отсутствуют симптомы. Трехдневная и овалемалярия сопровождаются приступами лихорадки через каждые 48 часов.
И при укусе такого паразитоностителя в теле комара продолжится жизненный цикл плазмодия. Заразиться малярией можно не только от комаров, но и при переливании крови, взятой от донора-паразитоносителя. Это случается из-за того, что в эритроцитах донорской крови не всегда можно обнаружить шизонты плазмодиев, так как на момент исследования они могут находиться в гепатоцитах.
Читайте также:


