Эпидемиология малярии что это
Малярия – антропонозная протозойная болезнь с трансмиссивным механизмом передачи возбудителя, характеризующаяся интермиттирующей лихорадкой, гепатолиенальным синдромом, анемией, склонностью к рецидивам.
Этиология: простейшие рода Plasmodium (P. vivax – возбудитель трехдневной малярии или vivax-малярии, P. falciparum - тропической малярии или falciparum-малярии; P. ovale - овале - малярии; P. malariae - четырехдневной малярии)
Эпидемиология: основной хозяин малярийного плазмодия – комары рода Anopheles, промежуточный хозяин – человек, механизмы передачи инфекции – трансмиссивный (при укусах самок комаров), гемотрансфузионный (чаще при в/в введении наркотиков) и трансплацентарный.
Цикл развития малярийного плазмодия: кровососание больного человека --> попадание крови, содержащей половые формы плазмодия (гаметоциты) в организм комара --> слияние мужских и женских гаметоцит с формированием зиготы --> внедрение зиготы в стенку пищеварительного тракта комара с образованием ооцисты --> многократное деление ооцисты с образованием множества веретенообразных спорозоитов, накапливающихся в слюнной железе комара --> проникновение спорозоитов в кровь человека при укусе его комаром --> попадание в гепатоциты --> рост плазмодиев и их деление (тканевая шизогония) с образованием мерозоитов --> выход большого количества мерозоитов в кровь и их внедрение в эритроциты --> деление мерозоитов в эритроцитах (эритроцитарная шизогония) с их лизисом --> разрушение эритроцитов, выход мерозоитов в кровь и повторная инвазия в другие эритроциты и т.д.; один цикл развития паразита занимает 72 часа для P.malaria и 48 часов для остальных видов возбудителя; для P.vivax и P.ovale характерно сохранение в печени дремлющих форм (гипнозоитов), обуславливающих впоследствии отдаленные рецидивы малярии.
Клинико-лабораторные особенности малярии:
NB! Учитывая многогранность проявлений малярии, она должна предполагаться у всякого лихорадящего больного с соответствующим эпидемиологическим анамнезом;наибольшему риску подвержены следующие группы населения: иммигранты и беженцы; путешественники, даже если они находились в эндемичной зоне всего несколько часов; военные, которые служат или служили в эндемичных зонах; реципиенты крови (парентеральная передача); дети, чьи матери являются иммигрантами или беженцами (конгенитальная передача); парентеральные наркоманы; люди, проживающие в неэндемичной зоне, но вблизи мест появления нераспознанной инфекции: международные аэропорты, военные базы, лагеря беженцев.
Общие для всех видов малярии кардинальные признаки: 1) малярийный приступ 2) спленогепатомегалия 3) анемия.
А. Тропическая малярия - наиболее тяжелая форма малярии, для которой характерно быстрое нарастание паразитемии, поражение большего количества эритроцитов, появление признаков полиорганной недостаточности и смерть при отсутствии своевременного адекватного лечения (причины – особенности возбудителя: 1) способность поражать все возрастные формы эритроцитов (в отличие от P. vivax, который поражает молодые и P. malariae, поражающего старые формы); 2) продукция экзогенных АГ, снижающих иммунный ответ к самому плазмодию; 3) большое количество тканевых мерозоитов, образующихся из одного шизонта - до 40 - 60 тыс.; 4) эритроциты, содержащие зрелые формы паразитов, становятся ригидными, склеиваются с непораженными клетками красной крови, адгезируются к эндотелию капилляров и посткапиллярных венул и др.
- инкубационный период 8-16 дней, после чего у иммунных лиц отмечаются продромальные явления (астения, головная боль, миалгии, артралгии), а у неиммунных лиц возникает острый подъем температуры с ознобом
- в начале заболевания температура не имеет трехдневной цикличности, начавшись обычно утром, малярийный пароксизм продолжается в течение нескольких часов, сразу же сменяясь новым приступом; иногда лихорадочный период продолжается более 36 часов и не сопровождается нормализацией температуры
- трехдневный характер заболевание приобретает на 2 неделе за счет оставшейся наиболее стойкой и многочисленной генерации плазмодия
- жалобы и клиника тропической малярии крайне полиморфна, но характерными признаками считаются: тахикардия соответственно температуре, тенденция к гипотензии, гепатомегалия с первых дней заболевания, спленомегалия со 2-ой недели болезни, анемия, лейкопения, ускоренное СОЭ
- осложнения тропической малярии: церебральная малярия вплоть до малярийной комы, ОПН, острый гемолиз, отек легких, гемоглобинурийная лихорадка, гипогликемия и др.
Б. Трехдневная малярия:
- инкубационный период от 10 - 20 дней до 10–14 месяцев
- инициальная лихорадка, сменяющаяся в начале 2-ой недели болезни правильными трехдневными циклами; пароксизм начинается обычно в первой половине дня с потрясающего озноба, продолжающегося на протяжении 1-3 часов, затем наступает период жара, тяжело переносящийся больным и тянущийся до 4-6 часов, после этого у больного начинается выраженное потоотделение, заканчивающееся падением температуры до нормальных и субнормальных значений
- характерно ослабление каждого последующего пароксизма; приступы становятся все более короткими, клинические проявления ослабевают и постепенно, по мере нарастания специфического иммунитета, наступает выздоровление (обусловлено поражением только юных эритроцитов, и, соответственно, малой степенью паразитемии – не более 2% от общего числа эритроцитов)
- в сроки до 5 лет возможны рецидивы заболевания, обусловленные пребыванием гипнозоитов в печени при некомпетентном или недостаточном лечении гистошизотропными препаратами.
В. Четырехдневная малярия:
- инкубационный период от 3 до 6 недель
- начало острое, с первого приступа устанавливается строгая периодичность приступов - через 2 дня на 3-й
- пароксизмы начинаются обычно в полдень, характеризуются наиболее длительными ознобами по сравнению с другими формами малярии (общая длительность пароксизма около13 часов)
- анемия, сплено- и гепатомегалия развиваются медленно и выявляются не ранее чем через 2 нед от начала заболевания
- клинические проявления четырехдневной малярии при отсутствии лечения купируются самостоятельно через 8 - 14 приступов, после коротких ремиссий обычно бывает 1-3 рецидива, однако эритроцитарная шизогония на очень низком уровне может продолжаться многие годы (опасность передачи инфекции через кровь!)
Лабораторная диагностика малярии:
1) исследование толстой капли крови - эритроциты в таком препарате лизируются; лейкоциты и малярийные плазмодии несколько меняют свою форму, что затрудняет их дифференцировку, используется для определения наличия малярии и подсчета числа паразитов.
2) исследование тонкого мазка крови - эритроциты в таком препарате остаются интактными, плазмодии практически не деформируются и определяются в эритроцитах
Мазки должны быть приготовлены сразу при малейшем подозрении на малярию, повторно, если первые негативны, с частотой один мазок в час; кровь для исследования может быть капиллярная или венозная; окраска препаратов производится по Романовскому-Гимзе. Необходимо проводить исследования крови через 4 – 6 часов в первые 2 – 3 дня терапии, затем один раз в сутки до отрицательного ответа. Морфология четырех видов малярийных паразитов человека специфична, поэтому их можно идентифицировать в мазках крови, и при исследовании мазков крови должны быть указаны данные: обнаружен ли малярийный плазмодий, вид плазмодия, стадия возбудителя, процент пораженных эритроцитов, постадийная интенсивность паразитемии.
3) серологические реакции (РИФ, ИФА), ПЦР – для постановки диагноза используются редко
Дифференциальная диагностика – см. вопрос 188.
Предупреждение развития малярии у неиммунных лиц, посещающих эндемичные районы, имеет три направления: 1) химиопрофилактика; 2) защита от укусов насекомых-переносчиков (путем использования реппелентов и импрегнированных перметрином защитных пологов); 3) вакцинация (практически пока малодоступна).
Для химиопрофилактики применяются ЛС, препятствующие не заражению человека, а размножению паразитов в эритроцитах после завершения цикла развития плазмодиев в гепатоцитах. Прием антималярийных препаратов начинают за 1–2 недели до отъезда, продолжают в течение всего времени пребывания в эндемичном районе и в течение 4 недель после возвращения оттуда. Если путешественники были много раз укушены комарами или длительно находились в эндемичной зоне, имеется большая вероятность сохранения гипнозоитов в печени, поэтому после возвращения им может быть проведен курс радикальной профилактики с применением примахина фосфата на заключительном этапе обычной схемы для уничтожения печеночных форм паразита.
Основные препараты для химиопрофилактики малярии у взрослых: хлорохина фосфат 250 и 500 мг, по 500 мг 1 раз в неделю, гидроксихлорохина сульфат 200 мг, по 400 мг 1 раз в неделю, мефлохин 250 мг, по 250 мг 1 раз в неделю, доксициклин 100 мг, по 100 мг 1 раз в день, примахина фосфат 26,3 мг, по 26,3 мг 1 раз в день 14 дней, прогуанил + хлорохина сульфат, пириметамин + дапсон
1. Этиотропная терапия - в зависимости от действия на различные стадии развития малярийного плазмодия выделяют 4 группы ЛС:
1) кровяные шизонтоциды - уничтожают плазмодии в эритроцитах, предупреждая или обрывая клинику: хлорохин, хинин, хинидин, мефлохин, галофантрин, сульфаниламиды, тетрациклины
2) тканевые шизонтоциды - уничтожают экзоэриитроцитарные формы плазмодиев в печени: примахин, прогуанил, приметамин
3) гаметоциды - уничтожают половые формы плазмодиев в эритроцитах (примахин)
4) гипнозоитоциды - уничтожают гипнозоиты P. vivax и P. ovale в гепатоцитах (примахин)
Основной способ введения противомалярийных препаратов – пероральный, парентерально ЛС вводятся лишь при наличии рвоты и лечении тяжелой малярии. Первая доза противомалярийных ЛС дается сразу после постановки диагноза с последующим наблюдением в течение 1 ч; если рвота у пациента появляется в течение 30 мин наблюдения, повторяется прием полной начальной дозы (после применения метоклопрамида 10 мг внутрь, в/м или в/в), при возникновении рвоты в течение 30-60 мин наблюдения повторно вводится половина начальной дозы. С парентеральной терапии необходимо переходить на пероральную, когда пациент сможет глотать.
а) хлорохинчувствительная малярия: хлорохина фосфат 1000 мг соли - начальная доза, далее по 500 мг соли через 6, 24 и 48 часов, курсовая доза 2,5 г
б) хлорохинрезистентная, пириметамин-сульфадоксин - чувствительная: пириметамин 25 мг + сульфадоксин 500 мг (Fansidar) - прием 3-х таблеток однократно
в) мультирезистентная, мефлохинчувствительная: мефлохин 15 мг/кг однократно или в два приема 2 таблетки мефлохина 250 мг, далее 2 таблетки через 8-12 ч
г) мультирезистентная, высокорезистентная к мефхлохину: хининa сульфат 10 мг соли/кг 3 раза/сут + тетрациклин 4 мг/кг 4 раза/сут в течение 7 дней
2. Лечение осложнений: церебральной малярии (адекватный уход, аспирация желудочного содержимого, мониторинг жизненно важных функций, купирование судорог), анемии (переливание эритроцитарной массы), почечной недостаточности, гипогликемии (в/в струйные инфузии 50% р-ра глюкозы с переходом на в/в капельное вливание 5-10% р-ров), отека легких, циркуляторного коллапса и др.
Не нашли то, что искали? Воспользуйтесь поиском:

Малярия — инфекционно-паразитарная патология, проявляющаяся повышением температуры тела, малокровием, гепатомегалией и спленомегалией. Этот острый протозооз вызывают плазмодии, которые попадают в организм человека при укусах комаров рода Anopheles. Заболевание характеризуется приступообразным и рецидивирующим течением. Если не лечить патологию, возникнут тяжелые осложнения.
Малярия — болезнь африканского континента, Южной Америки и Юго-Восточной Азии. Большая часть случаев заражения регистрируется у маленьких детей, проживающих в Западной и Центральной Африке. В этих странах малярия лидирует среди всей инфекционной патологии и является основной причиной нетрудоспособности и смертности населения.
Этиология
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Эпидемиология
Источник инфекции – больные или носители. Особое значение в распространении инфекции имеют лица с рецидивирующим течением болезни, поскольку в их крови содержится максимальное количество паразитов. Носительство малярийных плазмодиев формируется в результате неадекватного лечения или устойчивости микробов к лекарственным средствам.

Распространяется инфекция чаще всего трансмиссивным путем с помощью переносчика – самки комара рода Anopheles. Заражение комаров происходит во время сосания крови у носителей малярийного паразита или у больных малярией людей.
В более редких случаях имеет место:
- Трансплацентарный путь – от больной матери к ребенку,
- Гемотрансфузионный путь – при переливании крови,
- Заражение через контаминированный медицинский инструментарий.
Инфекция характеризуется высокой восприимчивостью. В наибольшей степени заражению малярией подвержены жители экваториальной и субэкваториальной зон. Малярия является основной причиной смерти маленьких детей, проживающих в эндемичных регионах.

регионы распространения малярии
Заболеваемость регистрируется обычно в осенне-летний период, а в жарких странах – в течение года. Это антропоноз: малярией болеют только люди.
Иммунитет после перенесенной инфекции нестойкий, типоспецифический.
Клиника
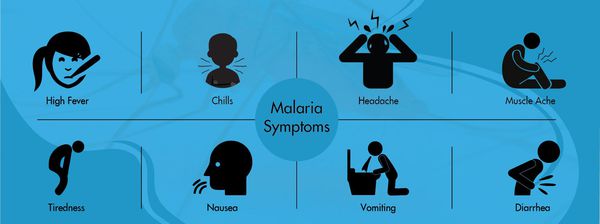
Малярия имеет острое начало и проявляется лихорадкой, ознобом, недомоганием, слабостью и головной болью. Температура тела повышается внезапно, больного трясет. В дальнейшем присоединяются диспепсический и болевой синдромы, которые проявляются болью в мышцах и суставах, тошнотой, рвотой, диареей, гепатоспленомегалией, судорогами.
Для трехдневной малярии характерно приступообразное течение. Приступ длится 10-12 часов и условно подразделяется на 3 стадии: озноба, жара и апирексии.

В первую стадию больного знобит, его кожа бледнеет, конечности холодеют и синеют, развивается акроцианоз. Пульс становится частым, дыхание – поверхностным. Стадия озноба длится 2 часа, в течении которых температура тела постепенно повышается и в итоге достигает 40-41 градуса.
В межприступный период температура тела нормализуется, больные испытывают усталость, разбитость, слабость. Селезенка и печень уплотняются, кожа и склеры становятся субиктеричными. В общем анализе крови обнаруживают эритропению, анемию, лейкопению, тромбоцитопению. На фоне приступов малярии страдают все системы организма: половая, выделительная, кроветворная.
Заболевание характеризуется длительным доброкачественным течением, приступы повторяются через день.
У детей малярия протекает очень тяжело. Клиника патологии у малышей в возрасте до 5 лет отличается своеобразием. Возникают атипичные приступы лихорадки без озноба и потливости. Ребенок бледнеет, его конечности холодеют, появляется общий цианоз, судороги, рвота. В начале болезни температура тела достигает высоких цифр, а затем держится стойкий субфебрилитет. Интоксикация часто сопровождается выраженной диспепсией: поносом, болью в животе. У больных детей развивается анемия и гепатоспленомегалия, на коже появляется геморрагическая или пятнистая сыпь.
При четырехдневной малярии возбудитель длительное время сохраняется в организме человека. Приступы лихорадки повторяются через каждые 48 часов. Симптоматика патологии во многом схожа с таковой при трехдневной малярии. Клинические симптомы малярии обусловлены низким уровнем паразитемии. У больных печень и селезенка увеличиваются медленно, анемия развивается постепенно.
Тропическая малярия протекает намного тяжелее. Заболевание характеризуется менее выраженными ознобом и потливостью, но более длительными приступами лихорадки с неправильной лихорадочной кривой. Во время падения температуры тела вновь возникает познабливание, второй подъем и критический спад. На фоне выраженной интоксикации у больных появляются церебральные признаки – головная боль, спутанность сознания, судороги, бессонница, бред, малярийная кома, коллапс. Возможно развитие токсического гепатита, респираторной и почечной патологии с соответствующими симптомами. У детей малярия имеет все характерные черты: лихорадочные пароксизмы, особый характер лихорадки, гепатоспленомегалия.
Диагностика
Диагностика малярии основывается на характерной клинической картине и данных эпиданамнеза.

Лабораторные методы исследования занимают ведущее место в диагностике малярии. Микроскопическое исследование крови больного позволяет определить количество микробов, а также их род и вид. Для этого готовят два типа мазка – тонкий и толстый. Исследование толстой капли крови проводят при подозрении на малярию, для идентификации плазмодия и определения его чувствительности к противомалярийным препаратам. Определить вид возбудителя и стадию его развития позволяет исследование тонкой капли крови.
В общем анализе крови у больных малярией обнаруживают гипохромную анемию, лейкоцитоз, тромбоцитопению; в общем анализе мочи – гемоглобинурию, гематурию.
Быстрым, достоверным и надежным методом лабораторной диагностики малярии является ПЦР. Этот дорогостоящий метод не используют для скрининга, а только в качестве дополнения к основной диагностике.
Серодиагностика имеет вспомогательное значение. Поводят иммуноферментный анализ, в ходе которого определяют наличие специфических антител в крови больного.
Лечение
Всех больных с малярией госпитализируют в инфекционный стационар.
Кроме этиотропной терапии проводят симптоматическое и патогенетическое лечение, включающее дезинтоксикационные мероприятия, восстановление микроциркуляции, противоотечную терапию, борьбу с гипоксией.

Лица, перенесшие малярию, находятся на диспансерном учете у врача-инфекциониста и в течение 2 лет проходят периодическое обследование на носительство плазмодиев.
Народные средства помогут ускорить процесс выздоровления:

Чтобы понизить температуру, тело больного растирают водой с добавлением уксуса.- В стакане с водой растворяют чайную ложку меда и щепотку корицы, тщательно перемешивают, кипятят, остужают и пьют. Это хорошее средство от малярии.
- Сухие листья базилика заливают кипяченой водой и настаивают три часа. Полученный настой процеживают и принимают дважды в день.
- Высушивают кору ивы, измельчают ее и заливают кипятком. Процеживают средство через марлю и принимают трижды в день до еды.
- Заваривают высушенную траву полыни и принимают настой несколько раз в день.
- Для укрепления иммунитета готовят средство из воды, сока лимона, цедры апельсина. Полезно пить натуральный сок граната, апельсина, абрикоса, грейпфрута.
Своевременная диагностика и специфическая терапия сокращают продолжительность болезни и предупреждают развитие тяжелых осложнений.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении и лечении больных малярией и носителей малярийного плазмодия, проведении эпидемиологического надзора за эндемическими регионами, уничтожении комаров и использовании средств от их укусов.
С помощью натуральных или синтетических репеллентов можно защитить себя от укусов комаров. Они бывают коллективными и индивидуальными и выпускаются в виде спрея, крема, геля, карандашей, свечей и спиралей.
Комары боятся запаха томатов, валерианы, табака, масла базилика, аниса, кедра и эвкалипта. Пару капель эфирного масла добавляют в растительное масло и наносят его на открытые участки тела.
Видео: жизненный цикл малярийного плазмодия
Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
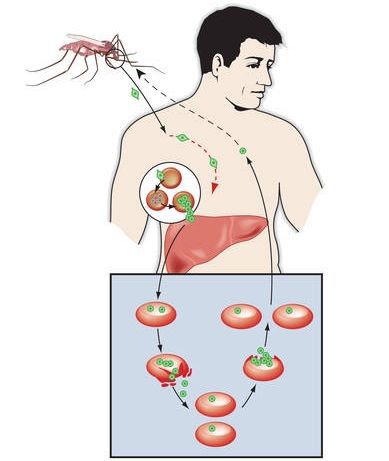
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
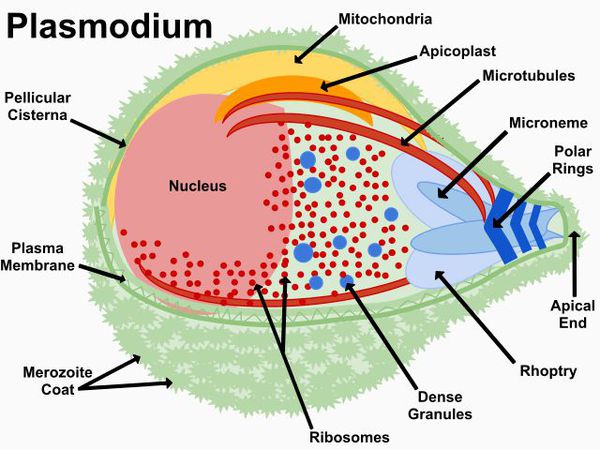
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
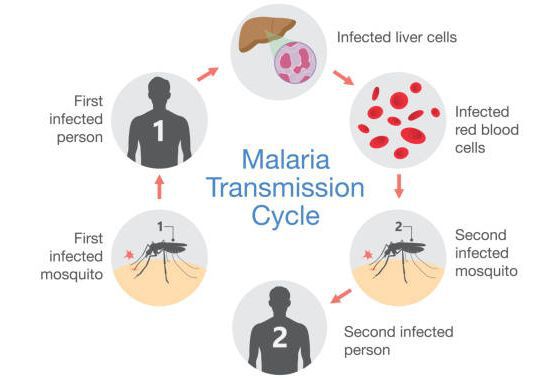
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
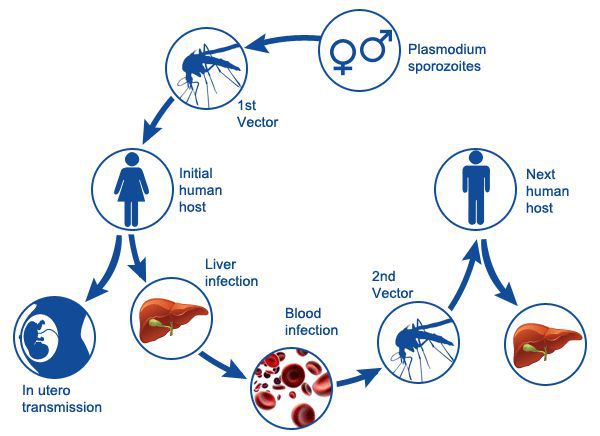
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства. [1] [2]
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
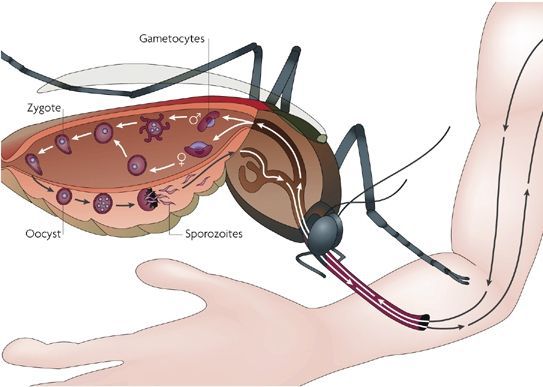
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
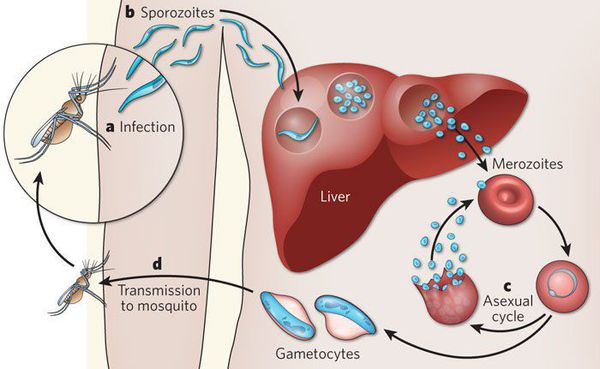
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
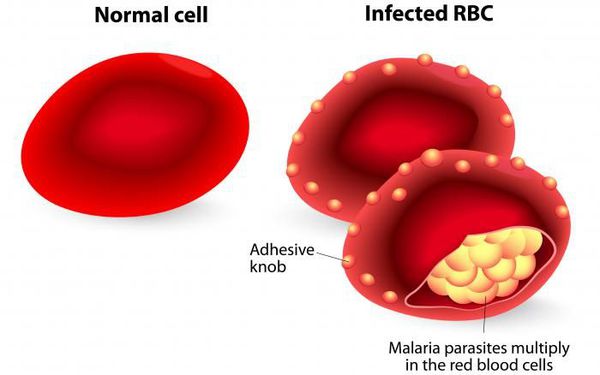
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4]
Классификация и стадии развития малярии
По степени тяжести:
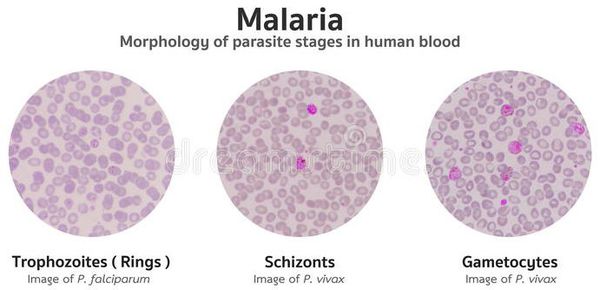
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
Диагностика малярии
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
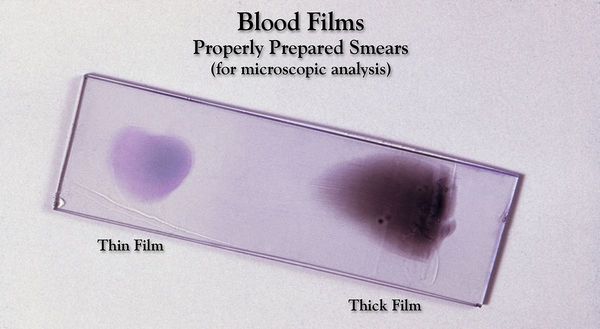
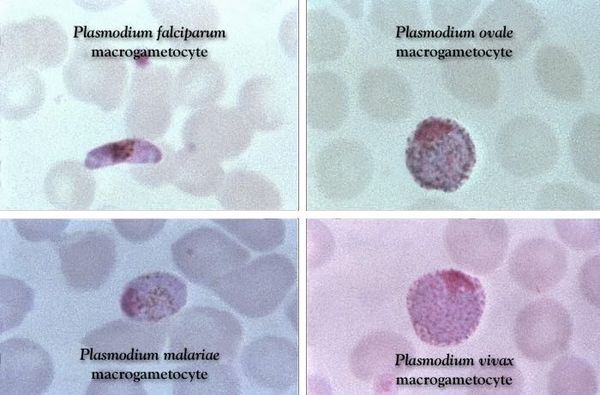
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни. [1] [3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки). [1] [4]
Читайте также:



