Диагностические признаки возбудителей малярии задачи противомалярийной службы

Малярия — это протозойное инфекционное заболевание, вызываемое простейшими одноклеточными рода Plasmodium.
Иногда малярией называют герпес, возникающий на губах. Но, в отличие от герпеса и других подобных заболеваний, которые вызывают вирусы, возбудителем малярии является паразитический микроорганизм. На данный момент наукой установлено пять видов плазмодиев — возбудителей этой патологии.
Свое название болезнь получила от итальянского слова malaria. В переводе malaria означает плохой, испорченный воздух. Известно также другое название этого заболевания — болотная лихорадка. Это объясняется тем, что, наряду с гепатолиенальным синдромом (увеличение печени и селезенки) и анемией (малокровие), основным признаком малярии считается пароксизм лихорадки.
История
Считается, что родиной малярии является Западная Африка (P. falciparum) и Центральная Африка (P. vivax). Молекулярно-генетические данные свидетельствуют, что предпаразитический предок плазмодия был свободноживущим простейшим, способным к фотосинтезу, который приспособился жить в кишечнике водных беспозвоночных. Также он мог жить в личинках первых кровососущих насекомых отряда Diptera, которые появились 150—200 миллионов лет назад, быстро приобретя возможность иметь двух хозяев. Древнейшие найденные окаменелости комаров с остатками малярийных паразитов имеют возраст 30 миллионов лет. С появлением человека развились малярийные паразиты, способные к смене хозяина между человеком и комарами рода Anopheles.
Около 2—3 млн лет назад, в популяции гоминин произошла мутация, блокирующая производство одной из разновидностей сиаловой кислоты — Neu5Gc, используемой малярийным паразитом для прикрепления к хозяйской клетке. Вероятно, вызываемое мутацией повышение устойчивости к малярии способствовало позднейшему ее закреплению в популяции, несмотря на то, что одновременно ее эффектом могло стать понижение фертильность. Возможно, это привело к созданию барьера фертильности между носителями мутации и остальной популяцией и, в конечном счёте, — к появлению предковой для современных людей линии гоминин.
По другим оценкам, люди болеют малярией в течение по крайней мере 50 тысяч лет. Время до последнего общего предка (TMRCA) по всем гаплотипам устойчивого к малярии аллеля FY*O, который возник в Африке, — 42 тыс. лет назад (95 % доверительный интервал: 34—49 тыс. лет назад), TMRCA FY*A у неафриканцев — в 57 тыс. лет назад (95 % доверительный интервал: 48—65 тыс. лет назад). В современных популяциях к югу от Сахары аллель FY*O достигает частоты 86 %. Аллели FY*B и FY*A обычны для Европы и Азии, но имеются и в Африке.
Первые летописные свидетельства лихорадки, вызванной малярией, были обнаружены в Китае. Они датируются приблизительно 2700 годом до н. э., временем правления династии Ся.
Как передается?
Малярия проникает в организм при укусе носителя – комара Анофелес. Он повреждает кожный покров и впрыскивает плазмодий в кровь. Далее паразиты перемещаются в печень, поражают красные кровяные клетки и жизненно-важные системы. Когда зараженного человека вновь кусает комар, часть плазмидий перемещаются в тело нового носителя.
Именно таким образом повторяется сложный жизненный цикл этих существ.
Причины и возбудитель малярии
Многие люди задумываются о том, почему малярия распространена в заболоченных районах. Под малярией понимают инфекционное заболевание в острой форме, которое обычно передается через кровь. Причиной инфицирования являются некоторые разновидности комаров, которые предпочитают проживать на переувлажненных местностях с жарким климатом.
Возбудителем заболевания является паразитический микроорганизм под названием плазмодий. Известно более 150 разновидностей плазмодиев, которые провоцируют болезни у различных животных. Только 5 видов среди всех могут поражать человека.
Особенности видов малярии в зависимости от типа возбудителя:
- Трехдневная малярия. Инкубационный период может длиться от 10 дней до 12 месяцев. Продромальный период обычно имеет общие симптомы. Болезнь начинается остро. В течение первой недели лихорадка носит неправильный характер, а затем устанавливается лихорадка, при которой приступы повторяются через день. Приступы обычно возникают в первой половине дня, происходит четкая смена стадий озноба, лихорадки и потоотделения. После 2–3 приступов заметно увеличивается селезенка, а на 2 неделе болезни развивается анемия.
- Овале-малярия по своим проявлениям очень похожа на малярию трехдневную, но протекает заболевание легче. Минимальный инкубационный период длится 11 дней. Приступы лихорадки чаще всего возникают в вечернее время.
- Четырехдневную малярию относят к доброкачественным формам малярийной инфекции. Длительность инкубационного периода обычно не превышает 42 дня (не менее 25 дней), а приступы лихорадки четко чередуются через 2 дня. Увеличение селезенки и анемия развиваются редко.
- Тропическая малярия характеризуется коротким инкубационным периодом (в среднем 7 дней) и наличием типичного продромального периода. У больных этой формой малярии зачастую отсутствуют типичные симптомы приступа. Период озноба может быть выражен слабо или отсутствовать, лихорадочный период может быть затяжным (до 30–40 часов), снижение температуры происходит без выраженного потоотделения. У больных наблюдается спутанность сознания, судороги, бессонница. Часто они жалуются на боли в животе, тошноту, рвоту и диарею.
Виновником развития малярии может быть только комар рода Анофелес. Всего известно не более 20 вдов опасных комаров, которые могут передавать человеку возбудителей малярии. Их особенностью является то, что они делают укусы ночью. Кроме того, их размножение осуществляется в воде.

Симптомы
Болезнь протекает с периодами обострений лихорадки и нормального состояния. Основные симптомы малярии:
- приступы лихорадки (озноб, жар, потоотделение);
- малокровие (анемия);
- увеличение селезенки и печени (гепатоспленомегалия);
- уменьшение числа эритроцитов, тромбоцитов (панцитопения).
Как и при большинстве инфекционных болезней, выделяют три формы тяжести малярии – легкую, среднюю, тяжелую.
Начало болезни внезапное. Ему предшествует инкубационный период (промежуток времени от заражения, до начала проявления болезни).
Он составляет при:
- vivax-малярии – 10-21 день (иногда до 10-14 месяцев);
- четырехдневной малярии – от 3 до 6 недель;
- тропической малярии – 8-16 дней;
- ovale-малярии – 7-20 дней.
Иногда бывает продромальный период (время начала малярии, сопровождающееся первоначальными, маловыраженными симптомами). У больного возникает – слабость, познабливание, жажда, сухость во рту, боль в голове. Затем резко появляется лихорадка неправильного типа.
Первая неделя лихорадочного периода характеризуется приступами, наступающими по несколько раз в день. На второй неделе пароксизмы приобретают четкое циклическое течение с повтором через день или через два (при четырехдневной лихорадке).
Продолжительность пароксизма от 1-2 часа до 12-14 часов. Более длительный период определяется при тропической малярии. Он может длиться сутки и даже более 36 часов.
- озноб – длится 1-3 часа;
- жар – до 6-8 часов;
- обильное потоотделение.
Жалобы и симптомы при малярийном пароксизме:
- гипертермия – до 41° С;
- выраженная головная боль;
- боли в мышцах;
- часто наблюдается рвота, сильное головокружение;
- общая возбужденность;
- боли в области поясницы;
- покраснение лица и склер;
- частый пульс;
- артериальное давление снижено;
- кожа горячая и сухая;
- руки и ноги холодные;
- на слизистых лица – проявление герпетических высыпаний;
- печень и селезенка увеличены в размерах.
После потоотделения наступает сон. В межприступный период больные работоспособны, но со временем течения болезни состояние их ухудшается, наблюдается потеря массы тела, желтуха, кожа становится землистого цвета.
Наиболее тяжело протекает тропическая малярия. В ее случае к описанным симптомам малярии добавляются:
- выраженные боли в суставах и по всему телу;
- признаки, свойственные менингиту;
- бредовое состояние сознания;
- приступы удушья;
- частая рвота с примесью крови;
- выраженное увеличение печени.
На первой неделе болезни приступы могут протекать, наслаиваясь друг на друга. Через несколько месяцев после начала заболевания пароксизмы начинают повторяться, но уже в более легкой форме.
Из всех описанных форм малярии наиболее легко протекает vivax. Самое большое число рецидивов наблюдается при малярии Chesson (тихоокеанская форма).
Последствия
Существуют множественные последствия малярии. Они могут возникать как в остром периоде болезни (то есть в стадии ранних проявлений), так и после.
Последствиями малярии являются:
- Токсический шок . При этом отмечается поражение жизненно важных органов, таких как печень, почки, легкие. При шоке в первую очередь падает артериальное давление, иногда доходя до 50 – 40 миллиметров ртутного столба (при норме от 90 до 120). Развитие гипотензии связано как с нарушением сосудистого тонуса (сосуды расширяются и давление падает), так и с нарушением сердечной деятельности. При шоке дыхание у пациентов становится поверхностным и непостоянным. Основной причиной летальности в этот период является развивающаяся почечная недостаточность. Из-за резкого снижения артериального давление происходит гипоперфузия (недостаточное кровоснабжение) почечной ткани, в результате чего развивается ишемия почек. Поскольку почки выводят из организма все токсины, то когда они утрачивают свою функцию, все продукты обмена остаются в организме. Происходит явление аутоинтоксикации, которое означает, что организм отравляется своими же продуктами обмена (мочевиной, креатинином).
- Малярийная кома . Как правило, является осложнением тропической малярии, но также может быть и последствием других форм малярийной инвазии. Это осложнение характеризуется стадийным, но, в то же время, быстрым течением. Вначале больные предъявляют жалобы на сильную головную боль, повторяющуюся рвоту, головокружение. У них отмечается вялость, апатия и выраженная сонливость. В течение нескольких часов сонливость усугубляется, развивается сопорозное состояние. В этот период иногда отмечаются судороги, менингеальные симптомы (светобоязнь и ригидность мышц), сознание становится спутанным. Если отсутствует лечение, то развивается глубокая кома, во время которой артериальное давление падает, рефлексы пропадают, дыхание становится аритмичным. Во время комы отсутствует реакция на внешние раздражители, изменяется сосудистый тонус и нарушается температурная регуляция. Это состояние является критическим и требует реанимационных мер.
- Острый массивный гемолиз . Гемолизом называется преждевременное разрушение эритроцитов. В норме жизненный цикл эритроцита составляет около 120 суток. Однако при малярии, из-за того что в них развивается малярийный плазмодий, разрушение эритроцитов происходит намного раньше. Гемолиз является основным патогенетическим звеном при малярии. Он является причиной анемии и множества других симптомов.
- Острая почечная недостаточность . Это последствие обусловлено массивным разрушением эритроцитов и выходом из них гемоглобина. Гемоглобин начинает появляться в моче (этот феномен называется гемоглобинурией), придавая ей темную окраску. Состояние осложняется пониженным артериальным давлением. Почечная недостаточность при малярии проявляется олигурией и анурией. В первом случае суточное количество мочи уменьшается до 400 миллилитров, а во втором – до 50 – 100 миллилитров. Симптомами острой почечной недостаточности является быстрое ухудшение состояния, снижение диуреза, темная окраска мочи. В крови отмечается нарушение водно-электролитного баланса, сдвиг щелочного равновесия, увеличение числа лейкоцитов.
Диагностика
Диагностика малярии основана на выявлении классических симптомов заболевания: приступообразная лихорадка, увеличение печени, селезенки.
В крови пациентов всегда определяется анемия. Большое значение имеет наличие факта пребывания в опасной местности в течение 3-х лет до начала заболевания, или переливание крови или медицинские манипуляции, связанные с нарушением целостности кожного покрова или слизистой оболочки в течение 3-х месяцев до появления лихорадки.
Наиболее точным методом диагностики является обнаружение в крови малярийного плазмодия. В настоящее время широко распространены специальные диагностические наборы, позволяющие за короткое время определить наличие возбудителя в крови.

Лечение неосложненных случаев малярии
Для лечения неосложненных случаев заболевания малярией, вызванных паразитами P. falciparum, ВОЗ рекомендует применять артемизинин-комбинированную терапию (АКТ). Сочетая в себе два активных компонента с различными механизмами действия, АКТ является на сегодняшний день наиболее эффективным противомалярийным средством. В настоящее время ВОЗ рекомендует применять пять видов АКТ против малярии, вызываемой P. falciparum. Выбор АКТ должен основываться на результатах исследований терапевтической эффективности против местных штаммов малярийных паразитов P. falciparum.
АКТ представляет собой основной рекомендованный метод лечения малярии, вызываемой P. falciparum, и их эффективность необходимо поддерживать, поскольку ожидается, что альтернативные производным артемизинина лекарства появятся на рынке не ранее, чем через несколько лет. ВОЗ рекомендует проводить регулярный мониторинг эффективности применяемых противомалярийных препаратов в рамках национальных программ по борьбе с малярией, с тем чтобы выбранные виды лечения оставались эффективными.
В районах с низкой интенсивностью передачи противомалярийное лечение следует дополнять единовременным приемом низкой дозы примахина в целях предотвращения передачи инфекции. При этом, тестирования на дефицит глюкозо-6-фосфатдегидрогеназы (Г6ФД) не требуется, поскольку единовременный прием низкой дозы примахина эффективно блокирует передачу инфекции и редко имеет серьезный токсический эффект у пациентов с какой-либо формой дефицита Г6ФД.
Лечение тяжелых случаев малярии
Для лечения тяжелых случаев малярии следует назначать инъекции артесуната (внутримышечные или внутривенные), по меньшей мере, на 24 часа, после чего, как только пациент будет способен переносить пероральные препараты, проводить полный трехдневный курс АКТ. При отсутствии возможности применения инъекционных препаратов детям до 6 лет с тяжелой формой малярии следует назначать догоспитальное лечение артесунатом в суппозиториях, после чего их следует незамедлительно направлять в медицинское учреждение, где они смогут получить полноценное лечение.
Крайне важно не использовать ни инъекционные препараты на основе артемизинина, ни артесунат в суппозиториях в качестве монотерапии – начальный курс лечения тяжелых форм малярии этими препаратами необходимо дополнять трехдневным курсом АКТ. Это необходимо для обеспечения полного излечения и предотвращения развития устойчивости к производным артемизинина.
Лечение инфекций, вызываемых P. vivax, следует проводить с помощью АКТ или хлорохина в тех районах, где у P. vivax нет устойчивости к хлорохину. В районах, где выявлена устойчивость P. vivax к хлорохину, инфекции следует лечить с помощью АКТ, причем желательно такой, где дополнительный лекарственный компонент имеет длительный период полувыведения. За исключением комбинации артесуната с сульфадоксином-пириметамином (AS+SP), все АКТ эффективны против стадии распространения инфекции P. vivax в кровеносном русле.
В целях профилактики рецидивов в дополнение к основному лечению следует назначать примахин; дозу и кратность приема следует определять с учетом ферментной активности глюкозо-6-фосфатдегидрогеназы (Г6ФД) у конкретного пациента.
За последние годы доступ к АКТ был существенно расширен. К концу 2016 г. АКТ была принята в качестве терапии первой линии в 80 странах. По оценкам, в 2016 г. в странах было проведено 409 миллионов курсов артемизинин-комбинированной терапии (АКТ) по сравнению с 311 миллионами курсов в 2015 году.
Более 69% таких курсов было распределено через государственный сектор. Количество курсов АКТ, распределенных через государственный сектор, возросло со 192 миллионов в 2013 г. до 198 миллионов в 2016 г., причем большинство из них (99%) было распределено в Африканском регионе ВОЗ.

Профилактика
Профилактические мероприятия заключаются в своевременном выявлении и лечении больных малярией и носителей малярийного плазмодия, проведении эпидемиологического надзора за эндемическими регионами, уничтожении комаров и использовании средств от их укусов.
С помощью натуральных или синтетических репеллентов можно защитить себя от укусов комаров. Они бывают коллективными и индивидуальными и выпускаются в виде спрея, крема, геля, карандашей, свечей и спиралей.
Комары боятся запаха томатов, валерианы, табака, масла базилика, аниса, кедра и эвкалипта. Пару капель эфирного масла добавляют в растительное масло и наносят его на открытые участки тела.
Прогноз
При адекватном лечении прогноз для жизни при малярии благоприятный. Но иммунитет после заболевания формируется крайне медленно, поэтому возможно повторное заражение. При развитии осложнений прогноз определяется повреждениями жизненно важных органов.
Споровики́ (Sporozoa) - класс паразитических простейших, в который входит 3 отряда: грегарины (Gregarinida), кокцидии (Coccidia), пиролазмиды (Piroplasmida).
Объединяет около 2000 видов, часть из них является возбудителями инвазионных болезней человека и животных.
К паразитам человека относятся представители отряда Coccidia, подотрядов Eimeredia и Haemosporidea
Малярийные плазмодии Plasmodium (класс Споровики, Sporozoa) отряд Haematosporidia (кровяные споровики) — возбудители малярии. Известны следующие виды малярийных плазмодиев, паразитирующие у человека:
Р. vivax — возбудитель трехдневной малярии,
Р. falciparum — возбудитель тропической малярии,
Р. malariae — возбудитель четырехдневной малярии,
Р. ovale — возбудитель овале-малярии, близкой к трехдневной.
Три первых вида широко распространены в тропических и субтропических климатических поясах, последний — только в тропической Африке. Все виды сходны морфологически и жизненными циклами, отличаясь друг от друга деталями строения и некоторыми особенностями цикла развития, проявляющимися в основном продолжительностью его отдельных периодов.
Жизненный цикл малярийных плазмодиев типичен для споровиков, включая стадии бесполого размножения в виде шизогонии, полового процесса и спорогонии. Окончательным хозяином паразитов является комар р. Anopheles, а промежуточным — только человек. Комар является одновременно и переносчиком. Поэтому малярия — типичное антропонозное трансмиссивное заболевание.
Со слюной зараженного комара при укусе плазмодии попадают в кровь человека. Развитие паразитов в организме человека происходит синхронно. С током крови они разносятся по организму и поселяются в клетках печени. Здесь они растут и размножаются шизогонией таким образом, что один паразит делится на тысячи дочерних особей. Клетки печени при этом разрушаются и паразиты, называющиеся на этой стадии мерозоитами, поступают в кровь и внедряются в эритроциты. С этого момента начинается эритроцитарная часть цикла развития плазмодия. Паразит питается гемоглобином, растет и размножается шизогонией. При этом каждый плазмодий делится на 8—24 мерозоита. После разрушения эритроцита мерозоиты попадают в плазму крови и оттуда в новые эритроциты, после чего весь цикл эритроцитарной шизогонии повторяется.
Из части мерозоитов в эритроцитах образуются незрелые половые клетки — мужские и женские гаметоциты. Они являются инвазионной стадией для комара. Дальнейшее их развитие возможно только в его пищеварительной системе. При укусе больного человека комаром гаметоциты попадают в желудок последнего, где из них образуются зрелые гаметы. В результате оплодотворения в желудке комара образуется подвижная зигота, которая перемещается на наружную поверхность стенки желудка и покрывается оболочкой, формируя ооцисту. С этого момента начинается период спорогонии, когда содержимое ооцисты многократно делится, образуя около 10000 спорозоитов — тонких серповидных клеток, которые после разрыва оболочки поступают в слюнные железы комара. При кровососании спорозоиты поступают в кровяное русло человека.
Таким образом, в организме человека плазмодий размножается только бесполым путем — шизогонией, человек является его промежуточным хозяином. В организме комара проходят две другие стадии цикла развития паразита: половой процесс — гаметогония и образование спорозоитов за счет деления под оболочкой ооцисты — спорогония. Поэтому малярийный комар является окончательным хозяином этого паразита.
Выход большого количества мерозоитов из эритроцитов сопровождается выбросом в плазму крови значительной массы токсических продуктов жизнедеятельности. Их воздействие на организм приводит к резкому повышению температуры, ознобу, слабости и головным болям. Такое состояние возникает внезапно и длится в среднем 1,5-2 ч. Вслед за этим наступает чувство жара, сухость во рту, жажда. Температура тела достигает 40—41°С. Через несколько часов все перечисленные симптомы исчезают, и больные обычно засыпают. Весь приступ может продолжаться от 6 до 12 ч. При трехдневной и овале-малярии промежутки между приступами составляют 48 ч, число таких приступов может достигать 10—15, после чего они прекращаются за счет повышения уровня специфического иммунитета, но паразиты в крови еще могут обнаруживаться. В таком случае человек становится паразитоносителем и продолжает представлять опасность для окружающих как возможный источник заражения.
Гемотрансфузионный способ заражения наиболее часто встречается при четырехдневной малярии в связи с тем, что при этой форме болезни шизонты в эритроцитах находятся в очень малом количестве и могут не обнаруживаться при исследовании крови доноров. Иногда человек может быть инвазирован одновременно двумя или тремя видами плазмодиев. В таком случае малярийные приступы не имеют четкой периодичности и клинический диагноз затруднен.
Лабораторный диагноз малярии можно поставить только в период, соответствующий стадии эритроцитарной шизогонии, когда в крови удается обнаружить паразитов. Плазмодий, недавно проникший в эритроцит, имеет кольцевидную форму. Его цитоплазма выглядит как ободок, окружающий крупную вакуоль с продуктами диссимиляции. Ядро паразита смещено к краю клетки. Следующая стадия называется амебовидным шизонтом. У паразита появляются ложноножки, а вакуоль увеличивается. Наконец плазмодий занимает почти весь эритроцит. Следующая стадия развития паразита — фрагментация шизонта. На фоне деформированного эритроцита обнаруживаются множественные мерозоиты, в каждом из которых лежит ядро. Кроме бесполых клеток в эритроцитах можно увидеть и гаметоциты. Они отличаются крупными размерами, не имеют псевдоподий и вакуолей.
Диагностика - микроскопирование окрашенных по Романовскому - Гимза мазков или толстых капель периферической крови больного, исследование эритроцитов. Обнаружение эндоэритроцитарных стадий и мерозоиты в плазме.
Борьба с малярией осуществляется двумя основными путями. Первый - это лечение маляриков специальными лекарственными средствами (хинин, акрихин, плазмоцид и др.). Отсутствие возбудителя в крови людей делает невозможным заражение переносчиков и, следовательно, распространение малярии.
При этом необходимо отметить одну важную особенность, имеющую существенное значение для борьбы с малярией. Дело в том, что большинство специфичных лекарственных средств убивает шизонтов в крови. Гаметоциты же являются гораздо более стойкими и могут сохраняться в эритроцитах продолжительное время в отсутствие шизонтов. Больной малярией после лечения становится вполне здоровым и часто не подозревает, что является носителем гаметоцитов. Он может явиться источником заражения других людей, если комар насосется его крови с гаметоцитами. Поэтому в малярийных местностях необходим систематический контроль за всеми переболевшими малярией лицами. У них периодически берутся мазки крови и исследуются на носительство гаметоцитов.
Существуют и другие методы борьбы с личинками. Особенно интересен биологический метод борьбы с использованием небольших живородящих рыбок - гамбузий. Эти теплолюбивые рыбки (родина их Америка) особенно охотно поедают личинок комаров. Водоемы, являющиеся местами выплода личинок Anopheles, заселяют гамбузиями, которые быстро уничтожают всех личинок. Этот способ применяют в теплых странах, так как гамбузии не могут жить в холодных водоемах.
Борьба со взрослыми летающими комарами представляет большие трудности. Ее проводят в зимнее время на местах зимовок. Анофелесы скопляются в значительных количествах в хлевах, так как, кроме человека, они охотно нападают на рогатый скот. Здесь их и уничтожают, применяя для этого различные инсектициды. В дореволюционной России малярия была широко распространена и для многих областей страны была массовым заболеванием. Десятки тысяч людей болели малярией. Особенно неблагополучными были некоторые районы Кавказа (окрестности Батуми, Сухуми, Сочи), Средней Азии, Поволжья. Большие эпидемические вспышки возникали и в первые годы Советской власти, особенно в период гражданской войны. Органы здравоохранения Советского Союза провели огромную работу по борьбе с малярией. Этим в первую очередь занималась широкая сеть специальных учреждений - малярийных станций, развернутых во всех центральных и южных районах страны. Эта борьба, шедшая по разным направлениям, увенчалась полным успехом. В настоящее время малярия как массовое заболевание на территории нашей Родины не существует.
Sporozoa. Систематика. Четырехдневная малярия. Возбудитель. Видовые отличия. Географическое распространение. Морфология, цикл развития, способ заражения, патогенное действие, лабораторная диагностика, профилактика.
Споровики́ (Sporozoa) - класс паразитических простейших, в который входит 3 отряда: грегарины (Gregarinida), кокцидии (Coccidia), пиролазмиды (Piroplasmida).
Объединяет около 2000 видов, часть из них является возбудителями инвазионных болезней человека и животных.
К паразитам человека относятся представители отряда Coccidia, подотрядов Eimeredia и Haemosporidea
Малярийные плазмодии Plasmodium (кл.Споровики, Sporozoa) отряд Haematosporidia(кровяные споровики)— возбудители малярии. Известны следующие виды малярийных плазмодиев, паразитирующие у человека: Р. vivax — возбудитель трехдневной малярии, Р. falciparum — возбудитель тропической малярии, Р. malariae — возбудитель четырехдневной малярии, Р. ovale— возбудитель овале-малярии, близкой к трехдневной. Три первых вида широко распространены в тропических и субтропических климатических поясах, последний — только в тропической Африке. Все виды сходны морфологически и жизненными циклами, отличаясь друг от друга деталями строения и некоторыми особенностями цикла развития, проявляющимися в основном продолжительностью его отдельных периодов.
Жизненный цикл малярийных плазмодиев типичен для споровиков, включая стадии бесполого размножения в виде шизогонии, полового процесса и спорогонии. Окончательным хозяином паразитов является комар р. Anopheles, а промежуточным — только человек. Комар является одновременно и переносчиком. Поэтому малярия — типичное антропонозное трансмиссивное заболевание.
Со слюной зараженного комара при укусе плазмодии попадают в кровь человека (рис. 19.10). Развитие паразитов в организме человека происходит синхронно. С током крови они разносятся по организму и поселяются в клетках печени. Здесь они растут и размножаются шизогонией таким образом, что один паразит делится на тысячи дочерних особей. Клетки печени при этом разрушаются и паразиты, называющиеся на этой стадии мерозоитами, поступают в кровь и внедряются в эритроциты. С этого момента начинается эритроцитарная часть цикла развития плазмодия. Паразит питается гемоглобином, растет и размножается шизогонией. При этом каждый плазмодий делится на 8—24 мерозоита. После разрушения эритроцита мерозоиты попадают в плазму крови и оттуда в новые эритроциты, после чего весь цикл эритроцитарной шизогонии повторяется.
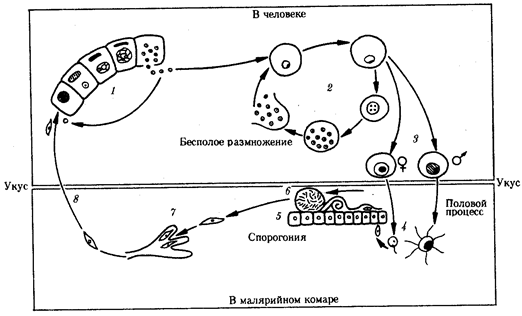
Жизненный цикл малярийного плазмодия:
1 — преэритроцитарная шизогония в клетках печени, 2 — эритроцитарная шизогония, 3 — образование гаметоцитов, 4 — оплодотворение, 5 — спорогония в стенке желудка комара, 6 — овоциста со споромитами, 7 — проникновение спорозоита в слюнные железы комара, 8— заражение человека
Из части мерозоитов в эритроцитах образуются незрелые половые клетки — мужские и женские гаметоциты. Они являются инвазионной стадией для комара. Дальнейшее их развитие возможно только в его пищеварительной системе. При укусе больного человека комаром гаметоциты попадают в желудок последнего, где из них образуются зрелые гаметы. В результате оплодотворения в желудке комара образуется подвижная зигота, которая перемещается на наружную поверхность стенки желудка и покрывается оболочкой, формируя ооцисту. С этого момента начинается период спорогонии, когда содержимое ооцисты многократно делится, образуя около 10000 спорозоитов — тонких серповидных клеток, которые после разрыва оболочки поступают в слюнные железы комара. При кровососанииспорозоиты поступают в кровяное русло человека.
Таким образом, в организме человека плазмодий размножается только бесполым путем — шизогонией, человек является его промежуточным хозяином. В организме комара проходят две другие стадии цикла развития паразита: половой процесс — гаметогония и образование спорозоитов за счет деления под оболочкой ооцисты — спорогония. Поэтому малярийный комар является окончательным хозяином этого паразита.
Выход большого количества мерозоитов из эритроцитов сопровождается выбросом в плазму крови значительной массы токсических продуктов жизнедеятельности. Их воздействие на организм приводит к резкому повышению температуры, ознобу, слабости и головным болям. Такое состояние возникает внезапно и длится в среднем 1,5—2 ч. Вслед за этим наступает чувство жара, сухость во рту, жажда. Температура тела достигает 40—41°С. Через несколько часов все перечисленные симптомы исчезают, и больные обычно засыпают. Весь приступ может продолжаться от 6 до 12 ч. При трехдневной и овале-малярии промежутки между приступами составляют 48 ч, число таких приступов может достигать 10—15, после чего они прекращаются за счет повышения уровня специфического иммунитета, но паразиты в крови еще могут обнаруживаться. В таком случае человек становится паразитоносителем и продолжает представлять опасность для окружающих как возможный источник заражения.
Естественный отбор приводит к возникновению новых антигенных вариантов возбудителя, которые обеспечивают возможность наступления рецидивов заболевания. Рецидивы могут повторяться несколько раз, но постепенно популяция эритроцитарных паразитов полностью погибает. Однако в течение 3—5 лет инвазия может вновь активизироваться за счет находящихся в латентном состоянии в печени экзоэритроцитарныхшизонтов, которые могут выходить из печеночных клеток и внедряться в эритроциты. Таким образом, весь процесс болезни может начаться снова.
При малярии, вызываемой Р. malariae, приступы повторяются через 72 ч. Часто встречается и бессимптомное носительство. Экзоэритро-цитарной стадии в цикле развития этого паразита нет, поэтому поздние рецидивы невозможны, хотя инвазия характеризуется упорным течением и длится до 40 лет.
При тропической малярии вначале приступы развиваются через разные промежутки времени, а позже — через 24 ч. От осложнений со стороны центральной нервной системы или почек возможна смерть больного. Шизонты в клетках печени не сохраняются, а заболевание может продолжаться до 18 мес. Все виды малярийных плазмодиев могут инвазировать человека и при гемотрансфузии (переливание крови). В этом случае ни у одного из паразитов не формируется экзоэритроцитарной стадии. Поэтому поздних рецидивов в этом случае не бывает. Гемотрансфузионный способ заражения наиболее часто встречается при четырехдневной малярии в связи с тем, что при этой форме болезни шизонты в эритроцитах находятся в очень малом количестве и могут не обнаруживаться при исследовании крови доноров. Иногда человек может быть инвазирован одновременно двумя или тремя видами плазмодиев. В таком случае малярийные приступы не имеют четкой периодичности и клинический диагноз затруднен.
Лабораторный диагноз малярии можно поставить только в период, соответствующий стадии эритроцитарной шизогонии, когда в крови удается обнаружить паразитов. Плазмодий, недавно проникший в эритроцит, имеет кольцевидную форму. Его цитоплазма выглядит как ободок, окружающий крупную вакуоль с продуктами диссимиляции. Ядро паразита смещено к краю клетки. Следующая стадия называется амебовидным шизонтом. У паразита появляются ложноножки, а вакуоль увеличивается. Наконец плазмодий занимает почти весь эритроцит. Следующая стадия развития паразита — фрагментация шизонта. На фоне деформированного эритроцита обнаруживаются множественныемерозоиты, в каждом из которых лежит ядро. Кроме бесполых клеток в эритроцитах можно увидеть и гаметоциты. Они отличаются крупными размерами, не имеют псевдоподий и вакуолей.
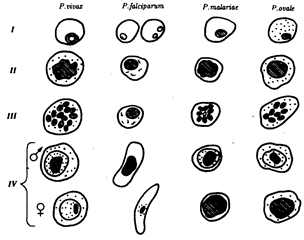
Малярийные плазмодии. Стадии развития в эритроцитах:
I—стадия кольца, II—стадия амебовидного шизонта, III—стадия фрагментации, IV—гаметоциты
Профилактика малярии — раннее выявление и лечение больных, профилактическое лечение в зонах широкого распространения малярии. Как и при любых трансмиссивных заболеваниях, необходима прицельная борьба с переносчиками.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


