Чем лечить малярию в носу у ребенка

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Малярия у детей - длительно протекающая инфекционная болезнь с периодическими приступами лихорадки, увеличением печени, селезёнки и прогрессирующей анемией.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Код по МКБ-10
Эпидемиология
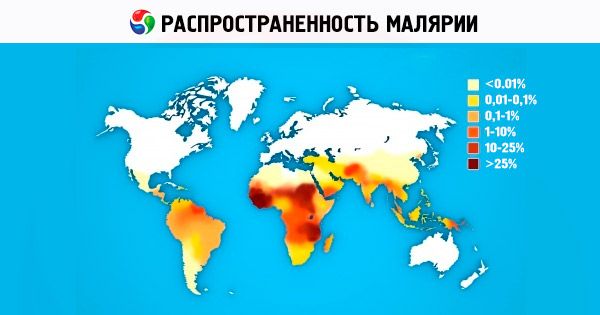

[12], [13], [14], [15], [16], [17], [18], [19]
Причины малярии у ребенка
Возбудитель малярии - малярийный плазмодий - относится к типу простейших, классу споровиков, отряду кровеспоровиков, семейству плазмодиев, роду плазмодиев. Установлено четыре вида возбудителей малярии человека:
- P. malariae, вызывающий четырёхдневную малярию;
- P. vivax, вызывающий трёхдневную малярию;
- P. falciparum, возбудитель тропической малярии;
- P. ovale, вызывающий малярию в тропической Африке по типу трёхдневной.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Возбудители
Патогенез
Приступы малярии обусловлены эритроцитарной фазой развития малярийных плазмодиев. Начало приступа можно связать с распадом инфицированных эритроцитов и выходом в кровоток мерозоитов, свободного гемоглобина, продуктов обмена паразита, обломков эритроцитов с пирогенными субстанциями и др. Как чужеродные для организма, они, воздействуя на центр терморегуляции, вызывают пирогенную реакцию, а также действуют общетоксически. В ответ на циркуляцию в крови патогенных субстанций возникают гиперплазия ретикуло-эндотелиальных и лимфоидных элементов печени и селезёнки, а также явления сенсибилизации с возможными реакциями гиперергического типа. Повторные приступы с распадом эритроцитов в конечном итоге приводят к анемии и тромбоцитопении, нарушению капиллярного кровообращения и развитию внутрисосудистой коагуляции.

[30], [31], [32], [33], [34], [35], [36], [37]
Симптомы малярии у ребенка
Инкубационный период малярии зависит от вида возбудителя и иммунореактивности ребёнка. При трёхдневной малярии продолжительность инкубационного периода 1-3 нед, при четырёхдневной - 2-5 нед, а при тропической - не более 2 нед. У детей старше 3 лет заболевание проявляется теми же симптомами, что и у взрослых.
В крови в начале заболевания отмечают лейкоцитоз, нейтрофилёз. На высоте приступа содержание лейкоцитов уменьшается, а в периоде апирексии с большим постоянством обнаруживают лейкопению с нейтропенией и относительным лимфоцитозом. СОЭ практически всегда повышена. В тяжёлых случаях значительно снижено количество эритроцитов и гемоглобина.
При своевременном лечении малярия обрывается после 1-2 приступов. Без лечения приступы обычно повторяются до 10 раз и более и могут спонтанно прекращаться, но на этом болезнь не заканчивается. Период видимого благополучия (латентный период) продолжается от нескольких недель до года и более (четырёхдневная малярия). Ранние рецидивы возникают в первые 2-3 мес латентного периода. Клинически они практически неотличимы от острого проявления болезни. Их возникновение объясняют усиленным размножением эритроцитарных форм паразита. Однако возможны и так называемые паразитарные рецидивы, во время которых в крови вновь появляются паразиты при полном отсутствии клинических симптомов болезни.
Период поздних рецидивов начинается спустя 5-9 мес и более от начала болезни. Приступы при поздних рецидивах протекают легче, чем при ранних рецидивах и начальном проявлении болезни. Возникновение поздних рецидивов связывают с выходом в кровь из печени тканевых форм малярийных плазмодиев.
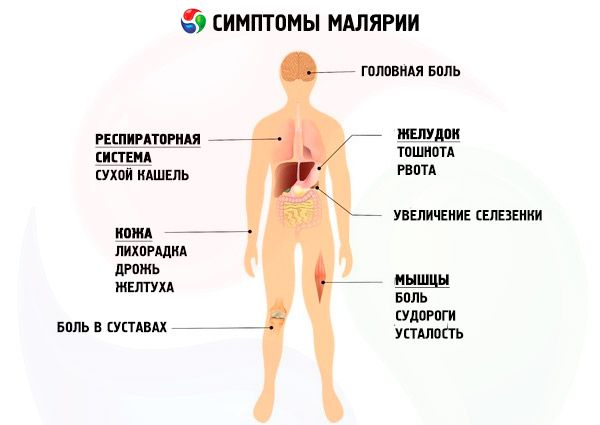
Без лечения общая продолжительность малярии при трёхдневной малярии около 2 лет, при тропической около 1 года, при четырёхдневной малярии возбудитель в организме больного может сохраняться многие годы.
Лечение герпеса: шоколад и цитрусовые под запретом. От чего отказаться при простуде на губах?
Опять у ребенка на губах лихорадка? Ерунда, намазал несколько раз противирусной мазью — и прошло! Какие проблемы? Большие, — считает главный врач Московского городского противогерпетического центра, д.м.н. Татьяна Семенова. — Герпес — заболевание коварное, и может обернуться серьезной опасностью для здоровья. Как ее избежать?
Вирус герпеса
Простуду на губах многие считают последствиями ОРЗ. На самом деле это заболевание вызывает вирус простого герпеса первого типа. Вообще-то науке известно около 100 видов вирусов герпеса, из них человеческих — 8. Рассказывать о них есть смысл в обратном порядке, по мере возрастания частотности заболевания. Восьмой, седьмой и шестой типы, к счастью, мало распространены и пока не очень изучены медиками.
Пятый тип — цитомегаловирус — особенно опасен для беременных женщин и маленьких детей. Вирус четвертого типа (Эпштейна — Барр) — возбудитель инфекционного мононуклеоза. Это острое инфекционное заболевание, сопровождающееся лихорадкой, ангиной и увеличением лимфатических узлов.
С другими вариантами возбудителя у многих ребят и взрослых знакомство близкое. Потому что третий тип, или, как его еще называют, герпес Зостер — виновник ветрянки у детей и опоясывающего лишая у взрослых.
И, наконец, лидеры этой непростой "семейки" — вирусы простого герпеса второго (генитального) и первого типа. Врачи считают 95 % населения планеты их носителями.
Вирус первого типа в организм попадает с легкостью и чаще всего в раннем детстве.
- Например, поцеловали малыша мама или папа — и готово дело.
- Подхватить вирус можно через игрушки или посуду в детском саду.
- Он также передается воздушно-капельным путем.
Проблема в том, что, однажды поймав инфекцию, расстаться с ней уже невозможно. Проникнув в нервные клетки, она живет в человеческом организме всю жизнь.
Болеют не все инфицированные, но окончательных объяснений причин этого у медицины пока нет.
Одно доказано точно. Вирус активизируется, когда снижается иммунная устойчивость организма. И как только появляется провоцирующий фактор, пробивающий брешь в иммунитете, — та же простуда или другое заболевание, сильный стресс, переохлаждение, перегревание и так далее — вирус начинает активную работу.
Ее результаты — чаще всего "лихорадка" на губе, хотя она может перекинуться на слизистую рта, носа, кожу подбородка, ушей, лба, проявиться герпетическим стоматитом.
Как лечить герпес? Мази, примочки и диета
Герпес на губах (врачи называют его лабиальным) не появляется внезапно, но всегда заранее предупреждает о своем приходе. Есть три классических предварительных симптома:
- жжение в месте будущего поражения,
- покалывание,
- легкая боль.
Если ребенок жалуется на такие ощущения, нужно сразу же использовать противогерпетическую мазь. Наносить ее необходимо 3–5 раз в день. Активность вируса важно гасить сразу же, тогда болезнь можно остановить на старте.
Если положительного результата достичь не удалось, появляется воспаление. На губе возникает припухлость, затем — множество крохотных пузырьков, наполненных жидкостью. В этот момент (и до выздоровления) придется наносить специальную мазь каждые 3–4 часа.
Потом пузырьки начинают лопаться, и с жидкостью выделяется масса вирусов. Это самый заразный период для окружающих. Так что мазь нужно наносить только ватными палочками, а не с помощью пальца. После процедуры необходимо тщательно вымыть руки с мылом.
Пузырьки оставляют язвочки, которые затягиваются корочками. Момент очень неприятный: болячки сильно чешутся. Главное — их не сковырнуть! В ранки может попасть инфекция, и процесс выздоровления затянется.
Уменьшить зуд помогут холодные примочки.
Для этого можно использовать заранее заваренные, а затем замороженные в холодильнике пакетики чая или настоя ромашки. На полное выздоровление уходит от одной до двух недель.
Нельзя давать ребенку при герпесе на губах:
Все это может привести к ухудшению состояния. Необходимо также ограничить потребление сладостей.
Добавьте в рацион продукты, богатые лизином: рыбу, йогурты, ряженку, сыр, мясо, растительное масло.
Кроме того, нужно принимать поливитамины — месяц, затем перерыв — и по-новой. Курс должен продолжаться не менее трех месяцев.
Если "лихорадка на губах" — редкий эпизод, волноваться не стоит. Однако, когда герпес появляется до шести раз в год, — это серьезно. Обязательно нужно идти с ребенком к дерматологу, но лучше в специализированный центр по лечению герпеса. Дело в том, что частые рецидивы могут сигналить о патологии иммунной системы, поэтому необходимо пройти всестороннее обследование.
Осторожно, герпетический конъюнктивит!
— Вирусы герпеса первого типа могут вызывать поражения глаз, — предупреждает детский врач-офтальмолог Марина Владимирова, — инфекцию легко занести, например, дотронувшись до век пальцами после того, как только что почесал зудящее место на губе. Вирус герпеса может попасть в органы зрения и через кровь: пробраться по зрительному нерву. Первый симптом герпетического конъюнктивита — пузырьковые высыпания в области век, чаще возле ресниц. Процесс может начаться и на внутренней поверхности глаза, что провоцирует слезотечение, светобоязнь, покраснение белков глаз. При первых же тревожных признаках — срочно к окулисту! Воспалительный процесс может вызвать поражения роговицы, сосудов глазного яблока, привести к снижению остроты зрения, катаракте.
Генитальный герпес
Вирус второго типа, иначе говоря, генитальный герпес, обычно передается половым путем. Не детская проблема? Не скажите. Например, в США к 14 годам около 70 % подростков уже обращаются к врачу по поводу этой болезни. В России нет подобной статистики. Но вряд ли наши подросшие дети менее продвинуты в этих самых отношениях. Тем более, что существует и бытовой путь передачи инфекции: из-за нарушений гигиены, в том числе использования чужого полотенца, мочалки и даже общего мыла.
Но есть и хорошая новость: согласно последним исследованиям, заболевают этим типом герпеса не более 10 % инфицированных.
Наши дети станут взрослыми и когда-то захотят быть мамами и папами. Генитальный герпес опасен тем, что у женщин он вызывает невынашивание беременности, а у мужчин сперматозоиды оказываются не способными к оплодотворению.
— Герпес II типа проявляет себя похожим образом, — поясняет профессор, д.м.н Николай Львов, — симптомы те же, что при герпесе I типа, только пузырьки появляются на слизистой половых органов и близлежащих участках кожи. Инкубационный период может продолжаться от 1 до 10 дней. Лечат этот вариант герпеса противовирусными мазями и таблетками, обычно через 5–7 дней болезнь проходит. Но впоследствии заболевание может рецидивировать чуть ли не каждый месяц. Вызвать обострение может снижение иммунитета, инфекционное заболевание, менструация, стресс, переохлаждение, смена климата.
Так что родителям нужно быть очень внимательными.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Что такое Малярия у детей -
Малярия — инфекционная болезнь, которая длится долго, проявляется периодическими приступами лихорадки, провоцирует увеличение печени, селезенки и прогрессирующую анемия.
Малярия, вызванная Plasmodium falciparum, может протекать с церебральными осложнениями или без них. Салярия, вызванная Plasmodium vivax, может привести к разрыву селезенки или иным осложнениям, а также может проходить без осложнений. Малярия, вызванная Plasmodium malariae, может проходить с нефропатией, с другими осложнениями или без них. Также болезнь может быть вызвана Plasmodium ovale.
Человек является источником инфекции. Среди детей широко распространено паразитоносительство в очагах инфекции. От человека человеку малярия передается самками комара рода Anopheles. Ребенок может заразиться, находясь в утробе больной матери. Редкие случаи, когда люди заражаются при переливании крови от человека, который является носителем инфекции. В эндемических очагах заражаются в основном дети. Новорожденные невосприимчивы, если в организме матери есть иммунитет.
Длительность пассивного иммунитета, полученного младенцем в утробе, длится от 5 до 8 месяцев. Относительно устойчивы к заболеванию дети с генетически обусловленной недостаточностью некоторых ферментов эритроцитов и коренные жители природных очагов малярии.
Малярией больше всего заболевают летом и осенью, поскольку именно в этот сезон комары активны. Зимой возбудитель живет в человеческом организме. В странах, где преобладает тропический климат, малярия является одним из самых распространенных инфекционных заболеваний. В нашей стране малярия практически не встречается, почти все случаи – болезнь детей, которые приехали из стран с тропическим климатом.
Что провоцирует / Причины Малярии у детей:
Возбудитель — малярийный плазмодий — относится к типу простейших, роду плазмодиев. Существует 4 вида возбудителей малярии у ребенка: P. malariae, P. vivax, P. falciparum, P. ovale.
Плазмодий бесполо развивается в человеческих организмах, далее происходит половое развитие в организме самок комаров рода Anopheles. Ребенок заражается, когда его кусает комар, занося со слюной возбудитель. Изначально спорозоиты с кровью попадают в печеночные клетки, где образуются мерозоиты на тканевой фазе развития. Фаза длится около 8 дней при трехдневной малярии, около 6 дней при тропической малярии, 15 дней при четырехдневной. После данной фазы мерозоиты попадают в кровь и эритроциты, начинается эритроцитарная шизогония. В итоге получается разрыв эритроцитов, что приводит к высвобождению подвижных паразитов. Они из плазмы крови вновь внедряются в другие эритроциты, и такой цикл может повторяться 3-4 раза. Далее в крови ребенка появляются женские и мужские половые клетки, которые дальше могут попасть в комариный желудок и там оплодотворяться, что приводит к образованию из гаметоцитов гамет, что называется половым циклом. Конечная форма данного цикла – спорозоиты, которые проникают в гемолимфу комара, а затем в его слюнные железы. Так комар уже опасен для человека с точки зрения возможности заражения малярией.
Патогенез (что происходит?) во время Малярии у детей:
Приступы заболевания обусловлены эритроцитарной фазой развития малярийных плазмодиев. Приступ начинается, когда зараженные эритроциты распадаются, и в кровь выходят мерозоиты, свободный гемоглобин, продукты обмена возбудителя, обломки эритроцитов с пирогенными субстанциями и т. д. Они оказывают влияние на терморегуляционный центр, что вызывает пирогенную реакцию. Также они оказывают общетоксическое действие.
Ответом на выше описанный процесс является гиперплазия ретикулоэндотелиальных и лимфоидных элементов печени и селезенки и явления сенсибилизации с возможными реакциями гиперергического типа.
Патоморфология. При заболевании малярией во многих органах откладывается коричневый пигмент. Наибольшее его количество – в печени, костном мозге и селезенке. Это приводит к тому, что внутренние органы окрашиваются в соответствующий оттенок. Фиксируется резкое увеличение печени и селезенки. При длительном течении малярии в паренхиматозных органах формируются участки склероза, что перемежаются с очагами анемических инфарктов. Наблюдается полнокровие внутренних органов больного малярией ребенка.
Симптомы Малярии у детей:
Длительность инкубации зависит от иммунореактивности ребенка и вида возбудителя, попавшего в организм. Инкубационный период при 3-дневной малярии составляет от 1 до 3 недель, при 4-дневной – от 2 до 5 недель, при тропической – меньше 2-х недель. Также его длительность зависит от климата, в котором живет ребенок, применения химиопрепаратов в целях профилактики и т. д. Чем теплее климат, тем короче инкубационный период.
Симптоматика, наблюдаемая во время болезни, в значительной мере зависит от возраста больного. Если ребенок старше 3 лет, то у него проявляется та же клиническая картина, что и у взрослых при заболевании малярией. Перед первыми симптомами возникают иногда головные боли, недомогание, температура тела незначительно повышается.
Начало болезни острое, озноб сильный, температура тела может быть незначительно повышена. Кожа становится прохладной и шероховатой. Конечности становятся особенно холодными, проявляются небольшой цианоз кончика носа и пальцев на руках, сильная головная боль, одышка. Есть вероятность мышечных болей и рвоты.
Озноб спустя 1-2 часа сменяется чувством жара, параллельно температура поднимается до уровня 40-41 ˚С. Лицо краснеет, больной хочет пить, появляются икота и рвота. Ребенок возбужден, мечется, возможны потеря сознания, бредовые явления, судороги. Пульс ослабевает, становится частым, понижается артериальное давление. Наблюдается увеличение и болезненность печени и селезенки.
Приступ длится 1-15 часов, заканчивается проливным потом. Температура сильно снижается, ребенок ощущает сильную слабость, которая быстро проходит, и состояние становится удовлетворительным. Частота и последовательность приступов зависят от вида малярии, возраста ребенка и сроков заболевания. Приступы более цикличны, чем старше ребенок.
При длительном течении болезни развивается анемия гемолитического типа, печень и селезенка могут быть очень увеличены. Также в частых случаях фиксируют на губах и крыльях носа высыпания герпетического типа, субиктеричность кожи и склер при неизмененной окраске мочи и кала.
Анализ крови в начале болезни показывает лейкоцитоз и нейтрофилез. На пике приступа количество лейкоцитов в крови уменьшается, в периоде апирексии с большим постоянством обнаруживается лейкопения с нейтропенией и относительным лимфоцитозом. Почти во всех случаях СОЭ выше нормы. При тяжелых формах малярии у детей сильно снижено количество эритроцитов и гемоглобина.
Течение. Если своевременно проведены лечебные мероприятия, заболевание оканчивается после 1— 2 приступов. Если лечение не проведено, приступы могут повторяться 10 раз и больше, также они спонтанно прекращаются, но это не означает конец заболевания. Латентный период (когда кажется, что болезнь окончилась) может длиться несколько недель (как минимум) и даже год при 4-дневной малярии у детей. Ранние рецидивы заболевания случаются в первые 2-3 месяца данного периода. По симптоматике они такие же, как и острый период малярии у ребенка. Они объясняются усиленным размножением эритроцитарных форм паразита. Но есть вероятность паразитарных рецидивов, во время которых в крови вновь обнаруживаются паразиты при полном отсутствии клинических симптомов болезни.
Поздние рецидивы случаются после 5-9 месяцев и более от начала заболевания. Приступы при этом более легкие, чем в начале малярии или при ранних рецидивах. Возникновение поздних рецидивов, предположительно, связано связывают с выходом в кровь из печени тканевых форм малярийных плазмодиев.
Если не было проведено лечение, болезнь может длиться около 2 лет при 3-дневной малярии, около 1 года при тропической, а при 4-дневной – многие годы.
Осложнения. Самыми сложными осложнениями малярии у детей считаются:
- малярийная кома,
- отек мозга,
- малярийный алгид,
- острая почечная недосточность,
- психические расстройства.
Малярийная кома, как правило, возникает у детей от 5 до 12 лет при тропической малярии. Причиной являются тяжелые нарушения церебральной гемодинамики после заполнения почти всей капиллярной сети эритроцитами, зараженными шизонтами.
У больных в таких случаях доминируют такие симптомы:
- расстройство сознания,
- оглушенность,
- менингеальные симптомы,
- судороги,
- исчезновение кожных, а затем и сухожильных рефлексов,
- клонус стоп,
- расстройства функции почек, легких и пр.,
- нарастание сердечно-сосудистых нарушений,
- самопроизвольное отхождение испражнений и мочи.
Если вовремя не проведено необходимое лечение, болезнь может закончиться смертью.
Малярийный алгид – это редкое осложнение тропической малярии. Появляется коллаптоидное состояние. Больной безучастен, но сознание сохраняется, кожные покровы бледны и цианотичны, черты лица заострены, кожа покрыта холодным потом, артериальное давление и температура тела понижены, пульс нитевидный, не вызываются сухожильные рефлексы, случаются поносы, возможна дегидратация.
Острая почечная недостаточность при малярии у детей появляется по причине интенсивного гемолиза эритроцитов, выраженной гемоглобинурии, нарушения почечной микроциркуляции.
Психические расстройства при малярии проявляются двигательным возбуждением, галлюцинациями, помрачнениями сознания и т. д. Это осложнение почти всегда появляется при тропической малярии (гораздо чаще, чем при других видах болезни).
Отек мозга знаменует злокачественную, молниеносную форму заболевания. На высоте одного из приступов внезапно появляются такие симптомы как судороги, сильная головная боль, пена изо рта, потеря сознания. Вскоре остро развиваются отек и набухание мозга, что приводит к смерти.
Малярия у детей до 12-ти месяцев. Типичные приступы малярии у младенцев до 1 года встречаются редко. Озноба нет. Типичной периодичности приступов нет. Проявляются похолодание конечностей, приступы цианоза, есть вероятность повторной рвоты, судорог, менингеальных симптомов. Часты такие симптомы как расстройство сна, отказ от груди, беспокойство. Также часто с первых дней заболевания температура тела становится очень высокой, далее температурная кривая становится неправильной формы, часто субфебрильной.
Младенцы до 1 года при заболевании малярией почти никогда не потеют, но кожа головы и торса может быть увлажнена. Аппетит сильно снижен, может быть анорексия, срыгивания, порой рвота, в особенности после еды. Характерны такие симптомы как жидкий стул и боли в животе. Упорные диспепсические расстройства могут привести к дегидратации. Анемия быстро развивается, печень и селезенка увеличены.
Малярия у детей до 1 года часто протекает тяжело, токсикоз выражен, отмечается поражение ЦНС, резко выражен гепатолиенальный синдром, тяжелая анемия и дистрофия. У ребенка до 12-ти месяцев малярия может протекать без приступов, но в определенное время появляется икота. При этом нет повышения температуры, потов и озноба. Но в таких случаях всегда увеличены печень и селезенка, фиксируется прогрессирующая анемия.
Врожденная малярия у детей. Ребенок может заразиться, находясь в утробе матери, если повреждается плацента. Если плод инфицирован в первой половине беременности, может произойти выкидыш. Если плод заражается малярией во второй половине беременности, дети рождаются в большинстве случаев слабыми, недоношенными, с проявлениями внутриутробной гипотрофии и анемии.
Врожденная малярия характеризуется цианозом, приступами беспокойства, токсико-клоническими судорогами, срыгиваниями и расстройствами желудка. Лихорадка нередко отсутствует, температурная реакция неправильного типа. Характерны явления гипохромной анемии, гепатолиенальный синдром, дистрофия. Если младенец заражается в процессе рождения, масса тела после родов нормальная, симптомы малярии не проявляются. Проходит инкубационный период, болезнь начинается и проявляется теми же клиническими симптомами, что и у детей до 12 месяцев.
Диагностика Малярии у детей:
Самый простой вариант диагностики – когда у ребенка периодически повторяются приступы (с ознобом, потами и жаром), приступы гипохромной анемии, увеличены печень и селезенка, появляется субиктеричность кожи и склер.
Диагностика малярии у младенцев затруднена. Врачу важно знать о пребывании больного малыша в эндемическом очаге малярии. Для окончательного диагноза необходимы лабораторные исследования – в периферической крови обнаруживают возбудителя малярии. Кровь для исследования лучше брать во время приступа, но можно и во внеприступном периоде.
Для серологической диагностики используют РИФ (чаще всего), РНГА и реакцию энзиммеченных антител (РЭМА). В качестве антигенов в РИФ берут препараты крови, содержащие много шизонтов. РИФ становится положительной на 2 неделе эритроцитарной шизогонии.
Малярию при диагностике дифференцируют с возвратным тифом, бруцеллезом, гемолитической желтухой, висцеральным лейшманиозом, сепсисом, лейкозом, циррозом печени, туберкулезом и т. д. Малярийную кому дифференцируют с коматозными состояниями, возникающими при брюшном тифе, вирусном гепатите В, менингоэнцефалите, реже при гнойном менингите.
Лечение Малярии у детей:
Для лечения применяют препараты, влияющие на бесполые эритроцитарные формы плазмодиев, на половые формы, находящиеся в крови, и тканевые, что находятся в гепатоцитах. Часто применяют хингамин (резохин, делагил, хлорохин).
Если есть соответствующие показания, при тропической малярии курс лечения хингамином может быть удлинен до 5 дней. Одновременно в течение этого срока назначают примахин или хиноцид. При 3- и 4-дневной малярии после трехдневного курса хингамина необходимо принимать 10 суток примахин или хиноцид для подавления тканевых форм паразитов.
Применяют также иные схемы лечения малярии у ребенка. При устойчивости плазмодиев к хингамину назначают хинина сульфат в дозе, соответствующей возрасту, курс составляет 2 недели. В некоторых случаях сочетают хинин с сульфаниламидными препаратами.
Для младенцев и дошкольников необходимо общеукрепляющее и симптоматическое лечение.
Профилактика Малярии у детей:
- Необходимо обезвреживать источники инфекции, уничтожать переносчика, предохранять взрослых и детей от от нападения комаров, рационально использовать индивидуальную химиопрофилактику по строгим показаниям.
- За переболевшими малярией и паразитоносителями необходимо наблюдение на протяжении 2,5 лет при трехдневной малярии и на протяжении 1,5 лет при тропической. На протяжении данного срока периодически исследуют кровь на малярийные плазмодии.
- В эндемичных по малярии районах широко используется комплекс мероприятий, направленных на борьбу с окрыленными комарами и их личинками. Следует тщательно выполнять рекомендации по защите жилья от залета комаров и использовать индивидуальные средства защиты, такие как кремы, мази, защитные сетки и проч.
- Дети, выезжающие в эндемичные по малярии страны, должны получать индивидуальную химиопрофилактику.
- Проводят активную профилактику рядом вакцин, приготовленных на основе аттенуированных штаммов эритроцитарных плазмодиев.
К каким докторам следует обращаться если у Вас Малярия у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Малярии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
На самом деле настоящим возбудителем является малярийный плазмодий из класса споровиков. Реже всего заболевание встречается в грудном возрасте, но затем число больных резко возрастает. Распространенной является трех-четырехдневная малярия, а в некоторых районах встречается более серьезная – тропическая форма. Заболевание при рождении ребенка и на протяжении его последующей жизни выражает себя по-разному.
Клинические признаки болезни у грудничков
Проявление малярии у детей грудного возраста характеризуется нетипичными приступами. Сначала кожа быстро бледнеет, затем приобретает синюшный оттенок, конечности становятся холодными, нарастает беспокойство. Повышение температуры тела сопровождается судорогами, поносом и рвотой. Возможны в некоторых случаях проявления менингоэнцефалита – воспалительного процесса оболочки головного мозга.
Когда температура спадает, начинается обильное потоотделение в области головы и шеи. Увеличиваются в размерах селезенка, печень по причине быстро развивающейся анемии. Подобное течение болезни требует обязательного исследования состава крови. Анализ желательно провести до того, как врач назначит курс лечения.
Что служит причиной приступа
Приступ вызывают распад инфицированных кровяных клеток (эритроцитов) и выход в систему кровотока спор возбудителя малярии и продуктов его жизнедеятельности, освобожденного гемоглобина, частиц разрушенных эритроцитов.
Под воздействием на организм чужеродных элементов нарушается работа центра терморегуляции, начинается озноб, повышается температура. Циркулирующие в крови болезнетворные субстанции оказывают токсичное воздействие на внутренние органы. Повторяющиеся приступы вызывают анемию, нарушают кровообращение, что приводит к возникновению микротромбов.
Виды малярии у грудных детей
Существует две формы врожденной малярии.
Беременная женщина, страдающая малярией, может передать заболевание плоду через поврежденную плаценту. Если заражение произошло в первой половине беременности, то плазмодии проникают в кровь эмбриона, и тот погибает в утробе матери. Беременность завершается выкидышем. Если заражение наступило спустя четыре месяца беременности, ребенок появляется на свет недоношенным, слабым.
Признаки малярии проявляются у малыша сразу после рождения. Новорожденный имеет малый вес, кожные покровы воскового или желтушного оттенка, увеличенную селезенку, его мучают судороги, расстройство желудка.
Встречается чаще, чем предыдущая форма. При родах происходит отторжение децидуальной ткани, в результате чего кровь матери может смешаться с кровью плода. То же самое происходит при разрыве сосудов. Дети рождаются внешне здоровыми, с нормальным весом, общее их состояние стабильное.
Через 3-6 недель появляются первые симптомы малярии – замедленное развитие, слабость, безразличие ко всему, увеличение печени и селезенки, расстройство пищеварения. Позднее начинает развиваться анемия. Температура внезапно поднимается до 40°. Во время приступа ребенок может терять сознание. Предотвратить развитие малярии у новорожденного помогает усиленное лечение его матери.
Какие признаки заболевания наблюдаются у детей 1-12 месяцев
Дети до года переносят заболевание тяжело, испытывают сильнейший токсикоз. Поражается центральная нервная система, развивается дистрофия, прогрессирует анемия.
Симптомы малярии у детей до года обычно такие:
- Приступов в типичном их понимании младенцы не испытывают.
- Озноб отсутствует.
- Конечности необычайно охлажденные, синеет кончик носа, начинаются тошнота, судороги.
- Малыш плохо спит, отказывается от груди, постоянно находится в состоянии беспокойства, плачет, после еды срыгивает.
- Температура регулярно повышается.
- Кожа на голове и торсе становится влажной.
- Наблюдается жидкий стул, болит живот.
Признаки малярии у детей старшего возраста
Малярия у детей постарше протекает более типично – ощущается озноб, выступает пот, быстро поднимается температура, которая держится постоянно или периодически спадает. Симптомы малярии у детей старшего возраста мало чем отличаются от взрослого человека.
У некоторых на раннем этапе заболевания температура может иметь ненормальный характер. При любой форме болезни увеличиваются размеры селезенки и печени. В моче появляется желтое вещество – уробилин, продукт распада гемоглобина.
Кожа и слизистые оболочки быстро бледнеют, наблюдается пониженное количество гемоглобина в крови, образуются нормобласты, микроциты (видоизмененные патологичные эритроциты). После приступа снижается количество лейкоцитов. При анализе в крови во время приступа легко обнаруживаются плазмодии малярии.
Как меняется самочувствие детей под воздействием инфекции
Инфицированный детский организм подвержен состояниям сонливости, подавленности. Нарушается функционал коры головного мозга, что вызывает снижение жизненного тонуса. Заболевание может развиваться латентно, без явных признаков. Наблюдаются незначительная бледность, зевота, судороги или конвульсии.
Тяжелая форма болезни вызывает анемию (значительное снижение числа эритроцитов и гемоглобина), отечность, диарею. Среди сопутствующих патологий выделяются желтуха, герпес, нарушение работы почек.
При тропической малярии у детей может возникнуть кома – бессознательное состояние с судорогами. Тоны сердца при прослушивании становятся глухими, пульс учащается, зрачки сужаются, моча и кал могут выделяться непроизвольно. Аллергическая реакция на фоне острой недостаточности надпочечников, паралича компонентов сосудодвигательного центра могут привести к летальному исходу.
Симптоматика в разные периоды болезни
Решающее значение здесь имеет возрастной показатель. Если ребенку больше трех лет, то клиническая картина у него будет такая же, как у взрослого человека. Сначала он жалуется на головную боль, легкое недомогание, температура тела у него повышена.
Начинается болезнь мгновенно. Ребенка сильно знобит, поверхность кожи шероховатая и прохладная. Ноги и руки особенно холодные, кончик носа и пальцы приобретают синюшный оттенок. Сильно начинает болеть голова, появляется одышка, ноют мышцы во всем теле. Возможен выход рвотных масс.
Через пару часов появляется чувство жара, температура поднимается до 40-41 градуса. Лицо горит, больной постоянно просит воды, могут появиться икота, рвота. Возбуждение ребенка растет, он мечется, может терять сознание, бредить. Если попытаться прощупать пульс на руке, он будет слабым, учащенным из-за понижения артериального давления. Ощущается болезненность в области печени и селезенки. Спустя несколько часов приступ завершается повышенным выделением пота. Температура спадает, ребенок ослаблен, но состояние его удовлетворительное.
Своевременное лечение помогает остановить заболевание после одного или двух приступов. Если малярию не удается пролечить на раннем сроке в течение 2-3 дней, то болезнь затягивается, развивается сильная анемия, увеличивается в размерах селезенка. На крыльях носа и поверхности губ наблюдаются высыпания герпеса.
При отсутствии медицинской помощи приступы продолжают регулярно повторяться. Затем наступает латентный период, когда болезнь как бы замирает. Так может продолжаться несколько месяцев, но потом начинается рецидив с теми же симптомами, что и в начале болезни. Малярия, если ее не лечить, может истязать человека многие годы.
У детей с тяжелыми случаями малярии развивается опасная симптоматика – сильная анемия и дыхательная недостаточность.
Можно ли заболеть малярией повторно
Обычная малярия у детей продолжается не более 1-2 лет. Однако возможны рецидивы, особенно в очагах эпидемии.
Затянувшаяся малярия у детей имеет симптомы следующего характера:
- быстрая утомляемость;
- плохой аппетит;
- частые головокружения;
- одышка при интенсивном движении;
- анемия;
- увеличенная селезенка;
- кожа бледного серо-зеленого оттенка.
Иногда могут наблюдаться периодическая либо постоянная диарея, повышение температуры. Следы возбудителя при анализе крови не обнаруживаются, но отдельные видоизмененные формы имеются в селезенке.
Диагностика болезни
Проще всего проводить диагностику малярии у детей, когда у них явно присутствуют все видимые симптомы – периодические приступы, жар, озноб, бледность. А вот диагностика заболевания у младенцев вызывает затруднения. Доктор должен убедиться в том, что больной малыш какое-то время находился в очаге распространения малярии. Чтобы поставить окончательный диагноз, нужно отправить кровь на анализ в лабораторию.
Малярию нужно уметь отличать от прочих болезней со сходными симптомами – тифа, бруцеллеза, желтухи, сепсиса, лейкоза, туберкулеза. К основным осложнениям заболевания относятся: затрудненность дыхания, кровотечение, низкий показатель сахара в крови, разрыв селезенки, обезвоживание, церебральная малярия.
Почему дети заражаются быстрее
Кожа ребенка тоньше, чем у взрослого, поэтому возбудитель легче проникает в организм через комариный укус. Несовершенный иммунитет позволяет инфекции быстро распространяться. На территории России регистрируются только единичные случаи завозной малярии из южных стран – Африки, Азии, Океании. Малярией ребенок может заболеть не только при укусе комара из рода Anopheles, но и при переливании крови в медучреждении.
Советы
При появлении симптомов заболевания у ребенка нужно срочно обращаться к доктору – педиатру или инфекционисту. Захватите с собой на консультацию результаты исследований, которые были проведены предварительно.
Некоторые родители не придают значения симптомам серьезных заболеваний, не осознают их опасность для жизни и здоровья ребенка. Обращаются к врачу, когда начинать лечение бывает поздно. Если в детском возрасте не начать лечение малярии в первые 24 часа после заражения, то последствия бывают плачевными, может начать развиваться тяжелая болезнь.
Читайте также:


