Аскаридоза малярии филяриоза шистосомоза
Аскаридоз
Аскаридоз (лат. ascaridosis) — гельминтоз из группы кишечных нематодозов, вызываемый аскаридами (обычно Ascaris lumbricoides), характеризующийся в ранней стадии явлениями аллергии, а в поздней — диспепсическими явлениями и осложнениями при проникновении гельминтов в другие органы, а также в результате закупорки или спазма кишечника.
Аскаридоз относится к геогельминтозам. Источник заражения окружающей среды — только больной аскаридозом человек. Он заражается при проглатывании инвазивных яиц. Факторами передачи служат загрязнённые овощи, ягоды, другие пищевые продукты, вода, а также руки. В зоне умеренного климата сезон заражения длится до 7 мес — с апреля по октябрь, в условиях тёплого влажного климата — круглый год.
Самка аскарид в сутки откладывает до 240 000 яиц. Максимальное число яиц выделяется на 5-6 месяцах жизни самки. К 7-му месяцу овуляция заканчивается, и самка перестает выделять яйца.
Для того, чтобы яйца стали инвазионными, необходимы следующие условия: наличие кислорода, влажность не ниже 8%, температура 12- 37 °С и определенное время. При оптимальных условиях (температура 24-30 °С и влажность 90-100%) через 2-3 недели в яйце после первой линьки формируется инвазионная личинка, способная заразить человека. Развитие яиц происходит дольше в умеренном и прохладном климате, чем в теплом. При благоприятных условиях яйца могут сохранять жизнеспособность до 10 лет.
В умеренном климате развитие яиц в почве начинается в апреле-мае. Зимой развития яиц не происходит. В мае-июле в яйце сформируются инвазионные личинки. Заражение человека инвазионными яйцами аскарид может произойти в течение всего года, поскольку они устойчивы к внешним воздействиям и длительное время остаются жизнеспособными. Наибольшее число инвазионных яиц накапливается в почве в летне-осенний период, когда происходит массовое заражение населения аскаридозом. Наиболее продолжительный сезон заражения отмечается на юге, а наименее — в северных районах. Наибольшая степень инвазированности населения взрослыми аскаридами бывает зимой, а наименьшая — в начале лета.
Факторы передачи аскаридоза — почва, загрязненная яйцами аскарид, овощи, ягоды, фрукты, вода. В водоемы могут попадать сточные воды из канализации или фекальные массы из расположенных вблизи уборных. Механическими переносчиками яиц могут быть мухи, тараканы.
Заражение человека происходит при непосредственном контакте с почвой, содержащей инвазионные яйца. При несоблюдении правил личной гигиены яйца из почвы с немытыми руками попадают в рот человека. Заражение может происходить через различные предметы обихода и продукты питания, загрязненные яйцами аскарид. В жилые помещения яйца могут попадать с пылью, заноситься на подошвах обуви.
Очаги аскаридоза разнообразны по интенсивности передачи инвазии, зависящей от степени загрязнения внешней среды инвазионными яйцами аскарид, санитарных условий, гигиенических навыков населения и климатических факторов. Очаги аскаридоза обычно формируются в сельской местности или в тех районах городов, где имеются источники заражения, недостаточное санитарное благоустройство, есть особенности быта и хозяйственной деятельности, способствующие попаданию инвазионных яиц из внешней среды к человеку. Аскаридозом в городах люди болеют чаще всего после возвращения из сельской местности, с садовых участков и дач, где в качестве удобрений иногда используют необеззараженные фекалии человека, а также при употреблении в пищу немытых овощей и фруктов, ягод, привезенных из очагов аскаридоза, и при несоблюдении правил личной гигиены.
Восприимчивость к аскаридозу высокая. В высокоэпидемичных местностях до 90% детей больны аскаридозом. Это объясняется тем, что аскаридоз не оставляет выраженного иммунитета.
Аскаридоз — наиболее распространенный гельминтоз в мире. По данным ВОЗ, в мире аскаридозом заражено более 1,2 млрд человек. Из них ежегодно умирают от этой инвазии примерно 100 тыс. человек. Аскаридоз распространен в 153 из 218 стран мира, расположенных в зонах умеренного, субтропического и тропического климата.
Более 50% населения из числа обследованных заражено аскаридозом в Нигерии, Конго, Бразилии, Эквадоре, Ираке, Малайзии, Афганистане, Индонезии. В зонах пустынь, полупустынь и вечной мерзлоты аскаридоз встречается очень редко.
В эндемичных очагах у людей формируется иммунитет к суперинвазии и реинвазии. Иммунный ответ более выражен в период паразитирования личиночных стадий гельминта, находящихся в процессе миграции. Иммунные реакции против личинок гельминта защищают хозяина от бесконтрольного увеличения интенсивности инвазии при повторном заражении. Для жителей эндемичных очагов, подверженных частым повторным заражениям, характерно развитие определённой невосприимчивости и. соответственно, кишечной инвазии низкой интенсивности.
Кишечные нематодозы: аскаридоз, анкилостомидоз, стронгилоидоз, энтеробиоз, трихоцефалез
Кишечные нематодозы распространены повсеместно. Вызываются они круглыми червями — аскаридами, анкилостомидами, острицами, власоглавом и кишечной угрицей. Наиболее подвержены заражению дети.
Аскаридозом страдает около 1 млрд человек на Земле.
Яйца аскарид попадают в почву и на предметы с фекалиями зараженного человека. Человек заражается аскаридами при попадании яиц в кишечник, где из них выходят личинки, которые проникают через кишечную стенку в вены и с током крови переносятся в легкие. В легких личинка проникает в альвеолы, по бронхам и трахее поднимается в глотку и вновь проглатывается. После чего превращается в тонком кишечнике во взрослого паразита, толщиной 3-4мм и длинной 15-35см. Каждый взрослый паразит может жить в кишечнике 1-2 года, откладывая ежедневно сотни тысяч яиц.
Яйца с фекалиями попадают наружу и могут переноситься мухами на продукты и любые предметы. Соблюдение правил гигиены, частое мытье рук, — основные принципы предотвращения заражения аскаридами.
Аскаридоз может протекать бессимптомно, может маскироваться под симптомы иных заболеваний. В тяжелых случаях аскариды могут вызвать закупорку желчевыводящих путей, непроходимость кишечника, поражение легких. При аскаридозе легких отмечается кашель, мокрота с кровью, пневмония.
Кишечный аскаридоз следует подозревать при любом дискомфорте или болях в животе, высыпаниях на коже, жирном стуле, авитаминозе по витамину А. Лабораторная диагностика аскаридоза не может считаться надежной, поскольку технически сложно обнаружить яйца аскарид. Окончательный диагноз ставится, как правило, при исчезновении жалоб после антигельминтного курса лечения.
Чтоб не заболеть аскаридозом, необходимо как можно чаще мыть руки, протирать их влажными салфетками, носить перчатки в общественном транспорте, избегать мест, где нарушен санитарный режим, периодически, 1-2 раза в год проводить антигельминтные профилактические курсы лечения.
Сразу три вида круглых червей рода Анкилостома могут вызывать заболевание у человека. Статистика утверждает, что анкилостомидозом страдает более 900 млн. человек. Таким образом, этот гельминт лишь немного уступает аскаридам по обширности поражений. Распространен этот гельминтоз в странах с теплым, жарким и влажным климатом, т.е. в тропиках и субтропиках, где анкилостомидозом могут быть поражены до 90% детей.
Анкилостомы обитают в почве и заражают человека, пробуравливаясь через кожу. Другой путь заражения — употребление загрязненной воды.
Проникнув через кожу, анкилостома добирается до кровеносного сосуда и с током крови путешествует в легкие, где подобно аскариде проникает сквозь стенку альвеолы, поднимается по трахее и бронхам, проглатывается и оказывается там, куда стремилась — в верхних отделах тонкого кишечника. Где и вырастает во взрослую особь длинной 5-13мм. Каждый червь может жить в человеке от года до девяти лет.
В кишечнике паразит крепится к стенке кишки с помощью аппарата, напоминающего зубы, и начинает сосать кровь. Каждый день паразит откладывает тысячи яиц, которые с калом попадают в окружающую среду.
В большинстве случаев, заражение проходит незаметно для человека. Иногда возникает зуд и воспаление в месте проникновения личинки, которое проходит через 1-3 недели.
Симптомами кишечной стадии анкилостомидоза являются анемия, боли в животе, понос, снижение аппетита, ощущение переполнения желудка, отеки. Чем больше анкилостом проникло в кишечник, тем сильнее анемия и отеки. При особо выраженной анемии возможен летальный исход.
Лабораторная диагностика затруднена тем, что обнаружить яйца в кале можно только в течение часа после испражнения. Т.е. делать это нужно фактически в лаборатории, иначе шансы найти яйца анкилостом мизерны.
Уберечь себя или детей от анкилостомидоза можно с помощью профилактического приема противоглистных препаратов, если есть риск заражения, если человек находится в эндемичном районе.
Грамотная санитарная политика властей также может решить вопрос с анкилостомидозом. Например, в юго-восточных штатах США это заболевание полностью ликвидировано.
Стронгилоидоз возникает при инфицировании человека кишечной угрицей. Встречается как в тропиках, так и в странах с умеренным климатом. В детских садах и школах дети могут заражать друг друга.
Кишечная угрица, как и анкилостома, проникает в человека через кожу. Далее она с кровью переносится в легкие, проходит через стенку альвеол, поднимается до глотки и проглатывается. В начале тонкого кишечника самка кишечной угрицы вбуравливается в стенку кишечника и начинает продуцировать яйца.
В отличие от анкилостом или аскарид, личинки из яиц кишечной угрицы могут образоваться сразу в человеке, после чего, не выходя наружу, проникать в стенки толстой кишки или кожу возле ануса. При этом весь цикл повторяется и возникает самозаражение.
Как и в большинстве случаев паразитозов, момент проникновения паразита в организм заметить трудно. Весьма редко можно отметить какие-либо изменения в месте внедрения личинки в кожу. При самозаражении могут возникнуть раздражения перианальной области, изъязвления толстого кишечника. Иногда можно обнаружить высыпания в промежности.
Лабораторная диагностика стронгилоидоза малоэффективна, так как обнаружить яйца или личинки технически весьма трудно. Лечение занимает от 2 дней до 2 недель. Подозревать стронгилоидоз необходимо всегда при возникновении болей в животе, рвоте, поносе или запоре.
Энтеробиозом заразиться очень просто. Яйца остриц можно обнаружить под ногтями, на одежде, постельном белье, в домашней пыли.
При проглатывании яиц, в кишечнике образуются личинки, превращающиеся во взрослого паразита в слепой кишке.
По ночам, острицы, черви размером около 1см, выползают из ануса и откладывают возле него яйца. Момент откладывания яиц сопровождается, как правило, сильным зудом. Человек расчесывает это место, яйца попадают под ногти, на белье, одежду, различные предметы и, разумеется, снова в рот. Возникает повторное заражение.
Кроме локального зуда ночью в анальной области, при энтеробиозе возможен плохой сон. Острицы могут заползать во влагалище, проникать в брюшную полость.
И яйца, и взрослых остриц далеко не всегда можно обнаружить лабораторными методами диагностики. Наиболее разумным способом борьбы с энтеробиозом является тщательное соблюдение гигиенических процедур и профилактический прием вермокса (мебендазола, вормина) частотой до 4-х раз в год.
Трихоцефалезом заражены примерно 500 млн человек. Вызывается заболевание глистом, который называется власоглав. Распространена болезнь, как в тропиках, так и в странах с умеренным климатом.
Заражение происходит алиментарным путем — при заглатывании яиц с обсемененных рук, продуктов и пр. Яйца на руках могут оказаться при плохом соблюдении правил гигиены, а на продуктах — с мухами. В тонком кишечнике из яйца вылупляется личинка и внедряется в слизистую оболочку тонкой кишки. Там созревает и уже в виде паразита длинной 4см поселяется в дистальных отделах толстого кишечника. Заболевание приводит к анемии, болям в животе, поносу с кровью. Лечат трихоцефалез трехдневным курсом мебендазола.
Лечение заболевания филяриоза
Лечение филяриатоза или филяриоза следует начинать как можно раньше. Эта болезнь – следствие заражения организма нематодами из рода филярий, которые обитают преимущественно в тёплом и влажном климате.
В паразитологии известно несколько сотен видов филярий, однако для человека опасными традиционно считают 8 их разновидностей. Все они похожи на длинных белых червей, причём самки более чем в 2 раза крупнее самцов.
Попадание гельминтов в человеческое тело происходит благодаря промежуточным хозяевам нематод. Когда клещ или кровососущее насекомое, чаще всего комар или москит, пьёт кровь заражённого человека или животного, в его организм также могут попасть микрофилярии.
Микрофилярии – это личинки червей, которые те откладывают в организме носителя.
После того, как личинки попадают в пищеварительную систему переносчика, они проходят несколько стадий развития.

Развиваясь в течение нескольких месяцев, филярии становятся взрослыми половозрелыми особями, которые сами могут размножаться и производить на свет новых микрофилярий, повторяющих впоследствии жизненный путь своих родителей.
Сами же филярии могут успешно жить в организме человека более десятка лет до момента собственной гибели.
Первые симптомы могут появиться спустя несколько месяцев или даже лет. Самым известным и тяжёлым последствием болезни является элефантиоз или слоновость, при которой конечности, гениталии и прочие поражённые органы существенно увеличиваются в размерах.
Традиционно протекание болезни принято подразделять на 3 основных стадии, в ходе которых филяриоз обретает всё большее количество признаков:
Болезнь обычно распространена в странах с тёплым и влажным климатом, к которым Россия и прочие постсоветские государства не относятся. Поэтому диагностика этого заболевания может быть затруднена, нередки и ошибки при постановке диагноза.

Сама диагностика может быть осуществлена разными способами. Среди таковых можно назвать УЗИ, аллергическую провокацию, пункцию подкожных узлов, различные исследования крови, кожи и глаз. Всё это может потребовать посещения разных специалистов с целью сбора данных для точного диагностирования болезни.
Терапию заболевания разрабатывает лечащий врач. Следует сказать, что устранить гельминтов народными средствами не получится. Лечение должно быть комплексным и состоять из специального антигельминтного курса и, при необходимости, хирургического вмешательства с целью извлечения паразитов и удаления поражённых тканей.
Противогельминтная терапия проводится такими средствами как Альбендазол, Ивермектин, Дитразина цитрат. Все они по-разному влияют на паразитов, нарушая их пищеварение и функции нервной системы, вызывая паралич и так далее.
Медикаментозное лечение также может быть подкреплено использованием антигистаминных и противовоспалительных препаратов.
Часто лечащим врачом назначается курс доксициклиновых препаратов, которые эффективно устраняют вирусные и бактериальные угрозы для организма, возникающие на фоне ослабления иммунитета.

Однако, если противогельминтное лечение не производит нужного эффекта, назначается хирургическая операция, целью которой является устранение филярий из организма. Чаще всего необходимо вырезать клубки паразитов вместе с поражёнными тканями и поэтому, если черви пробрались в камеру глаза, его стекловидное тело приходится поменять на искусственное, чтобы сохранить зрение.
После того как нематоды были удалены из организма, необходимо приступить к нормализации оттока лимфы, чтобы предотвратить появление слоновости. С целью этого предпринимается рад физиотерапевтических методик и курс лекарственных препаратов, призванных восстановить функции лимфатических узлов и сосудов.
Лечение филярий не исключает возможности повторного заражения. В связи с этим необходимо тщательно подбирать средства против кровососущих насекомых и клещей при поездке в тёплые и влажные страны.
Также рекомендуется сдать анализы на предмет паразитов по возвращению домой.
Филяриоз или слоновая болезнь – это тропическое заболевание, вызываемое тонкими нитевидными паразитирующими червями – филяриями.
По данным ВООЗ в мире насчитывается 120 млн. зараженных, а 40 млн. человек уже стали инвалидами. Филяриоз широко распространен в тропиках, как в городах, так и в сельской местности. В странах СНГ болезнь встречается нечасто. Заболеть рискуют люди, которые посещают страны Южной Америки, Африки, Южной Азии, Австралию и Океанию, острова Тихого и Индийского океана.
Болезни подвержены люди обоих полов и всех возрастов. Инкубационный период может продлиться от 3 до 18 месяцев, в зависимости от силы иммунитета и особенностей возбудителя.
Существует несколько видов филярий, каждый из них вызывает свой вариант болезни: вухерериоз, бругиоз, лоаоз, онхоцеркоз, мансонеллез. Эти заболевания имеют много общего, но несколько отличаются симптомами. Например, онхоцеркоз часто вызывает поражения глаз и кожи, а при вухерериозе больше страдают лимфатические узлы и половые органы.
Филярия – что это?
Филярия или нитчатка – круглый червь-паразит. Семейство филярий объединяет 380 видов, которые широко распространены во всех тропических странах, но для человека опасны только 8 из них.
Строение тела филярии
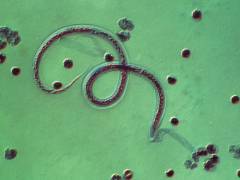
Паразиты имеют длинное нитевидное тело. Самки достигают 10 см длиной, а самцы до 4 см и всего 0,1-0,5 мм в диаметре. По внешнему виду филярии напоминают длинные белые нитки.
Снаружи нитчатки покрыты достаточно плотной оболочкой (кутикулой). Под ней расположены продольные тяжи мышц на спине и на брюшке. Они помогают филярии сгибать и разгибать тело и обеспечивают движение. Внутренние органы находятся в полости, заполненной жидкостью.
Желудочно-кишечный тракт – прямая трубка без извилин, которая начинается ротовым отверстием и заканчивается анальным. Взрослые паразиты и личинки питаются растворенными в лимфе белками и жирами.
Продолжительность жизни филярии в организме человека 8-17 лет, за этот период самка может произвести до миллиона личинок.
Жизненный цикл филярий
Окончательным хозяином (организмом, в котором живут взрослые половозрелые паразиты) и источником заражения является человек. В некоторых случаях обезьяны, кошки и собаки.
Микрофилярии выходят из кишечника в мышцы насекомого. Там они взрослеют и несколько раз линяют. Процесс созревания в теле промежуточного хозяина длится 7-10 дней. Обязательное условие, чтобы температура воздуха была 18-30 градусов, а влажность не меньше 60%.
Когда зараженный комар кусает человека, микрофилярии разрывают хоботок насекомого и попадают на кожу. Через ранку личинки проникают в кровь и там линяют, превращаясь во взрослых особей. На это у них уходит 3-18 месяцев.
Взрослые половозрелые паразиты живут в лимфатических сосудах, лимфоузлах, подкожной клетчатке, брюшной полости в веке и под склерой в глазном яблоке. Чаще всего поражаются лимфатические сосуды нижних конечностей, мошонки, пениса, у женщин – молочные железы.
Как выглядит филяриоз (фото)?
Как выглядит филярия под кожей 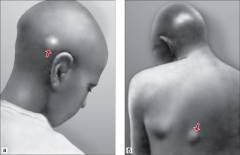
Через 2-7 лет после заражения взрослые филярии скапливаются под кожей и образуют подвижные узлы, размером от горошины до перепелиного яйца. Обычно они безболезненные, кожа над ними может быть слегка покрасневшей.
Такие узлы или онхоцеркомы появляются около коленных или локтевых суставов, на ребрах, в подмышечных впадинах или на голове. Когда в узлы попадают бактерии, то начинается гнойное воспаление. Этот процесс сопровождается болью, отеком окружающих тканей и подъемом температуры.
Личинки тоже часто скапливаются под кожей. В этом месте изменяется пигментация кожи – появляются светлые или темные пятна. Человек чувствует зуд и жжение.
Как выглядит филярия под кожей века
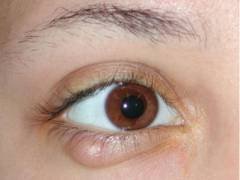
Довольно часто взрослые филярии скапливаются под кожей века. В этом случае возникают отеки верхнего и нижнего века, иногда и всей половины лица. Под кожей века заметна припухлость, похожая на опухоль. Она не имеет признаков воспаления: не краснеет, не болит, не нагнаивается. Глаз слезится, может появиться зуд.
Как выглядит филярия под конъюнктивой
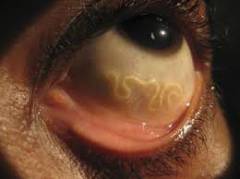
Если филярии проникли в глаз, то конъюнктива (тонкая прозрачная ткань, покрывающая глаз снаружи) мутнеет. Под ней заметны серо-белые пятна. Часто они ориентированы соответственно цифрам 3 и 9 на циферблате. Сосуды расширяются, наливаются кровью и становятся хорошо заметными.
Если оттянуть нижнее веко, то внизу, заметен валик 2-3 мм высотой – это признак утолщения конъюнктивы.
Симптомы филяриоза, механизм их возникновения
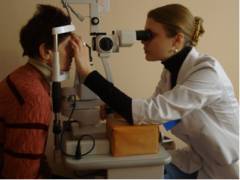
Диагностика филяриоза
На территории СНГ филяриоз встречается не часто, поэтому его диагностика вызывает у врачей некоторые трудности. Обязательно сообщите врачу, если последние 2-7 лет вы посещали тропические страны.
Что может выявить врач при осмотре
В пользу филяриоза могут свидетельствовать такие симптомы:
- высыпания на коже и зуд;
- пятнистая кожа, нарушение пигментации;
- безболезненные подкожные узлы;
- отеки отдельных участков кожи, при надавливании пальцем ямка не появляется;
- воспаление глаз: конъюнктивит, кератит, опухоли век;
- увеличенные или воспаленные лимфатические узлы;
- влажные хрипы в легких, кашель;
- развитие слоновости.
Для того чтобы отличить филяриоз от других заболеваний необходимы дополнительные обследования.
Провокация диэтилкарбамазином (тест Маззотти)
Выявить заражение филяриями помогает однократный прием противогельминтного средства Диэтилкарбамазина (50 мг). Этот препарат помогает выгнать личинок из глубоких капилляров в поверхностные, чтобы легче было их обнаружить. Через час после приема лекарства берут кровь для анализа.
Если в течение суток появились признаки аллергии, то это также говорит, о заражении филяриями.
Ультразвуковое исследование УЗИ
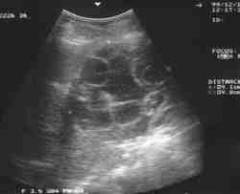
С помощью ультразвука исследуют подкожные узлы, содержащие скопления паразитов, чтобы отличить их от опухолей и абсцессов.
Признаки филяриоза при УЗ-исследовании:
- уплотнение имеет четкие края;
- не спаяно с окружающей кожей и клетчаткой;
- имеет неоднородную структуру;
- внутри узла заметно движение.
Специальной пункционной иглой берут пробу содержимого узла. Потом полученный материал исследуют под микроскопом. При филяриозе в анализе обнаруживаются такие клетки: гистиоциты, эритроциты, нейтрофильные лейкоциты и оксифильное зернистое вещество.
Исследования крови
- Метод "нативной (неизмененной) капли". Из пальца берут 0,2 мл крови и наносят ее на предметное стекло. Иногда чтобы окрасить препарат добавляют метиленовую синьку, а потом исследуют под микроскопом. На второй и третьей стадии заболевания в крови можно обнаружить живых микрофилярий.
- Микрокапиллярный метод. Кровь из пальца набирают в тонкие стеклянные трубочки-микрокапилляры. Потом образцы отправляют в центрифугу. Полученную таким образом плазму крови изучают под микроскопом. В ней обнаруживают живых подвижных личинок паразита.
- Метод мембранной фильтрации и осаждения. Кровь из вены собирают в пробирку и добавляют к ней раствор формалина, чтобы разрушить эритроциты. Потом образец крови фильтруют, а сам фильтр высушивают и окрашивают. Такой метод позволяет выявить личинок филярий на начальных стадиях заболевания, когда их численность еще не высока.
- Исследование "необогащенного препарата". Участок кожи 2х4 мм поддевают кончиком иглы и срезают острым скальпелем. Обычно кровотечения при этом не возникает. Образцы берут с участков кожи, где есть изменения и зуд. Материал для исследования кладут на предметное стекло, капают несколько капель физраствора и оставляют в теплом месте на 30-60 минут. После этого образец изучают под микроскопом. Если обнаруживаются живые микрофилярии, то диагноз подтвержден.
- Исследование "обогащенного препарата". Образцы кожи помещают в пробирку с физраствором и оставляют в теплом месте на несколько часов. Потом жидкость помещают в центрифугу, а после этого рассматривают под микроскопом. Дополнительно образец можно высушить и окрасить. Это дает возможность определить разновидность филярий и их количество.
О болезни свидетельствуют такие особенности:
- валик из утолщенной покрасневшей конъюнктивы в месте перехода роговицы в склеру (вокруг радужки);
- сосуды глаза расширены, есть признаки воспаления;
- бело-желтые участки помутнения роговицы;
- выявляются микрофилярии или взрослые паразиты под конъюнктивой;
- зрачок грушевидной формы;
- помутнение и смещение хрусталика;
- пигмент радужной оболочки сбивается в комочки, между которыми видны микрофилярии.
Лечение филяриоза
Противогельминтные препараты

По рекомендациям экспертов ВООЗ, для того чтобы избавиться от филярий и вывести личинки из крови, достаточно один раз принять комбинацию противоглистных препаратов:Врач назначает лечение в зависимости от того региона, где произошло заражения и вида филярии.
Альбендазол борется с многими видами паразитов человека. Этот препарат разрушает клетки пищеварительной системы и нарушает работу мышц у взрослых гельминтов.
Ивермектин – это средство, которое борется со взрослыми паразитами и их личинками. Действующее вещество Ивермектина нарушает передачу импульсов в нервной системе, что приводит к параличу и смерти филярий.
Диэтилкарбамазин цитрат – противогельминтное средство, которое направлено на нарушение работы митохондрий в клетках филярий.
Препараты принимают 1 раз после еды, запивая стаканом воды.
Чтобы избежать аллергических реакций, через 2 часа можно принять противоаллергический препарат: Лоратадин, Цетрин, Зодак. Принимают по 1 таблетке в течение 3 дней после еды.
Глюкокортикостероиды
Если аллергические явления сильно выражены, то необходимы стероидные гормоны, которые к тому же обладают противовоспалительным и противошоковым действием. Преднизолон принимают по 1 таблетке 3-4 раза в сутки только по назначению врача не протяжении 5-7 дней.
Лечение Доксициклином при филяриозе оказывает двойной эффект.
Доксициклин назначают по 200 мг/сут на протяжении 8 недель.
Такое лечение особенно эффективно на начальных стадиях заболевания, пока не развилась слоновость.
- Альбендазол или его аналог Немозол (400 мг) + Ивермектин (150-200 мкг/кг)
- Альбендазол (400 мг) + Диэтилкарбамазин цитрат (6 мкг/кг)
- уничтожает бактерии, которые вызывают осложнения (абсцессы, пневмонии)
- нарушает размножение филярий и развитие их личинок.
Операция при филяриозе необходима только при третьей стадии болезни.
Показания к операции при филяриозе:
Удаление скоплений филярий
В том случае, если узел расположен под кожей, то его удаляют под местной анестезией. Если скопление паразитов в толще мышц, то потребуется общая или спинномозговая анестезия. На коже делают надрез, вскрывают очаг и удаляют гельминтов. После этого на мышцы, подкожную клетчатку и кожу накладывают швы. При необходимости в ране на сутки оставляют дренаж – тонкую резиновую трубочку для отведения жидкости. Для профилактики нагноения швов назначают антибиотики.
Удаление филярий из глаза
Витрэктомия – это операция по удалению стекловидного тела, которое поражено личинками филярий. Врач вводит инструмент через разрез в конъюнктиве и извлекает наружу пораженные ткани, личинок и взрослых филярий. После этого восстанавливают целостность сетчатки. В глаз вводят силиконовое масло, которое замещает стекловидное тело и позволяет сохранить зрение. На завершающем этапе хирург накладывает швы. Операция длится 2-3 часа и может проходить под местной или общей анестезией.
Пункция брюшной полости
Процедуру проводят в сидячем положении. Делают местное обезболивание и прокол троакаром (аппаратом для откачивания жидкости из брюшной полости). Отверстие диаметром 5-10 мм делают по средней линии живота между лобком и пупком. Жидкость откачивают очень медленно, не более 6 литров за раз, чтобы не вызвать коллапс.
Операция при водянке яичек
Существует две методики лечения водянки яичка. В первом случае делают прокол кожи пункционной иглой. Из полости между оболочками удаляют жидкость и вводят склерозирующий препарат, который помогает закрыть лимфатические сосуды. При другой методике на коже мошонки делают надрез и удаляют часть внутреннего листка оболочки яичка. Потом накладывают внутренние и наружные швы. Процедуру проводят под спинномозговой анестезией.
Лечение абсцессов
Абсцессы – самое распространенное осложнение филяриоза. Если капсула с гноем не вскрылась самостоятельно, то хирург делает надрез, промывает полость раствором антибиотиков и ставит дренаж. После этого полость очищается и сжимается. Другой вариант операции – хирург иссекает абсцесс вместе с капсулой, чтобы не возникло повторное нагноение.
Операция по восстановлению оттока лимфы при филяриозе
Предварительно делают доплеровское УЗИ, чтобы точно определить, где нарушен отток лимфы. За час до операции под кожу вводят краситель (метиленовый синий) чтобы прокрасить лимфатические сосуды.
Во время операции хирург делает разрез на коже, находит пораженные лимфатические сосуды и удаляет их. Чтобы обеспечить отток лимфы, врач соединяет оставшийся лимфатический сосуд с ближайшей веной, подходящего размера.
Лечение слоновости
Вылечить слоновость не удастся даже с помощью операции, но можно улучшить качество жизни больного. Врач может лишь удалить пораженную кожу и часть разросшейся соединительной ткани, чтобы уменьшить размер органа. Это сложная и травматичная операция, которая длится 2-3 часа. Ее проводят под общей анестезией.
- подкожные скопления филярий;
- филярии находятся в глазу;
- водянка (яичка, брюшной полости);
- абсцессы;
- проявление деформирующих лимфатических мешков и развитие соединительной ткани;
- слоновость.
Профилактика филяриоза

Если вы решили посетить одну из тропических стран, то обратите особое внимание на борьбу с насекомыми. Обрабатывайте кожу и одежду инсектицидными препаратами. Таким образом, вы защитите себя от заражения филяриозом.
По возвращению домой на протяжении пяти лет, внимательно следите за своим здоровьем. Проявления аллергии на коже или подкожные узлы могут говорить о заражении паразитами. В этом случае необходимо обратиться к инфекционисту. Вам проведут обследование и назначат противогельминтные препараты: Альбендазол, Ивермектин.
Помните, что на начальных стадиях от паразитов легко можно избавиться. Но если возникли серьезные нарушения в лимфатической системе и слоновость, то врачи смогут лишь несколько улучшить состояние.
Читайте также:


