Яйца гельминтов в дуоденальном содержимом
Дуоденальное содержимое извлекается при дуоденальном зондировании. Дуоденальное зондирование производится натощак специальным тонким зондом, на конце которого укреплена металлическая олива. Больной проглатывает зонд в положении сидя, а затем укладывается на правый бок, под который подкладывают валик. Время прохождения зонда в двенадцатиперстную кишку составляет примерно 15-20 минут, у края зубов должна быть метка 60 см. Если зонд находится в двенадцатиперстной кишке, начинает вытекать содержимое, окрашенное желчью. В случае неполучения желчи проверяют положение оливы. Наиболее точно это можно сделать рентгенологически. Существуют также пробы с молоком и воздухом. При пробе с молоком больному дают выпить несколько глотков молока и тотчас извлекают его шприцем. Если олива в желудке, извлекается молоко, если олива в двенадцатиперстной кишке молока не получают. При пробе с воздухом шприцем вводят через зонд немного воздуха. При нахождении оливы в желудке больной ощущает введение воздуха, если никаких ощущений нет - зонд в двенадцатиперстной кишке.
При попадании оливы в двенадцатиперстную кишку желчь начинает по каплям вытекать через зонд, конец которого опускается в пробирку. По мере истечения желчи конец зонда переносят в следующую пробирку каждые 5 минут.
Первая порция желчи золотисто-желтого цвета (порция А) - вытекает неравномерно, ее собирают б пробирки примерно в течение 10 минут. Затем вводится вещество, вызывающее сокращение желчного пузыря - в зонд можно вводить 20-30 мл 30% раствора сульфата магния, 50 мл 40% раствора глюкозы, некоторые минеральные вода, парентерально 2 мл питуитрина.
Через 5-Ю минут после введения раздражителя начинает вытекать темно-оливковая вязкая пузырная желчь - порция В. Продолжительность выделения этой порции 10-25 минут, после этого начинает выделяться золотисто-желтая желчь - печеночная желчь, порция С.
После получения вcex трех порций зонд извлекают. Полученную желчь желательно исследовать как можно скорее, поскольку клеточные элементы очень быстро разрушаются под воздействием протеолитических ферментов.
В клинической практике производят макроскопическое и микроскопическое исследование дуоденального содержимого. Согласно современным представлениям более информативны биохимические метода доследования.
Оцениваются количество желчи, цвет различных порций, прозрачность, консистенция.
Цвет желчи порций А и В в норме золотисто-желтый, порции В - темно-оливковый. Цвет зависит от содержания в желчи пигментов - прямого билирубина и билевердина. При повышенном содержании билирубина в желчи цвет более темный плейохромия), что характерно для усиления процессов гемолиза. Бледная окраска желчи наблюдается при уменьшении поступления билирубина в желчь и задержке желчных пигментов в крови, что связано с нарушением функций гепатоцитов при гепатитах, циррозах печени. Отсутствие окраски желчи илинеполучение порции В может быть при механической желтухе. Очень томная окраска порции В наблю дается при патологическом сгущении желчи в желчном пузыре (хронические воспалительные процессы). Белая желчь бывает при хронических холециститах, закупорке желчного пузыря, когда желчные пигменты разрушаются и образуются их лейкосоединения.
В норме все три порции желчи прозрачные. При воспалителных процессах обычно выпадают хлопья слизи. Редко помутнение зависит от примеси гноя. Чаще желчь мутнеет от примеси желудочного содержимого, такую желчь исследовать нецелесообразно.
Консистенция порций А и С слегка вязкая, порции В - вязкая, что связано со значительной концентрацией желчи в пузыре
Количество выделяемой желчи около 50 мл/час. Увеличение количества желчи наблюдается при гемолитических желтухах, язвенной болезни, уменьшение - при механической желтухе, хронических воспалительных и функциональных заболеваниях желчного пузыря и протоков. Предложены метода точного учета выделяемой желчи в различных порциях. Данные исследований такого рода позволяют с большой достоверностью судить о нарушениях двигательной функции желчных путей, исследования эти очень трудоемки и не нашли широкого применения.
Для исследования берут желчь без примеси желудочного сока. Желчь из каждой порции выливают на чашки Петри, выбирают слизистые комочки на предметные стекла и готовят препараты. Затем желчь центрифугируют и делают из осадка препараты, которые затем микроскопируют под большим и малым увеличением.
При микроскопии желчи можно обнаружить:
2) кристаллические образования,
3) животные паразиты,
Среди клеточных элементов определенное значение придается лейкоцитам. Они располагаются в тяжах слизи. Считают, что критерием их желчного происхождения является сочетание с клетками цилиндрического эпителия. В этих случаях лейкоциты и клетки цилиндрического эпителия в известной степени могут быть индикаторами воспалительного процесса в желчных путях. Кристаллы холестерина в нормальной желчи содержатся иногда в небольшом количестве. Увеличение их может свидетельствовать об изменениях коллоидальной стабильности желчи, но не являются признаком желчно-каменной болезни. Билирубинаты кальция встречаются в сочетания с кристаллами холестерина и также свидетельствуют о нарушении коллоидальной стабильности желчи.
В дуоденальном содержимом можно обнаружить яйца глистов - аскарид, печеночной двуустки. Лямблии часто находят во всех порциях желчи в виде вегетативных форм. Цисты лямблий обнаруживаются в кале. Вопрос о патогенности лямблий остается спорным.
Рутинные методы исследования дуоденального содержимого не дают достаточной диагностической информации. Трудности в оценке данных микроскопического исследования обусловлены частой примесью в желчи лейкоцитов, эпителиальных клеток из полости рта, желудка и органов дыхания; присутствием ферментов, изменяющих морфологию клеточных элементов.
Предложены некоторые новые методы получения дуоденального содержимого, в частности метод хроматического дуоденального зондирования иметод многофракционного дуоденального зондирования. Хроматическое дуоденальное зондирование основано на явлении Дельгадо-Фебрес, которое заключается в том, что метиленовый синий выделяется с желчью в виде бесцветного лейко-соединения. Попадая в желчный пузырь, обесцвеченный метиленовый синий становится хромогеном и окрашивает пузырную желчь в сине-зеленый цвет. Метиленовая синька (0,15 г) дается больному накануне за 12-14 часов до исследования. Этот метод позволяет более точно выявить время появления пузырной желчи, продолжительность ее отделения и общее количество. Уругвайские исследотатели предложили метод фракционного дуоденального зондирования, основанный на двух дополнительных принципах: точный учет оттока желчи во времени и возможность выявления функционального состояния сфинктеров желчевыводящих путей. Данный метод позволяет диагностировать, главным образом, различные нарушения моторной функции желчного пузыря и протоков.
Согласно современным представлениям наибольшее диагностическое значение при обычном исследовании дуоденального содержимого может иметь оценка концентрационной функции желчного пузыря и биохимического исследования желчи, а не интерпретация состава осадка желчи.
Больной С. Клинический диагноз: хронический холецистит. Дуоденальное содержимое: порция А - светло-желтая, прозрачная, единичные эпителиальные клетки; порция В - темно-оливкового цвета, около 5 мл, прозрачная, единичные лейкоциты и эпителиальные клетки, в большом количестве холестерин и билирубинаты кальция; порция С - золотисто-желтого цвета, единичные лейкоциты, эпителиальные клетки. Наличие всех трех порций желчи свидетельствует о сохранном рефлексе, уменьшенное количество желчи в порции В, больше количество в ней холестерина и билирубинатов кальция могут свидетельствовать о хроническом-воспалительном процессе в желчном пузыре и, возможно, камнях в желчном пузыре.
Больная К. Клинический диагноз: обострение хронического калькулезного холецистита. Дуоденальное зондирование: порция А - светло-желтого цвета, единичные эпителиальнне клетки и лейкоциты; порция В - не получена; порция С - золотисто-желтого цвета, прозрачная, эпителиальные клетки и лейкоциты до 10 в поле зрения. Отсутствие рефлекса при повторном дуоденальном зондировании, при типичной клинике желчно-каменной болезни - косвенно подтверждает наличие конкрементов в желчном пузыре. Нельзя при этом также исключить сморщивания пузыря, как исхода длительно текущего воспалительного процесса. Отсутствие рефлекса при однократном зондировании может указывать на воспалительный процесс в желчном пузыре.
Больная В. Клинический диагноз: обострение хронического холецистита. Дуоденальное зондирование: порция А - светло-желтого цвета, прозрачная, эпителиальные клетки илейкоциты 5-10 в поле зрения; порция В - темно-оливкового цвета, прозрачная, единичные кристаллы холестерина, большое количество лямблий; порция С - золотисто-желтого цвета, лейкоциты 1-2 в поле зрения, лямблии в большом количестве. В данном случае можно диагносцировать лямблиоз желчных путей.
Не нашли то, что искали? Воспользуйтесь поиском:
Дуоденальное зондирование — это один из способов современной диагностики, позволяющий с высокой точностью определить состояние органов ЖКТ и выявить наличие в одном из них паразитов. Для получения результатов у пациента забирают биоматериал в виде желчи, желудочного и панкреатического соков. В результате дуоденальное зондирование на паразитов и на патологии органов ЖКТ позволяет поставить точный диагноз и назначить правильную тактику лечения.
Для чего назначают дуоденальное зондирование?

Зондирование органов ЖКТ назначается пациентам для постановки точного диагноза. При этом перечисляемые самим пациентом симптомы болезни могут быть присущи самым разным патологиям. В этом случае, чтобы не ошибиться с постановкой диагноза, а значит, и с эффективностью последующего лечения, врач и назначает столь неприятную, но очень информативную процедуру.
В принципе, зондирование органов ЖКТ может проводиться при любых патологиях желчного пузыря и его протоков, при патологии печени и двенадцатиперстной кишки. При этом важно понимать, что методика зондирования на паразитов идентична методике проверки органов желудочно-кишечного тракта при иных патологиях.
Важно: при помощи зонда пациенту можно также вводить противогельминтные и другие лекарственные препараты, что ускоряет терапевтический эффект.
Показания к диагностике

Процедура дуоденального зондирования показана пациентам с подозрением на такие патологии:
- Наличие паразитов в желчном пузыре, печени и желчевыводящих протоках;
- Закупорка желчных протоков неясной этиологии;
- Холангит и холецистит;
- Камни в желчном пузыре;
- Гастрит и прочие воспалительные процессы в желудке;
- Язвенная болезнь желудка и двенадцатиперстной кишки;
- Гепатит неясной природы;
- Нарушения работы кишечника.
Помимо подозрений на эти патологии показаниями для проведения процедуры дуоденального зондирования могут стать такие симптомы у пациента:
- Диарея, чередующаяся запорами;
- Постоянный приступ горечи во рту;
- Состояние тошноты с болезненностью в области правого подреберья;
- Повышение концентрации выделяемой мочи.
Важно: пациента подвергают зондированию на паразитов в том случае, если у лечащего врача есть подозрения на лямблиоз, а также наличие печеночной или кошачьей двуустки. При этом процедура обследования детей ничем не отличается от взрослого зондирования. Малыша лишь нужно морально подготовить перед зондированием.

Глотать зонд категорически запрещено пациентам с такими патологиями (состояниями):
- Возраст до 3 лет;
- Беременность;
- Астматические состояния;
- Пик острого отравления;
- Язвенная болезнь желудка в острой фазе;
- Кровотечение органов ЖКТ в недавнем анамнезе;
- Недостаточность сердца на терминальной стадии;
- Гипертония;
- Ожоги слизистых пищевода и желудка.
Правильная подготовка
Для того чтобы получить максимально достоверные результаты, необходимо качественно подготовиться к процедуре обследования. В первую очередь стоит учесть, что подготовка к зондированию на описторхоз должна начаться за 5 дней до проведения манипуляции. Именно, начиная с этого периода, пациенту запрещается принимать какие-либо препараты из категорий слабительные, желчегонные, спазмолитики, сосудорасширяющие или ферментарные.

Помимо этого пациенту рекомендовано соблюдать и специальную диету перед дуоденальным зондированием. Принципы питания перед обследованием зондом выглядят так:
- Из рациона исключаются все газообразующие продукты. Это капуста в любом виде, бобовые, простые углеводы в виде сладостей, хлеб черный, кисломолочная продукция высокой жирности;
- Из рациона также исключают жареные и тяжелые блюда, копчености, маринады;
- Можно есть за три дня до зондирования любые крупяные каши, нежирную рыбу и мясо, тушеные кабачки, спаржу, баклажаны. Также можно в небольших количествах куриные/перепелиные яйца, молоко, белый хлеб вчерашней выпечки. Из напитков можно воду, чай, свежевыжатые соки, разбавленные 1:1 чистой питьевой водой.
В некоторых случаях врач может назначить препараты для снижения газообразования или препараты, расслабляющие мышцы желчных протоков.
Кушать последний раз перед обследованием можно за сутки и только легкую пищу. Сама процедура выполняется на пустой желудок. Вечером перед манипуляцией стоит поставить очистительную клизму.
Важно: курильщики должны отказаться от сигарет как минимум за 4 часа до проведения обследования.
Результат дуоденального обследования

Стоит понимать, что правильное диетическое питание и верная подготовка позволяет получить точные результаты обследования. В частности, при такой методике диагностики специалист может выявить вегетативные формы паразитов в организме, что очень сложно сделать через простую копрограмму или исследование венозной крови. Кроме того, по результатам обследования можно определить и степень поражения органов ЖКТ гельминтами.
Так, если в организме выявлены паразиты (в частности в желчных протоках), то цвет желчи будет изменен, а мутный секрет будет свидетельствовать о наличии патологий в органах ЖКТ. Если гельминты локализовались в печени, то здесь плотность желчи будет увеличена. То же самое будет отмечаться и с концентрацией желчных кислот. А высокие уровни холестерина и билирубина лишь подтверждают диагноз.
Помимо паразитарных поражений печени и желчного пузыря специалист может отследить работу органов ЖКТ по таким параметрам:
- Степень функциональности сфинктера Одди;
- Степень и количество сократительных функций, которые отвечают за смешение и проведение желчи в зону кишечника;
- Работоспособность желчных протоков;
- Функционирование сфинктера Люткенса в зоне шейки желчного пузыря.
Где сделать обследование?
Проходить диагностику с заглатыванием зонда можно либо в гастроэнтерологических отделениях муниципальных клиник вашего города по направлению семейного врача, либо в специализированных диагностических центрах и клиниках. Средняя стоимость процедуры составляет 600-1000 рублей в зависимости от города, в котором будет проведена процедура и от типа клиники, в которой ее предлагают.
В Москве можно пройти дуоденальное зондирование по таким адресам:
И помните, перед выполнением зондирования очень важно соблюдать все предписания врача-диагноста. Только при правильной подготовке удается получить точные результаты. В противном случае все старания пациента и врача будут напрасными.
Медицинский справочник болезней
Гельминты (глисты). Виды гельминтозов, описание и схемы лечений.
ГЕЛЬМИНТОЗЫ ГЕПАТОБИЛИАРНОЙ СИСТЕМЫ И КИШЕЧНИКА.
Гельминты (глисты) или паразиты очень часто заражают человека, проникая в различные органы и ткани организма.
Гельминтозы – заболевания, вызываемые паразитическими червями.
Среди гельминтозов различают:
- трематодозы (сосальщики),
- цестодозы (ленточные черви),
- нематодозы (круглые черви).
Из трематодоз у человека чаще паразитируют описторхозы (описторхоз, клонорхоз, фасциолез).
Из цестедоз – широкий лентец (дифиллоботриозы), бычий (тениархоз), свиной (тениоз, цистицеркоз) и карликовые цепни, однокамерные эхинококки и альвеококки,
Из нематодоз – аскариды, власоглавы (трихоцефаллез), острицы, анкилостомиды, стронголоиды, трихинеллы.
Гельминтозы распространены повсеместно, наносят значительный вред здоровью людей и вызывают заболевания животных, пушных зверей, рыб и растений.
Пути заражения.
Человек заражается гельминтозами чаще через рот, куда яйца или личинки попадают с загрязненных рук, а также овощей, ягод, фруктов и даже пылью, например, при аскаридозе, трихоцефалезе и др.
Личинки возбудителей анкилостомидозов, стронколоидоза активно проникают через кожу человека при соприкосновении с загрязненной почвой.
Человек заражается при употреблении в пищу недостаточно термически обработанной говядины с личинками свиного цепня (тениоз), пресноводной рыбы с личинками широкого лентеца (дифиллоботриоз), кошачей двуустки (описторхоз), клонорхиса (клонорхиоз), через руки, загрязненные фекалиями собак, содержащими яйца или личинки эхинококка (эхинококкоз) и др.
Патогенез.
В патогенезе гельминтозов играют роль сенсибилизации организма и последующее развитие аллергических реакций, токсическое воздействие паразитов, механическое повреждение тканей, поглощение паразитами крови и пищевых веществ (витаминов и др.).. В острую фазу при ряде гельминтов происходит миграция личинок пл тканям больного. При этом создаются условия, способствующие присоединению вторичной бактериальной инфекции, например, при описторхозе иногда присоединяется гнойный холангит.
Клинические симптомы.
Клинические проявления гельминтозов зависят от вида возбудителя, интенсивности инвазии, состояния организма больного и ряда других факторов. Заболевание иногда протекает бессимптомно, но чаще в результате инвазии появляются общие, а иногда и специфические симптомы.
Признаки астенизации -- слабость, повышенная утомляемость, раздражительность и др..
Симптомы, связанные с поражением желудочно-кишечного тракта -- тошнота, слюнотечение, метеоризм, урчание и переливание в животе, понос и др. Эти симптомы наблюдаются часто, но они не являются специфическими.
Похудание при гельминтозе также может иметь место, но оно бывает при тяжелом течении инвазии или при осложнении.
Специфические симптомы.
- Железодефицитная анемия встречается при анкилостомидозе, стронгилоидозе, в результате миграции их личинок в малый круг кровообращения и в воздухоносные пути.
- Приступыбронхиальной астмы могут возникнуть при аскаридозе и стронгилоидозе в результате миграции их личинок в малый круг кровообращения и в воздухоносные пути.
- Поражение мышц при трихинеллезе, клинически проявляются болями в мышцах.
- Транзиторная лихорадка нередко имеет место при трихинеллезе и цестодозах (тениоз, тениархоз, цистицеркоз, дифиллоботриоз, гименолепидозы, эхинококкоз).
- Портальная гипертензия иногда встречается при клонархозе.
- Обтурационная желтуха и непроходимость кишечника при аскаридозе и эхинококкозе.
- Стеаторея является характерной для стронгилоидозе.
Описание гельминтов.
Некоторое диагностическое значение имеет визуальное распознавание гельминтов в кале.
Длина гельминтов от 1-2 мм до 45-55 мм с утолщением на одном конце характерна для остриц и власоглава.
При длине 10-30 см, напоминающих земляных червей – аскариды.
Длина цепня от 2 до 20см, состоящего из члеников, выделяющихся наружу с фекалиями – свиной или бычий, или широкий лентец, цепень.
При исследовании головки с увеличением: с наличием двух рядов крючьев – свиной цепень, при отсутствии крючьев – бычий цепень.
При наличии на головном конце двух глубоких щелей – широкий лентец.
Всех других паразитов, выделяемых с фекалиями, можно выявить только при микроскопическом исследовании.
Диагностика.
- Эозинофилия (более 0,44 109л) – необходимо выражать в цифрах, а не в процентах. Но эозинофилия бывает и при других заболеваниях – при гиперчуствительности к лекарствам, атопических заболеваниях, бронхолегочном аспергилезе, легочных эозинофильныех инфильтратах, васкулитах, периартериитах, лимфомах, редко аутоиммунном гепатите, и др.
- Специфическая диагностика -- исследование кала на яйца глистов или на цисты.
Фекалии следует доставить в лабораторию в течение суток, так как находящиеся в них яйца некоторых гельминтов быстро деформируются.
При микроскопическом исследовании мокроты, носовой слизи, влагалищных выделений также возможно обнаружение некоторых гельминтов (остриц, личинок аскарид и др.). В дуоденальном содержимом могут обнаружиться яйца трематод, паразитирующих в печени (фасциолы, анкилостомиды и др.). При микроскопическом исследовании кусочков мышц больного можно обнаружить трихонелл и цистоцерков.
ЛЕЧЕНИЕ ГЕЛЬМИНТОЗОВ.
Общие мероприятия.
Необходимо соблюдение гигиенических мероприятий, особенно при энтеробиозе. Рекомендуется обследование на гельминтоз всех членов семьи.
До назначения антипаразитарной терапии для лучшей переносимости лекарств и большей эффективности лечения необходимо подготовить организм.
В течение 7-10 дней необходимо соблюдать мягкую, щадящую диету (можно рисовую диету), исключить молоко и молочные продукты, шоколад, какао, сладости, печеное, ограничить кофе, продукты, раздражающие желудочно-кишечный тракт.
Необходимо отрегулировать работу кишечника (при запорах принимать мягкие слабительные), принимать ферменты (фестал, мезим форте и др.), делать дюбажи для очищения желчных путей и печени, через день.
Лекарственная терапия.
Аскаридоз.
Применяют Вермокс (мебендазол и др. синонимы) по 100мг 2 раза в день, курс лечения 5 дней или
Комбантрин (пирангел, немоцид и др.син.) по 10мг/кг МТ в один прием в течение 3 дней или
Пиперазин адипинат по 1,0 3 раза в сутки через 30 мин после еды в течение 2 дней, или медамин (карбендазин) в суточной дозе по 10мг/кг в 3 приема в течение 2 дней или
Албендазол назначают в дозе 400 мг в сутки однократно или по 200мг 2 раза в сутки.
Энтеробиоз (острицы).
Назначают Албендазол -- в дозе 5 мг/кг массы тела однократно. Ни подготовки, ни диеты не требуется. Через 14 дней следует повторить курс лечения в той же дозе и в том же режиме. Эффективность составляет 100%.
Трихинеллез.
Применяют внутрь Вермокс (мебендазол и др.син.) по 100мг 3 раза в день в течение 7-12 дней или
Альбендазол -- в дозе 10 мг/кг массы тела в сутки (средняя дозировка 800 мг в сутки) в 2 приема после еды в течение 7 – 10 дней.
При тяжелой инвазии и органных поражениях (миокардит, пневмонит, менингоэнцефалит) назначаются также:
Глюкокортикостероиды и Симптоматические средства (Анальгетики и Антигистаминные препараты),
Трихоцефалез (власоглав).
Внутрь принимают Вермокс (мебендазол и др. син.) по 100мг в сутки в течение 3 дней; при отсутствии эффекта через проводят повторный курс продолжительностью до 5 дней в дозе 100мг в сутки или
Альбендазол – по 400 мг в сутки однократно после еды.
Дифиллоботриоз.
При выраженной анемии патогенетическую терапию следует начинать до дегельминтации, включающую Фолиевую кислоту (внутрь по 0,002г 3 раза в день) и в/м Цианкобаламин (200мкг ежедневно до нормализации картины крови).
Специфическая терапия внутрь Празиквантел (азинокс и др.син.) 600мг утром или
Фенасал (никлозамид) 3,0г утром натощак однократно.
Тениоз.
В лечении используют Празиквантел (азинокс и др.син.) 600мг утром или
Фенасал (никлозамид) 3,0г утром натощак однократно.
Тенаринхоз.
Применяют Празиквантел (азинокс и др.син.) 600мг утром или
Фенасал (никлозамид) 3,0г утром натощак однократно.
Трематодозы (фасциолез, описторхоз, клонорхоз).
Внутрь Празиквантель (азинокс) из расчета 75мг/кг МТ в сутки в 3 приема после еды в течение 2 дней.
До специфического лечения, для его лучшей переносимости и эффективности, необходимо проводить Дезинтоксикационную терапию.
Возможны реифекции.
Гидатидозный эхиноккокоз.
Возбудитель – личиночная стадия цестоды Echinococcus granulosus.
Личинки с током крови мигрируют в печень, где большая часть личинок остаются, растут, превращаясь в кисту. Часть личинок может попадать в легкие, реже в другие органы и также превращаться в кисту.
Лечение эхиноккокоза обычно оперативное. Химиотерапия проводится в случаях разрыва кист и обсеменении организма.
Альбендазол – наиболее эффективный препарат для лечения гидатидозного эхиноккокоза.
Перед назначением препарата необходим клинический анализ крови, биохимическое исследование крови для определения состояния печени и почек. Лечение проводится при нормальных лабораторных показателях.
Альбендазол назначают в дозе 10 мг/кг массы тела в 2 – 3 приема после еды. Продолжительность курса лечения – 4 недели. В процессе лечения каждые 5–7 дней необходимо исследование крови и аминотрансфераз. Лечение эхиноккокоза многокурсовое.
Альбендазол назначают курсами с интервалом от 2 недели до 1месяца. Продолжительность лечения при наличии кист – 12-18 месяцев.
На фоне инфекций часто развиваются другие заболевания – дуоденит, холецистит, холангит, панкреатит и др.
Поэтому освободившимся от инфекции больным также необходимо проводить в дальнейшем неспецифическое лечение этих заболеваний.
Чтобы выявить у человека глистную инвазию, проводят ряд обследований. Чаще всего делают анализ кала. Он позволяет обнаружить червей в кишечнике. Но гельминты могут обитать и в желчном пузыре, других органах. Поэтому более эффективным диагностическим методом признано дуоденальное зондирование.
Дуоденальное зондирование: что это такое
Это медицинская процедура, позволяющая получить порцию желчи для обследования ее на наличие паразитов. Дуоденальное зондирование выполняют не только с целью диагностики, но и при необходимости опорожнения желчного пузыря (когда в органе возникают нарушения, из-за которых перестает отходить желчь).
Проводят манипуляцию при помощи специального дуоденального зонда. Это трубка диаметром 0,4 и длиной 150 см. Конец оснащен насадкой с большим числом отверстий.
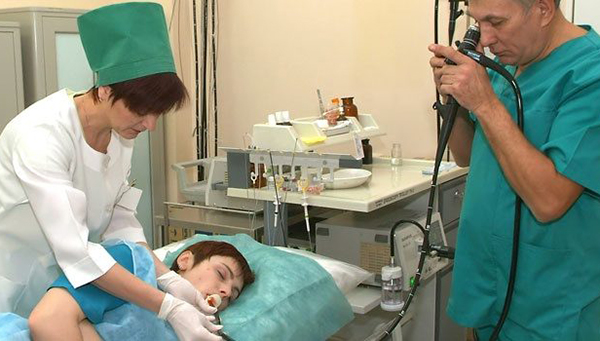
Зондирование желчного пузыря
Делается зондирование пузыря во многих больницах и поликлиниках. Результат процедуры показывает:
- Функциональность органа (его способность вести концентрационную деятельность и сокращаться)
- Состояние желчных протоков и жома Одди.
- Очаги воспаления в пищеварительном тракте.
- Наличие паразитов в пузыре и кишечнике (половозрелых глистов, яиц).
- Присутствие патогенов в желчных путях.
- Функциональность жома Люткенса.
Делают такую процедуру и в домашних условиях (слепым методом). Главной целью выступает стимуляция оттока желчи в просвет кишечника для очистки пузыря и восстановления процесса пищеварения.
Показания и противопоказания
Доктора рекомендуют данный вид диагностики при подозрении на глистную инвазию. Процедуру назначают при наличии у пациента таких симптомов:
- Привкус горечи.
- Боль в зоне правого подреберья.
- Частое подташнивание.
- Увеличение концентрации урины.
- Наличие осадка в пузыре.
Дуоденальное зондирование – сложная процедура. Поэтому ее не делают малышам до 3-летнего возраста. В числе противопоказаний и такие патологии:
- Гипертонический криз.
- Гепатит.
- Варикозное расширение вен пищевода.
- Астма.
- Желудочные кровотечения.
- Наличие конгломератов в пузыре.
- Язва желудка, кишечника.
Дуоденальное зондирование: подготовка
Подготовка к процедуре начинается за 5 дней до даты проведения обследования. Пациенту стоит прекратить принимать лекарства, которые содержат ферменты, желчегонные средства.
За сутки до процедуры следует выпить 8 капель атропина, предварительно разведя их в небольшом объеме воды с добавлением ксилита (30 г). Также можно подкожно ввести атропин (раствор 0,1%).
Проводят диагностику утром до завтрака. Перед процедурой пациенту опрыскивают полость рта и зева антисептиком.
Техника дуоденального зондирования
По технике выполнения выделяют несколько видов дуоденального зондирования:
- Минутированное. Регистрируется выход пяти фаз желчи.
- Фракционное. Применяется для сбора трех фракций желчи.
- Хроматическое. Выполняется поле окрашивания желчного вещества специальным красителем. Исследуется количество желчи.
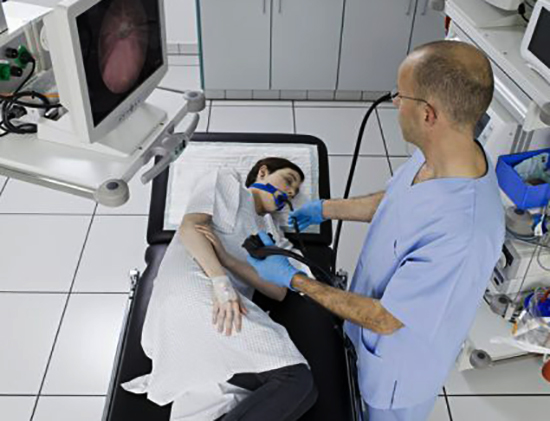
Для выявления глистной инвазии доктора назначают фракционный тип диагностики.
Сначала измеряют расстояние от передних нижних зубов до пупка (или от мечевидного отростка до зубов, потом от зубов до мочки уха). Полученные величины отмечают на зонде. Конец трубки кладут на корень языка и говорят человеку сделать несколько глотков. В это время специалист проталкивает приспособление в горло и перемещает его в желудок. Больного поворачивают на правый бок, кладут на правое подреберье грелку. Шприцом эвакуируют содержимое желудка для упрощения проникновения трубки в кишку. Для определения места нахождения зонда некоторые доктора прибегают к рентгеноскопии.
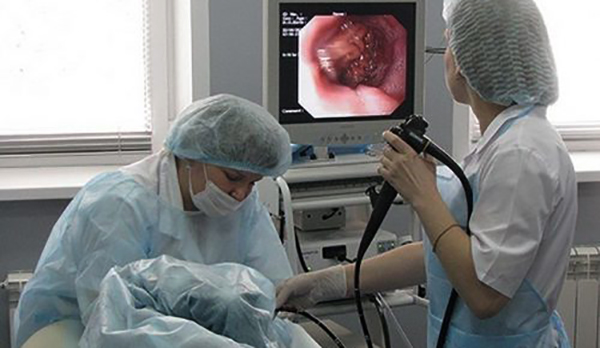
В результате процедуры врач получает три порции желчи:
- Первая – содержимое кишки. Жидкость прозрачная с янтарным оттенком. Выходит из организма в течение 25-38 минут в количестве от 15 до 45 мл.
- Вторая – из желчного пузыря. Вещество зеленоватого оттенка. За полчаса собирается 20-50 мл. Для стимулирования выхода желчи иногда в зонд вводят определенные препараты.
- Третья – из внутрипеченочных протоков. Содержимое ярко-желтого цвета. Время выделения — 25 минут.
Длительность процедуры для каждого пациента индивидуальна. Иногда обследование может занимать около трех часов. После такого вида диагностики кушать разрешается уже спустя 30 минут. Пища должна быть диетической, легкой.
Читайте также:


