Статья хирургическое лечение эхинококкоза
Основным методом лечения эхинококкоза является хирургический. С этой целью предложено большое количество оперативных вмешательств. Выбор метода и объема операции зависят от величины и числа эхинококковых кист, их локализации и наличия осложнений.
Основные методы хирургического лечения.
1. Удаление элементов эхинококковой кисты без фиброзной оболочки (эхинококкэктомия). Удаление элементов эхинококковой кисты без фиброзной оболочки осуществляется по разным технологиям:
- идеальная эхинококкэктомия – удаление кисты без вскрытия хитиновой оболочки;
- закрытая эхинококкэктомия – после удаления элементов паразита производится ушивание полости фиброзной капсулой;
- полузакрытая эхинококкэктомия – оставление дренажа в остаточной полости после ее капитоножа;
- оментопластика – тампонирование полости фиброзной капсулы прядью большого сальника;
- открытая эхинококкэктомия (марсупиализация) подшивание краев полости фиброзной капсулы к ране передней брюшной стенки с тампонированием полости кисты мазевыми тампонами и/или толстой дренажной трубкой. Открытая эхинококкэктомия применяется при нагноившейся эхинококковой кисте;
- лапароскопическая эхинококкэктомия при экстрапаренхиматозной локализации кисты;
- чрескожное чреспеченочное удаление хитиновой оболочки и дренирование кисты через паренхиму печени, покрывающую кисту под контролем КТ, УЗИ или лапароскопии.
2. Удаление паразита вместе с фиброзной оболочкой (перицистэктомия).
3. Резекция части печени, в которой расположена эхинококковая киста.
Резекция печени вместе с эхинококковой кистой. Операция является наиболее радикальной, но технически сложной, дает высокий процент осложнений, поэтому применяется в основном при краевом расположении кисты. Кроме того, показанием к резекции печени может быть наличие эхинококковой кисты или множественных кист целиком поражающих анатомическую область (сегмент, сектор, долю).
Идеальная эхинококкэктомия - удаление эхинококковой кисты вместе с фиброзной капсулой (рис. 158). Эта операция сопряжена с возможностью кровотечения, так как фиброзная капсула плотно сращена с паренхимой печени. Поэтому удаление кисты с полным удалением фиброзной капсулы следует производить лишь при небольших кистах, при поверхностном или краевом их расположении и обызвествлении фиброзной капсулы. Она противопоказана при центральном расположении, локализации кист в области кавальных и портальных ворот, вблизи крупных сосудов и желчных протоков.
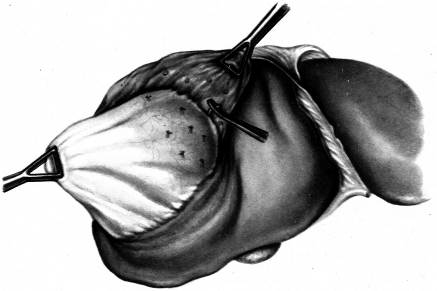
Рис. 158 Схема операции перицистэктомии
Поскольку фиброзная капсула не является паразитарной, то удалить эхинококковую кисту можно в пределах хитиновой оболочки. Эта операция называется эхинококкэктомия. Она может быть открытой, со вскрытием кисты и удалением содержимого, и закрытой. Открытая эхинококкэктимия опасна возможностью попадания содержимого кисты в брюшную полость и развитием эхинококкоза брюшной полости.
При проведении оперативных вмешательств при эхинококкозе необходимо соблюдать принцип апаразитарности:
- тщательное отграничение операционного поля;
- отграничение окружающих тканей и органов; минимальная травматизация кисты;
- недопущение излияния жидкости из кисты;
- тщательная ревизия остаточной полости;
- тщательная ревизия ткани печени вокруг эхинококковой кисты, так как возможно оставление рядом расположенной маленькой дочерней кисты, что приведет в последующим к повторной операции (рис. 159).
Рис. 159 На обзорной рентгенограмме видны дочерние маленькие кисточки.
Более целесообразна закрытая эхинококкэктомия, но идеально выполнить ее технически трудно. Ю. И. Дедерером для проведения полузакрытой экинококкэктомии с целью соблюдения апаразитарности для удаления содержимое кисты вместе с хитиновой оболочкой в 1988 году применен на базе пылесоса (рис. 160) мощный аспиратор. Перед вскрытием кисты производится пункция ее тонкой иглой, удаляется 20-30 мл содержимого, а в полость вводится такое же количество 96 0 спирта.
Рис. 160 Устройство для эвакуации содержимого эхинококковой кисты вместе с хитиновой оболочкой (Ю.М. Дедерер и соавт., 1978)
Вторая часть оперативного вмешательства заключается в ликвидации полости, остающейся после удаления кисты. В качестве гермицида для итраоперационной обработки полости используют 80-100% раствор глицерина или 30% раствор хлористого натрия. После полного удаления паразитарной кисты и соответствующей обработки остаточной полости последняя может быть ушита наглухо вворачивающими швами фиброзной капсулой и частично истонченной паренхимой печени. При невозможности полностью ушить полость она тампонируется сальником и дренируется.
При нагноившихся кистах производится удаление содержимого полости, а сама полость марсупилизируется (рис. 161).
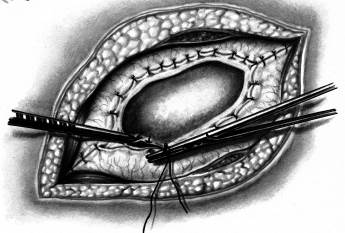
Рис. 161 Схема операции марсупилизации эхинококковой кисты (Б.В. Петровский и соавт., 1978)
Дренирование полости после эхинококкэктомии или марсупилизации целесообразно производить сквозным трансполостным дренажом, что позволяет длительное время активно санировать полость, при необходимости его свободно можно заменить на новый.
Контрольные вопросы по изучаемой теме
· Классификация опухолей печени.
· Эпидемиология, статистика рака печени.
· Этиология и патогенез рака печени.
· Клинические формы первичного рака печени.
· Клиника типичного рака печени.
· Осложненный рак печени.
· Маскированный (метастатический) рак печени.
· Бессимптомный (скрыто протекающий) рак.
· Метастазирование рака печени.
· Лабораторные методы диагностики рака печени.
· Сканографические признаки рака печени.
· Лапароскопические данные при раке печени.
· Хирургическое лечение река печени.
· Химиотерапия при раке печени.
· Вторичный рак печени.
· Этиология, патогенез и эпидемиология альвеококкоза и эхинококкоза.
· Клиника альвеококкоза печени.
· Диагностика альвеококкоза печени.
· Дифференциальная диагностика адьвеококкоза и рака
· Методы лечения альвеококкоза печени.
· Этиология, патогенез и эпидемиология эхинококкоза печени.
· Клиника эхинохоккоза печени.
· Диагностика эхинококкоза печени.
· Виды операций при эхинокококкозе печени.
ОСНОВНАЯ ЛИТЕРАТУРА
1. Клиническая хирургия: национальное руководство: в 3-х томах / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-МЕДИА, 2009. – Т II, - 832 с. Глава 59. Первичные и вторичные опухоли печени. В.Д. Фёдоров,
2. В.А. Вишневский, Н.А. Назаренко С.540
3. Клиническая хирургия: национальное руководство: в 3-х томах / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-МЕДИА, 2009. – Т I,
4. Глава 34. Паразитарная хирургическая инфекция. Б.И. Алъперович
ДОПОЛНИТЕЛЬНАЯ ЛИТЕРАТУРА
1.Альперович Б.И. Хирургия печени. – М.: ГЕОТАР-МЕДИА, 2010. – 352с.
2.Атлас абдоминальной хирургии. Том 1. Хирургия печени, желчных путей, поджелудочной железы и портальной системы / Эмилио Итала, Медицинская литература, 2008 г. 508 стр.
3. Вишневский В.А., Кубышкин В.А. и др. Операции на печени. Руководство для хирургов. М.: МИКЛОШ, 2003.148 с.
4. Евтихов Р.М., Путин М.Е., Шулутко А.М. Клиническая хирургия: учебное пособие / Р.М. Евтихов, М.Е. Путин, А.М. Шулутко и др. – М.: ГЭОТАР-МЕДИА, 2006. – 864 с.
5. Кармазановский Г.Г., Федоров В.Д., Шипулева И.В. Спиральная компьютерная томография в хирургической гепатологии. М. Русский врач.2000. 152
6. Панфилов С.А. Диагностика заболеваний печени, билиарного тракта, поджелудочной железы, селезенки и надпочечников с курсом паталогической анатомии / С.А. Панфилов, Е.В. Панфилова. – М.: БИНОМ, 2003. – 215 с.
7. Руководство по хирургии печени и желчевыводящих путей/Под редакцией А.Е. БорисоваТ.1 СПб: Скифия, 2003.-488 с.
8. Руководство по хирургии печени и желчевыводящих путей/Под редакцией А.Е. БорисоваТ.2СПб: Скифия, 2003.-560 с.
9. Устинов Г. Г. Опухоли печени, внепеченочных желчных путей и поджелудочной железы. Барнаул, 2001. — 224 с.
10. Хирургия печени и желчных путей \ Под ред. М.А. Нартайлакова. – Ростов н/Д: Феникс, 2007. – 400 с.
Дата добавления: 2016-07-09 ; просмотров: 1444 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Среди многочисленных паразитарных болезней человека наиболее часто и в самой многообразной форме встречается эхинококкоз 4. Эхинококкоз является одним из широко распространенных инвазионно-зоонозных заболеваний [1; 3; 5]. По данным литературы, эхинококкоз чаще всего встречается в странах с умеренным и жарким климатом и развитым животноводством, а в этом регионе расположены Центрально-Азиатские республики, в частности Кыргызстан [6; 7]. Легочная локализация занимает второе место после эхинококкоза печени и колеблется от 30 до 60% среди всех локализаций [6; 8].
В клиническом течении эхинококкоза легких в последнее время часто наблюдаются различные осложнения (нагноение, прорыв кисты в бронх, плевральную полость и др.).
По данным литературы, осложненный эхинококкоз легких составляет от 13 до 39,5%. Наиболее частыми осложнениями являются нагноение (19,2-34,5%), прорыв эхинококковой кисты в бронх (38-63%) и в плевральную полость (4,9-26,3%). Эти осложнения чаще возникают при больших и множественных кистах [5; 7; 8]. Осложнения эхинококкоза легких объясняются быстрым ростом кисты, перикистозной патологией, факторами, резко изменяющими внутригрудное давление, бронхоперикистозными сообщениями, плевральными спайками. Осложненный эхинококкоз легких является тяжелым заболеванием и характеризуется многообразием клинических проявлений. Установлено, что больные с указанной патологией подлежат хирургическому лечению, и чем раньше оно производится, тем эффективнее результат. Выжидательная тактика при осложненных формах эхинококкоза легких в настоящее время отвергнута всеми хирургами [5; 8-10].
Целью настоящей работы является изучение причин, приводящих к прорыву эхинококковых кист легкого в бронх, и показ необходимости раннего оперативного вмешательства во избежание серьёзных осложнений.
Материал и методы. Под нашим наблюдением находились 116 больных с осложнениями в виде прорыва эхинококковой кисты в бронх. Среди них мужчины составляют 62 человека (53,4%), а женщины 54 (46,6%).
Распределение больных по полу и возрасту
Из них в возрасте (лет)
Возраст больных колебался от 11 до 70 и более лет. Основную массу составляли больные в возрасте от 21 до 40 лет (62 чел. – 53,4%) (табл. 1).
При изучении локализации кист нами было выявлено, что наиболее часто поражению подвергается правое легкое - (63,6%) в сравнении с левым (36,4%), причем как при правосторонней, так и левосторонней локализации чаще кисты выявлялись в нижних долях, верхние доли поражались сравнительно редко. В обоих легких были обнаружены кисты у 12 больных (табл. 2). У 55 больных прорыву предшествовало нагноение кисты, у 53 кисты протекали без нагноения, и в 8 случаях к прорыву кисты привела полученная травма.
Распределение больных по локализации эхинококковых кист
Правое легкое всего:
Левое легкое всего:
В диагностике осложненных форм эхинококкоза легких, помимо общеклинического исследования, были использованы иммунологические реакции, рентгенокомпьютерная томография легких, ультразвуковое исследование (УЗИ) грудной и брюшной полостей, диагностическая бронхоскопия с гисто-цитологическим исследованием содержимого бронхов и полости.
Результаты и их обсуждение
В результате нашего исследования больных с прорывом кисты в бронх в зависимости от качества опорожнения фиброзной полости их разделили на 2 группы: 1) больные с полным опорожнением кисты; 2) больные с частичным опорожнением кисты. В большинстве случаев происходило частичное опорожнение эхинококковой кисты, что наблюдалось у 106 (91,4%) больных. В остальных 10 (8,6%) случаях было полное опорожнение кисты с образованием сухой остаточной полости.
Иногда прорыв эхинококкового пузыря может происходить незамеченным. В нашей практике в стационаре у одного больного при прорыве большой эхинококковой кисты наступила смерть от асфиксии в результате затекания жидкости в просвет главных бронхов обеих легких.
Сроки обращения больных к врачу с момента прорыва были разными (табл. 3() случае через когда больные прооперированы через 2 года и 8 лет после прорыва. прорыв пузыря сопровождается кровотечением.). По нашему наблюдению, сроки составляли от 3 суток до 6 месяцев и более. Были случаи, когда больные (2 случая) были прооперированы через 2 года, и в 1 случае через 8 лет после прорыва.
Распределение больных по срокам обращения
В течение суток
У больных наиболее часто встречались жалобы на кашель с выделением большого количества светлой пенистой жидкости (67,6%), боль в груди (65,4%), повышение температуры тела, слабость, головокружение, ночная потливость (жалобы общего порядка) – (53,5%), кровохарканье (10,8%). Реже нам приходилось констатировать жалобы на одышку (9,8%), указание на отхождение с мокротой элементов эхинококковой кисты (8,5%), крапивницу (5,7%). Необходимо отметить, что такой симптом, как кровохарканье, у подростков наблюдался в два раза чаще, чем у взрослых. Это объясняется, по-видимому, тем, что у подростков, ввиду большей податливости легочной ткани, эхинококк растет быстрее, фиброзная оболочка эхинококковой кисты тоньше, поэтому чаще надрывается, повреждает расположенные вблизи сосуды пораженного легкого. При объективном исследовании чаще можно было отметить значительное исхудание больных.
Одним из самых главных методов диагностики эхинококка легкого у изученных нами больных был рентгенологический. При рентгенологическом исследовании у больных были замечены округлые образования с четкими краями, но с горизонтальным уровнем. От обычного абсцесса легких этих гнойников отличает то, что вокруг их контуров нет большого инфильтрата. Остатки оболочек паразита на рентгенограммах обнаруживаются либо в виде неоднородной тени, либо в виде холмистых контуров, что чаще оказывается под жидкостью, имеющей обычный горизонтальный уровень. В таких случаях необходимо исследовать больного, сменив положение тела, полагаясь на то, что волнообразные контуры сморщенной хитиновой оболочки могут быть иногда выявлены этим путём. У 10 больных после эвакуации через бронхи всего содержимого эхинококковой кисты рентгенологически обнаруживалась тонкостенная воздушная полость в легких. При осложненных эхинококкозах, в частности при прорывах в бронх и с наличием гнойно-воспалительного процесса, когда рентген-семиотика малоинформативна, болезнь уточняли с помощью рентген-компьютерной томографии (РКТ). По результатам РКТ у 33 (34,4%) больных при сомнительных случаях установили наличие эхинококковой кисты.
С целью определения сочетанных эхинококкозов всем больным с прорывом кисты в бронх в догоспитальном и предоперационном периоде параллельно с рентгенологическим обследованием проводили УЗИ органов брюшной полости на аппаратах Voluson 530 D, Phillips SD 100 LC, Аlока 725. У 13 больных была обнаружена эхинококковая киста и в печени.
Большую помощь в диагностике осложненных форм эхинококкоза легких оказывают результаты некоторых лабораторных исследований. Ряд отклонений от нормы был выявлен у оперированных нами больных в клинических анализах крови. Выявлена анемия у 40 (34,5%) больных. Ускорение скорости оседания эритроцитов от 10 до 44 мм в час наблюдалось у 56 (48,2%) больных, увеличение количества лейкоцитов до 12×10 9 /л отмечено у 23 (19,8%) больных, эозинофилия от 3 до 9% выявлена у 55 (47,4%) больных.
При исследовании мокроты 86 (74,1%) больных с прорывом эхинококковой кисты в бронхи элементы паразита (крючья эхинококка, фрагменты хитиновой оболочки) были выявлены только в 16 (18,6%) случаях. При изучении кожноаллергической реакции Кацони у 34 (29,3%) больных из 116 с прорывом эхинококкоза в бронх она оказалась положительной. Реакция латекс-агглютинации, которая была проведена у 96 (82,7%) больных, была чаще положительной при прорывах в бронх не нагноившейся эхинококковой кисты, при более высоком титре наблюдалась нагноившаяся киста.
Бронхоскопическому исследованию были подвергнуты 48 (41,4%) больных. У 7 (14,6%) человек удалось обнаружить пролабирование в просвет бронха хитиновой оболочки. В сомнительных случаях при подозрении на перфорированный эхинококк легкого во время бронхоскопии брались смывы с бронха для микроскопического исследования осадка. При этом у 7 (14,6%) больных обнаружены элементы эхинококковой кисты. Из всех больных, обследованных бронхоскопически, неспецифический эндобронхит выявлен у 30 (62,5%). Бронхоскопическая санация трахеобрахиального дерева перед операцией позволила значительно улучшить результаты хирургического лечения.
Лечение осложненного эхинококкоза легких представляет трудную задачу.
При эхинококкозе легких самоизлечение наступает редко. В связи с чем приоритетными методами лечения считаем ранние оперативные вмешательства при прорывах эхинококковой кисты в бронх, то есть до развития осложнений.
При наличии перифокального воспаления легочной ткани вокруг эхинококковой кисты и наличии гнойного осложнения в остаточной фиброзной полости после прорыва в бронх, а также при поздних обращениях требуется предоперационная подготовка.
Кроме общеукрепляющего лечения, перед операцией мы чаще всего применяли санацию трахеобрахиального дерева, подавление инфекции в легком. Это достигалось внутривенным введением антибиотиков широкого спектра действия 3, 4-го поколения и протеолитических ферментов, в том числе интратрахеально с помощью лечебно-санационной бронхоскопии.
Хирургические операции индивидуализировались в зависимости от характера осложнений, то есть в зависимости от наличия гнойно-воспалительного процесса вокруг кисты или в остаточной полости. Операцией выбора являлись одномоментные закрытые и полузакрытые варианты. Нами в основу хирургического лечения осложненного эхинококкоза легких с прорывом в бронх был положен органосохраняющий принцип.
Оперативному лечению подвергнуто 110 (94,8%) больных (табл. 4), которым выполнено 117 операций. 2 (1,7%) больных не оперированы из-за тяжелых сопутствующих патологий. У 4 (3,4%) больных наступило самоизлечение после отхождения всех элементов эхинококковой кисты. Операция по методу А.А. Вишневского выполнена при гигантских эхинококкозах с нагноением в 24 случаях, по усовершенствованной нами методике – в 38, закрытие фиброзной полости методом капитонажа по Дельбе – у 18, лобэктомия – у 17 и краевая резекция вместе с эхинококковой кистой – у 14, по Спасокукоцкому-Боброву - в 4, по Аскерханову – в 2 случаях (табл. 4).
Методы эхинококкэктомии, использованные в нашей практике

Дата публикации: 03.04.2015 2015-04-03
Статья просмотрена: 808 раз
Эхинококкоз — тяжелое паразитарное заболевание человека, которое часто встречается в странах с развитым животноводством и является эндемичным для республик Центральной Азии, в том числе для Узбекистана. [1, 2, 5,]. По данным литературы, распространенность эхинококкоза в республике, выявленная по обращаемости за медицинской помощью, составляет 5,82 человек на 100 тыс. населения. За год в республике регистрируется более 1500 человек, заболевших эхинококкозом. Количество же выполняемых в год операций ныне превышает 1,5 тыс. [3,4,5.].
Проблема диагностики и хирургического лечения ЭЛ и его различных осложнений привлекает серьезное внимание клиницистов, особенно хирургов.
В связи с возрастанием количества множественных и осложненных форм эхинококкоза легкого, трудностями своевременного выявления, особенностями предоперационного периода, разнообразия методов оперативного лечения на основании многолетнего опыта работы отделения хирургии легких и средостения РСЦХ имени акад. В.Вахидова разработан алгоритм диагностики и лечения.
Диагностика эхинококкоза легких должна основываться на принципе выполнения последовательных ступенчатых этапных действий от простого метода к более сложному. Выполнение данного подхода позволяет наиболее точно определить форму поражения и наметить в дальнейшем ход лечения больных с этой патологией.
Из 2297 больных с односторонним эхинококкозом легкого у 837 (36,4 %) наблюдали осложненные формы эхинококкоза легких. Среди осложненных форм заболевания у 81,8 % отмечен прорыв эхинококковой кисты в бронх, у 2,6 % в полость плевры, нагноение кисты легкого — у 15,6 %.
Из 489 больных с двусторонним эхинококкозом оперировано 460 (94,07 %) больных, из них 217(44,37 %) больным произведены этапные операции с интервалом от 2 недель до 1 года. 243(49,69 %) пациентам выполнены одномоментные операции. 29(5,93 %) больным с использованием эндовизуальной техники выполнено 33 операций. При этом органосохраняющие операции были применены у 421 (86,1 %) и различные по объему резекции у 68 (13,9 %) больных.
Проведенный анализ хирургического лечения 460 больных с двухсторонним эхинококкозом легких позволяет сделать заключение, что хирургический метод является методом выбора. Показание к операции, выбор доступа, этапность операции, характер операции, возможность применения новых технологий, таких как использование эндовизуальной техники, ультразвука низкой частоты для обработки ложа паразита, применение химиотерапии в послеоперационном периоде и т. д. должны определяться строго индивидуально.
У 460 больных в 86,1 % выполнены органосохраняющие операции и в 13,9 % различные по объему резекционные вмешательства. При выполнении органосохраняющих операций приоритетными для нас были способы Дельбе, при небольших расположенных в глубине легочной ткани кистах, способ А. А. Вишневского при больших кистах, особенно расположенных в нижних долях кистах, способ Боброва-Спасокукоцкого при средних по размерам поверхностно расположенных кистах.
Таким образом, большинство операций носили органосохраняющий характер и выполнялись по показаниям различными методами. Выполненные резекции обосновывались необратимыми морфо — функциональными изменениями легочной ткани окружающей кисту, что подтверждено последующим гистологическим анализом резецированной ткани.
Эхинококкоз легких, осложненныйпрорывом в плевральную полость (ЭЛОППП) является тяжелым осложнением, приводящим к выраженной дыхательной и сердечно-сосудистой недостаточности, а подчас к анафилактическим реакциям. Разрыв эхинококковой кисты — одно из грозных осложнений, частота которого составляет от 22,2 до 38,3 %. При этом содержимое эхинококковой кисты в 90,3 % случаев опорожняется в бронх, в 7,7 % — в плевральную полость (И. Я. Дейнека, 1968).
Проведен анализ результатов хирургического лечения 111 больных с ЭЛОППП. Среди указанных больных 86 пациентов (77,5 %) находились на лечении в отделении хирургии легких и средостения РСЦХ им. акад. В.Вахидова, 25(22,5 %) — в легочно-хирургическом отделении РСНПЦФиП им. Ш. Алимова. Из них лиц мужского пола было — 70 (63,06 %), женского — 41 (36,94 %). Возраст больных колебался в широких пределах от 7 до 74 лет, 46 больных (41,5 %) составили лица молодого возраста — от 20 до 40 лет.
Следует подчеркнуть, что с правильным направительным диагнозом госпитализировано 6 больных (5,5 %). У остальных 105 больных (94,5 %) истинный диагноз установлен после полного неоднократного клинического обследования или во время операции. На основании клинико-рентгенологического, ультразвукового, бронхологического и других специальных методов исследования левосторонний ЭЛОППП диагностирован у 44 больных (39,64 %), правосторонний — у 52 (46,85 %), двусторонний 15 (13,52 %). Частота прорыва только в плевральную полость составило 70 больных (63,1 %) и прорыв эхинококковой кисты легких в плевральную полость и бронх — 41 (36,9 %).
При одновременном прорыве кисты в бронх и плевральную полость производится дренирование плевральной полости. Если полученная жидкость прозрачная — выполняется экстренное оперативное вмешательство. При наличии инфицирования необходима адекватная предоперационная подготовка, включающая тщательную санацию плевральной полости.
Основными методами операций являются:
1. Эхинококкэктомия или органосохраняющие операции (эхинококкэктомия по Боброву — Спасокукоцкому, А. А. Вишневскому, капитонаж по Дельбе, эхинококкэктомия по Р. П. Аскерханову).
2. Оперативные вмешательства с применением видеоторакоскопической техники.
3. Резекционные способы операций: частичные резекции (краевые, клиновидные), лобэктомии, билобэктомии, пульмонэктомии.
Одномоментная эхинококкэктомия из обоих легких показана лицам молодого возраста с хорошими функциональными показателями сердечно-сосудистой и легочной систем; при этом сокращаются сроки пребывания больных в стационаре примерно в два раза, при чем операциями выбора являются операции органосохраняющего характера.
Оперативные вмешательства с использованием видеоторакоскопической техники показаны больным, у которых рентгенологически небольшие кисты до 10 см в диаметре, имеющие краевое расположение. При наличии осложненных кист, либо кист большого размера первым этапом показаны оперативные вмешательства традиционным способом с этой стороны и далее с использованием эндовизуальной техники с другой стороны. После видеоторакоскопических операций первым этапом на одной стороне при наличии осложненных прорывом в бронх и опорожнившихся кист в другом оперативное лечение не показано, таким больным показана дальнейшая химиотерапия с рентгенологическим контролем в динамике.
Начиная с 2001г. всем больным, оперированным по поводу эхинококкоза вообще, и особенно с осложненными, диссеминированными формами, либо редкой локализации после выписки была рекомендована последующая химиотерапия в течение последующих 3–9 месяцев после выписки. В качестве химиопрепарата рекомендовали альбендазол 10мг/кг в сутки. При проведении химиотерапии больным также рекомендовали прием гепатопротекторов и десенсибилизирующих препаратов.
1. Алиев М. А., Воронов С. А., Ешмуратов Т. Ш. и др. Хирургическая тактика при двустороннем и сочетанном эхинококкозе легких. //Хирургия. — М., 2005. — № 6. — C. 55–57.
2. Аскерханов Г. Р., Магомедов С. З. Диагностика и хирургическое лечение осложненного эхинококкоза легких. // Грудная и сердечно — сосудистая хирургия, 2006, № 5, с.49–54.
3. 3. Аскерханов Г. Р. Хирургическое лечение множественного двустороннего эхинококкоза лёгких /Г. Р. Аскерханов, A. M. Мурачуев, М. А. Газиев, Ш. Ю. Мамедбеков, С. З. Магомедов //Новое в хирургии Дагестана: Материалы Ш-й Республиканской научно-практической конференции. — Махачкала, 2003.-С. 108–110.
4. Бирюков Ю. В. Стреляева А. В. и соавторы. Биологический подход к хирургическому лечению эхинококкоза легких. //М: Грудная и сердечно сосудистая хиругия N:4, 1998, стр. 49–52.
5. Вафин А. З. Апаразитарность и антипаразитарность хирургическихвмешательств при эхинококкозе. Хирургия 1993; 4: 70–74.
7. Каримов Ш. И., Кротов Н. Ф., Ким В. Л., Беркинов У. Б. Проблемы и перспективы хирургического лечения, больных эхинококкозом печени и легких. // Анналы хирургической гепатологии, 2008, том13, № 1, с.56–60.
9. Магомедов С. З. Осложненный эхинококкоз легочной локализации /С. З. Магомедов, М. М. Омаров, Г. Ш. Чейшвили //Тезисы Всероссийской конференции хирургов, посвященной 80-летию проф. Р. П. Аскерханова. -Махачкала, 2000. — С. 224–225.
10. Назыров Ф. Г., Исмаилов Д. А., Леонов Ф. В., Байбеков И. М. Эхинококкоз. — Ташкент. 1999. — 208 с.
11. Назыров Ф. Г. Опыт хирургического лечения эхинококкоза легких. // Хирургия Узбекистана. — Т., 2001. — № 3. — C. 50.
Эхинококкоз в Казахстане остается распространенным паразитарным хроническим заболеванием человека, который наносит колоссальный экономический ущерб. По данным ВОЗ, на лечение одного больного эхинококкозом из-за продолжительности болезни (10-15 лет) тратится около 10 тыс. долларов США[1]. В последние годы отмечается обострение эпидемологической ситуации по эхинококкозу по всей нашей республике, что видимо, связано с создавшимися социально-экономическими трудностями, ослаблением санитарно-ветеринарного надзора за сельскохозяйствен-ными животными, отсутствием плановой дегельминтизации собак, ослаблением профилактических мероприятии и борьбы с этим ларвальным гельминтозом, существованием эндемичных районов[1,3,6]. В республике если в 70-х годах наблюдалось около 200 случаев эхинококкоза человека в году, то в последнее время ежегодно регистрируется более 1000 случаев. Из них около 78-80% больных являются жителями южных областей таких, как Алматинская, Жамбылская, Южно-Казахстанская и г. Алматы.
Следует отметить, что среди многих болезней из группы гельминтозоонозов, пожалуй, нет других, которые поражали бы организм человека так тяжело, встречались бы так часто и в таких разнообразных проявлениях, как это имеет место при эхинококкозе. Кроме того, трудности в ранней диагностике, применение только хирургических способов лечения определяют своеобразие, которым отличается это биогельминтоз от других заболеваний [2-5,7-9]. Эхинококкоз часто сопроваждается разного рода осложнениями, приводящими к инвалидизации больных, длительной потере трудоспособности, а нередко и к смерти [7,8,11-14].
Печень поражается этой инвазией чаще других органов – в 50-70% наблюдений. Осложненные формы заболевания достигает от 15 до 35%. Летальность от заболевания остается на достаточно высоком уровне – 12-25%. Рецидивы заболевания наблюдаются от 6,2 до 16,0% больных [2,5,7-9,11]. Все это определяет актуальность проблемы своевременной диагностики, лечения эхинококкоза и его осложнений.
Нами в хирургических стационарах Жамбылской области с 1990 по 2009 годы по поводу эхинококкоза оперированы 796 больных. Из них у 548 (68,8%) больных наблюдались эхинококкоз печени, осложненные формы наблюдались у 129 (23,5%) пациентов.
Как известно, результаты лечения эхинококкоза печени зависят от тщательности комплексного обследования, подготовки больного на операцию, выбора рациональной хирургической тактики и способа операции.
Все больные подвергались общеклиническому обследованию, в которое включались общий и биохимический анализы крови. Для диагностики эхинококкоза печени важную роль имеет УЗИ и КТ, которые позволяют с высокой точностью определить количество, размеры, локализацию кист, наличие дочерних пузырей и осложнений в гидатиде. Существенное значение в верификации эхинококкоза играют серологические реакции (РЛА, РНГА, ИФА). Положительный их результат говорит в пользу эхинококковой природы кисты. Но, к сожалению, не все хирурги уделяют должного внимания на этот метод диагностики и по этой причине допускаются диагностические ошибки (нередко интраоперационно обнаруживается гемангиома, солитарная киста, амебный абсцесс печени, опухоли и др.), которые вынуждают менять хирургическую тактику во время операции и создают определенные непредвиденные трудности хирургической бригаде.
На сегодняшний день методом лечения эхинококкоза остается хирургический метод, хотя в литературе последних лет имеются сообщения отдельных исследователей лечить его химиопрепаратами (вермоксом, мебендазолом, зентел, билтрицидом и др.).
Для получения благоприятных непосредственных результатов после хирургического вмеша-тельства в предоперационном периоде особое внимание должно уделяется антибактериальной профилактике, коррекции иммунного статуса и др.
Если паразитарная киста печени диаметром меньше 5 см, то мы этих больных до определенного времени не оперируем, так как риск последнего значительно выше, чем отказ от операции. Данные больные остаются под наблюдением врачей с периодическим УЗИ- контролем кисты печени.
При эхинококкэктомии печени предложено множество хирургических доступов. При выборе доступа следует учитывать локализацию, размер, количество и наличие кист и в других органах брюшной полости. Мы в первые годы своей практики в основном применяли доступ по Федорову или Кохеру. Но в дальнейшем, с 90 годов, перешли на верхнесрединный лапаротомный доступ. Для лучшей манипуляции на печени после лапаротомии в обязательном порядке пересекаем как круглую, так и серповидную связку печени. Это улучшает ревизию органа и помогает низвести печень со стороны лапаротомной раны.
Хирургическая тактика при эхинококкозе печени складывается в зависимости от общего состояния больного, локализации и размера кисты и вида осложнений. Как известно, сама эхинококкэктомия не представляет особой трудности. Важное значение имеет соблюдение принципов апаразитарности и антипаразитарности во время операции, а при их нарушении неизбежны различные интраоперационные осложнения и рецидив заболевания. Поэтому во время операции максимум внимания должно быть уделено профилактике попадания эхинококковой жидкости и зародышей паразита в окружающие ткани и полости.
Нами разработаны и внедрены цистотом и игла-перфоратор, которые значительно облегчают операцию эхинококкэктомию. После ревизии брюшной полости на предмет наличия других эхинококковых кист и патологии, проводили защиту операционного поля путем обкладывания кисты со всех сторон салфетками, смоченными антипаразитарным раствором. Проводили пункцию паразитарной кисты на месте перехода фиброзной капсулы в печеночную ткань (с целью предупреждения разрыва стенки кисты в момент прокола) специальной остроконечной иглой, напоминающей трубку из нержавеющего металла длиной 15-18 см, диаметром 0,3-0,5см. На канюлированный конец иглы плотно и герметично надевается резиновая или силиконовая трубка, которая соединается с электроотсосом. Благодаря создаваемому вакууму при помощи электроотсоса через иглу быстро опорожнялась киста. Не вынимая иглу, через нее в полость кисты вводили горячий раствор фурацилина (70-80º) и через 3-5 мин. вновь отсасывли содержимое кисты. Затем стенку опавщейся кисты брали на окончатые зажимы или нитки-держалки и кисту подтягивали кверху. Соблюдая осторожность кисту вскрывали между держалками. Неприсасывающейся трубкой-насадкой отсасывали оставшуюся часть жидкости и удаляли элементы эхинококковой кисты (хитинокую оболочку, дочерные пузыри).
До последнего времени продолжается дискуссия, каким раствором обеззараживать полость кисты после ее опорожнения. Нами с 80-х годов для антипаразитарной обработки используется 1% раствор йода или спиртовым раствором йодоната. Дополнительно проводили термическую обработку полости по Б.А. Акматову (1994) - горячим раствором фурациллина (1:5000 – 70-80º). В последные годы в качестве антисколекцидного средства начали использовать теплый 80-100% глицерин (подогретый в водяной бане до 40 градусов) с экспозицией 4-5 мин. Высокая температура снижает вязкость глицерина, что позволяет более качествено обработать полость паразитарной кисты. Большая эффективность глицерина по отношению протосколексов эхинококка отмечена и другими исследователями (4,6). Каких либо осложнений в связи с применением глицерина мы не наблюдали.
В наиболее подходящих условиях применяем обработку СО-2 лазером или плазменным потоком. При нагноившейся кисте, с целью подавления имеющейся микрофлоры в полости гидатида, успешно используем озоно-воздушную смесь (5 мг/л с экспозицией 3 мин).
При локализации кисты в толще печени требуется обязательная ликвидация остаточной полости методом капитонажа в различных вариациях, инвагинацией краев вовнутрь, пломбировкой большим сальником на ножке (биологическая тампонада) и дренирование зоны оперативного вмешательства страховочной трубкой. Оментогепатопекция нами применена у 54 пациентов.
Нами предложены несколько новых вариантов (способов) ликвидации остаточной полости паразитарной кисты печени, на некоторые из них получены авторские свидетельства и удостоверения на рационализаторские предложения.
Особого внимания и подхода требуют осложненные эхинококкозы печени. Характер оператив-ного вмешательства при прорыве кисты в желчные пути выбирается в зависимости от места прорыва, развившихся осложнений и общего состояния больного. В этих случаях операция преследует две цели: удаление кисты и восстановление проходимости желчных путей. При наличии довольно сложного билиарного осложнения хорошего эффекта можно получить, используя методы наружного или внутреннего дренирования холедоха. Снижая секреторное давление, эти методы способствуют быстрому заживлению аррозивных желчных свищей из остаточной полости. У 12 больных с длительно незаживающими наружными желчными свищами после эхинококкэктомии была проведена эндоскопическая папилосфинкторотомия. Свищи закрылись в сроки от 9 до 16 дней.
При эхинококкозе печени, осложненным желчно-бронхиальным свищем (3 наблюдения) выполняем операцию торакофренолапаротомным доступом. При печеночно-плевральной коммуникации операция должна быть строго дифференцирована (разобщение коммуникации с ограниченным иссечением легочной ткани и аккуратным ушиванием бронхиального свища, по строгим показаниям – краевая и клиновидная резекция легкого и тем более лобэктомия).
При частичном обызвествлении фиброзной капсулы показана перицистэктомия, которую выполняем прецизионно с учетом топографии желчных протоков и сосудов. Интрооперационное УЗИ дает возможность выявить эти образования и избежать их повреждения. Такой подход предупреждает образование желчных и гнойных свищей, возникающих при обычной эхинококкэктомии с частично обызвествленной фиброзной капсулой кисты.
При нагноившейся паразитарной кисте (32 наблюдении) и при ее прорыве в брюшную полость (14 случаев) нами использована озонотерапия. Оксигенацию проводили в три этапа: на 1 этапе инфицированную полость кисты озонировали в концентрации 5 мг/л с экспозицией 3-5 мин; на втором этапе инсуфлировали места наибольшего скопления гнойного экссудата в той же концентрации и экспозиций; 3-ым этапом проводили послеоперационное введение озоновоздушной смеси в количестве 1,5 л со скоростью 0,3 л/мин в дренажные трубки с их пережатием на 15 мин. Бактериологический контроль показал эффективность применения озона при данной форме осложнений эхинококкоза.
Все операции завершается наружным дренированием зоны оперативного вмешательства, при необходимости создается активный вакуум при помощи электроотсоса, резиновой груши и др. Для активизации регенарации, быстрого снятия местных воспалительных явлений и подавления патологической микрофлоры при инфицированных кистах по этой же трубке в первые дни (до 7-8 сут) проводим лазерную терапию остаточной полости ( ЛГ-75, ”Ягода” и др.).
При латерально расположенных кистах и при локализации кисты в левой доле печени желательно удалить без вскрытия ее просвета (“идеальная эхинококкэктомия”), т.е. произвести вылущивание кисты или атипическую резекцию печени. Такой метод нами применен у 18 пациентов без каких либо осложнений.
Хирургическая тактика при распространенном эхинококкозе брюшной полости определяется характером поражения вовлеченных органов и общим состоянием больного, что определяет риск оперативного вмешательства. При минимальном риске нужно стремиться к одновременной ликвидации всех выявленных эхинококковых кист печени и других органов брюшной полости. Но когда существует высокий риск хирургическое лечение должно быть разделено в 2-3 этапа. В первую очередь удаляются наиболее опасные паразитарные кисты, которые имеют различные осложнения (компрессию органов, нагноившиеся кисты, разорвавшиеся цисты и др.).
При множественном эхинококкозе печени кисты вскрывали через остаточную полость предыдущей кисты. При этой форме эхинококкоза рационально проведения интраоперационного УЗИ, которое позволит выявить нераспознанные кисты печени и радикально закончить операцию.
При перитоните эхинококковой этиологии, при случайном нарушений принципов апаразитар-ности, антипаразитарности во время оперативного вмещательства, при распространенном множественном эхинококкозе с целью профилактики рецидива заболевания желательно провести курс химиотерапии билтрицидом, которая начинается на 8-10 день после операции по определенной схеме (по 10 мг/кг 3 раза в день в течение 10 дней и после месячного перерыва курс лечения повторяется). Ослабленные больные в послеоперационном переде требуют интенсивной инфузионно-транфузионной терапии с использованием 10% раствора глюкозы с 10 мл 5% раствора аскорбиновой кислоты, дезагрегантов, детоксикационная терапия и др. Кроме того дополнительно необходимо провести иммунокорекцию тимолином, тактивином (10 мг/кг) в течение 3 суток или дикарисом по 150 мг 3 раза в неделю. По необходимости с целью стимуляции неспецифического иммунитета назначали гамма-глобулин, гипериммунную антистафилакокковую плазму в стандартных дозах и переливали лейкоцитарную массу (150 мл) и др.
В послеоперационном периоде наблюдались различные осложнения у 62 больных, что составило 11,3%. При нагноении остаточной полости с успехом применяем чрескожную пунцию под контролем УЗИ (нами она выполнена у 19 больных). Этот метод позволяет избежать повторных травматических операции.
От различных послеоперационных осложнений умерли 6 больных, что составляет 1,1%.
Таким образом, на основании накопленного нами опыта по хирургическому лечению эхинококкоза печени и его осложнений следует отметить, что комплексное обследование пациентов, своевременная дооперационная диагностика с использованием современных диагностических аппаратов и оборудования, правильно выбранная хирургическая тактика с учетом исходного состояния больного, характера заболевания и развивщихся осложнений, внедрение новых технологий в хирургию эхинококкоза позволит значительно улучшить результаты лечения больных с данной патологией. Так, после внедрения разработанной нами тактики лечения этой довольно тяжелой паразитарной болезни заметно уменьшились послеоперационные осложнения - до 11,3 %, а летальность – до 1,1 %. Для достижения благоприятных результатов необходимо этих больных оперировать в специализированных отделениях, хирурги которых имеют значительный опыт лечения эхинококкоза печени и его осложнений.
Литература
Читайте также:


