Паразитарные кисты поджелудочной железы
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.

Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.

Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы:
Киста поджелудочной железы – это полостное образование, внутри которого содержится панкреатическая жидкость. В кистозных капсулах клетки панкреаса (поджелудочной железы) погибают и замещаются фиброзными тканями. Образования представляют серьезную опасность для жизни человека, поскольку склонны к перерождению в злокачественные опухоли. От кистообразования не застрахованы как взрослые мужчины и женщины, так и дети.
Механизм развития и причины кисты поджелудочной железы
Поджелудочная железа активно участвует в процессах расщепления и усвояемости углеводов, жиров, белков. Структурные особенности органа располагают к формированию кистозных образований, которые являются последствием как врожденными аномалиями строения и функционирования поджелудочной, так и вторичными факторами.
Механизм развития базируется на разрушении тканей железы и их последующем замещении. Погибшие клетки скапливаются в слоях панкреаса, организм ограничивает пораженную область от здоровых тканей, в результате чего образуется капсула. Образованная кистозная полость сформирована из соединительных тканей (фиброзных), заполнена секреторной жидкостью.
К основным причинам образования кисты на панкреасе относятся:
- Нарушение оттока секрета из-за закупорки протоков. Патологическое состояние обусловлено врожденной аномалией;
- Развитие панкреатитов разного характера (хронические, алкогольные, острые патологии);
- Камнеобразование;
- Панкреонекроз, тяжелое заболевание, являющееся осложнением панкреатита в острой форме;
- Травмы, повреждения, ушибы железы;
- Патологии эндокринной системы: диабет, ожирение;
- Паразитарные инфекции.
Классификация кисты поджелудочной железы
По месту локализации новообразования подразделяются на кисту головки, хвоста и тела органа.
Киста на головке поджелудочной железы – это образование, представляющее собой полость с секреторной жидкостью. Подобное образование встречается нечасто. Патология негативно воздействует на функционирование железы, угнетает выработку гормонов и белковых ферментов. При ее разрастании возможно сдавливание двенадцатиперстной кишки. Образование головки органа проявляется болями и дискомфортом, за счет давления на близлежащие ткани и органы.
Данный вид образований локализуется в конце (хвосте) органа. Особенности его расположение позволяют не оказывать негативного влияния на окружающие ткани и органы. В большинстве случаев, кисты данной локализации возникают как следствие хронического панкреатита. Постнекротическая киста поджелудочной железы, сформированная в хвосте органа, представляет собой скопление секреторной жидкости, ограниченное стенками капсулы из соединительной ткани.
Образования классифицируются по другим критериям:
- Характер возникновения. Данный критерий позволяет разделить образования на истинные и ложные. Истинные новообразования, представляют собой врожденные кисты, сформированные в результате аномалий развития органа в эмбриональный период. В большинстве случаев, данный вид образований не склонен к росту. Истинные образования заполнены секретом, выстланы эпителиальными клетками.
Ложные кисты формируются в результате перенесенных заболеваний. В большинстве случаев (до 90%), данный вид образований является следствием панкреонекроза или панкреатита. В результате развития данных патологий ткани железы разрушаются. Пораженный участок ограждается от здоровых тканей формированием капсулы из фиброзной ткани.
Ретенциозная киста на поджелудочной железе формируется в результате закупорки протока. Данный вид образований склонен к росту. Ретенциозные образования могут лопнуть вследствие воздействия различных факторов.
Паразитарные кисты в большинстве случаев образуются при попадании в организм личинок паразитов (эхинококк, описторх). Данный вид образований является очень опасным, склонен к стремительному разрастанию, негативному воздействию на окружающие ткани и органы;
- Течение патологии. Образования подразделяются на осложненные (при возникновении свищей, гноя, перфорации, крови), неосложненные;
- Атлантская классификация (разделение кист, являющимися результатом острого панкреатита):
- Острая форма – образования возникают стремительно, кистозными полостями могут служить протоки органа. Структура кисты не четкая;
- Хронические или подострые – образования формируются из острой формы;
- Гнойное воспаление кистозного образования – абсцесс, полость кисты заполняется гнойным содержимым.
Симптомы кисты поджелудочной железы
Нередко формирование развивается бессимптомно. Возникновение симптомов кисты поджелудочной железы обусловлено размерами образования, происхождением, местом локализации. В случаях формирования единичных структур, размер которых не достигает 5см, выраженной симптоматики не присутствует – образования не оказывают давления на соседние органы, протоки, не ущемляются нервные окончания. Пациент не испытывает дискомфорта и болезненных ощущений.
Развитие образования, увеличение в размерах дает выраженные проявления. Основным признаком крупного кистозного новообразования является болевой синдром. По его характеру можно выявить степень поражения:
- В случаях развития ложных кист, вследствие панкреатита возникает интенсивный, резкий болевой синдром. Боль распространяется на левый бок и поясничную область;
- Мучительные и невыносимые боли, возникшие спонтанно, могут сигнализировать об остром нагноении образования, разрыв кистозной полости. Данное состояние в большинстве случаев сопровождается повышением температурных показателей;
- Жгучая боль иррадиирующая в область спины свидетельствует о крупной кисте, которая сдавливает солнечное сплетение.
Сопутствующими болевому синдрому симптомами являются:
- Приступы тошноты и рвотных позывов;
- Нарушения состава каловых масс: стеаторея (капли жира в стуле), изменение цвета (становится более светлым);
- Изменение цвета мочи – потемнение;
- Пониженный аппетит;
- Расстройства пищеварения, в результате которого плохо усваиваются необходимые организму элементы, ограничивается поступление питательных веществ, снижается вес;
- Наблюдается повышение температуры.
Развитие кистозных образований в железе чревато тяжелыми последствиями. Опасность кисты поджелудочной железы заключается в ее склонности к перерождению в злокачественную опухоль. Онкозаболевание поджелудочной железы – тяжелое состояние, практически не поддающееся лечению. Оно характеризуется стремительным развитием и обширным распространением метастаз.
Доброкачественные образования опасны возможностью разрыва с последующим развитием перитонита.
Одним из тяжелых осложнений является образование свищей. Появление свищевых ходов, сообщающихся с другими органами, внешней средой значительно повышает риск инфицирования и развития обширных бактериальных поражений.
Крупные кистозные структуры сдавливают сосуды, протоки органа, оказывают давление на близлежащие органы брюшной полости. Негативное влияние кист приводит к ряду тяжелых последствий:
- Развитие болезни Госпела (желтухи). Данную патологию провоцируют образования, локализованные в головке железы;
- Сдавливание воротной вены, что приводит к выраженной отечности, тяжести и болезненности нижних конечностей;
- Дизурические явления, возникающие за счет давления на область мочевыделительной системы. Появляются боль и рези во время процесса мочеиспускания, частые позывы, возможно возникновение неудержания мочи, энуреза;
- Кишечная непроходимость. Патологическое состояние обусловлено сдавливанием кишечных петель. Данное явление возникает нечасто и является следствием крупных кист поджелудочной.
Диагностическое обследование
Диагностирование кистообразований поджелудочной железы включает посещение гастроэнтеролога. Врач проводит осмотр, пальпируя брюшную область. Ощупывание данной области позволяет определить округлое образование плотно-эластической консистенции с четкими границами. Специалист опрашивает пациента, особое внимание уделяя следующим критериям: возраст, наличие хронических заболеваний, вредные привычки, образ жизни.
Подтвердить диагноз помогают методы инструментально-лабораторной диагностики:
- Лабораторные анализы: изучение крови, биохимия. Наличие кистозных образований отразят сдвиги в СОЭ (скорость оседания эритроцитов), увеличенный билирубин, повышенная активизация щелочной фосфотазы, увеличенное количество лейкоцитов. Воспалительные процессы в кистозных полостях отражает наличие лейкоцитов и общего белка в моче;
- Инструментальные методы:
- Ультразвуковое обследование, которое позволяет определить размеры образований, место локализации, степень кистозного поражения, возникшие осложнения;
- Магнитно-резонансная томография (МРТ) детально выявляет структурные особенности кистозных образований, размеры, степень воздействия на близлежащие ткани и структуры;
- Эндоскопическая холангиопанкретография, представляет собой высокоточный метод исследования, который детально позволяет изучить структуру кисты, особенности ее строения, воздействие на окружающие ткани, связь с протоками;
- Радионуклидная визуализация (сцинтиграфия). Метод применяется в качестве дополнительного способа исследования для уточнения места локализации образования поджелудочной железе;
- Общая рентгенограмма брюшной полости применяется для определения границ кистозных образований;
- Биопсия. Исследование проводится в случае уточнения характера внутреннего содержимого образований. Обследование позволяет выявить раковые клетки. Биопсия проводится во время компьютерной томографии или под контролем эхографии. Данный вид обследования позволяет точно дифференцировать кистозные образования, определить злокачественные опухоли, предотвратить развитие нетипичных клеток.
Лечение кисты поджелудочной железы
Лечение кисты поджелудочной железы проводится хирургическим методом, поскольку медикаментозная терапия не является эффективной. Проведение операции не является необходимым, если кистозное образование единичное и доброкачественное, имеет небольшой размер (до 5см), киста не оказывает негативного влияния на близлежащие ткани и органы, не характеризуется выраженной симптоматикой. Злокачественные кисты подлежат обязательному хирургическому удалению.
К основным типам операций на кисте поджелудочной железы относятся:
- Резекция – удаление кистозных образований;
- Дренирование новообразования (внутреннее и наружное);
- Лапароскопический метод.
Резекция предполагает удаление кистозной полости и прилегающие участки поджелудочной.
Внутреннее дренирование кисты поджелудочной железы проводится через место соединения тела кисты и желудком, тонкой или двенадцатиперстной кишкой. Данный вид хирургического вмешательства является безопасным методом, с минимальной вероятностью рецидивов. Наружное дренирование проводится при осложненном кистозном образовании.
Лапароскопия является наиболее щадящим методом: операционные разрезы минимальны, максимально быстрый реабилитационный срок. Данный вид хирургического воздействия используется для удаления крупных единичных образований.
Особую роль при формировании кист в поджелудочной железе играет диетотерапия, помогающая значительно уменьшить риск рецидивов, поддержать нормальное функционирование органа.
Что есть при кисте поджелудочной железы? Необходимо отдавать предпочтение следующим блюдам:
- Легкие супы из овощей приправленные ложкой нежирной сметаны;
- Нежирные мясные супы-пюре, с гречкой, овсянкой, рисом, вермишелью, морковью;
- Нежирная отварная или заливная рыба;
- Запеченные в духовке или протертые сладкие фрукты и овощи;
- Пить предпочтительнее настои из шиповника, некрепкие чаи с молоком. Свежеприготовленные соки необходимо разбавлять водой (1:2);
- Овсяные, гречневые, рисовые каши на воде;
- Вареные яйца или омлеты на пару;
- Мясные блюда из диетических сортов: крольчатина, курица, индейка, телятина. Мясо готовится на пару или отварным способом;
- Маложирная молочная продукция;
- Подсушенный черный или белый хлеб.
Лечение кисты поджелудочной железы народными средствами должно проводиться после согласования с лечащим врачом. К наиболее эффективным рецептам относятся:
- Травяной отвар из 3 составляющих. Календула, тысячелистник и чистотел смешивают в равных долях. Чайную ложку сырья заливают стаканом крутого кипятка. Отвар настаивается 2 часа, процеживается, принимается внутрь перед приемом пищи;
- Настой из 5 ингредиентов. Необходимы: листья земляники, брусники, черники, фасолевые створки, кукурузные рыльца. Все компоненты смешиваются в одинаковых долях. Столовая ложка сырья заливается стаканом кипятка. Отвар настаивается всю ночь, затем процеживается. Настой принимается внутрь перед едой в течение 2-х недель.
В народных рецептах используются травы, обладающие успокоительным, обезболивающим, противовоспалительным действием, снимающие спазмы и помогающие тканям поджелудочной железы восстановиться быстрее.
Прогноз и профилактика кисты поджелудочной железы
Прогноз напрямую зависит от первопричины, спровоцировавшей развитие патологии, своевременности и адекватности лечения. Для кистообразований характерен высокий риск осложнений, в том числе онкологических. После проведения резекции велика вероятность рецидивов, роста новых образований.
Нормальную продолжительность жизни обеспечивает четкое соблюдение врачебных рекомендаций, контроль за состояние щитовидной железы, потребление необходимых веществ и ферментов.
Для предотвращения рецидива, поддержания состояния, не нарушающего качество жизни, необходимо:
- Следовать правилам диетотерапии при кисте поджелудочной;
- Избавиться от вредных привычек (употребление алкоголя, табакокурение);
- Проходить регулярные осмотры у гастроэнтеролога.
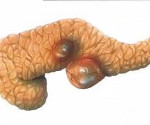
Эхинококкоз поджелудочной железы – это одна из форм гельминтоза, которая вызывается личинками цепня эхинококка и приводит к образованию паразитарных кист в поджелудочной железе. Заболевание проявляется дискомфортом и болью в эпигастрии, тошнотой, нарушением стула. При сдавлении панкреатических протоков и желчного пузыря возникает иктеричность кожи и склер, обесцвечивание кала, темная окраска мочи. Диагностика основывается на данных серологических тестов, физикального осмотра, УЗИ, КТ, эндосонографии поджелудочной железы. В лечении, наряду с противопаразитарными препаратами, применяют частичное удаление железы с эхинококковым пузырем, закрытую эхинококкэктомию и марсупиализацию кисты.
МКБ-10
Общие сведения
Эхинококкоз поджелудочной железы – заболевание, обусловленное проникновением и паразитированием ленточного червя Echinococcus с формированием в паренхиме органа одной или нескольких кистозных полостей. Изолированное поражение железы встречается редко, чаще оно сочетается с паразитарной инвазией других органов. Распространённость эхинококкоза панкреас составляет 0,25-2 % среди всех заболеваний, вызванных эхинококком. Патология чаще встречается в странах с пастбищным скотоводством, особенно там, где используют собак для охраны животных (Уругвай, Аргентина, Ливия, Австралия). В РФ эхинококкоз регистрируется преимущественно в районах овцеводства (Урал, Поволжье, Северный Кавказ и др.).

Причины
Передача инфекции человеку происходит от окончательного хозяина (собак, волков, шакалов и др.). Личинки эхинококка (лавроцисты), находящиеся в тонком кишечнике животных, с испражнениями попадают в окружающую среду. Инфицирование людей происходит алиментарным (при использовании в пищу плохо обработанных фруктов, овощей, воды) или контактным способом (во время сбора грибов, ягод, разделки туш или при контакте с зараженными животными).
Яйца биогельминта попадают в ЖКТ человека, где теряют свои оболочки, превращаются в зародышей и всасываются в кровь. При этом человек выступает промежуточным хозяином личиночной стадии паразита, не выделяет лавроцисты эхинококка и не является источником инфекции. В группу повышенного риска заболеваемости эхинококкозом входят люди, чьи профессии и занятия связаны со скотоводством и животноводством (охотники, пастухи, мясники и др.). Известны случаи передачи заболевания от матери плоду плацентарным путем.
Патогенез
Зародыши эхинококка, попав в сосудистое русло, по системе портальной вены проникают в печень. Преодолев печеночный барьер, они направляются по малому кругу кровообращения к легким. Из лёгочных вен паразиты поступают в левое предсердие и затем по большому кругу проникают в поджелудочную железу. Осев в железе, биогельминт видоизменяется и принимает форму двухслойного однокамерного пузыря, полость которого заполнена прозрачной жидкостью со свободно плавающими дочерними пузырьками. Паразитарное образование постепенно растет и может увеличиваться до огромных размеров (20-30 см).
Патогенез эхинококкоза обусловлен сенсибилизирующим и механическим воздействием растущей личинки. Паразитарная киста, увеличиваясь в размерах, сдавливает окружающие ткани, вызывая нарушение кровоснабжения поджелудочной железы, дисфункцию и постепенную атрофию органа. Сенсибилизирующее влияние характеризуется накоплением в организме продуктов жизнедеятельности эхинококка и развитием аллергической реакции немедленного или замедленного типа, которая может проявляться зудом, сыпью или анафилактическим шоком.
Классификация
Кисты эхинококка могут быть одиночными или множественными. По величине различают мелкие (до 5 см), средние (до 10 см) и крупные (более 10 см) паразитарные пузыри. По характеру течения патологического процесса в клинической гастроэнтерологии выделяют 2 варианта эхинококкоза поджелудочной железы:
- Гидатидный (пузырный). Возбудителем данной формы является E. granulosus. Гидатидная киста имеет однокамерное строение. Растет быстро, сдавливая ткани поджелудочной железы и вызывая ее дистрофические изменения. Данная форма характерна для стран Средиземноморья, Центральной Азии, Северного Кавказа, Латинской Америки.
- Альвеолярный (альвеококкоз). Вызывается E. multiocularis. Альвеококковые кисты увеличиваются медленно, имеют многокамерное строение, толстостенную оболочку. Заболевание характеризуется злокачественным течением и склонностью к инфильтрирующему прорастанию в ткани и кровеносные сосуды железы. Данная форма эхинококкоза чаще регистрируется в Сибири и на Дальнем Востоке.
Симптомы
Клинические проявления заболевания зависят от размеров, расположения паразитарной кисты и степени компрессии тканей органа. Наиболее частой локализацией эхинококкоза является головка железы. В этом случае возникает сдавление главного панкреатического или общего желчного протоков с развитием механической желтухи. Пациенты предъявляют жалобы на интенсивные боли в верхней части живота, тошноту, рвоту, желтушность кожных покровов и слизистых оболочек, обесцвечивание кала и темный цвет мочи. При частичной обструкции протоков развивается хронический панкреатит, который протекает с периодами обострения и клинической ремиссии.
При локализации кист в теле и хвосте железы возникают симптомы панкреатита различной интенсивности: пациенты отмечают давящие боли в районе эпигастрия, усиливающиеся при физической нагрузке, снижение массы тела, дискомфорт в животе, тошноту, расстройство стула. При больших размерах кисты во время пальпации живота определяется округлое опухолевидное образование в эпигастральной области. Токсическое действие эхинококка может вызывать аллергические реакции (сыпь, кожный зуд), головные боли, повышение температуры тела до фебрильных значений, озноб, общую слабость.
Осложнения
Одним из частых осложнений эхинококкоза поджелудочной железы является инфицирование паразитарного пузыря с образованием абсцесса. Прорыв абсцесса поджелудочной железы приводит к проникновению содержимого нагноившейся кисты в полость живота с развитием перитонита. Спонтанный разрыв эхинококкового пузыря в результате удара, падения, резкой физической нагрузки сопровождается распространением личинок в другие органы с образованием множественных очагов эхинококкоза. Помимо этого, при разрыве кисты возникает тяжелая аллергическая реакция вплоть до анафилаксии. Обструкция панкреатического и желчного протоков может привести к холангиту, а длительное сдавление структур железы - к развитию панкреонекроза.
Диагностика
Эхинококкоз панкреас является редким и трудно диагностируемым заболеванием, которое вызывает интерес у врачей различных специальностей (эпидемиологов, хирургов, гастроэнтерологов и др.). Для верификации диагноза проводятся следующие обследования:
- Осмотр гастроэнтеролога. При сборе анамнеза специалист отмечает нетипичное течение панкреатита, обращает внимание на обострения, не связанные с погрешностями в диете и злоупотреблением алкоголем. При расспросе важную роль играет эпидемиологический анамнез и пребывание больного в эндемичных районах.
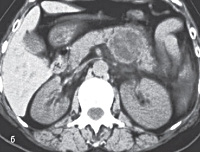
- УЗИ поджелудочной железы. Позволяет определить наличие и локализацию кисты, кальцификацию ее стенок. Для дифференциальной диагностики при отсутствии четкой визуализации образования, повышенном газообразовании в кишечнике и большой толщине жировой прослойки проводят эндоскопическую ультрасонографию (ЭУС). Данный метод дает высокую четкость изображения и позволяет увидеть самые недоступные участки органа.
- КТ поджелудочной железы. С помощью томографии определяют точные размеры эхинококкового пузыря, его расположение по отношению к смежным анатомическим структурам. В ходе исследования визуализируется плотная кальцинированная оболочка и мембраны дочерних пузырьков.
- Лабораторные исследования. В ОАК определяется стойкая эозинофилия, лейкоцитоз, ускорение СОЭ. Отмечается положительная реакция Каццони. Серологические реакции (РНГА, ИФА) позволяют выявить в крови антитела к эхинококку.
Тонкоигольная биопсия кисты с цитологическим исследованием проводится редко ввиду высокого риска распространения инфекции по пункционному каналу. Эхинококкоз следует дифференцировать с абсцессом, доброкачественными и злокачественными опухолями поджелудочной железы, кистами непаразитарной этиологии.
Лечение эхинококкоза поджелудочной железы
Наиболее эффективным методом лечения является оперативное вмешательство. Хирургические манипуляции направлены на удаление всех структур кисты, предупреждение диссеминации эхинококка и развития осложнений. При эхинококкозе хвоста поджелудочной железы проводят дистальную резекцию органа вместе с пузырем. При локализации кисты в хвосте или теле и отсутствии сращений с окружающими тканями выполняют закрытую эхинококкэктомию.
Для предотвращения обсеменения брюшной полости на начальном этапе данной операции осуществляется уничтожение сколексов эхинококка и дренирование содержимого пузыря. Для этого в полость кисты тонкой иглой вводят токсичный для эхинококка раствор. Затем осторожно производят эвакуацию содержимого кисты с последующим промыванием полости пузыря гипертоническим раствором NaCL. После полной аспирации пузырной жидкости интенсивно обрабатывают брюшную полость в зоне вмешательства антисептическими средствами.
В отдельных случаях осуществляют марсупиализацию кисты - частичное удаление одной из стенок пузыря и последующее подшивание ее к париетальной брюшине. Для профилактики рецидивов в послеоперационном периоде, а также при небольших размерах паразитарного образования и невозможности выполнения операции (тяжелое состояние пациента, возраст) назначают противопаразитарную терапию.
Прогноз и профилактика
При своевременном обнаружении и лечении эхинококкоза прогноз благоприятный. Инфильтрирующий рост, большие размеры паразитарной кисты, развившиеся осложнения (разрыв, абсцесс кисты) могут являться причиной жизнеугрожающих состояний (анафилаксия, перитонит) вплоть до смертельного исхода.
С целью предупреждения заражения рекомендуется соблюдать правила индивидуальной гигиены (мыть руки, овощи и фрукты перед приемом пищи), применять средства защиты при работе со шкурами и мясом животных. Программы профилактики эхинококкоза включают дегельминтацию домашних животных и бродячих собак, соблюдение санитарных норм на скотобойнях, регулярное обследование на эхинококкоз лиц, входящих в группу риска (охотники, работники мясокомбинатов и др.).
Читайте также:


