Кишечная палочка образует споры
Глава 18. Эшерихии - Л. Б. Богоявленская, Ф. К. Черкес
Этот род представлен только одним видом бактерий - Е. coli, но объединяет множество вариантов. Разновидности кишечной палочки отличаются по биологическим свойствам, у них могут быть разные наборы ферментов (биовары) и разная антигенная структура (серовары).
Кишечная палочка впервые выделена в 1888 г. Эшерихом из испражнений человека и названа по его имени.
Естественным местом обитания E. coli является кишечник человека. Кишечная палочка - представитель нормальной микрофлоры кишечника.
В процессе жизнедеятельности E. coli вырабатывает ферменты, способствующие пищеварению (например, расщепляющие клетчатку), синтезирует некоторые витамины (например, витамины группы В). Кроме того, эти бактерии проявляют антагонистическое действие в отношении патогенных микроорганизмов, таких как возбудители Дизентерии, брюшного тифа, токсикоинфекций. Отсутствие кишечной палочки в толстом кишечнике ведет к тяжелому заболеванию - дисбактериозу. При этом нарушается нормальный состав микрофлоры кишечника, развиваются протей, кокковая флора, грибы и т. п.
При снижении устойчивости организма (голодании, переутомлении и т. п.) эшерихии могут проникнуть в Другие органы и ткани и стать причиной тяжелых патологических процессов. Таким образом, можно считать, что эшерихии - типичные условно-патогенные микроорганизмы: в обычных условиях они являются сапрофитами, а ПРИ изменении условий вызывают заболевания.
Выделяясь с фекалиями, кишечная палочка попадает во внешнюю среду. Обнаружение E. coli в почве, воде и на других объектах свидетельствует об их фекальном загрязнении, а определение количества E. coli (коли-титр, коли-индекс) характеризует санитарное состояние объекта (см. "Санитарная микробиология").
Морфология. E. coli - короткие, в среднем 0,5-3,0 × 0,5-0,8 мкм палочки. Грамотрицательны. В большинстве случаев они подвижны, перитрихи. Однако некоторые варианты кишечной палочки неподвижны. Многие штаммы образуют капсулу. Спор не образуют.
Культивирование. Кишечная палочка - факультативный анаэроб. Хорошо растет на простых питательных средах при 37° С и рН среды 7,2-7,8. Штаммы E. coli, выделенные из кишечника человека и животных, развиваются и при 43-45° С, а кишечные палочки холоднокровных при этих условиях не размножаются. Это различие в свойствах E. coli разного происхождения используют для определения санитарного состояния объекта, так как только обнаружение E. coli теплокровных свидетельствует о санитарном неблагополучии.
На МПА кишечная палочка образует мутноватые, слегка выпуклые влажные колонии с ровным краем. На МПБ дает равномерное помутнение. Культуры, имеющие капсулу, растут в виде слизистых колоний.
Для идентификации эшерихий используют дифференциально-диагностические среды: Эндо и агар с эозинметиленовым синим (ЭМС). На среде Эндо кишечная палочка растет в виде малиново-красных колоний с металлическим блеском или без него. На среде ЭМС - в виде темно-фиолетовых колоний.
Ферментативные свойства. E. coli обладают значительной ферментативной активностью. Расщепляют лактозу, глюкозу, маннит, мальтозу, сахарозу и другие углеводы и спирты с образованием кислоты и газа. Лротеолитические свойства: образуют индол. Желатин не расщепляют. Отдельные биовары не ферментируют лактозу и сахарозу (табл. 29).
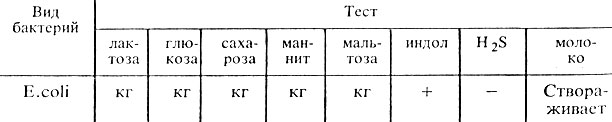
Таблица 29. Ферментативные свойства эшерихий
Примечание, кг - образование кислоты и газа; + наличие признака; - отсутствие признака.
Токсигенность. Эшерихий обладают эндотоксином (лиггополисахарид).
Антигенная структура. Эшерихий различаются по антигенной структуре микробной клетки, что положено в основу классификации бактерий этого рода. Различают три типа антигенов эшерихий: О-антиген (соматический), К-антиген (капсульный) и Н-антиген (жгутиковый). Термостабильный О-антиген является липополисахариднопротеиновым комплексом и расположен в клеточной стенке бактерий. О-антиген определяет принадлежность культуры к серологической группе. Описано более 170 таких групп. Некоторые компоненты О-антигена являются общими для разных О-групп эшерихий, а иногда и других энтеробактерий (шигелл, сальмонелл и др.). К-антигены эшерихий различны: А, В, L и М. Антигены А и М - термостабильны, В и L - термолабильны. К-антиген расположен в микробной клетке более поверхностно, чем О-антиген, и поэтому в его присутствии реакция агглютинации живой культуры с О-сывороткой не происходит. Для выявления О-антигена культуру прогревают в течение часа при 100° С: К-антиген при прогревании разрушается, а О-антиген становится способным вступать во взаимодействие с сывороткой. Установлено, что у эшерихий имеется около 100 типов К-антигенов, в основном типа В-антигенов (термолабильных). Н-антиген имеется только у подвижных штаммов, так как он связан с жгутиками. У эшерихий известно более 50 типов Н-антигена. Определение Н-антигена позволяет установить серовариант выделенной культуры (рис. 40).
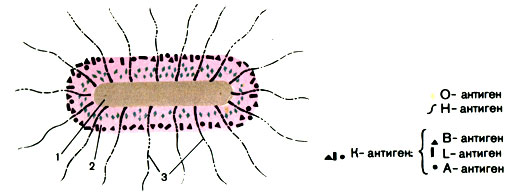
Рис. 40. Антигенная структура энтеропатогенной кишечной палочки. 1 - цитоплазма; 2 - клеточная стенка; 3 - жгутики
Характеристику антигенного состава выделенной культуры эшерихий дают на основании результатов реакции агглютинации с сыворотками, содержащими О-, К- и Н-антитела. При этом определяют, какие антигены имеются в культуре, а их сочетание характеризует антигенную формулу выделенной культуры, т. е. ее серовариант. В табл.30 представлены примеры антигенной структуры некоторых серовариантов E. coli, у которых К-антигены являются В-антигенами.
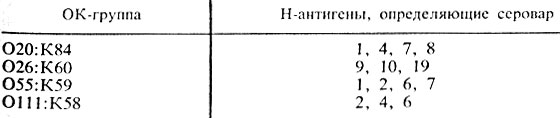
Таблица 30. Антигенная структура эшерихий
Если культура агглютинируется ОК-сывороткой ОП1:К58 (В4) и Н-сывороткой "6", то значит выделен серовариант E. coli О111:В4:Н6; если отмечена реакция агглютинации с ОК-сывороткой О26:К60 (В6) и с Н-сывороткой "11" - выделена культура E. coli 026:В6:Н11 и т. п.
Кроме определения сероварианта E. coli, можно определить и фаговар выделенной культуры. Имеются наборы бактериофагов, которые лизируют эшерихии отдельных серогрупп. По лизису культуры одним из фагов устанавливают ее фаговар. Определение фаговаров имеет эпидемиологическое значение.
Антагонистическое действие E. coli, их способность подавлять рост гнилостных и патогенных бактерий используют для создания бактерийных препаратов для лечения дисбактериоза и различных заболеваний кишечника (колибактерин, бификол).
Устойчивость к факторам окружающей среды. E. coli довольно устойчивы. При 55° С они погибают в течение часа, при 60° С - за 15 мин. В почве и воде сохраняются до 2-3 мес, в молоке не только сохраняются, но и размножаются. Растворы дезинфицирующих веществ (3% хлорамин, раствор сулемы 1:1000 и др.) убивают их за 20-30 мин. Особенно чувствительны E. coli к действию бриллиантового зеленого.
Восприимчивость животных. Эшерихии отдельных серогрупп патогенны для различных животных и вызывают у них заболевания желудочно-кишечного тракта. Из лабораторных животных наиболее чувствительны к E. coli морские свинки, кролики, белые мыши. В зависимости от способа введения культура кишечной палочки вызывает различные патологические процессы: воспаление и абсцесс при подкожных инъекциях, перитонит и сепсис - при внутрибрюшинном и внутривенном введении.
Источники инфекции. Больной человек. При этом бактерии проникают в организм из внешней среды (экзогенная инфекция). Кишечная палочка может также вызвать развитие патологического процесса "изнутри" (эндогенная инфекция).
Пути передачи. Основной путь передачи при экзогенной форме инфекции - контактно-бытовой (непрямой контакт). Возбудители могут быть перенесены на грязных руках, через посуду, игрушки, белье, пищу, мух.
Патогенез. Заболевания, вызываемые эшерихиями, называют эшерихиозами. Развитие эшерихиозов зависит от пути внедрения возбудителя в организм и от серогруппы, к которой принадлежит возбудитель. При проникновении бактерий через рот могут возникнуть кишечные заболевания детей и взрослых. Некоторые О-группы эшерихии (серовары) наиболее часто являются возбудителями заболеваний человека. Такие бактерии называют энтеропатогенными кишечными палочками (ЭПКП). В настоящее время известно много вариантов ЭПКП, обусловливающих разное течение эшерихиозов. Различают несколько групп ЭКПК:
группа I - возбудители колиэнтерита у детей раннего возраста (серогруппы О111, О26, О55, О86 и др.);
группа II - возбудители дизентериеподобных заболеваний у детей и взрослых (О25, О124, О143, О144 и др.);
группа III - возбудители холероподобных заболеваний (О1, О5, О6, О78 и др.).
Попадая в пищевые продукты, кишечная палочка может в них размножаться. Употребление в пищу таких продуктов ведет к развитию пищевой токсикоинфекции.
Развитие эндогенной инфекции приводит к поражению различных органов: воспалению желчного пузыря (холецистит), мочевого пузыря (цистит), заражению крови (сепсис) и др.
Иммунитет. Иммунитет вырабатывается только в отношении одного сероварианта эшерихии - возбудителя данного заболевания. Многообразие эшерихии делает практически этот иммунитет недейственным. В развитии иммунного состояния при заболевании детей большое значение имеет образование IgM-антител, которые не проходят через плаценту, а значит не передаются от матери. IgA-антитела к эшерихиям передаются ребенку от матери с грудным молоком.
Профилактика. Соблюдение личной гигиены и санитарно-гигиенического режима. Специфическая профилактика отсутствует.
Лечение. Антибиотики: ампициллин, тетрациклин и др. В настоящее время выпускают колипротейный фаг, использование которого дает хорошие результаты.
1. Каковы основные признаки бактерий семейства кишечных?
2. Какие антигены имеются у эшерихии?
3. Какие лечебные препараты готовят из кишечных палочек?
Цель исследования: выделение и идентификация ЭПКП.
2. Рвотные массы.
При необходимости исследует отделяемое из носа и зева, гной из уха, кровь, мочу, кусочки органов трупа.
При возникновении очага заболеваний коли-энтеритом исследуют (по эпидемиологическим показаниям) пищевые продукты, смывы с рук обслуживающего персонала, игрушек и других предметов.

Способы сбора материала
Примечание. Чем раньше от начала заболевания исследуют испражнения, тем вероятнее возможность выделения возбудителя.

Первый день исследования
Вынимают из термостата засеянные накануне чашки и просматривают их в падающем или проходящем свете. При наличии малиново-красных колоний на среде Эндо (с металлическим блеском или без него) или фиолетовых на среде ЭМС ставят пробную реакцию агглютинации на стекле для дифференциации ЭПКП от других разновидностей эшерихий.
Для постановки пробной реакции агглютинации отбирают не менее 10 изолированных колоний, отмечая или нумеруя их на обратной стороне чашки; часть каждой намеченной колонии снимают петлей и агглютинируют в капле поливалентной сыворотки или иммуноглобулина. Испытывают только часть колонии, чтобы в случае положительной реакции агглютинации можно было из оставшейся части колонии выделить чистую культуру.
Типовые или поливалентные эшерихиозные сыворотки (или иммуноглобулины) изготовляют в производственных условиях. Поливалентные эшерихиозные ОК-сыворотки (или ОК-иммуноглобулины) содержат антитела к нескольким О- и К-антигенам эшерихий. С их помощью ориентировочно определяют принадлежность выделенной культуры к ЭПКП. Например, поливалентная сыворотка О26, О55, О111 позволяет выявить одноименные культуры эшерихий. Сыворотки разводят согласно указанию на этикетке.
В лаборатории можно приготовить смесь отдельных ОК-сывороток, соединяя не более 5 сывороток, чтобы разведение каждой было не выше 1:10.
Постановка пробной реакции агглютинации. На одно или два хорошо обезжиренных предметных стекла наносят 10 капель поливалентной сыворотки (или иммуноглобулина). В каждую каплю вносят часть намеченной колонии и растирают ее. Колонии, давшие реакцию агглютинации, отсевают в пробирки со скошенным агаром и ставят в термостат на 18-20 ч. Если ни одна из 10 колоний не дала реакции агглютинации, дают отрицательный ответ.
Вынимают из термостата посевы и просматривают их. На МПА энтеропатогенные кишечные палочки образуют обычно влажный, блестящий, сероватый налет, реже он бывает мутным. Выросшую на скошенном агаре культуру проверяют повторно в реакции агглютинации на стекле с поливалентными эшерихиозными сыворотками (или иммуноглобулинами). Если выделенная культура дает реакцию агглютинации с поливалентной сывороткой (иммуноглобулином), то ее агглютинируют с каждой типовой сывороткой (иммуноглобулином) раздельно в разведении 1:5 - 1:10. Агглютинация с живой культурой имеет ориентировочное значение.
Далее необходимо подтвердить принадлежность выделенной культуры к роду Эшерихия биологическими тестами. Для этого производят посев культуры на полужидкие среды Гисса с лактозой, глюкозой, маннитом, сахарозой, мальтозой и другими сахарами, а также на бульон или пептонную воду для определения образования индола и сероводорода. Для этого в пробирки под пробку опускают две индикаторные бумажки, смоченные реактивами, выявляющими образование этих веществ. Одна бумажка при наличии индола краснеет, другая при наличии сероводорода чернеет.
При ферментации Сахаров реакция среды становится кислой и цвет индикатора изменяется. Если, помимо кислоты, образуется газ, в среде появляются пузырьки. Одновременно определяют подвижность бактерий: делают посев в полужидкий (0,2%) агар уколом. Подвижные бактерии дают помутнение всей среды, неподвижные - растут только по уколу.
Для окончательной идентификации выделенной культуры ставят развернутую реакцию агглютинации с живой и гретой культурами: с живой - для определения К-антигена, с гретой - для определения О-антигена. Для постановки развернутой реакции агглютинации антиген готовят следующим образом: 3-5 мл изотонического раствора натрия хлорида смывают культуру со скошенного агара. Полученную суспензию разливают в две пробирки. Одну из них прогревают на водяной бане при 100° С в течение часа.
Развернутую реакцию агглютинации ставят в двух рядах пробирок. Сыворотку в обоих рядах разводят в соотношении 1:50 - 1:100 (в 1-й пробирке) до титра, указанного на этикетке ампулы с сывороткой. В первый ряд добавляют по 2 капли живой культуры, во второй - по 2 капли гретой культуры.
Пробирки встряхивают и помещают в термостат на 18-24 ч.
Производят учет изменений сред Гисса, регистрируют образование индола и сероводорода.
Большинство представителей эшерихий ферментирует углеводы с образованием кислоты и газа, расщепляет белковый питательный субстрат до образования индола.
Учет пробирочной реакции агглютинации проводят при помощи лупы или агглютиноскопа. Агглютинация с живой культурой крупнохлопчатая, с убитой - мелкозернистая. Реакцию считают положительной, если агглютинация с гретой культурой отмечается в разведении сыворотки не ниже половины титра сыворотки, а живая культура агглютинируется сывороткой, разведенной не менее чем 1:200. Играет роль и соотношение антител к гретой и живой культуре. Разведение сыворотки, в котором отмечается агглютинация с гретой культурой, должно превышать разведение сыворотки, в котором агглютинируется живая культура, не менее чем в 2 раза. В табл. 31 приведены различные варианты результата реакции агглютинации.
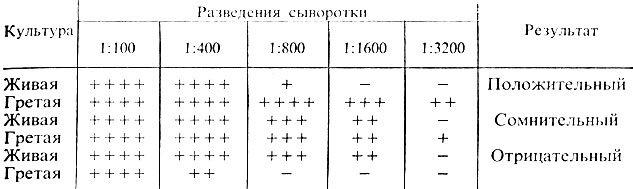
Таблица 31. Результаты реакции агглютинации с культурами эшерихий
Примечание. Возможны три варианта реакции: 1) гретая культура агглютинируется сывороткой в больших разведениях, чем живая, реакция - положительная; 2) живая и гретая культура дают агглютинацию в одинаковых разведениях сыворотки. Такой результат может свидетельствовать об отсутствии в культуре К-антигена; агглютинация живой и гретой культур вызвана О-антигеном. В этих случаях необходима повторная постановка реакции агглютинации; 3) агглютинация живой культуры при отсутствии агглютинации гретой позволяет дать отрицательный ответ. Очевидно, в культуре нет О-антигена, соответствующего O-антителам в сыворотке (рис. 41).
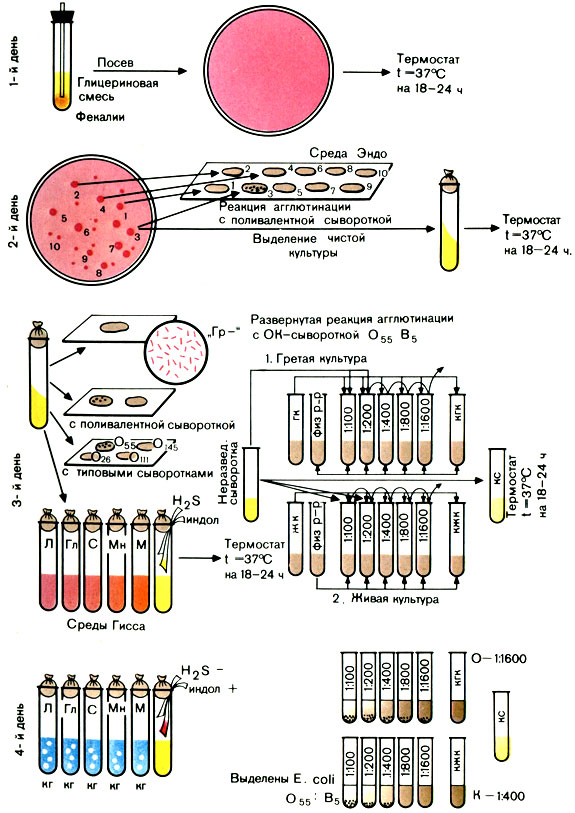
Рис. 41. Схема выделения и идентификации энтеропатогенных кишечных палочек
1. Какой материал исследуют для выделения эшерихий?
2. С помощью каких сывороток можно дифференцировать ЭПКП?
3. Для чего ставят развернутую реакцию агглютинации с живой и гретой культурами эшерихий?
1. Получите у преподавателя чашки Петри с засеянной на среде Эндо культурой и произведите пересев на пробирку со скошенным агаром.
2. Возьмите у преподавателя культуру ЭПКП на скошенном агаре, смойте изотоническим раствором натрия хлорида. Часть смыва прогрейте на водяной бане при 100° С. Разведите сыворотку в двух рядах пробирок и поставьте реакцию агглютинации описанным выше способом.
Дифференциальные среды Эндо и ЭМС служат для выращивания кишечных бактерий. Выпускаются в виде сухого порошка. Согласно указаниям на этикетке отвешивают определенное количество сухой среды, растворяют в соответствующем количестве воды, кипятят, помешивая, и разливают в стерильные чашки Петри.
В вашей приватной жизни безотносительная пустота? Нет постоянной девушки? Они соблазнительные шлюхи будут всемерно благоприятны возможности удовлетворить ваши половые надобности смазливыми способами.
Кишечная палочка (Escherichia coli) – условно-патогенная бактерия палочкообразной формы, которая обитает и развивается только в условиях отсутствия кислорода. Таким местом является кишечник человека. У нее есть патогенные и непатогенные разновидности, которые при нормальном количестве совершенно не вредят, а, наоборот, участвуют в синтезе витаминоподобных соединений. Патогенные микроорганизмы вызывают тяжелые заболевания, поэтому требуют лечения.
Способы заражения
Вспышки кишечной палочки имеют сезонный характер. Чаще эпидемии встречаются в летние месяцы. Основные пути инфицирования:
- орально-фекальный – после контакта с зараженной фекалиями водой и почвой, а также с овощами, которые на ней выросли;
- контактно-бытовой – от больного человека через предметы общего пользования (такой способ менее распространен, нежели первый);
- из воспаленных органов мочеполовой системы;
- передача escherichia coli от матери ребенку во время родов.
Последний способ передачи является самым опасным, с большим количеством осложнений. Иммунная система новорожденного ослаблена, поэтому организм не в состоянии бороться с E. Coli. Бактерия быстро размножается, поражает мозг, вызывая менингит.
Инкубационный период составляет 3-8 дней.
У новорожденных эшерихия коли бывает гемолитической и лактозонегативной. Повышение уровня первой разновидности должно вызвать опасение у врачей. Лактозонегативная палочка должна присутствовать в кишечнике, но ее норма составляет 10 5 . Превышение нормальных показателей приводит к появлению непереваренных частиц пищи в каловых массах, а также к чередованию запоров и диарей.
Основным источником заражения кишечной палочкой является крупный рогатый скот. Вместе с испражнениями животного выделяются бактерии, которые попадают в почву и водоемы. Мясо, прошедшее недостаточную тепловую обработку, а также непастеризованное молоко является источником заражения.
Предрасполагающие факторы для заражения – несоблюдение правил личной гигиены, снижение защитных свойств организма, неблагоприятная эпидемиологическая обстановка, посещение стран с высоким уровнем загрязнения воды и почвы.

Все бактерии группы кишечной палочки (БГКП) можно поделить на условно-патогенные и патогенные. Последних насчитывается более 100 штаммов. Именно они вызывают кишечные инфекции. Среди основных видов кишечных палочек можно отметить:
- Энтероинвазивные. Симптоматика инфекции схожа с дизентерией.
- Энтеропатогенные. Чаще заселяют тонкую кишку грудничков.
- Энтеротоксигенные. Вызывают болезни желудка, симптомы которых проходят на 3-5 сутки без медикаментозного лечения.
- Энтерогеморрагические. Сопровождается развитием колита и уремического синдрома, приводит к стремительному ухудшению самочувствия.
Все патогенные кишечные палочки могут вызвать инфекционные заболевания (эшерихиозы). Все E. Coli на протяжении длительного времени могут сохранять жизнедеятельность во внешней среде — в кале, воде и почве. Бактерию убивают некоторые химические соединения, а также воздействие температур выше 70 ˚С.
Симптомы
Общее ухудшение самочувствия и нарушение пищеварения – основные симптомы кишечной палочки. Кишечная инфекция может протекать по типу энтероколита, пищевого отравления, дизентерийной или холероподобной инфекции, геморрагического колита. Симптомы зависят от разновидности микроорганизмов, поэтому каждый класс нужно изучать более подробно.
Данный возбудитель вызывает тошноту, рвоту, боль в желудке, сильную диарею и высокую температуру тела. Каловые массы обильные водянистые. Чаще диагностируется такая форма эшерихиоза у детей до года.
Причиной возникновения эшерихиоза чаще становятся грязные руки, а также немытые овощи и фрукты. Кишечная палочка крепко прикрепляется к слизистой кишечника, поэтому симптоматика ярко выраженная.
Признаки:
- обильные водянистые испражнения;
- приступообразная боль в животе;
- тошнота и рвота;
- слабость;
- мышечная и суставная боль;
- повышение температуры тела.

Бактерии данной группы кишечной палочки приводят к наиболее тяжелым последствиям. Гемолитическая E. Coli сопровождается развитием острой гемолитической анемии, поскольку разрушаются кровяные тельца. Это может привести к смерти пациента, поэтому важно вовремя распознать заражение.
Симптомы:
- диарея с примесью крови;
- тошнота, рвота;
- отсутствие аппетита;
- слабость;
- головная боль;
- лихорадка, высокая температура тела;
- боль в желудке.
У детей бактерии данной группы кишечной палочки имеют особенности – вздутие живота, жидкий кал со слизью и частицами непереваренной пищи, срыгивания, рвота, повышение температуры тела, плаксивость и беспокойность.
Данная разновидность escherichia coli возникает у детей, пожилых людей и женщин после родов.
Симптомы всегда появляются внезапно и остро. Кроме разрушения кровяных телец, происходит поражение почечных канальцев и клубочков. Развивается ишемия сосудов почечных клубочков, а затем острая почечная недостаточность. В результате токсического воздействия появляется гемолитическая желтуха, кожный покров приобретает лимонно-желтый оттенок.
Бактерия данной группы кишечной палочки чаще встречается у детей, вызывая при этом такие симптомы:
- жидкий стул с примесью крови;
- боль внизу живота;
- слабость;
- отказ от еды;
- головную боль;
- повышение температуры тела.
Кишечная палочка и мочеполовая система
Кишечная палочка, попадая в органы мочевыделительной или половой системы, приводит к заболеваниям этих органов. Распространены болезни, вызванные E. Coli:
- цистит;
- пиелонефрит;
- уретрит, простатит, эпидидимит и орхит у мужчин;
- аднексит, вульвовагинит, эндометрит, кольпит у женщин;
- перитонит.
Эшерихия коли проникает из прямой кишки в уретру и мочевой пузырь восходящим путем. Есть предположения, что передается палочка половым путем от зараженного партнера.
Инфекционные болезни, вызванные кишечной палочкой, трудно поддаются лечению. Бактерия ослабляет местный иммунитет, из-за чего высока вероятность заражения гонококками, стафилококками и другими опасными микроорганизмами. Может развиться хламидиоз или гонорея.
Одновременно с мочеполовыми болезнями возможны осложнения со стороны пищеварительного тракта, например, пиелонефрит часто сопровождается острым панкреатитом.
Полезное видео о кишечной палочке
Какой врач лечит эшерихиоз?
Диагностикой и лечением эшерихиоза занимается инфекционист.
Норма кишечной палочки
Кишечная палочка – микроскопическая бактерия. Ее характеристика:
- грамотрицательный микроорганизм;
- размер всего 2х0,6 мкм;
- устойчива в окружающей среде;
- оптимальная рН 7,2-7,4;
- подходящая температура – 37 ˚С.
Непатогенные штаммы входят в состав микрофлоры здорового человека. В норме их число варьируется от 10 6 до 10 8 КОЕ/г. Ими заселяется кишечник в первые дни рождения младенца.
Если нормальное количество микроорганизмов превышено, то E. Coli. оказывают токсическое воздействие, поэтому нужно лечение.
Анализы
Основу обследования для постановки диагноза составляет лабораторная диагностика эшерихиозов. Она предполагает:
- анализ крови;
- анализ мочи и кала;
- копрограмма, кал на дисбактериоз;
- мазок из влагалища и уретры;
- анализ рвотных масс;
- анализ мочи на ацетон.

В результате полученных в ходе обследования данных можно судить о состоянии микрофлоры кишечника, тяжести интоксикации организма, а также определить вид и класс бактерий, их устойчивость к антибиотикам.
Если эшерихия коли обнаружена в крови, то это свидетельствует о тяжелом состоянии, которое может закончиться летальным исходом. Такие пациенты подлежат срочной госпитализации.
Лечение
Самостоятельно лечить кишечную палочку недопустимо. Симптомы эшерихиоза схожи с другими инфекционными заболеваниями, поэтому в домашних условиях невозможно подобрать адекватную терапию. Все медикаменты назначаются только после результатов бактериального посева. Лечение кишечной палочки возможно исключительно при помощи антибактериальных препаратов.
Основные медицинские мероприятия при escherichia coli:
- госпитализация (для маленьких детей и пациентов с обезвоживанием);
- постельный режим;
- медикаментозная терапия (антибиотики, пробиотики, детоксикационные средства, регидратация);
- диетическое питание (диета №4 при поражении кишечника и стол №7 при болезнях почек и мочеполовой системы).
Медикаментозная терапия в первую очередь направлена на предотвращение обезвоживания организма, сохранение жизненно важных функций и предупреждение осложнений со стороны ЖКТ и мочеполовой системы.
Лечение эшерихиоза при помощи медикаментов выглядит так:
- антибиотики цефалоспорина и фторхинолона – Левофлоксацин, Моксифлоксацин, Цефаприм, Цефазолин, Цефепим;
- бактериофаги (препараты, содержащие вирусы, которые убивают кишечную палочку) – Коли жидкий;
- пробиотики (обязательно при дисбактериозе) – Хилак форте, Линекс, Аципол, Энтерол;
- энтеросорбенты (для снятия симптомов интоксикации) – Смекта, Энтеросгель, Полисорб;
- регидратационные растворы (для профилактики обезвоживания, вызванного рвотой и диареей) – Трисоль, Регидрон;
- жаропонижающие препараты (при температуре выше 38 ˚С) – Парацетамол, Панадол, Ибупрофен.
Бактериофаги обладают выраженным терапевтическим эффектом. Они убивают возбудителя escherichia coli, поэтому выздоровление наступает быстрее, нежели при антибактериальной терапии.
Если кишечная палочка привела к развитию осложнения в виде менингита, пиелонефрита, холецистита или сепсиса, то обязательно применяются антибиотики цефалоспориновой группы, например, Цефуроксим.
Выраженное обезвоживание, которое сопровождается электролитными нарушениями лечится с помощью инфузионного введения растворов.
Антибактериальное лечение длится 5-7 дней. После выздоровления пациент должен 2-3 недели принимать пробиотики, например, Бифидумбактерин, а также соблюдать диету.
Профилактика
Все профилактические мероприятия эшерихия коли сводятся к следующим рекомендациям:
- соблюдать правила личной гигиены;
- тщательно мыть овощи и фрукты;
- соблюдать правила термической обработки мяса;
- не пить сырое молоко;
- приобретать мясные и молочные продукты только у проверенных продавцов с сертификатом качества на товар;
- укреплять иммунитет;
- регулярно проводить влажную уборку в доме.
При первых симптомах кишечной палочки необходимо немедленно посетить врача. После выздоровления нужно показаться доктору на 6-8 день, чтобы исключить появление рецидива.
Кишечная инфекция распространена среди взрослых и детей. Она не только сопровождается тяжелой симптоматикой, но и может привести к сильному обезвоживанию, нарушению важных функций организма, а также смерти пациента. Важно соблюдать профилактические меры и лечить кишечную палочку при первых проявлениях.
Кишечная палочка считается одним из самых распространенных бактерий. Область ее обитания – кишечник человека и некоторых животных. Считается, что после попадания в окружающую среду (бактерия выводится из организма вместе с каловыми массами), она может в течение длительного периода сохранять свою жизнеспособность даже под воздействием внешних факторов.

Бактерии рода кишечной палочки могут быть как безопасными для организма человека, так и патогенными, способными привести к развитию многочисленных заболеваний. Для этих патологий характерны свои ярко выраженные симптомы. При их появлении человеку необходимо срочно обратиться в медицинское учреждение, иначе недуг, вызванный возбудителем, может привести к развитию серьезных осложнений, жизненно-опасных для человека.
Характеристика микроорганизма
Кишечная палочка представляет собой бактерию рода Escherichia из семейства Enterobacteriaceae. Данный микроорганизм активно размножается в человеческом организме, в частности, в различных отделах кишечника. Попадая вместе с каловыми массами в окружающую среду, бактерия может на протяжении нескольких месяцев сохранять свою жизнеспособность. Активная микрофлора содержится в воде, почве, кале, а также в некоторых продуктах питания (особенно, в молоке, мясе).
Кишечную палочку принято разделять на непатогенную и патогенную. Представители нормальном микрофлоры, обитающие в кишечнике, оказывают ряд полезных для организма действий. Прежде всего, данные микроорганизмы нормализуют кишечную микрофлору, подавляя рост вредных бактерий. Кроме того, они синтезируют витамин К, необходимый для поддержания нормального процесса свертываемости крови и выполнения других важных функций в организме.
Некоторые из представителей данного вида способны выделять ферменты, расщепляющие лактозу. Однако, безопасными данные бактерии остаются лишь тогда, когда они находятся в полости кишечника. При проникновении в другие органы, непатогенная микрофлора может спровоцировать развитие воспаления.

Классификация и виды бактерий
Бактерии группы кишечной палочки могут быть безопасными и патогенными. В свою очередь, непатогенная микрофлора может быть лактозопозитивными (в большинстве случаев), то есть способными расщеплять лактозу, либо лактозонегативными, не имеющими такой способности.
Патогенные микроорганизмы принято разделять на следующие виды:
- Энтерогеморрагическая кишечная палочка – группа бактерий, приводящая к развитию диареи и кишечных кровотечений;
- Энтеропатогенная – бактерии данного вида негативно воздействуют на эпителиальный слой кишечника, разрушая его ворсинки. Результатом такого воздействия становится продолжительное нарушение стула и метаболических процессов;
- Энтероинвазивная – микроорганизмы внедряются в ткани кишечных стенок, что приводит к развитию выраженного очага воспаления.
Причины и пути передачи
Необходимо понимать, какие причины способствуют проникновению патогенной кишечной палочки в организм и ее активизации (размножению) в кишечнике. К числу таких причин относят:
- Нарушение микрофлоры кишечника, в частности, массовая гибель полезных микроорганизмов в результате заболеваний ЖКТ;
- Патологии поджелудочной железы;
- Воспаления в кишечнике;
- Длительное употребление антибактериальных препаратов (несмотря на то, что данная лекарственная группа предназначена именно для борьбы с патогенной микрофлорой, бесконтрольный прием антибиотиков может привести к обратной ситуации: бактерии приспосабливаются к действию лекарства и теряют чувствительность к его активным веществам. В результате этого происходит усиленный рост численности вредной микрофлоры);
- Несоблюдение правил личной гигиены;
- Употребление зараженных продуктов питания и воды.

Кишечная палочка, относящаяся к патогенному виду, попадает в организм человека различными способами:
- Через продукты питания. Например, если человек употребляет сырое молоко, мясо, не прошедшее должную термическую обработку, сырое молоко;
- Контактно – бытовой способ, например, при контакте с больным человеком (через немытые руки), при использовании зараженных вещей и предметов обихода;
- Родовой способ, когда бактерия передается новорожденному от больной матери;
- Половой. Во время полового акта кишечная палочка также может проникнуть в организм, хотя происходит это довольно редко.
Характерные симптомы
При активном развитии патогенной кишечной палочки в организме человека, появляются специфические симптомы, такие как потеря аппетита, диарея, тошнота и рвота, болезненные ощущения в различных отделах живота. При этом меняется структура, цвет и запах каловых масс. Кал становится более жидким, водянистым, может приобретать слизистую консистенцию. Цвет его становится более светлым, возможно появление в каловых массах кровянистых прожилок. Кал приобретает более резкий и неприятный запах.
У больного наблюдается обильное отхождение рвотных масс. При этом рвота приобретает специфический зеленый оттенок и резкий запах. У пациента отмечается выраженная слабость, отсутствие работоспособности, головокружения. В тяжелых случаях развивается нарушение жидкостного баланса организма со всеми характерными для данного состояния симптомами (бледность, сухость эпидермиса и наружных слизистых оболочек, слабость, постоянная жажда).
Стадии и проявления
Клинические признаки развития опасных заболеваний, возбудителем которых является кишечная палочка патогенного типа, зависят от давности проникновения болезнетворной микрофлоры в кишечник, а также от количества бактерий и продуктов жизнедеятельности, выделяемых ими. В соответствии с этими параметрами, выделяют 3 стадии развития патологического процесса. Для каждой из них характерен свой набор признаков.
| Этап | Проявления и симптомы |
| Начальная стадия патологии, когда в организме человека наблюдается незначительное количество патогенной микрофлоры. | Симптомы и проявления патологического процесса носят умеренный характер. Больного беспокоит периодически появляющаяся слабость, умеренная диарея (или запор), чувство распирания в животе, возникающее через некоторое время после приема пищи. |
| Этап развития, во время которого увеличивается рост численности патогенных микроорганизмов, полезные бактерии, напротив, начинают отмирать. | Возникает выраженное расстройство желудка, сопровождающееся обильным выделением каловых масс, которые теперь имеют водянистую или слизистую консистенцию. Во время акта дефекации пациент испытывает тянущую боль внизу живота. Усиливается рвота. Пациент теряет аппетит, его самочувствие ухудшается в значительной степени. Имеет место повышение температуры, озноб. |
| Завершающая стадия. | На данном этапе симптомы имеют наиболее выраженную характеристику. В тяжелых случаях развивается кровавая диарея, обезвоживание, рвотные массы приобретают зеленый цвет. В этом случае пациенту необходима экстренная госпитализация. |
При нормальном течении патологического процесса происходит постепенное самоочищение кишечника, после чего наступает улучшение.
Осложнения и заболевания
Патогенная форма кишечной палочки может приводить к развитию весьма неприятных последствий, заболеваний, значительно нарушающих самочувствие человека, несущих реальную угрозу для его здоровья. У женщин кишечная палочка, проникающая в область уретры или влагалища, может привести к таким патологиям как кольпит, уретрит. Частыми заболеваниями, возникающими у представительниц прекрасного пола, являются цистит, эндометрит, пиелонефрит, аднексит. Также возникают различные неприятные симптомы, такие как сильный и болезненный зуд во влагалище, творожистые, резко пахнущие выделения из половых органов.
У мужчин развиваются такие патологии как обильная диарея, токсическое поражение организма, сопровождающееся рвотой, ухудшением общего состояния. Возможно развитие следующих заболеваний: простатит, орхит, эпидидимит, пиелонефрит, воспаление тканей мочевого пузыря и нарушение его функциональности (анурия, энурез).
Особенно опасной патогенная кишечная палочка считается для детей. У зараженного ребенка наблюдается значительная гипертермия, сильный и зловонный понос, потеря аппетита и массы тела, признаки обезвоживания, истощения. Нарушается работа иммунной системы. Появляются области нагноения, которые могут привести к токсическому заражению крови и внутренних органов.
Методы диагностики
Для того, чтобы назначить подходящее лечение, необходимо поставить точный диагноз. Для этого используют различные диагностические мероприятия. Прежде всего, врач проводит беседу с пациентом, устанавливает совокупность симптомов и жалоб, беспокоящих больного, длительность и обстоятельства их появления. После этого больному назначают различные лабораторные и инструментальные обследования.
Инструментальные способы диагностики необходимы для того, чтобы выявить поражения кишечника и других органов (почки, желчный пузырь). Использование таких методов необходимо не всегда, а только в том случае, если имеются симптомы соответствующих заболеваний.

Для выявления патологического процесса большое значение имеют именно лабораторные методы исследования, позволяющие не только выявить нарушения микрофлоры, но и определить конкретного возбудителя инфекции, оценить степень его чувствительности к тем или иным антибактериальным веществам. Это необходимо для выбора подходящей схемы лечения.
- Анализ крови на кишечную палочку. В норме данный микроорганизм в крови не содержится. Если же бактерию обнаруживают, это говорит о том, что здоровье и жизнь человека находятся в опасности, ведь проникновение возбудителя в кровоток может спровоцировать развитие сепсиса (заражения крови) – жизненно-опасного состояния, способного привести к летальному исходу.
- Исследование мочи. Обнаружение возбудителя в моче говорит о заражении органов мочевыделительной системы и необходимости срочной антибактериальной терапии. О стадии развития заражения судят по количеству бактерий, имеющимся признакам;
- Мазок из влагалища. В норме кишечная палочка в мазке отсутствует. Если же она обнаружена, это свидетельствует о заражении органов репродуктивной системы;
- Исследование кала. При развитии кишечной палочки данные микроорганизмы в большом количестве присутствуют в каловых массах (в норме содержание этих микроорганизмов допускается, но в значительно меньшем количестве). После того, как возбудитель обнаружен, выполняется процедура бактериального посева. То есть бактерию помещают в особую среду, после чего оценивают дальнейшее ее развитие и размножение. Это позволяет определить тип микроорганизма, его чувствительность к различным видам антибиотиков.
Методы терапии
Лечение патологий, вызванных кишечной палочкой, включает в себя следующие моменты:
- Медикаментозная терапия и прием витаминов для восстановления иммунитета;
- Использование средств – пробиотиков для нормализации кишечной микрофлоры и устранения дисбактериоза;
- Соблюдение особого режима питания.
Медикаментозное лечение предполагает использование лекарственных средств различных групп. Это, прежде всего антибиотики, препараты для устранения воспалений в мочевыводящих органах, органах половой системы, средства, предотвращающие развитие обезвоживания, препараты, восстанавливающие здоровую микрофлору в кишечнике, витаминные препараты для укрепления иммунной системы.
Диета предполагает употребление большого количества кисломолочных продуктов, обогащенных полезными бактериями, овощей и фруктов, нормализующих процесс пищеварения, травяных отваров, обладающих противовоспалительным действием. Запрещено употребление блюд, тяжелых для переваривания и продвижения по пищеварительному тракту. Это жирные и жареные блюда, острые, соленые, сладкие продукты, газированная вода, полуфабрикаты, консервы и колбасные изделия, а также же продукты, вызывающие чувство дискомфорта у конкретного человека.
Читайте также:


