Рвота и сухость во рту при отравлении
Сухость во рту — в медицине носит название ксеростомия, это симптом многих заболеваний или временных состояний организма, при которых уменьшается или вовсе прекращается выработка слюны. Это состояние может быть по многим причинам. Сухость во рту бывает и при атрофии слюнных желез, и при любых инфекционных заболеваниях дыхательной системы, и при заболеваниях нервной системы, при заболеваниях ЖКТ, при аутоиммунных заболеваниях и пр.
Иногда ощущение сухости во рту носит временный характер, при обострении каких-либо хронических заболеваний или приема лекарственных средст. Но когда сухость во рту — признак серьезного заболевания, сначала появляется зуд слизистой оболочки рта, трещины, жжение языка, сухость в горле и без адекватного лечения причины возникновения этого симптома, может развиться частичная или полная атрофия слизистой, что очень опасно.
Поэтому, если у человека постоянно сухо во рту, следует обязательно обращаться к врачу, чтобы установить истинный диагноз и вовремя начать лечение. К какому врачу обращаться при сухости во рту? Причину этого симптома поможет установить в первую очередь терапевт, который направит пациента либо к стоматологу, либо к инфекционисту, неврологу, гастроэнтерологу, отоларингологу и др., которые установят точный диагноз.
Обычно, сухость во рту не бывает единичным симптомом, она всегда сопровождается и другими признаками каких-либо нарушений, поэтому чаще всего человека могут беспокоить и следующие симптомы:
- Жажда, частое мочеиспускание

- Сухость в горле, в носу
- Может болеть горло и от сухости тяжело глотать
- Появляются яркая кайма губ, трещины в уголках рта
- От вязкости во рту речь становиться невнятной
- Появляется жжение, сухость языка, он становиться красным, жестким, язык чешется
- Изменяется вкус пищи и напитков
- Появляется зловоние, неприятный запах изо рта
- Может осипнуть голос
Что делать, если у человека появился такой симптом? Сухость во рту — признак какого заболевания?
Основные причины появления сухости во рту
- Сухость во рту утром, после сна, по ночам беспокоит человека, а днем этот симптом отсутствует — это самая безобидная, банальная причина. Сухость во рту ночью появляется вследствие ротового дыхания или храпа во время сна. Нарушение носового дыхания, может быть вызвано искривлением носовой перегородки, полипами в носу, поллинозом, аллергическим ринитом, насморком, гайморитом (признаки гайморита у взрослых).
- Как побочный эффект от применения массы лекарственных препаратов. Это очень частое побочное действие, которое может быть вызвано многими средствами, особенно, если осуществляется прием сразу нескольких препаратов и проявление становиться более выраженным. Сухость во рту может быть при использовании в лечении следующих медикаментов разных фармакологических групп:
- все виды антибиотиков, противогрибковые препараты в таблетках
- успокоительные средства, миорелаксанты, антидепрессанты, препараты, назначаемые при нарушений психики, для лечения энуреза
- антигистаминные (таблетки от аллергии), обезболивающие, бронхолитические
- препараты при ожирении
- для терапии угрей (см. средства от прыщей)
- лекарства от поноса, рвоты и другие.
- Очевидным является появление этого симптома при различных инфекционных заболеваниях, вследствие высокой температуры, общей интоксикации. Также при вирусных инфекциях, затрагивающих слюнные железы, системы кровоснабжения, и оказывающих влияние на выработку слюны, например, при паротите (свинка).
- Системные заболевания и заболевания внутренних органов — сахарный диабет (сухость во рту и жажда), анемия, ВИЧ- инфекция, болезнь Паркинсона, болезнь Альцгеймера, инсульт, синдром Шегрена (сухость во рту, глазах, влагалище), гипотония (сухость во рту и головокружение), ревматоидный артрит.
- Поражения слюнных желез и их протоков (синдром Шегрена, паротит, камни в протоках слюнных желез).
- Облучение и химиотерапия при онкологических заболеваниях также снижает выработку слюны.
- Операции и травмы головы могут нарушить целостность нервов и слюнных желез.
- Обезвоживание. Любые заболевания, вызывающие усиленное потоотделение, температуру, озноб, понос, рвоту, кровопотерю могут приводить к иссушению слизистых оболочек и к обезвоживанию, что проявляется сухостью во рту, причины которой понятны и это устраняется само собой после выздоровления.
- Травмирование слюнных желез при стоматологических процедурах или прочих оперативных вмешательств.
- Также может быть сухо во рту после курения.
При постоянной сухости во рту значительно повышается риск развития различных заболеваний десен, таких как гингивит (симптомы). А также появления кандидоза, грибкового стоматита, кариеса, хронического тонзиллита и прочих заболеваний полости рта, поскольку нарушение работы слюнных желез снижает защитные функции слизистой оболочки, открывая путь различным инфекциям.
Если кроме сухости во рту человека беспокоит горечь во рту, тошнота, язык становится белым или желтым, беспокоит головокружение, сердцебиение, сухость наблюдается также на глазах, во влагалище, постоянное чувство жажды и частое мочеиспускание и т.д. — это целый комплекс различных заболеваний, разобраться в котором может только квалифицированный врач на очной консультации. Мы рассмотрим некоторые заболевания, при которых возможно сочетание сухости во рту с некоторыми прочими симптомами.
Ксеростомия во время беременности при нормальном питьевом режиме возникать не должна, поскольку наоборот у беременных женщин выработка слюны увеличивается.
- Однако, в случаях естественного жаркого воздуха летом, повышенное потоотделение может вызывать подобный симптом.
- Другое дело, если сухость во рту у беременной женщины сопровождается кислым, металлическим привкусом, это может указывать на гестационный диабет и женщине следует сдать анализ на глюкозу в крови, а также тест на толерантность к глюкозе.
- При беременности женщинам приходится достаточно часто мочиться, и если возникает периодическая сухость во рту, причина заключается в том, что жидкость из организма выводится, потребность в ней увеличивается, а восполнения не происходит, поэтому беременные должны употреблять достаточное количество жидкости.
- Поэтому беременным не разрешается есть соленое, сладкое и острое, все то, что способствует нарушению водно-солевого обмена.
- Также причиной сухости во рту при беременности может быть резкий дефицит калия, а также переизбыток магния.
Гландулярный хейлит — это болезнь красной каймы губ, заболевание, которое начинается с шелушения и сухости нижней губы, затем трескаются уголки губ, появляются заеды и эрозии. Признак хейлита можно разглядеть самому человеку — между каймой губ и слизистой увеличиваются выходы слюнных желез. Облизывание губ только ухудшает ситуацию и хроническое воспаление может приводить к злокачественным новообразованиям. При лечении этого заболевания стараются сократить выработку слюны.
Горечь во рту, сухость, желтый налет на языке, белый язык, изжога, отрыжка — эти симптомы, которые могут быть при многих заболеваниях ЖКТ, но чаще всего это признаки следующих болезней:
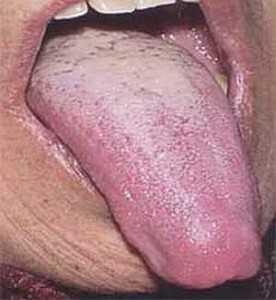
- Дискинезии желчевыводящих протоков или при заболеваниях желчного пузыря. Но не исключено, что подобные признаки также могут быть в комплексе с дуоденитом, панкреатитом, холециститом, а также при гастрите.
- Сухость во рту, горечь — причины могут быть из-за воспалительных процессов десен, сочетаясь с жжением языка, десен, с металлическим вкусом во рту.
- При аменореи, неврозах, психоза и других невротических расстройствах.
- Если горечь и сухость сочетается с болями в правом боку — это признаки холецистита или наличия камней в желчном пузыре.
- Применение различных антибиотиков и антигистаминных препаратов приводят к сочетанию горечи и сухости во рту.
- При болезнях щитовидной железы также изменяется двигательная функция желчевыводящих путей, увеличивается выброс адреналина и происходит спазмирование желчных протоков, поэтому язык может быть обложен белым или желтым налетом, появляется сухость во рту, горечь, жжение языка.
- Сухость во рту и тошнота — бывают при гастрите желудка, симптомы которого включают и боль в области желудка, изжогу, чувство переполненности. Возбудителем гастрита не редко бывает бактерия хеликобактер пилори.
Головокружение, сухость во рту – признаки гипотонии, то есть низкого артериального давления. Очень много людей имеют пониженное давление и при этом нормально себя чувствуют, это вариант нормы. Но когда пониженное давление приводит к слабости, головокружению, головной боли в затылке, особенно при наклоне вперед, лежа — это тревожный знак, поскольку резкое падение давления — гипотонический криз, шок, это очень опасно для здоровья и даже жизни. У гипотоников часто кружиться голова и появляется сухость во рту по утрам, а также слабость и вялость возвращается к вечеру. Нарушение кровообращения сказывается на функциях всех органов и желез, в том числе и на слюнных. Поэтому наблюдаются и головные боли, и головокружение, и сухость во рту. Причину гипотинии следует определить на консультации у кардиолога и терапевта, которые могут назначить поддерживающую терапию.
Сухость во рту в сочетании с жаждой — главнейший признак, симптом сахарного диабета. Если человека постоянно мучает жажда, приходится часто мочиться, происходит либо резкое повышение аппетита и набор веса, либо наоборот, похудание, все время сухо во рту, заеды в уголках рта, зуд кожи, слабость и наличие гнойничковых поражений кожи — следует сдать анализ на глюкозу в крови. Признаки сахарного диабета у женщин также дополняются появлением зуда во влагалище, зуда в лобковой области. У мужчин симптомы сахарного диабета могут выражаться снижением потенции, воспалением крайней плоти. Жажда и сухость во рту у больных диабетом не зависит от температуры воздуха, если для здорового человека жажда характерна в жару, после соленой пищи или алкоголя, то у тех, кто страдает диабетом, она постоянна.
- При панкреатите
Сухость во рту, понос, боли в в животе слева, отрыжка, тошнота, метеоризм — это характерные симптомы панкреатита. Иногда незначительное воспаление поджелудочной железы может протекать незаметно. Это очень коварное и опасное заболевание, которое возникает чаще всего у лиц, которые переедают, увлекаются жирной, жареной пищей, алкоголем. При приступах панкреатита, симптомы очень яркие, человек испытывает сильные болевые ощущения, при этом происходит нарушение продвижения ферментов в протоках поджелудочной железы, они задерживаются в ней и разрушают ее клетки, вызывая интоксикацию организма. При хроническом панкреатите человек должен соблюдать диету, знать что можно есть при панкреатите, а что нельзя. Это заболевание приводит к нарушению усвоения многих полезных веществ в организме. Дефицит витаминов (см. авитаминоз, гиповитаминоз), микроэлементов нарушает нормальное состояние кожных покровов и слизистых оболочек. Поэтому возникает тусклость, ломкость волос, ногтей, появляется сухость во рту, трещины в уголках рта.
- При климаксе
Сердцебиение, головокружение, сухость во рту и глазах — причинами этих симптомов может быть менопауза у женщин. При климаксе снижается выработка половых гормонов, происходит угасание функций половых желез, что естественно отражается на общем состоянии женщины.
Первые признаки климакса у женщин — появляются из-за изменений функции вегетативной нервной системы обычно после 45 лет. Симптомы климакса значительно усиливаются если женщина перенесла стрессовую ситуацию, травму или у нее обострилось хроническое заболевание, это сразу отражается на общем состоянии и называется климактерическим синдромом.
Кроме приливов, тревожности, озноба, болях в сердце и суставах, нарушении сна, женщины замечают, что происходит иссушение всех слизистых, появляется не только сухость во рту, но и в глазах, горле, во влагалище.
Проявление большинства этих симптомов становятся менее интенсивными, когда гинеколог назначает различные препараты при климаксе — антидепрессанты, успокоительные средства, витамины, гормональные и негормональные препараты при климаксе. Признаки климакса смягчаются при занятиях Бодифлексом, дыхательной гимнастикой или йогой, при сбалансированном питании и полноценном отдыхе.
Это достаточно редкое аутоиммунное заболевание, поражающее соединительную ткань организма (см. подробно симптомы синдрома Шегрена). Об этом заболевании мало кто знает, и оно чаще всего бывает у женщин после 50 лет в постменопаузном периоде. У синдрома Шегрена отличительном признаком является генерализованная сухость всех слизистых оболочек организма. Поэтому такие симптомы как жжение, резь в глазах, ощущение песка в глазах, а также сухой рот, сухость в горле, заеды в уголках рта — являются важными признаками аутоиммунных нарушений. Это хроническое прогрессирующе заболевание с течением времени поражает не только слюнные и слезные железы, но и поражает суставы, мышцы, кожа становиться очень сухой, появляется боль и зуд во влагалище. Также от сухости слизистых чаще возникают различные инфекционные заболевания — синусит, отит, гайморит, трахеобронхит, атрофический гастрит, панкреатит и др.
При любом пищевом отравлении, когда возникает диарея (понос), тошнота, рвота, боли в животе — происходит обезвоживание организма и появляется сухость во рту. Причиной ее появления также может быть синдром раздраженного кишечника (СРК), дисбактериоз кишечника. Если нарушение пищеварения, диспепсия длится более 3 месяцев, гастроэнтеролог может поставить диагноз СРК или дибактериоз. Нарушение работы желудочно-кишечного тракта имеет множество причин, это и прием различных лекарственных средств, антибиотиков, и нерациональное питание. Основные симптомы СРК следующие:
Как избавиться от сухости во рту
Для начала, следует выяснить точную причину сухости во рту, поскольку без четкого диагноза невозможно устранить ни один симптом.
- Если причина сухости во рту вызвана нарушением носового дыхания, заболеваниями ЖКТ, сахарным диабетом — следует обратиться к отоларингологу, гастроэнтерологу, эндокринологу.
- Попытаться избавиться от вредных привычек — курения, злоупотребление алкоголем, снизить потребление соленой и жареной пищи, сухариков, орешков, хлебцев и пр.
- Увеличить количество выпиваемой жидкости, оптимальнее всего выпивать по стакану чистой воды или минеральной воды без газов за 30 минут до приема пищи.
- Иногда бывает достаточно увеличить влажность в помещении, для этого существует масса различных увлажнителей воздуха.
- Можно смазывать губы специальными бальзамами.
- При неприятном запахе изо рта можно использовать жвачки или специальные ополаскиватели для полости рта.
- Можно использовать фармакологические специальные препарат, заменители слюны и слезы.
- При использовании в пищу острого перца, можно активизировать выработку слюны, поскольку в нем содержится капсаицин, способствующий активизации слюнных желез.

- Бледность кожи
- Боль в мышцах
- Боль внизу живота
- Вздутие живота
- Головная боль
- Головокружение
- Кровь в кале
- Мышечная слабость
- Недомогание
- Повышенная температура
- Повышенное слюноотделение
- Пониженное артериальное давление
- Понос
- Потеря аппетита
- Потливость
- Расстройства мочеиспускания
- Рвота
- Синюшность кожи
- Слабость
- Сухость во рту
Пищевое отравление – незаразное расстройство, появляющееся после приёма в пищу продуктов, содержащих токсические вещества, вредоносных микроорганизмов, вирусов или паразитов. В любых продуктах содержится небольшое количество бактерий, и в малых количествах они не несут угрозы для взрослого или ребёнка. Но при неправильном их хранении, количество болезнетворных микроорганизмов начинает стремительно увеличиваться. После попадания в организм они начинают размножаться и распространяться по всему ЖКТ, что вызывает у человека воспалительные процессы, раздражения и интоксикацию.
Возникнуть такое расстройство может совершенно у любого человека, поскольку пищевые отравления – самые распространённые заболевания. Есть несколько специфических симптомов данного недуга. Проявляются они в виде диареи, рвоты, повышения температуры тела, обезвоживания. Важную роль в протекании такого нарушения играет уровень иммунитета. Так, у одних оно может проявляться в незначительной степени, а у других – в острой форме.
Симптомы отравления могут проявиться как через несколько часов после приёма в пищу несвежих продуктов, так и возникнуть на следующий день. Пищевое расстройство делится на несколько видов, самым распространённым среди них является – бактериальное, немного реже встречается – небактериальное. Для диагностики необходимо выяснить, что стало причиной появления такого расстройства, и вид микроорганизма, повлиявшего на это (посредством изучения рвотных и каловых масс, урины и крови). Лечение состоит из немедленного промывания желудка и очищающей клизмы. Лечение и профилактика пищевых отравлений может проводиться и в домашних условиях, но только после осмотра больного специалистом.
Этиология
Факторов возникновения отравления довольно много, но самый распространённый среди них – питание некачественными продуктами, которые обогащены токсическими веществами или бактериями, негативно влияющими на органы ЖКТ. Основными возбудителями такого расстройства являются:
- несъедобные виды грибов и ягод или же те, которые были собраны в непредназначенном для этого месте, например, около заводов, совершающих химические выбросы или недалеко от автотрасс;
- микробы, которые содержатся в продуктах питания. Отравление может быть вызвано – сальмонеллой, стафилококком, кишечной палочкой и различными вирусами.
Кроме того, группу наибольшего риска, где могут появиться и размножаться микроорганизмы, составляют следующие продукты:
- молочные и кисломолочные – срок годности их истекает быстрее всего по сравнению с другими пищевыми продуктами. Это основной фактор, вызывающий пищевое отравление у ребёнка;
- яйца, в особенности в сыром виде;
- различные сорта мяса;
- незрелые фрукты и овощи;
- рыба, в частности те блюда, в которые входит она без предварительной тепловой обработки;
- сладкие хлебобулочные или кондитерские изделия, содержащие крем;
- консервы и разносолы домашнего производства;
- продукты, у которых была нарушена вакуумная упаковка, а также истекли сроки хранения;
- быстро портящиеся продукты, хранившиеся без холодильника;
- неправильные условия хранения и эксплуатации продуктов в образовательных учреждениях, а также в столовых на производстве.
Разновидности
Классификация пищевых отравлений по фактору их возникновения:
- микробные – вызванные различными микроорганизмами, размножающимися в продуктах питания, и выделяемыми ими токсинами;
- немикробные – проявившиеся через контакт человека с несъедобными по своей природе продуктами, среди них – растения, ягоды или грибы, ткани животных или продукты животного происхождения, например, молоко или икра рыб, которые могут быть ядовиты при определённых условиях;
- смешанные;
- неустановленные по своему происхождению — зачастую к таким относят отравления металлами или химическими элементами.

Классификация пищевых отравлений в зависимости от степени протекания данного расстройства и интенсивности выражения симптомов:
- бессимптомная – длится эта стадия от первичного попадания токсина в организм до проявления первых признаков. Такой период может длиться у каждого человека по-разному, поскольку зависит от количества принятых несвежих продуктов питания, общего состояния иммунитета и возрастной группы. Важно начать лечение, особенно у ребёнка, именно на этой стадии, когда ядовитое вещество не распространилось по организму вместе с током крови. Первая помощь в домашних условиях состоит из промывания желудка и приёма сорбирующих медикаментов;
- токсигенная – характеризуется появлением острых симптомов у ребёнка, поскольку в маленьком организме патогенный процесс протекает намного быстрее. У взрослых проявляются они с меньшей интенсивностью. Среди признаков – приступы рвоты, повышение температуры тела и отвращение к еде. На этой стадии необходимо промыть желудок, сделать очищающую клизму, после чего произвести форсированный диурез — при котором в организм вводится много жидкости и дают мочегонные препараты;
- реконвалесценция – во время которой восстанавливаются нарушенные функции организма. В этот период необходимо в домашних условиях придерживаться диеты и правильного режима питания.
Симптомы
Основные симптомы пищевого отравления у детей проявляются через несколько часов, а у взрослого такой период времени может составлять от десяти до двадцати четырёх часов. К признакам данного пищевого расстройства относятся:
- головные боли, постепенно нарастающие;
- повышенное слюноотделение;
- сильная потливость;
- слабость и недомогание;
- сильное головокружение;
- сухость во рту;
- вздутие живота;
- нарушения мочеиспускания;
- возрастание температуры тела, в редких случаях повышается до 39 градусов. Лихорадка и галлюцинации могут наступить только при отравлении грибами;
- боли и слабость мышц;
- понижение кровяного давления;
- снижение или полное отсутствие аппетита;
- болезненность внизу живота (может проявляться в виде схваток);
- внезапная диарея;
- изменение оттенка кожного покрова от бледного до синюшного;
- снижение работы сердца и почек выражается при пищевом отравлении у ребёнка.
Вышеперечисленные признаки отравления наиболее опасны для ребёнка, в особенности для младенцев, не достигших одного года, так как некоторые из них могут стать значительной угрозой для его жизни. Рекомендуется при появлении первых симптомов сразу же вызывать скорую помощь, так как в домашних условиях нельзя оказывать первую помощь малышам ввиду того, что ребёнок не может принять много жидкости и таблеток активированного угля.
Пищевое отравление при беременности практически ничем не отличается от проявления данного расстройства у других представительниц женского пола. Единственная разница состоит в том, что возможно более интенсивное проявление признаков пищевого отравления, которое обуславливается наличием токсикоза, что приносит больше дискомфорта женщине, вынашивающей ребёнка. Если в такой период начать своевременное лечение, можно избежать появления тромбов (может быть вызвано сгущением крови), а также сильного сокращения матки, вызванного обезвоживанием. Но в большинстве случаев такой недуг не несёт вреда здоровью беременной и плода. В период беременности нельзя проводить самостоятельное лечение в домашних условиях при помощи народных средств. Обязательно стоит придерживаться щадящей диеты.
После проявления следующих симптомов пищевого отравления у взрослого или ребёнка, необходимо немедленно обратиться к специалисту:
- примесь крови в рвотных и каловых массах;
- повышение температуры тела до сорока градусов;
- судороги;
- расстройства центральной нервной системы;
- замедление пульса;
- затруднённое дыхание;
- отёчность лица или конечностей;
- сильная слабость мышц, при которой больной не может удержать какой-либо предмет, а ребёнок – голову в вертикальном положении.
Данные признаки могут привести к коматозному состоянию.
Диагностика
Диагностика пищевого отравления заключается в том, чтобы определить факторы его возникновения. Для этого необходимо провести:
- анализ крови на выявление бактерий;
- изучение кала, урины и рвотных масс – проводится для выделения возбудителя;
- обследование остатков заражённой пищи.
После этого понадобятся дополнительные консультации у таких специалистов, как невролог, гастроэнтеролог, хирург. Если пациентом является ребёнок – аналогичные специалисты в детской области. Такие врачи могут провести дифференциальную диагностику данного расстройства с такими заболеваниями, как:
- острый аппендицит;
- гастрит – острой или хронической формы;
- холецистит – воспалительный процесс в желчном пузыре;
- панкреатит – воспаление поджелудочной железы;
- менингит – инфекция, затрагивающая оболочки головного мозга.
После того как лечащий врач получит все результаты анализов, он определит, что делать при пищевом отравлении, и назначит наиболее эффективную тактику лечения.
Лечение
Перед приездом скрой помощи необходимо оказать больному первую помощь при пищевом отравлении, которая состоит из:
- промывания желудка солевым или слабым раствором марганцовки. Проводить это нужно до тех пор, пока вода не станет чистой, без примесей продуктов питания;
- приёма активированного угля или других абсорбирующих медикаментов;
- употребление прохладной очищенной воды или тёплого сладкого чая – для того, чтобы предотвратить обезвоживание;
- обеспечения покоя больному;
- отказа от любой пищи.
Такие методы можно применять во время пищевого отравления при беременности и у других взрослых людей. Если такое расстройство появилось у ребёнка, в особенности у малышей менее года, необходимо дождаться приезда медиков. После прибытия в медицинское учреждение, пациенту проводят дополнительные меры лечения по ликвидации токсических веществ, инфекций и расстройств нервной системы. При своевременно начатом лечении данного недуга, он проходит без последствия для организма на протяжении семи дней.
Кроме этого, важную роль в терапии пищевых отравлений играет специально составленная щадящая диета, которая предусматривает отказ от блюд с большим содержанием жиров и углеводов, острых приправ и соусов, а также продуктов питания, оказывающих химическое воздействие на органы ЖКТ. Во время диеты можно есть в любых количествах:
- первые блюда, приготовленные на нежирных бульонах;
- отварные мясо и рыбу, но только не жирных сортов;
- гречневую, рисовую и овсяную каши;
- пюре из картофеля;
- кисели, компоты и некрепкие чаи;
- творог;
- яйца – можно есть только в вареном виде или как омлет;
- сухари из белого хлеба.
Диета предусматривает отказ от:
- хлебобулочных и кондитерских изделий;
- молока и твёрдых сыров;
- бобовых культур;
- сладостей;
- жирных сортов мяса и рыбы;
- блюд, приготовленных с большим содержанием поваренной соли и растительного масла;
- копчёностей;
- сладких газированных напитков и концентрированных соков;
- домашних солений и консервы.
За время соблюдения диеты нужно соблюдать правила приёма пищи:
- следить за калорийностью блюд. В сутки можно съесть не более двух тысяч килокалорий;
- режим питания должен состоять из шести приёмов пищи на протяжении суток;
- еду можно готовить только на пару или в духовке, без добавления масла;
- употреблять не менее двух литров жидкости в день.
Важно помнить, что без соблюдения диеты медикаментозное лечение принесёт меньше эффекта.
Кроме этого, в домашних условиях можно использовать народные средства лечения, состоящие из отваров и настоев на основе:
- мёда и укропа;
- корней алтея и рябины;
- шиповника;
- сока лимона;
- риса и семян льна.
Но использовать такие средства терапии в домашних условиях можно только после назначения врача.
Профилактика
Для профилактики пищевых отравлений необходимо:
- перед едой не забывать мыть руки, овощи и фрукты;
- придерживаться правил обработки и хранения продуктов. Всегда, при помощи своих рецепторов, проверять их свежесть;
- употреблять только очищенную воду;
- не есть блюда, состоящие из продуктов неизвестного происхождения;
- своевременно убирать еду в холодильник;
- при первом проявлении симптомов пищевого отравления обращаться к врачу, а ребёнку – вызывать скорую помощь.
Сухость во рту и тошнота указывают на протекающие в организме патологические процессы. Часто чувство жажды объясняется поступлением малого количества влаги. Но нарушение увлажнённости ротовой полости провоцируют в большинстве случаев другие причины – эндокринные сбои, заболевания желудочно-кишечного тракта, аутоиммунные болезни.
Слюнные железы производят в сутки около двух литров слюны. Дефицит выработки ведёт к заболеванию под названием ксеростомия. Слюна предотвращает попадание в организм бактерий, участвует в переваривании пищи. Явление бывает временным, возникая из-за курения или приёма лекарственным препаратов.
Почему появляется сухость во рту
Недостаточная увлажнённость ротовой полости возникает по утрам в результате храпа. Ночные посиделки с употреблением спиртосодержащих напитков обезвоживают организм, приводя к сухости во рту, тошноте и иногда рвоте. Эти симптомы сопровождают некоторые серьёзные патологии, поэтому игнорировать их нельзя.
Следует задуматься об угрозе здоровью, если чувство жажды и подташнивания не проходит. К сухости добавляется горечь во рту, трещины и зуд слизистой. После обращения к терапевту и сдачи общих анализов будет ясно, к какому врачу узкой практики идти дальше.
Почему у человека пересыхает во рту, если он точно не болен:
Какие заболевания создают ощущение постоянной сухости во рту:
Ксеростомия и тошнота нередко сопутствуют патологиям пищеварительной системы. От иссушения слизистой мучаются пациенты с:
Патологии слюнных желёз
Травмирование желёз приводит к ухудшению выработки слюны. Случайное нарушение целостности нервных отростков и слюнных желёз происходит при проведении стоматологических операций, травмах головы, дорожно-транспортных происшествиях. Тяжесть поражения определяет врач. От этого будет зависеть, подлежит ли восстановлению функция смачивания. При каких расстройствах возникает ксеростомия.
Синдром Шегрена – аутоиммунное поражение секретирующих клеток поражает ткань. Признак сухости слизистых выражается в прогрессирующем чувстве рези и песка в глазах, сокращении слюноотделения, трещинах губ. Больному трудно говорить и глотать. Часто человек ощущает боли в мышцах, суставах, слабость. Что поражает синдром:
- Кожу;
- Дыхательную систему;
- Носоглотку;
- Влагалище;
- Почки (гломерулонефрит);
- ЖКТ (панкреатит, гастрит, дискинезия желчных путей);
- Периферийной нервной системы (невриты);
- Кровеносные сосуды.
Гриппозные состояния, инфекционные заболевания сопровождает симптом обезвоживания. Человек теряет много воды при ротавирусной и норовирусной инфекции с поносом, рвотой. Температура свыше 38-39 градусов иссушает слизистые оболочки. Больной испытывает светобоязнь, рези в глазах. Какие факторы характеризуют вирусные интоксикации:
- Головная боль, преимущественно в висках;
- Подташнивание и рвотный рефлекс;
- Упадок сил;
- Боль в горле;
- Головокружение;
- Жажда и сухость ротовой полости;
- Апатия.
Признаки требуют срочного обращения к врачу. Если вопрос касается ребёнка или беременной женщины, то в скорую помощь.
Лечение сухости
После устранения заболевания, которое вызвало ксеростомию, сухость и тошнота проходят. Какие методы предложит врач:
- Излечение болезни. При возникновении малой увлажнённости ротовой полости на фоне приёма лекарственных средств врач корректирует дозу. Возможно назначение процедур или препаратов для усиления отделения слюны (искусственная слюна).
- Отказ от курения, алкоголя.
- Санация зубной полости. Здоровые дёсны и зубы (время для обострения зубных болей – ночь) – лучшая профилактика кариеса и воспалений пародонта.
- Нанесение на губы увлажняющих и питательных средств.
Использование каких рекомендаций поможет:
- Пить воду.
- Рассасывать лёд.
- Отказаться от чёрного чая в пользу зелёного.
- Жевать леденцы или жвачку.
- Применять специи в блюдах.
- Дышать носом.
- Увлажнять воздух специальными приборами.
- Исключить ополаскиватели для полости рта с содержанием спирта.
Читайте также:


