После отравления у ребенка увеличена печень
Печень выполняет в организме большое количество функций. Одной из них — защитная. Пищеварительная железа выступает в роли фильтра. Она пропускает через себя кровь, очищая её от токсинов. Но что происходит с ядами в органе?
Токсины крови, задерживаясь в печени, поражают и её саму. Некоторые вещества железа нейтрализует, но при большой дозе и сильном или регулярном воздействии — клетки печени гибнут. Губительное воздействие могут оказывать токсины различных групп. Симптомы интоксикаций очень похожи. Тогда как отличить чем отравлена печень? А, главное, как помочь человеку в данной ситуации?
Причины интоксикации печени
Интоксикация печени может возникнуть случайно, во время профессиональной деятельности или умышленно. Гепатотоксичные вещества ещё называют печёночными ядами. Как они попадают в организм человека? Основной путь — пищевой. Существует также вариант попадания в организм ядов через дыхательную систему. В этом случае они всасываются в кровь из лёгких. Практически все печёночные яды вызывают гибель гепатоцитов (клеток печени). Существует два механизма действия токсинов на печень.
- Прямое воздействие на гепатоциты и их гибель.
- Нарушение кровообращения в печёночных сосудах, в результате чего клетки не получают кислорода, питания и гибнут.
Чем можно вызвать отравление печени? Существуют следующие печёночные яды:
- лекарственные препараты;
- промышленные вещества;
- алкоголь;
- растительные яды.
Они вызывают в печени различные патологические процессы, но отличаются схожей клинической картиной.
Лекарства, если они принимаются в дозе определённой врачом, оказывают незначительное токсическое действие. Но если дозировка была сильно превышена, развивается токсический гепатит.

Интоксикация печени лекарствами может возникнуть из-за приёма:
Коварность этих ядов заключается в том, что они могут вызывать как острое отравление из-за приёма большой дозы препарата, так и скрытое в результате накопительного эффекта. Человек узнаёт об этом уже на стадии жировой дистрофии, цирроза или массивного некроза печени.
Лекарственные средства имеют разные механизмы поражения печени. Одни вызывают некроз (гибель) гепатоцитов другие воздействуют на жёлчные протоки, блокируя их, третьи — на сосуды, нарушая трофику (питание) органа.
Токсическое отравление печени алкоголем возникает при чрезмерном употреблении спиртосодержащих напитков. Оно носит хронический характер. То есть формируется длительное время. Существует и острый массивный некроз печени, но он встречается редко, при употреблении очень значительных доз алкоголя одномоментно.
Спирт сам по себе способен вызывать отравление печени в дозе, превышающей 20–30 грамм/сутки. Но современная алкогольная продукция помимо этанола и воды содержит массу примесей, которые более опасны, чем сам спирт. Именно низкокачественный алкоголь является частой причиной поражения печени.
Вначале алкогольная интоксикация ещё обратима, и при прекращении злоупотребления, функция печени постепенно восстановится практически полностью. Но если люди продолжают злоупотреблять алкоголем, то в органе возникают необратимые изменения.
Дело в том, что весь поступивший в кровь алкоголь проходит через печень, там он преобразуется под действием фермента алкогольдегидрогеназы в ацетальдегид. Ацетальдегид обладает намного большей токсичностью, чем сам этанол. Он не только убивает гепатоциты, но и нарушает жировой обмен, вызывая накопление в здоровых клетках жира. Возникает жировая дистрофия печени, и она не может нормально выполнять свои функции.
Люди, работающие на производстве, нередко сталкиваются с веществами, оказывающими токсическое воздействие на печень.

К промышленным гепатотропным ядам относят:
- мышьяк и его соединения (металлургия);
- фосфор (металлургическая промышленность, производство и использование сельскохозяйственных удобрений);
- пестициды, инсектициды (сельское хозяйство);
- продукты переработки нефти;
- альдегиды (химическая, медицинская отрасль);
- фенолы (производство и использование антисептиков).
Возможно как острое, так и хроническое поражение печени. Хроническая интоксикация при воздействии малых доз бывает чаще.
Растительные яды представлены алкалоидами следующих растений и грибов:
- гелиотроп;
- крестовик;
- горчак розовый;
- бледная поганка.
Растительные токсины, воздействуя на пищеварительную железу, вызывают острое поражение.
Симптомы интоксикации печени
Клиническая картина интоксикации печени зависит от характера течения отравления. Существует острое, хроническое течение и массивный некроз гепатоцитов.

Как проявляется интоксикация печени?
Признаки острой интоксикации печени:
- боли в области печени (правое подреберье);
- лихорадка до 38–39 °C, головная боль, слабость, недомогание, боли в суставах и мышцах;
- тошнота, рвота;
- кровотечения (из носа, дёсен при чистке зубов), мелкие кожные кровоизлияния, гематомы;
- энцефалопатия (признаки поражения головного мозга — возбуждение или заторможенность, нарушение координации, ориентации, дрожание конечностей и головы);
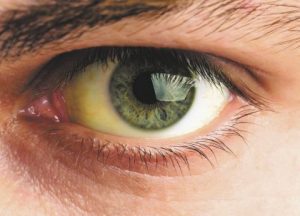
желтушность кожных покровов и склер, кал обесцвеченный, моча цвета тёмного пива;
Существует разновидность острого печёночного отравление — острый массивный некроз гепатоцитов. Он отличается молниеносным течением, тяжёлыми симптомами, быстрым летальным исходом. Энцефалопатия при этой патологии более выражена, может развиваться отёк мозга, гипогликемия, резкое снижение артериального давления. Острый массивный некроз гепатоцитов может привести к смерти в течение нескольких суток.
Лечение токсического поражения печени
При остром печёночном отравлении необходимо срочно обратиться за медицинской помощью и лечиться исключительно в условиях стационара. Больному показан постельный режим, особое питание, дезинтоксикация печени, применение антидотов, лекарств, защищающих печень и ускоряющих регенерацию, желчегонных препаратов, витаминотерапия.
Как снять интоксикацию печени дома перед приездом скорой?
Диета при интоксикации печени должна соблюдаться с самого начала заболевания и в течение нескольких месяцев. Запрещается употреблять алкоголь, курить, необходимо часто и дробно питаться. Из рациона нужно исключить:
- жирную еду;
- жареные блюда;
- пряную, солёную, копчёную, острую пищу;
- соусы, майонез, консервы, кетчуп.
В рационе ежедневно должны присутствовать следующие продукты:
- нежирное мясо (кролик, курица, индейка);
- рыба;
- бобовые;
- орехи, сухофрукты;
- фрукты, овощи;
- сливочное и растительное масла;
- молочная продукция.
При работе в условиях, сопряжённых с риском хронической печёночной интоксикации, диета должна соблюдаться постоянно, а молочные продукты должны употребляться ежедневно.
Что делать в домашних условиях если болит печень
Очищение печени в домашних условиях народными средствами возможно, но делать это можно только при отсутствии аллергии на компоненты.

Для лечения интоксикации печени в домашних условиях подойдут:
- овёс (жидкая молочная каша из овса — употребляется половина стакана 5 раз в сутки);
- настой из листьев и ягод облепихи (можно пить без ограничений);
- облепиховое масло (по ½ столовой ложке 3 раза в день);
- чай из плодов боярышника (1 столовая ложка на стакан кипятка, но следует быть осторожными тем, у кого низкое артериальное давление);
- сок свежего сырого картофеля.
Детоксикация печени дома может осуществляться с помощью следующих продуктов: брокколи и все виды капусты, лук, чеснок. В рацион нужно добавить глутатион и экстракт чертополоха, которые обладают хорошими нейтрализующими свойствами.
Что делать в домашних условиях, если болит печень? Самоназначение медикаментозных средств исключено, потому что неправильно выбранное лекарство может усугубить ситуацию.

Облегчить боль народными средствами можно с помощью:
- сока хрена;
- смеси хрена с молоком (4 столовые ложки тёртого хрена смешать со стаканом молока и довести до 90 °C, употребить в течение суток);
- настоя мяты;
- настоя из полыни, шалфея, можжевельника (4 столовые ложки сбора настоять в литре кипятка, пить по стакану 3 раза в день);
- съесть 2 яичных сырых желтка, следом выпить стакан тёплой минеральной воды и лечь на 2 часа под одеяло, положив под правый бок тёплую грелку.
Народные средства являются хорошим помощником при хронической интоксикации или при остром отравлении средней или лёгкой тяжести. При тяжёлых токсических поражениях настоятельно рекомендуется немедленная госпитализация.
Печень берёт на себя основной удар в борьбе с ядами, попадающими в наш организм. И, хотя всем известно, что её регенерирует и она восстанавливает свою функциональность даже при большом повреждении, отравление всё же может привести к тяжёлым последствиям. Симптомы токсического поражения главной пищеварительной железы схожи при различных отравляющих факторах. Боли в правом подреберье, желтуха, тошнота, рвота, повышение температуры тела, кровоизлияния — вот признаки острого гепатита вследствие поражения токсинами. Лечение интоксикации печени — длительный процесс. Оно должно быть комплексным и проходить под контролем врача. Можно использовать как традиционные, так и народные методы.
Печень – один из важнейших органов в организме. Расположена она под ребрами в правом верхнем квадранте живота. По сравнению с печенью взрослого у новорожденного она достаточно крупного размера и занимает почти половину брюшной полости.
До 7-8 лет край печени в норме выступает на 2-3 см ниже правого нижнего ребра. По мере взросления ее нижний край поднимается и располагается уже на уровне правой реберной дуги, как у взрослого человека. На момент рождения печень ребенка еще функционально неполноценна. Поэтому любые инфекционные или неинфекционные процессы вызывают увеличение печени у новорожденного.
О чем я узнаю? Содержание статьи.
Что такое гепатомегалия?
Гепатомегалией у новорожденного называется патологическое увеличение размеров печени, при котором она выступает более чем на 3 сантиметра из-под края правого ребра. Размеры определяются следующими способами:
- Пальпация – это ощупывание живота ладонью. Увеличение печени на 3 сантиметра и более из-под края правого ребра, говорит в пользу гепатомегалии.
- Перкуссия – это простукивание пальцем области печени и оценка звуковых явлений. Отклонения от нормы требуют ультразвукового исследования (УЗИ).
- УЗИ. С помощью этого исследования оценивают размеры, структуру, плотность органа, определяют узлы в ней, измеряют диаметр воротной вены, а также осматривают другие органы брюшной полости. Это делает диагностику заболевания точной.
УЗИ – очень информативный метод для диагностики заболеваний органов брюшной полости. Врачи ориентируются на нормальные показатели размеров. Таким образом, в норме печень новорожденного должна быть:
- Однородной в своей структуре;
- С размером правой доли от верхнего до нижнего края до 6 см;
- С размером левой доли – до 4 см;
- С четкой видимостью вен, желчных путей.
Обнаружение более крупных размеров печени является эхо-признаком гепатомегалии.
Далее новорожденному необходимо проведение других лабораторных (общего анализа крови, общего анализа мочи, биохимического исследования крови, определения группы крови и резус-фактора, исследования кала) и инструментальных методов для диагностики причины увеличения печени.
Причины увеличения печени у новорожденных
Увеличение печени бывает при:
- Воспалительных процессах в органе при:
- Врожденных инфекциях (внутриутробном заражении краснухой, токсоплазмозом, герпесом, цитомегаловирусом);
- Вирусных гепатитах А, В, С;
- Токсическом (чаще – лекарственном) отравлении печени;
- Врожденных нарушениях обмена веществ при:
- Болезни Гоше;
- Гликогенозе;
- Мукополисахаридозе;
- Амилоидозе;
- Болезни Нимана – Пика;
- Нарушении тока крови или желчи при:
- Циррозе;
- Врожденной патологии желчных путей;
- Тромбозе воротной вены;
- Недостаточности сердечно-сосудистой системы;
- Гемолитической болезни новорожденного (как следствие резус-конфликта между матерью и плодом);
- Раке крови;
- Сепсисе;
- Повышенном содержании витамина А (гипервитаминозе А);
Перечислены самые распространенные причины, при которых у грудных детей увеличивается печень.
Симптомы гепатомегалии у грудничков
Чаще увеличение печени у новорожденного сочетается с другими симптомами. У него может быть:
Обнаружение этих симптомов у новорожденного должно побудить родителей к незамедлительному посещению врача.
Лечение увеличения печени у грудных детей
Лечение должно быть комплексным. В первую очередь проводится терапия основной патологии, вызвавшей увеличение печени. Если гепатомегалия обусловлена вирусным гепатитом, то лечение осуществляется противовирусными препаратами. При врожденных обменных нарушениях проводят коррекцию обмена веществ.
Интоксикация организма ребенка лекарствами или другими веществами требует экстренного очищения крови от отравляющих веществ. При врожденном пороке сердца или аномалиях развития желчевыводящих путей будет выполнено хирургическое вмешательство.
Лечение заболевания ни в коем случае не должно проводиться самостоятельно: гепатомегалия может оказаться симптомом серьезного заболевания!
Врач может прописать к приему препараты:
- Антибактериальные и противовирусные препараты;
- Препараты, защищающие печеночные клетки (гепатопротекторы);
- Ферментные препараты.
Подбор лекарственных средств индивидуален и зависит в первую очередь от причины, вызвавшей гепатомегалию, и общего состояния новорожденного.
Диета для новорожденных и мам
Важно соблюдение диеты. Так как новорожденный употребляет в пищу материнское молоко, качество которого напрямую зависит от питания матери, то в первую очередь необходимо внести ограничения в ее рацион.
Матери следует отказаться от жирного, острого, соленого, консервированных продуктов, газированных напитков и алкоголя. Также необходим отказ от курения. Особенно важно соблюдение диеты при врожденных нарушениях обмена (гликогенозе, амилоидозе, мукополисахаридозе и т.д.). Требуется исключить следующие продукты:
- Яйца;
- Жирные мясные продукты;
- Грибы;
- Жирную рыбу;
- Жирный сыр и творог;
- Маргарин и сливочное масло;
- Орехи;
- Копченные, консервированные и запеченные продукты;
- Острые приправы;
- Шоколад, какао и мороженое;
- Крепкий чай и кофе;
- Алкогольные напитки.
Успех лечения гепатомегалии зависит от сроков обращения к врачу, тяжести выявленного заболевания и качества соблюдения рекомендаций по питанию и уходу, прописанных врачом.
Выявление у ребенка увеличения печени и поджелудочной железы говорит о наличии в организме серьезных нарушений, которые могут быть опасными для его жизни. Подобные явления чаще всего появляются на фоне каких-либо физиологических или гематологических заболеваний. Также проблемы могут стать следствием широкого спектра инфекционных и аутоиммунных болезней.

Об особенностях распознавания заболеваний, о нюансах обследования и основной симптоматике, а также о необходимых шагах для организации лечения, далее в материале.
Установленные нормы размеров печени и поджелудочной
Существует 3 общепринятых параметра, которые используются во врачебной практике для определения размеров печени: правая доля, проходящая по околососковой линии (1), а также слева (2) и вдоль (3) косых и срединных линий грудины. К нормативам размеров печени относят следующие показатели:
- Возраст 12 лет: 1 – 10 см, 2 – 9 см, 3 – 8 см.
- Изменения по достижению возраста 15 лет: рост правой доли может ограничиваться 10 см, левой – 5,5.
- Изменения по достижению 18 лет: рост правой части может достигать 12 см, левой – 6.
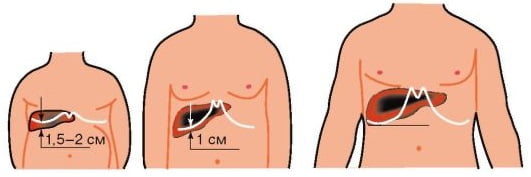
Установленные размерные нормы для тела и хвоста поджелудочной железы. Измерения приведены в мм:
- От рождения до 1 месяца – 10 – 14, 6 – 8, 10 – 14;
- Начиная от одного года до 5 лет – 16 – 19, 10 – 12, 18 – 22;
- От 6 лет до десятилетия – 17 – 21, 10 – 13, 18 – 22;
- В возрасте от 11 до совершеннолетия – 20 – 25, 11 – 14, 20 – 24.
Ребенок может считаться здоровым в случае отсутствия изменений размеров печени. Дополнительным фактором является нахождение органа в пределах реберной дуги.
Отдельная группа сформирована у новорожденных и детей, не достигших возрастного порога в 1 год. При исследовании указанной категорий обнаружение выхода органа за реберную дугу может считаться вариантом нормы. Патология начинается в случае превышения выхода минимум на 2 см.
Симптоматика причинно-следственные связи патологий
Самостоятельное исследования ребенка со стороны родителей может быть неэффективным: для обнаружения патологий необходимо привлечение профессионалов. Однако каждая мама может взять на вооружение ряд признаков, которые прямо или косвенно указывают на наличие проблем со здоровьем малыша:

Самостоятельное выявление причин увеличенной печени у ребенка невозможно. Необходима консультация профильного специалиста. Для родителей крайне важной может быть информация о проблемах, на фоне которых у ребенка обыкновенно развивается гепатомегалия:
- наличие воспалительных процессов различной этимологии в организме ребенка;
- проблемы обменных процессов;
- негативное влияние на печень из-за применения лекарственных препаратов;
- наличие ТОРЧ-инфекций (с рождения);
- некорректный отток желчи из организма;
- наличие опухолей.
В случае обнаружения у грудничков и у детей старшего возраста ряда симптомов, сопровождающих гепатомегалию, необходима врачебная помощь. К симптомам относятся: умеренное повышение температуры, появление сосудистых сеточек на груди, пожелтение слизистой глаза, появление каких-либо воспалений и высыпаний на коже, постоянная тошнота и потеря веса.
Для составления полной клинической картины может потребоваться сдача ряда анализов и проведение ультразвукового исследования.

Варианты диагностирования и формирования курса лечения
На первом приеме проводится пальпация живота, а также осмотр его окружности. Выявляется наличие венозных сеток, а также фиксируется симптоматика со слов родителей. Следующим этапом является направление на общее исследование крови и УЗИ.
В качестве дополнительных мер, по усмотрению врача, могут потребоваться: исследования на выявление паразитов, различные иммунологические обследования, рентгенограмма, онкомаркеры и так далее.
Наличие на руках результатов всех анализов позволит врачу поставить диагноз, выявив истинную причину, из-за которой увеличена печень у ребенка. Следующим шагом является формирование комплекса лечения, целью которого станет устранение причин заболевания и устранение патологии.
Во время диагностирования потребуется проведение ряда действий:
- Проведение внешнего осмотра врачом. Во время обследования выявляется состояние и цвет кожного покрова, а также состояние живота (через произведение пальпации).
- Далее проводится исследование крови. Помимо общего анализа необходимы результаты биохимии и свертываемости крови. В некоторых случаях требуются печеночные пробы.
- Дополнительно ребенок должен пройти УЗИ. Выявление ряда эхопризнаков, косвенно указывающих на наличие патологий, позволяет врачу сформировать окончательный диагноз. Во время исследования внимание также акцентируется на наличии/отсутствии каких-либо образований в органе, а также на структурных изменениях.
Следующим после постановки диагноза шагом является формирование курса лечения. Обыкновенно оно состоит из медикаментозной части и лечебной диеты. Назначения лекарственных препаратов находится в полномочии лечащего врача. Выбор препаратов происходит исходя из особенностей патологий, симптоматики и возраста пациента.
- Гепатопротекторы: преимущества назначаются при выявлении гепатитов, желчекаменной болезни, циррозов, различных поражений и при ряде патологий. К назначаемым препаратам относятся: галстена, хепель, эссенциале, холензим, лив 52, гепадиф.
- В случае выявления гепатита, в обязательном порядке производится назначение противовирусных препаратов: роферон, виферон, интрон А, пегасис.
- При наличии воспалительных процессов, а также жалоб пациента на сильные боли, могут быть назначены противовоспалительные средства: ибупрофен, нурофен, диклофенак. В случае выявления серьезных воспалений, могут быть рассмотрены следующие препараты – преднизолон, дексаметазон.
- При выявлении разрастания тканей, назначается купренил.
- В случае наличия проблем с оттоком желчи, могут быть назначены ношпа и папаверин.
Дополнительно рассматривается вариант назначения лекарственных препаратов, направленных на улучшение показателей обмена веществ, а также жаропонижающие, группы антибиотиков и адсорбенты. Еще одной мерой может стать физиолечение, благодаря которому ускоряется регенерация тканей и улучшается общее состояние пациента:
- УВЧ-терапия.
- Электрофорез.
- Магнитотерапия.
- ЛТ.
- Озонотерапия.
- Парафинотерапия.
В случае обнаружения злокачественных опухолей, дополнительно может потребоваться прохождение курса химиотерапии. Подбор терапии осуществляется с учетом особенностей состояния пациента и его возраста (меры в 2 года значительно отличаются от допустимого лечения младенцев).
Поводом для хирургического вмешательства являются тяжелые состояния больного. В случае серьезного поражения печени применяются резекции, трансплантация и стентирование протоков. Устранение кист проводится лапароскопическим путем – наиболее безопасным методом, позволяющим не затрагивать здоровые ткани, после которого пациенту необходим минимальный период реабилитации.
Профилактика заболеваний
Подготовка к профилактике заболеваний печени должна начинаться во время планирования беременности. Для этого будущая мама обязана пройти ряд обследований, и только после подтверждения со стороны врача отсутствия каких-либо проблем со здоровьем, начинать планирование беременности.
Роженица должна полностью исключить из своей жизни вредные привычки, а также постоянно контролировать состояние своего здоровья у соответствующих специалистов. Минимальным контрольным набором являются анализы и УЗИ. Самостоятельное лечение должно полностью быть исключено.
В случае, если мать является носительницей вирусного гепатита, необходим постоянный контроль организма посредством анализов (уровень антител и вирусная нагрузка). В период после рождения также потребуется соблюдение превентивных мер, позволяющих оградить ребенка от заражения.
Будущая мать должна иметь представление о нормах гигиены, которые обязан соблюдать ребенок, во имя минимизации шансов заражения гепатитом А.
К другим профилактическим мерам можно отнести следующие:
- Проходить дважды в год профилактики аскаридоза и энтеробиоза.
- Формировать и постоянно контролировать режима дня.
- Тщательно следить за группами препаратов (соблюдать возрастной режим).
- Контролировать дозировку, избегая ее увеличения.
- Создавать безопасную обстановку для роста ребенка.
- Контролировать рацион: делать акцент на натуральную пищу.
Больная печень у ребенка является показанием к соблюдению диеты № 5. Необходим строгий контроль: не поддаваться на просьбы ребенка о приобретении чего-нибудь вкусного. Из рациона исключается сладкое, газированные напитки, жирные продукты, соусы, молочные продукты с повышенным процентом содержания жира.

Патология печени – крайне частое явление. Ее диагностирование бывает проблематичным из-за невозможности объяснить проблему со стороны ребенка. В случае появления каких-либо подозрений, необходимо обращение к специалистам.
Заболевание, невзирая на причины увеличения печени у ребенка, не является преградой для нормальной жизни. Малыш не должен быть огражден от внешнего мира. Необходимо создать условия для его нормального развития и проводить больше времени на природе.
Любой вид отравления нарушает функциональность печени. Именно она выполняет детоксикационную функцию. Дисфункция детоксикации провоцирует общее отравление организма со всеми вытекающими симптомами, потому что токсичные вещества разносятся кровеносной системой по всему организму.
Интоксикация и отравление – разные вещи. Отравление – это следствие поступления в организм человека ядов, вредных компонентов вместе с пищей, воздухом или водой. Интоксикация же – скопление токсичных веществ, которые не выводятся из тела, не нейтрализуются.
Симптоматика отравления может проявиться спустя несколько часов после проникновения в тело опасного вещества. Процесс интоксикации продолжительный, часто протекает без явных признаков и симптомов.
Что такие интоксикация печени, клинические проявления, стадии в зависимости от степени поражения и причины, способы лечения – рассмотрим далее.
Причины токсического поражения печени у человека
Печень выступает своеобразным фильтром в организме человека. Оно пропускает через себя яды, токсичные компоненты, тяжелые металлы, нейтрализуя их негативное воздействие. Здоровый орган полноценно справляется с поставленной задачей.
Но при нарушении функциональности железа не может полностью очистить кровь, поэтому опасные вещества разносятся по всему организму. Интоксикация имеет множество причин. Этиология, как правило, у детей и взрослых пациентов отличается.
- Применение в больших дозировках длительное время антибиотиков и других лекарств, которые негативно сказываются на работе печени.
- Неправильное питание. В меню изобилует животная пища, высокое содержание жиров; минимальное количество овощей и фруктов потребляет человек.
- Потребление алкоголя в больших дозировках на регулярной основе.
- Наркотическая зависимость.
- Работа во вредных условиях труда.
- Несоблюдение питьевого режима.
- Потребление некачественных продуктов.
Если в целом, то у взрослого человека все причины можно разделить на две большие группы – это применение лекарств с гепатотоксичным эффектом и неправильный образ жизни.
Скопление токсичных компонентов в печени у ребенка происходит стремительно, симптомы печеночной интоксикации проявляются быстро. Основные причины – отравление грибами, алкоголем; заболевания – дистрофия, генетические нарушения печени, неправильное питание, патологии вирусного характера.
Отравление печени токсинами имеет две классификации в медицине, которые используются в большинстве случаев.
При токсикозе печени выделяют три стадии, обусловленные степенью поражения железы:
- 1-я – увеличивается концентрация печеночных ферментов, которые выполняют детоксикационную функцию. Отличие от нормы в 3-5 раз.
- 2-я — сопровождается также патологическим возрастанием печеночных ферментов, но уже в 5-10 раз;
- 3-я – анализ показывает, что произошло увеличение количества печеночных ферментов в 10 и более раз.
Третья стадия требует незамедлительного лекарственного воздействия. На этом этапе орган не справляется со своей задачей, поэтому страдают другие органы и системы. Если вовремя не обратиться к доктору, признаки будут нарастать, не исключена смерть от отказа органа.
По степени прогрессирования патологического процесса выделяют такие стадии:
- Хроническая стадия. Длительность от 6 месяцев и дольше. Первые симптомы интоксикации печени проявляются спустя полгода и дольше от момента контакта с опасным веществом. Причины – работа во вредных условиях, продолжительное применение медикаментов, потребление горячительной продукции.
- Острая стадия – развивается в срок до полугода. Например, вследствие контакта с пищевыми токсинами (ягодами) либо химическими компонентами. Симптоматика может проявиться спустя пару часов после непосредственного контакта или проникновения внутрь.
Если наблюдается пролонгированное дозированное влияние на печень токсичных веществ, то первые симптомы интоксикации печени проявляются спустя 2-3 месяца.
Типы интоксикации печени
Появление признаков интоксикации печени всегда индивидуально, потому что все зависит от изначального состояния органа, дозировки токсичных веществ, попавших в организм. Типы интоксикации напрямую обусловлены фактором, который спровоцировал патологическое состояние.

В большинстве случаев отравление медикаментами выявляется на фоне их продолжительного (иногда и бесконтрольного) применения. Это может быть вынужденная мера (когда пациенту назначают жизненно важные лекарства, например, химиотерапия при онкологии) либо добровольное использование лекарств на регулярной основе (например, наркотиков).
В группу риска по статистике попадают такие категории граждан:
- Люди, страдающие наркотической/алкогольной зависимостью.
- Женщины во время беременности.
- Дети до 18-летнего возраста.
- Лица пожилого возраста.
- Больные, имеющие в анамнезе патологии печени хронического течения.
У мужчин и женщин с наркотической/алкогольной зависимостью клиника отравления железы может проявиться даже при применении небольшой дозировки определенного медикаментозного препарата. Такая категория лиц восприимчива к парацетамолу и его производным.
Часто причиной интоксикации выступает лечение гормональными средствами в течение длительного времени. Одно из побочных действий терапии – стимуляция продуцирования ферментов печени.
Современной медицинской практике известно тысячи лекарств, которые могут спровоцировать интоксикацию железы у детей и взрослых.
Развивается на фоне употребления продуктов, которые содержат патогенные микроорганизмы, вирусы, токсины. При чем не важно, в каком виде их употреблял человек – сырыми, приготовленными. К наиболее опасным продуктам относят рыбу, грибы, консервированную еду.
Первые признаки и симптомы отравления печени

Клинические проявления печеночной интоксикации проявляются не сразу, ведь токсины могут отравлять организм долгое время. Период течения без симптомов варьируется в зависимости от регулярности поступления опасных веществ в организм, их дозировок.
Симптоматика проявляется у всех по-разному. Признаки нередко схожи с нарушением функциональности желудочно-кишечного тракта. На фоне отравления у больного проявляется горечь в ротовой полости, тошнота, рвота, боль в области правого подреберья, повышенное газообразование. Также ухудшается аппетит, возникает понос.
Чтобы отличить интоксикацию именно от пищевого отравления, проводится пальпация внутреннего органа. При надавливании выявляется болевой синдром.
Человек без медицинского образования диагностировать интоксикацию не сможет, потому что все симптомы схожи с пищевым отравлением. Игнорирование признаков приводит к ухудшению ситуации, клиника нарастает.
При поражении органа выделяют такие синдромы:
| Название синдрома | Описание |
| Цитолиз | Нарушение проводимости печеночных клеток. Вследствие этого токсичные вещества проникают внутрь гепатоцитов, что приводит к некрозу. |
| Холестаз | Желчь не поступает в кишечник, что сопровождается рядом синдромов. Интоксикация печени проявляется симптомами на коже – наблюдается желтуха. Изменяется цвет склер глаз, кала, урины. Также больные жалуются на зуд кожного покрова, увеличение температуры тела, вялость и слабость. |
| Диспепсические нарушения | Комплекс симптомов, который характеризуется тошнотой, рвотой, газообразованием, поносом, болевым синдромом в правом боку. |
| Печеночно-клеточная недостаточность | Синдром сопровождается развитием сосудистых звездочек на коже, гиперемией кожного покрова лица, спонтанным появлением синяков без механического воздействия. |
| Гепатаргия | Нарушение ЦНС. У пациентов возникает специфический запах из ротовой полости, развиваются психические расстройства. Такое состояние чревато печеночной комой. |
Симптомы проявляются не все сразу, а по одному. Имеют свойство нарастать на фоне отсутствия терапии и при определенных обстоятельствах. Например, таблетка любого жаропонижающего средства может спровоцировать ухудшение самочувствия. Запущенная интоксикация приводит к осложнениям – циррозу.
Диагностика
При наличии характерных признаков обращаются к врачу. Доктор соберет анамнез, назначит диагностику. Требуется сделать общий анализ крови, чтобы определить концентрацию лейкоцитов, эозинофилов, скорость оседания эритроцитов.
Нужен общий анализ мочи, который показывает отсутствие/наличие продуктов белкового распада. Биохимическое исследование позволяет выявить показатели АЛТ, АСТ, щелочной фосфатазы.
В качестве инструментального исследования рекомендуется проведение УЗИ. При неинформативности метода назначают КТ или МРТ.
Методы восстановления органа
Восстановление железы подразумевает применение лекарственных препаратов, соблюдение строгой диеты. В тяжелых случаях проводится оперативное вмешательство. Лечение занимает долгое время – от 2-х недель до 5-6 месяцев (длительность курса обусловлена степенью поражения).
Курс терапии прописывается на основании результатов обследования. Врач может прописать антибактериальные лекарства, если в печени и других внутренних органах имеются воспалительные процессы.
При выраженных диспепсических проявлениях рекомендуется применение средств, ориентированных на восстановление микрофлоры кишечника. В схему включают лекарства, обладающие диуретическим и абсорбирующим свойствами. Они связывают токсичные вещества, выводят из организма.
Дополнительно прописывают витамины группы В, аскорбиновую кислоту. Они укрепляют организм, восстанавливают деятельность иммунной системы, что способствует быстрому выздоровлению больного.
Диета – важный момент лечения в домашних условиях. При отравлении железы надо отказаться от соленых, острых и копченых продуктов, поскольку они являются тяжелой пищей, негативно воздействуют на печень. Исключают потребление поваренной соли, специй – раздражают ЖКТ, ухудшают состояние больного. Под запретом находится алкогольная продукция.
Можно кушать овощи и фрукты, молочные продукты, крольчатину, филе курицы, индейки. В меню включают нежирную отварную рыбу, вегетарианские супы, белковые омлеты.
В восстановительный период под категорическим запретом находятся наркотики и спиртное, потому что они могут спровоцировать новое отравление и печень не выдержит нагрузки – развивается некроз тканей, что неминуемо приводит к смерти пациента.
В период восстановления также требуется диетическое питание. От острых блюд и маринадов надо отказаться на 3-4 месяца. После снятия ограничения полезные продукты для печени вводят в рацион аккуратно – небольшими порциями, не часто.
Если в анамнезе интоксикация печени, необходимо периодически проходить профилактические осмотры – каждые 1-1,5 месяца. При наличии провоцирующих факторов не исключен рецидив отравления печени. Особенно часто он происходит у тех, кто не придерживается рекомендаций медицинского специалиста.
Печеночная интоксикация – серьезное поражение органа, требующее незамедлительной квалифицированной помощи. Только своевременное обращение к доктору позволяет предупредить возникновение тяжелых осложнений. Особенно актуально это утверждение при отравлении грибами, ведь интоксикация до такой степени мощная и стремительная, что счет идет не на часы, а на минуты.
Читайте также:


