Можно ли попасть в реанимацию с отравлением
Какие законы помогут отстоять права и когда идти в суд.
После истории двухлетней Аделины Кинчаровой, которая умерла в больнице и чью маму не пустили в реанимацию вместе с ней, читатели НГС начали жаловаться на подобные ситуации, когда их тоже не пускали к родным, и спрашивать, как это регламентируется и куда можно жаловаться. Оказалось, что проблема остаётся, несмотря на радостные комментарии о том, что закон, принятый в 2019 году, решил спорные моменты и позволил навещать родственников в отделении реанимации и интенсивной терапии. Мы подготовили инструкцию, на какие законы опираться в беседах с врачами и как всё-таки увидеть родных в реанимации.
1. Какие законы определяют посещение реанимации
— До изменений, внесенных в законодательство в мае 2019 года, в палату реанимации к больному родственники могли попасть далеко не в каждом медицинском учреждении: какие-то больницы допускали родственников, а какие-то нет. На уровне законодательства такого запрета не существовало (как, в принципе, и чёткого разрешения. — Прим. ред.). Правила посещения устанавливались администрацией больницы, поэтому в большинстве случаев вход в палаты реанимационного отделения и интенсивной терапии был закрыт для посторонних. Эта ситуация была неоднозначной и вызывала много жалоб с обеих сторон: родственники пациентов хотели увидеть близких людей, посмотреть на их состояние, как им оказывается медицинская помощь, а медицинские работники выступали против посещений, так как это мешает лечебному процессу и другим пациентам, и требовали соблюдения санитарных норм.
2. Почему посетить реанимацию так сложно
— Теперь стационары должны будут организовать посещения пациентов в соответствии с общими требованиями Минздрава. Полагаем, скоро ведомство их утвердит, — говорит Олеся Трошина.
Сейчас подобная обязанность медорганизаций на федеральном уровне не предусмотрена. При этом в некоторых регионах действуют приказы о порядке допуска к пациентам. Есть правила посещения пациентов в реанимации, но они носят рекомендательный характер.
— Когда новшество заработает, родственники, другие члены семьи, законные представители пациента, которых не пустят в реанимацию, смогут пожаловаться в Росздравнадзор. Тогда стационар рискует получить предписание об устранении нарушений, — заявляет эксперт.
То есть получается, что в июне 2019 года закон закрепил за Минздравом право утвердить общие требования для посещения реанимаций. Минздрав подготовил проект приказа об утверждении этих требований, но пока он не подписан.
3. Что должен решить приказ Минздрава
Юрист замечает, что указанные положения должны содержать правила посещения родственниками медицинских организаций, в том числе и отделений реанимации, время посещений, продолжительность и количество человек, которые могут одномоментно посетить пациента. Это необходимо, чтобы не парализовать работу отделения.
В проекте такого приказа говорится, что организация должна обеспечить посетителей бахилами, халатами, масками и шапочками и так далее, но более конкретной информации, например, о том, сколько времени можно находиться в реанимации, там нет.
4. Какие документы сейчас определяют порядок посещений
— Обратите внимание, что речь идёт о посещении пациента, а не о нахождении рядом с пациентом круглосуточно. Обеспечивать постоянное пребывание родственника пациента в отделении реанимации больница не обязана. Следует учесть, что законодательство не содержит нормы, которая бы прямо разрешала взрослым пациентам совместное нахождение с родными и близкими в больнице. Это разрешено только для пациентов-детей и недееспособных пациентов, — замечает эксперт.
5. Каковы правила посещения реанимаций
Медицинские работники должны проводить с родственниками краткую беседу перед посещением реанимации и психологически подготовить к тому, что посетитель увидит в отделении. А также должны выяснить, нет ли у них каких-либо острых инфекционных заболеваний. При этом медицинские справки об отсутствии заболеваний не требуются.
Перед посещением посетители должны снять верхнюю одежду, надеть бахилы, халат, маску, шапочку, тщательно вымыть руки. Мобильный телефон и другие электронные устройства нужно выключить.
Одновременно в палате могут находиться не более двух посетителей.
6. В каких случаях нельзя находиться в реанимации
Пациентов нельзя посещать детям до 14 лет.
Посетители в состоянии алкогольного и/или наркотического опьянения в отделение не допускаются.
Не разрешаются посещения во время проведения в палате инвазивных манипуляций (интубация трахеи, катетеризация сосудов, перевязки и тому подобное) и сердечно-лёгочной реанимации.
7. Как защитить свои права и права пациента
Олеся Трошина отмечает две правовые позиции, которые можно использовать в ситуациях, когда вас не пускают в реанимацию. Первая — отсутствие в федеральном законодательстве чёткой нормы о праве посещения больных в отделении реанимации и интенсивной терапии (ОРИТ), которую нельзя использовать как основание для запрета таких визитов.
— Вторая позиция включает в себя обязательное требование при посещении ОРИТ — должны соблюдаться права и остальных пациентов. Однако если речь идёт не о рядовом посещении больного, а о его последнем посещении и его последней возможности увидеть своих близких, то такое посещение продиктовано исключительными обстоятельствами. И ввиду этих исключительных обстоятельств врачи ОРИТ обязаны предпринять какие-нибудь меры, чтобы всё же организовать свидание пациента с родными, не используя формальные основания для отказа в посещении, — отвечает Трошина.
8. Какова позиция Минздрава Новосибирской области
В региональном Минздраве на запрос журналиста НГС ответили, что возможность посещения ребёнка в отделении реанимации определяется тяжестью его состояния, необходимостью проведения ему инвазивных лечебных и диагностических процедур, зависит от эпидемиологической обстановки и состояния здоровья родственников.
Обычной практикой, как отмечает ведомство, является посещение ребёнка при стабилизации его состояния. Родителей перед посещением знакомят под подпись с правилами посещения реанимации, согласовывают время посещения. Кроме того, в Минздраве уточнили, что под посещением понимается временное пребывание.
— Решение о возможности посещения пациента принимает лечащий врач в зависимости от оценки объективных обстоятельств. Регламент посещения пациентов отделений реанимации зависит также от планировки, вместимости конкретного отделения и может отличаться в разных лечебных учреждениях, — сообщили в пресс-службе Минздрава Новосибирской области.
Какова доля субъективизма у врачей в основаниях для отказов, какую роль именно по закону играет загруженность реанимации и состояние других пациентов, как решаются спорные ситуации — в региональном Минздраве не ответили. Журналист НГС направил эти вопросы в Минздрав РФ.
9. Что делать, если вам отказали
Юрист советует в первую очередь стараться получить этот отказ письменно от лечащего врача и руководителя медицинской организации. С таким документом вы можете обратиться в прокуратуру и Минздрав РФ (или региональный) для проведения проверки — обосновано получение отказа или нет. Можно сослаться на срочность действия, потому что пациент находится в реанимации. Также вы можете подать в суд на основании федерального законодательства и правовых позиций Европейского суда по правам человека о разрешении допуска к пациенту.
10. Какая судебная практика существует
Юрист уточняет, что суды нередко отклоняют иски на компенсацию морального вреда в подобных случаях, но примеры бывают разными. Например, суд апелляционной инстанции взыскал с больницы по 30 тысяч рублей морального ущерба в пользу каждого истца за то, что врачи не пропустили родных в отделение реанимации попрощаться с умирающей женой и матерью и не предприняли ничего, чтобы организовать такое посещение. Эта ситуация описывается в определении Московского городского суда от 14 декабря 2018 года по делу № 33–51564/2018.
— Суд отметил, что ввиду очевидной для всех скорой кончины пациентки визит её родных был продиктован исключительными обстоятельствами, а значит, и отказ пустить посетителей в отделение реанимации и интенсивной терапии тоже мог быть оправдан лишь исключительными причинами. А отсутствие в законе прямого указания на право навещать родных в отделениях реанимации не должно использоваться для умаления общепризнанных прав человека, в том числе права на посещение умирающего родственника.
Почему закрытые двери реанимаций — угроза для больниц и пациентов

В Первой Градской 10 реанимационных отделений, 107 коек практически никогда не пустуют. Некоторые пациенты проводят здесь от двух до пяти месяцев. В полиорганном отделении — самые тяжелые больные. Многие без сознания. У кровати молодой девушки — посетительница. Что-то тихонько ей рассказывает, расчесывая волосы. На первый взгляд, девушка практически не реагирует. Алесе 27 лет, в начале октября она попала в автокатастрофу. Врачи сомневались, что она выживет. Но спасли.
— Внучка в неполном сознании, — поясняет Любовь Федоровна. — Но она все понимает, ждет нас, сразу же улыбается. Мы каждый день приходим. Если бы не пускали — с ума бы сошли. А так сами видим, как все тут происходит. Еще и учимся правильно ухаживать.
Алексей Перцев в больницу попал неожиданно. У молодого человека разболелся зуб. Стоматолог порекомендовал удалить. Началось осложнение, флюс. Реанимация. Два дня комы. Когда очнулся — увидел у кровати жену Елену и начал улыбаться.
— Комментарии врачей обычно всегда очень сухие и не дают того эмоционального успокоения, которое получаешь, когда все сам видишь, — говорит Елена. — Это и дополнительная помощь персоналу. Можно уговорить своего больного поесть, когда он не хочет или ему больно, сделать массаж, перевернуть на другой бок. Медсестры же не могут круглосуточно и одновременно находиться возле каждого пациента. Это невозможно.
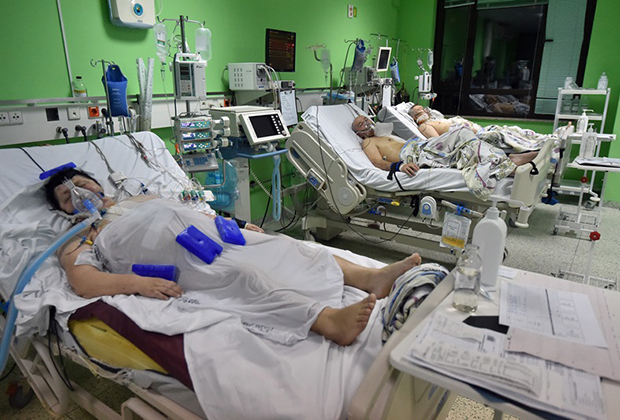
Официально пускать родственников в реанимацию в Первой Градской стали с 2014 года. Установили даже часы посещений — по два часа утром и вечером. Но сами врачи говорят, что это формальность: если кому-то очень нужно — попасть сюда можно практически в любое время. В критических случаях — даже ночью.
— Считали, что родственники отвлекают, — рассказывает он. — Действительно, с каждым посетителем поговорить, каждого понять, каждому объяснить — это труд. А у тебя там больные лежат, их лечить нужно. Реанимация — это серьезно. Тут все по-военному четко и конкретно. Только так можно человека вырвать у смерти. Но потом мы увидели, что если все правильно организовать, то позитива больше, чем неудобств.

— Это нам очень помогло, — продолжает Магомедов. — Стало спокойнее. Мы знаем, что и как сказать, как подготовить родственников к встрече. Ведь в реанимации пациенты лежат в непривычном виде: аппараты, трубочки, катетеры. Нужно объяснить, зачем и для чего это надо, рассказать и показать, чем можно помочь.

— Всех пускать просто небезопасно, — говорит Александр, врач-реаниматолог из районной больницы Свердловской области. — Отделения интенсивной терапии переполнены, не хватает персонала, врачи зашиваются. Им нужно будет тогда выбирать: спасать больных либо разговаривать с их родственниками. Как правило, выбирают первое, поэтому на общение с посетителями просто нет времени. Кроме того, отделения реанимации никем не охраняются. Мы терпим хамство, угрозы и мордобитие, и нас никто не защищает. Буквально на прошлой неделе нашего врача, очень большую умничку, всегда очень обстоятельно и мягко разговаривающую с родственниками, избила пьяная женушка, пришедшая к своему ненаглядному. За что? За то, что его выписывают в отделение. Потому что она не собирается за ним говно убирать.
С тех пор прошло шесть лет. Ирина до сих пор мучается, что отец мог подумать, что жена и дети о нем забыли, что никто в последний раз так и не подержал его за руку.

В случае СМА (генетическое заболевание, при котором постепенно атрофируются мышцы, в том числе и дыхательные) пациенты паллиативные: на аппарате ИВЛ могут жить несколько лет. Но не у всех семей есть возможность купить домашний ИВЛ, поэтому дети живут в больницах годами, встречаясь с близкими от случая к случаю.
— По распоряжению Минздрава вход в реанимацию детям до 14 лет вообще запрещен, — объясняет Ольга. — Недавно у нас был случай предновогодний с подопечным на ИВЛ в одной из региональных реанимаций. Мальчика не успели выписать перед праздниками домой. Родители схитрили и привели к нему сестру. Со слов папы, малыш так обрадовался сестре, так был счастлив ее видеть, что улыбка не сходила с его лица. Папа сказал, что на него и маму он так никогда не смотрел.
Реаниматолог Марат Магомедов из Первой Градской уверен, что рано или поздно все поймут, что в посещениях реанимационных отделений родственниками ничего необычного нет.
— Это неизбежный процесс, — заключает он. — Даже в советские времена врачи иногда нарушали все правила и приводили родственников на несколько минут. Я даже выговоры за это получал. Невозможно смотреть, как мамы рыдают. Это надо иметь в груди не сердце, а насос. Принцип пациентоориентированности заключается не только в диагностических и лечебных процедурах, но и в создании комфорта людям, которые прикованы к постели.
С 9 июня заработают поправки, которые узаконят доступ родственников в реанимацию. Теперь не нужно платить медсестре или уговаривать главного врача, чтобы разрешили пройти к тяжелобольному супругу, умирающей маме или ребенку после операции. Медперсонал не сможет ссылаться на запрет и намекать на благодарность в конверте, а членам семьи не придется думать, как решить вопрос с уходом и документами.
Это сильно облегчит ситуацию тем, кто столкнулся с реанимацией. Но все равно могут быть ограничения. Разобрались, как все это работает и зачем вообще приняли такой закон.
Раньше в реанимацию к больным не пускали
До этих поправок родственникам было не на что ссылаться, чтобы пройти к близкому человеку в реанимацию или палату интенсивной терапии. Все дело в формулировках закона: не было нормы, которую можно упомянуть для беспроблемного допуска. В обычную палату родных пускали, а в реанимацию — нет. Прямого запрета не устанавливали, но и обязанности пропускать тоже не было.

Дальше нужно договариваться — например за деньги. Иногда не получается — и семья не успевает обеспечить уход, узнать последнюю волю и оформить важные документы: доверенность, завещание, брачный договор. С точки зрения закона защитить свои права на посещения было сложно.
В Минздраве знали об этой проблеме. В 2016 году появилось письмо с рекомендациями, чтобы родственников все-таки пропускали в реанимацию. Для этого даже придумали правила посещения. Но письмо Минздрава — это не закон, больницы могли вообще не принимать его во внимание, что они часто и делали. Последнее слово всегда было за главным врачом.

Теперь родственники смогут без проблем навещать близких в реанимации
Год назад проблему допуска членов семьи в реанимацию решили в Москве: там появился внятный приказ, по которому родственников нужно было пропускать в реанимацию, если они были здоровы, соблюдали правила и не мешали другим пациентам.
Одновременно начали рассматривать законопроект на федеральном уровне — после того как известный актер обозначил проблему на прямой линии с президентом. 9 июня документ вступит в силу — будет аргумент для защиты своих прав. Ссылайтесь на закон № 119-ФЗ и пункт 15 части 1 статьи 79 закона об охране здоровья.
Вот что конкретно изменилось:
- Близких должны пропускать к больным в реанимацию и палаты интенсивной терапии. Теперь это обязанность больницы.
- Проходить разрешат родственникам, членам семьи и законным представителям.
- Это норма федерального закона, а не письмо, приказ или памятка.
- Минздрав должен разработать правила посещения, но пока их нет.
Ограничения для посещений все равно будут
Этот закон поможет родственникам больных защитить свои права. Например, теперь врач не сможет сказать, что в реанимацию нельзя пройти из-за общего запрета. В ответ можно пожаловаться в Росздравнадзор или подать в суд.
Но это не значит, что пускать в палаты к больным в тяжелом состоянии будут в любое время, кого угодно и по первой просьбе. Придется учитывать такие ограничения:
- В реанимации могут лежать другие пациенты, и больница должна защищать их персональные данные. А в палатах может не быть шторок между кроватями.
- С пациентом могут проводить медицинские манипуляции, при которых никому нельзя находиться рядом, кроме медперсонала.
- Родственники могут болеть простудой, а это опасно для пациента.
- Больной может волноваться, и присутствие близких ухудшит его состояние.
- Нужны доказательства, что посетитель — это родственник или член семьи. Например, гражданскую жену могут не пустить к супругу, потому что нет документа о браке. Юридически она ему никто. А вот родителей, детей, законных супругов пропустят. Или нужна доверенность.
- Посетителя не пустят, если он нарушает режим: шумит, не надевает халат и маску, проносит запрещенные продукты и лекарства, пытается пройти без разрешения.
Точный список правил посещения появится, когда его утвердит Минздрав. Пока можно ориентироваться на письмо: это точка зрения того же ведомства, но ей придадут форму нормативного акта.

Как пройти в реанимацию к родственнику
Новый закон не означает, что можно просто подняться на нужный этаж и без разрешения посещать больного. Лучше сделать так:
- Спросите разрешения у лечащего врача. Он может отправить к главврачу. Без разрешения проходить нельзя: сочтут за нарушение режима и потом вообще не пропустят.
- Уточните, в какое время лучше прийти.
- Расспросите о состоянии здоровья и о том, как лучше себя вести. За одним человеком можно ухаживать, кормить его, разговаривать, а другого больного разрешат только взять за руку и больше никак не тревожить.
- Купите халат, шапочку, маску и бахилы. В больнице строгий санитарный режим, закон его не отменял.
- Сдайте анализы или принесите справку о состоянии здоровья. Врач должен быть уверен, что вы не простужены и не передадите инфекцию.
- Спросите, можно ли прийти с нотариусом или адвокатом, если нужно оформить документы. Учитывайте состояние больного: он должен понимать, что происходит.
Если больница отказывает в посещении, попросите объяснить это письменно, все фиксируйте и жалуйтесь в Росздравнадзор — это можно сделать в интернете с авторизацией через госуслуги. Можно пойти в суд, чтобы больницу обязали вас пропускать, или потребовать компенсацию морального вреда.
8-800-550-99-03
горячая линия Росздравнадзора по соблюдению прав граждан
Что происходит с человеком в отделении реанимации
Человек, который находится в реанимации, может быть в сознании, а может быть в коме, в том числе медикаментозной. При тяжелых черепно-мозговых травмах и повышении внутричерепного давления пациенту обычно дают барбитураты (то есть вводят в состояние барбитуровой комы), чтобы мозг находил ресурсы для восстановления — на пребывание в сознании требуется слишком много энергии.
Обычно в отделении реанимации пациенты лежат без одежды. Если человек в состоянии встать, то ему могут дать рубашку. «В реанимации к пациентам подключены системы жизнеобеспечения и следящая аппаратура (различные мониторы), — объясняет заведующая отделением реанимации и интенсивной терапии Европейского медицинского центра Елена Алещенко. — Для лекарств в один из центральных кровеносных сосудов устанавливается катетер. Если больной не очень тяжелый, то катетер устанавливается в периферическую вену (например, в вену руки. — Прим. ред.). Если требуется искусственная вентиляция легких, то в трахею устанавливается трубка, которую присоединяют через систему шлангов к аппарату. Для кормления в желудок заводится тонкая трубочка — зонд. В мочевой пузырь вводится катетер для мочи и учета ее количества. Пациента могут привязать к кровати специальными мягкими вязками, чтобы он не удалил при возбуждении катетеры и датчики.
Почему в реанимацию не пускают родственников
Почему присутствие родственников 24 часа в сутки невозможно даже в самых демократичных реанимациях? С утра в отделении активно проводят различные манипуляции, гигиенические процедуры. В это время присутствие постороннего человека крайне нежелательно. При обходе и при передаче смены родственники также не должны присутствовать: это как минимум нарушит медицинскую тайну. При реанимационных мероприятиях родственников просят выйти в любой стране мира.
Детей во взрослую реанимацию стараются не пускать ни у нас, ни за рубежом.
Что сделать, чтобы вас пустили в реанимацию
Когда есть объективные причины не пускать родственника в ОРИТ? Если вы откровенно болеете и можете заразить окружающих, если вы находитесь в состоянии алкогольного или наркотического опьянения — в этих случаях вас справедливо не пустят в отделение, как ни старайтесь.
Как понять, что все в порядке
«При редких болезнях только узкие специалисты знают, что какие-то препараты нельзя назначать, какие-то можно, но нужно контролировать такие-то показатели, поэтому иногда в консультантах на самом деле нуждаются сами реаниматологи, — объясняет Ольга Германенко. — Правда, к выбору специалиста нужно подходить внимательно, чтобы он не разговаривал свысока с местными врачами и не стал вас запугивать: ‚Вас здесь угробят. Тут такие неумехи‘.
‚Когда вы говорите лечащему врачу, что хотите получить второе мнение, зачастую это звучит примерно так: вы лечите неправильно, мы видим, что состояние ухудшается, поэтому мы хотим привести консультанта, который научит вас правильно лечить, — говорит психиатр, руководитель Клиники психиатрии и психотерапии Европейского медицинского центра Наталья Ривкина. — Лучше доносить такую мысль: для нас очень важно понимать все-все возможности, которые есть. Мы готовы использовать все наши ресурсы для того, чтобы помочь. Мы хотели бы вас попросить получить второе мнение. Мы знаем, что вы наш основной врач, у нас нет плана уходить в другое место. Но нам важно понимать, что мы делаем все, что необходимо. У нас есть идея, к кому мы хотели бы обратиться. Может быть, у вас есть другие предложения. Вот такой разговор может быть более комфортным для врача. Надо просто порепетировать, записать формулировки. Не нужно идти со страхом, что вы нарушаете какие-то правила. Получить второе мнение — это ваше право‘.
Как помочь
Спинальный хирург Алексей Кащеев предлагает также узнать у лечащего врача, будет ли полезно при текущем состоянии больного нанять индивидуальную сиделку.
Как вести себя в реанимации
Если вас пускают в реанимацию, важно помнить, что есть правила (в письменном виде или проговоренные врачом), и они созданы для того, чтобы врачи могли выполнять свою работу.
Даже в тех реанимациях, куда можно приходить хоть в верхней одежде, есть правило: обработать руки антисептиком перед посещением пациента. В других больницах (в том числе на Западе) могут попросить надеть бахилы, халат, не носить шерстяную одежду и не ходить с распущенными волосами. К слову, помните, что посещая отделение реанимации, вы подвергаете себя определенным рискам. В первую очередь риску инфицирования местными бактериями, устойчивыми ко многим антибиотикам.
Это, скорее всего, будет опасно для жизни вашего близкого.
Как разговаривать с врачом
За границей и в платных медицинских центрах вы сможете получить информацию по телефону: при оформлении бумаг вы утвердите для этого кодовое слово. В государственных больницах в редких случаях врачи могут давать свой мобильный.
«В ситуации, когда кто-то из близких в реанимации, особенно когда это связанно с внезапно развившемся заболеванием, родственники могут находиться в состоянии острой реакции на стресс. В этих состояниях люди
испытывают растерянность, сложности с концентрацией внимания, забывчивость — им трудно собраться, задать нужный вопрос, — объясняет Наталья Ривкина. — Но у врачей может просто физически не быть времени строить диалог с родственниками, у которых есть такие сложности. Я рекомендую членам семьи записывать вопросы в течение дня и таким образом готовиться к встрече с врачом.
Как не сойти с ума и поддержать близких
Очень часто в ситуациях, когда кто-то из родственников в реанимации, люди замыкаются и перестают делиться переживаниями. Они так стараются защитить друг друга, что в какой-то момент друг друга просто теряют. Люди должны говорить открыто. Это очень важный задел на будущее. Особая категория — это дети. К сожалению, очень часто от детей скрывают, что кто-то из родителей находится в реанимации. Такая ситуация очень плохо отражается на их будущем. Доказанный факт: чем позже дети узнают правду, тем выше риск тяжелых постстрессовых расстройств. Если мы хотим защитить ребенка, мы должны говорить с ним. Это должны делать близкие, а не психолог. Но лучше, чтобы они сначала получили профессиональную поддержку. Сообщать нужно в комфортной обстановке. Надо понимать, что дети 4–6 лет гораздо более адекватно относятся к вопросам смерти и умирания, чем взрослые люди. У них в это время есть достаточно четкая философия в отношении того, что такое смерть и умирание. Позднее на это накладывается много разных стигм и мифов, и мы уже по-другому начинаем к этому относиться. Есть еще проблема: взрослые стараются свои эмоции не показывать, а дети чувствуют и переживают этот опыт как отвержение.
Где искать информацию
Основную информацию на английском о том, что происходит в отделении реанимации, можно найти здесь: nlm.nih.gov, kidshealth.org, aacn.org
Чего ждать
После реанимации, как только отпадет необходимость в интенсивном наблюдении и пациент сможет самостоятельно дышать, его, скорее всего, переведут в обычное отделение. Если точно известно, что человек пожизненно нуждается в искусственной вентиляции легких (ИВЛ), но в целом помощи реаниматологов он не требует, его могут выписать домой с аппаратом ИВЛ. Купить его получится только за свой счет или за счет благотворителей (у государства денег нет).
По-хорошему, еще в реанимации с пациентом должен работать как минимум физический терапевт (не путать с физиотерапевтами, которые занимаются магнитотерапией, прогреваниями, лечением лазерами и проч.) и эрготерапевт (специалист, помогающий поддержать самостоятельность пациента в обычной жизни). После лечения в отделении реанимации определенно потребуется грамотная реабилитация.
Можно ли отказаться от реанимации
Если прекратить искусственное поддержание жизни (например, отключить аппарат искусственной вентиляции легких), человек умирает от болезни, а не от действий врача, идет естественный процесс умирания. Однако в российском законодательстве (ст. 45 323-ФЗ) это определяется как эвтаназия. Хотя во всем мире эвтаназией называют гораздо более активные действия для ускорения умирания.
Инструкция для родителей на экстренный случай

четыре года работал медбратом в реанимации
Детей забирают в отделение реанимации и интенсивной терапии (ОРИТ) при неотложных состояниях: при ударе током, сильных травмах, судорогах, отравлениях. Реанимация означает, что ситуация серьезная, жизнь и здоровье ребенка в опасности.
К чему нужно быть готовым
В реанимации тяжело. Малыш может быть без сознания, странного цвета, из него могут торчать трубки и провода. Все это непривычно для родителей и может вызвать эмоциональную реакцию. Она по-человечески понятна примерно всем, но для ситуации неадекватна: врачам нужно работать, а истерика этому только мешает. Удержаться от нее — та еще задачка.
Вас могут не пустить внутрь. Вход в отделение реанимации обычно закрыт на замок. Если дверь случайно оказалась открытой, не входите в отделение без разрешения. Сотрудники реанимации еще не привыкли к посетителям. Раньше родственников часто вообще не пускали в реанимацию. Позвоните, постучите в дверь или привлеките к себе внимание доступным способом. Дождитесь, пока к вам выйдет медработник.
Врач может выйти не сразу. В реанимации спасают жизни, а значит доктора проводят много времени возле больных и не всегда могут выйти к родственникам. Будьте готовы подождать. Возможно — 5 минут, возможно — 2 часа. Это так же нормально, как и муки от ожидания. Врач в любом случае поговорит с родителями ребенка, который недавно попал в отделение. Он должен выяснить информацию, которая нужна для лечения малыша.
Что взять с собой
Если ребенок оказался в реанимации без вас — перед поездкой в больницу постарайтесь немного подготовиться. Вот, что стоит взять с собой.
Документы. В первую очередь имеет смысл поискать амбулаторную карту, выписки из истории болезни — любые медицинские документы, которые у вас на руках. В них может быть ценная информация для врачей.
Чтобы оформить историю болезни, могут понадобиться ваш паспорт и свидетельство о рождении или паспорт ребенка. Но если этих документов нет под рукой, не беспокойтесь. Ребенка будут лечить и без бумаг, а паспорт и свидетельство о рождении можно привезти позже.
Полис ОМС или ДМС не нужны: по закону, экстренную и неотложную помощь оказывают гражданам бесплатно. Платить за нее не нужно.
Лекарства. Если малыш страдает хроническим заболеванием и постоянно принимает какие-то лекарства, возьмите их с собой. Но не давайте ребенку, а покажите доктору.
Блокнот и диктофон. Скорее всего, во время разговора с врачом придется что-то записать. Положите в карман ручку и лист бумаги или блокнот. Не забывайте, что в смартфонах есть диктофоны.
Одежду. Чтобы пройти в отделение, понадобятся халат, бахилы, шапочка и маска. Их выдают не в каждой больнице, поэтому, возможно, придется сходить в ближайшую аптеку.
⛔️ В реанимацию не пускают в шерстяной одежде и с распущенными волосами.
Они легко собирают на себе микробы, поэтому шерсть попросят снять, а волосы — убрать. Так меньше шансов, что вы принесете с собой в отделение новые бактерии.
Кому задавать вопросы о состоянии ребенка
Двери в отделение реанимации обычно открывают санитарки, медсестры или лаборанты. Им нет смысла задавать вопросы о состоянии малыша — они не имеют права на них отвечать. Дождитесь врача.
Лечат детей в реанимации анестезиологи или реаниматологи. Это разные названия одной врачебной специальности. Еще за каждым пациентом в ОРИТ закреплен врач из профильного отделения. Анестезиологи-реаниматологи находятся с ребенком круглосуточно. Врачи из профильного отделения посещают малыша периодически: один или несколько раз в сутки.
Пока ребенок лежит в реанимации, общайтесь с врачами из этого отделения. В рабочее время это может быть заведующий отделением или лечащий анестезиолог. В выходные и праздники на вопросы ответит дежурный анестезиолог. Врачи в ОРИТ присутствуют круглосуточно.
Простой способ отличить врача от медсестры или санитара — по бейджу на груди. Да, кажется, очевидным, но в ОРИТ легко забыть вообще обо всем.
Что спросить у врача
Врач — единственный человек, который обладает полной информацией о состоянии детей в реанимации и может обсудить его с родителями. Обычно доктора стараются говорить с родственниками без сложных терминов. Но если во время беседы вам будет что-то непонятно, обязательно переспрашивайте и просите объяснить.
Во время разговора врач может оценить состояние пациента по степени тяжести. Вот, что это значит.
Состояние удовлетворительное. Важные органы работают без нарушений. В таком состоянии детей в реанимацию госпитализируют в исключительных случаях — для перестраховки. Например, когда ребенка ударило током, его могут оставить в реанимации на несколько часов или суток, даже если он чувствует себя нормально.
Состояние средней тяжести. Работа важных органов нарушена, но прямо сейчас угрозы жизни ребенка нет. Он останется в реанимации, пока ему не станет лучше.
Тяжелое состояние. Работа важных органов нарушена. Есть угроза жизни ребенка.
Стабильно тяжелое состояние. Состояние пациента существенно не меняется. То есть улучшений или ухудшений нет.
Крайне тяжелое состояние. Работа важных органов резко нарушена, есть острая угроза жизни ребенка. Ему нужна интенсивная терапия.
Агональное или терминальное состояние. Все очень плохо. Пациент рискует погибнуть в течение нескольких минут или часов. Так же иногда обозначают состояние умирающего человека, которому врачи уже не могут помочь.
Врач фиксирует состояние пациента по состоянию на текущий момент. Ситуация может меняться в лучшую или в худшую сторону в считанные минуты и часы. Бывает, что после процедур состояние малыша меняется с крайне тяжелого на тяжелое или среднетяжелое. К сожалению, бывает и наоборот.
Из-за этого многие врачи не любят давать прогнозы и отвечают дежурными фразами на вопросы, которые больше всего волнуют родителей. Страшное исключение из этого правила: если шансов на благополучный исход нет, врачи прямо говорят об этом родственникам больного.

Если вы действительно что-то можете сделать, врач об этом скажет. Например:
Купить или доставить лекарства. Да, по закону экстренная и неотложная помощь оказывается бесплатно. Но в ОРИТ может не оказаться редких или специфических медикаментов, которые нужны малышу.
Сдать кровь. Практически все пациенты в отделении реанимации получают препараты крови. Поэтому доктора просят родственников больных сдавать кровь.
Передать молоко, если в реанимацию попал младенец. Мама может сцеживать молоко и передавать сотрудникам отделения.
Помочь с уходом за ребенком. Подробнее об этом поговорим ниже.

педиатр DOC+, детский онколог отделения интенсивной терапии и реанимации
ВИДМАНТЕ ВИДМАНТО ДАЙЛИДИТЕ
Если ребенок в отделении, значит, его состояние тяжелое. Не набрасывайтесь на врачей с вопросами сразу после госпитализации малыша. Дайте докторам время. Оно нужно, чтобы осмотреть и обследовать пациента, выбрать тактику лечения, провести экстренные процедуры.
Задавайте все интересующие вопросы, когда доктор сам выйдет к вам. Но тут не бойтесь казаться глупым, спрашивайте все. Лучше заранее запишите список вопросов, чтобы не растеряться во время беседы.
Стоит ли быть рядом с малышом в реанимации
Это помогает ребенку. Речь и прикосновения близких успокаивают, даже если ребенок без сознания. Поэтому в руководствах по уходу за больными без сознания рекомендуется разговаривать с ними и прикасаться так, как обычно разговаривают и касаются людей в нормальном состоянии.
Так легче родителям. Некоторым проще быть рядом с ребенком и делать для него хоть что-то, чем ждать дома или у дверей реанимации. Однако если вы очень впечатлительны, посещение ребенка в ОРИТ может стать для вас эмоциональным ударом.
Родители могут помочь персоналу. Медсестры и санитарки в реанимации одновременно работают с несколькими больными. Они не всегда физически успевают вовремя накормить ребенка, поменять подгузник, перевернуть малыша или очистить трубу, через которую аппарат искусственной вентиляции легких подает воздух. По разрешению доктора родственники ребенка могут частично ухаживать за пациентом: менять подгузники, постельное белье или умывать малыша.
Это стресс для родителей. Если ребенок попадает в реанимацию, это в любом случае стрессовая ситуация для близких. Конкретный родитель должен понять, что для него тяжелее: остаться за дверью и ждать или зайти в отделение и увидеть малыша в тяжелом состоянии.
Сильные эмоции могут навредить ребенку. Дети даже в бессознательном состоянии нуждаются в поддержке и ободрении. Слезы и истерика родителей не ободряют и не поддерживают малыша.
В реанимации нет места для родителей. Близкий может рассчитывать только на стул возле кровати. В отделении негде умыться и поесть. А чтобы поспать, придется идти в палату профильного отделения. Там обычно закрепляют место за больным, попавшим в реанимацию. И им может воспользоваться его родитель по договоренности с врачом.
В 2006 году американские специалисты изучили 64 случая присутствия родителей в ОРИТ, опросили 92 доктора и 22 родителя.
Во всех случаях присутствие родителей не помешало лечебному процессу.
Все опрошенные родители чувствовали, что делают что-то важное и имеют право присутствовать в отделении.
Все близкие считали, что их присутствие помогает ребенку и уменьшает его страх.
Спустя три месяца после события ни один из родителей не назвал присутствие в реанимации психотравмирующим фактором. То есть совместное пребывание не усилило стресс, связанный с госпитализацией ребенка.
Что делать, если врачи не пускают в реанимацию
1. Ребенка прямо сейчас реанимируют.
2. Родитель болен (даже простудой) или нетрезв.
3. Родитель не надел халат, бахилы, шапочку и маску, не выключил мобильный.
В остальном, быть с ребенком в реанимации — ваше законное право. Его обеспечивают:
Статья 51 того же закона — разрешает одному из родителей или другому законному представителю находиться рядом с ребенком в больнице бесплатно.
Приказ Департамента здравоохранения Москвы № 451 — официально разрешает родственникам пациентов круглосуточно находиться в реанимации.
На практике решение о том, допускать ли родителей к ребенку, принимает заведующий реанимационным отделением. Поэтому если лечащий врач не разрешает вам увидеться с ребенком — не спорьте, а обратитесь к его непосредственному начальнику.
Если заведующий также отговаривает от посещения ребенка, постарайтесь понять, в чем причина. Врач может указать на конкретные обстоятельства, в которых ваше присутствие в ОРИТ действительно нецелесообразно.
Если вы чувствуете, что заведующий отговаривает от посещения ребенка без объективных причин, твердо сообщите, что хотите попасть в отделение. Объясните врачу, что хотите поддержать малыша и даже помочь персоналу. Убедите докторов, что контролируете эмоции. Сошлитесь на закон и письмо министерства здравоохранения, которые определяют возможность посещать детей в реанимации.
Заведующий отказывается пустить вас в отделение, спокойно сообщите, что обратитесь в администрацию больницы. Идите к главному врачу и попросите разрешить вам посетить ребенка в ОРИТ. Если во время разговора главврач не соглашается помочь, напишите заявление и попросите секретаря официально его зарегистрировать.
Заявление на имя главврача пишите в произвольной форме. Обязательно сошлитесь на закон и письмо Минздрава.
Читайте также:


