Интоксикация организма при влажной гангрене
Разновидность некротического распада тканей, возникшая вследствие недостатка кровообращения из-за травмы, попадания в сосуд тромба, осколка кости при переломе, а также при метаболических и сосудистых нарушениях у больных сахарным диабетом, называется влажной гангреной.
О заболевании
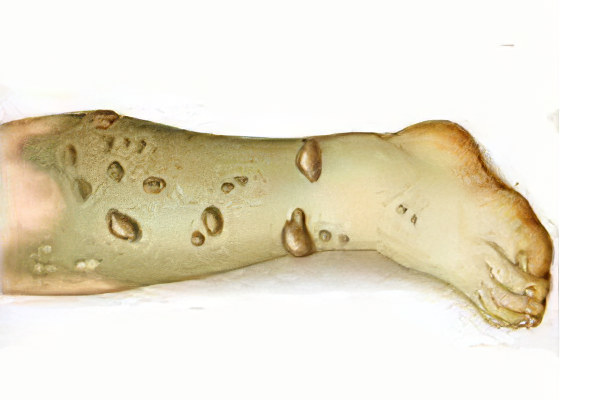
При этой форме гангрены ткани тела подвергаются гнилостному разложению. Заболевание протекает стремительно, отличается крайне неблагоприятным исходом из-за быстро нарастающей интоксикации организма. Чаще всего гангрена возникает на верхних и нижних конечностях, хотя встречается и в легких, кишечнике, желчном пузыре. Если больному не произвести срочную ампутацию пораженной конечности или органа, неизбежен летальный исход.
Катализатором влажной гангрены всегда является инфицирование патогенными бактериями. В результате их деятельности в тканях тела запускается процесс трупного разложения. Иммунная система больного не в состоянии отграничить пораженный участок конечности или орган от здоровой ткани. Некротический процесс стремительно распространяется дальше, а токсины, возникающие в результате распада большого количества клеток, поступают в системный кровоток, нарушая функционирование организма.
Особенно тяжело протекает гангрена этого типа у больных сахарным диабетом по следующим причинам:
Низкая сопротивляемость организма;
Повышенная восприимчивость к септической и гнойной инфекции;
Нарушение регенеративных свойств тканей.
Гангрена легких и кишечника всегда протекает по влажному типу.
Причины влажной гангрены

В основе внезапного нарушения кровообращения, провоцирующего начало патологии, всегда лежит сосудистая катастрофа или травма.
Омертвение – травматические причины:
Открытая рана с повреждением крупной артерии;
Размозжение или механическое раздавливание тканей;
Сдавление сосудов (при длительно наложенном кровоостанавливающем жгуте);
Небольшая ранка или ссадина у больных сахарным диабетом;
Закрытый оскольчатый перелом с повреждением артерии.
Влажная гангрена – сосудистые причины:
Эмболия сосуда при попадании в него тромба, кусочка жировой ткани при переломе;
Атеросклероз– перекрывание холестериновой бляшкой просвета сосуда;
Облитерирующий эндартериит – сужение сосудов конечностей у курильщиков;
Тромбоэмболия легочной артерии, ставшая причиной легочной гангрены;
Ущемление грыжи, ставшее причиной гангрены кишечника;
Сдавление стенки желчного пузыря камнем, ставшее причиной гангрены этого органа.
Не каждое ранение или сдавливание тканей приводит к появлению некротических изменений. Для начала патологического процесса необходимы веские предпосылки.
Особенности метаболизма у больных с избыточным весом;
Эндокринные патологии в анамнезе;
Дополнительная интоксикация алкоголем, никотином, химическими веществами;
Перенесенный травматический шок;
Перегревание или чрезмерное охлаждение сосудов в сочетании с нарушением кровоснабжения;
Разрушение структур тела агрессивными средами (щелочь, кислота), электрическим током;
Инфицирование тканей патогенными микробами;
Сердечная и почечная недостаточность, провоцирующая дополнительные отеки, нарушающая метаболизм;
Повреждение магистрального сосуда, в результате чего нарушается кровоснабжение большой площади организма.
В инфицировании раны при влажной гангрене участвуют стрептококки, кишечная палочка, энтеробактерии. Чаще всего они попадают в рану при огнестрельном или колотом ранении, хотя могут проникнуть в организм из почвы или при внутрибольничной инфекции.
Симптомы влажной гангрены
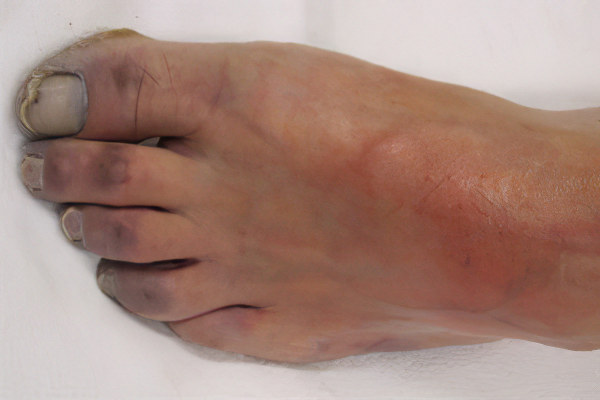
В начальной стадии заболевания конечность становится холодной, на ней проступает сосудистая сетка, кожа приобретает мраморный рисунок. Движения руки или ноги ограничены или невозможны, пульс слабого наполнения или полностью отсутствует. При этом больной испытывает сильные болевые ощущения. Ухудшение состояния наступает спустя 1-2 суток от начала болезни.
Симптомы дальнейшего развития влажной гангрены:
Появляется сильный, быстро нарастающий отек, распространяющийся по всей конечности;
На коже появляются пузыри с красной или бурой геморрагической жидкостью;
Структуры конечности обнажаются, они имеют грязно-серый цвет;
Кожа в районе поражения приобретает синий или черный цвет с зеленоватым оттенком;
Распадающиеся ткани и продукты жизнедеятельности бактерий продуцируют исключительно неприятный гнилостный запах;
Из раны выделяется грязно-зеленый или коричневый экссудат жидкой консистенции, в мышцах он принимает вид более густой субстанции;
От периферии конечности некроз стремительно распространяется к центру, четкой границы между пораженной и здоровой тканью не имеется.
Нарастание интоксикации влечет за собой появление симптомов общего отравления:
Влажная гангрена нижних конечностей – это некроз тканей, не успевающих высыхать. В недавнем прошлом диагноз являлся приговором. С появлением антибиотиков, сильных антибактериальных препаратов ситуация изменилась. Летальный исход стал редкостью, специалисты прилагают усилия, чтобы облегчить состояние пациента.

Что такое влажная гангрена и ее признаки
Омертвление тканей при гангрене происходит в виде гнилостного распада. Присутствует сильнейшая интоксикация.
По международной классификации МКБ 10 этому заболеванию присвоено несколько шифров в зависимости от локализации, причины и вида процесса. Водяная гангрена ноги имеет кодировку R–02. Если причиной некроза является сахарный диабет, то в описании болезни врач укажет коды Е10–Е14.
Классификация заболевания по месту локализации:
- некроз конечности в полном объеме;
- гангрена стопы;
- некроз пальцев;
- омертвление ногтевых пластин.
Признаки, сопровождающие некроз тканей, зависят от вида заболевания. Симптоматика влажной гангрены по месту локализации:
- наличие воспалительного процесса, отека по месту локализации процесса;
- гноетечение;
- отвратительный запах гниения;
- повышение местной температуры в зоне поражения;
- отслоение участков некроза;
- цвет омертвевшей ткани – зеленый, черный, гнилостный;
- сильнейший болевой синдром.

Если болезнь вызвана сахарным диабетом, то проявления заболевания будут несколько иными. Что увидит врач при осмотре пациента:
- отечность;
- мраморные разводы на коже;
- наличие красных пятен на коже;
- выделение жидкости со следами крови;
- невозможность прощупать пульс на периферических кровеносных сосудах.
Кроме местных признаков некроза, присутствует общее поражение организма. Общее состояние пациента выглядит следующим образом:
- повышение температуры до критических значений;
- озноб, тремор, слабость;
- тахикардия;
- спутанность сознания;
- признаки общей интоксикации;
- рвота.
В каких случаях возникает
Мокрая гангрена ноги развивается в результате нарушения кровообращения в конечности. Причины этого состояния разнообразны:
- травмы крупных сосудов;
- размозжение тканей;
- состояние после синдрома длительного сдавливания;
- повреждение сосудов обломками кости при закрытых переломах;
- ожоги – термальный, химический;
- обморожение;
- образование эмбола;
- сахарный диабет;
- тромбоз глубоких вен;
- ущемление грыжи в нижней части позвоночного столба;
- пролежни;
- нейропатии;
- болезнь Рейно.

С этими заболеваниями можно жить долго и счастливо и не знать, что такое гангрена. Эти состояния могут вызвать некроз тканей в присутствии следующих факторов:
- избыточная масса тела;
- отечность и постозность тканей;
- анемия в анамнезе;
- заболевания эндокринной системы;
- иммунодефицитные состояния;
- недостаток витаминов и питательных веществ, применение практик голодания;
- наличие хронических заболеваний инфекционного характера без должного лечения;
- интоксикация, обезвоживание;
- метаболические расстройства в анамнезе.
Все эти процессы сопровождаются нарушением нормальной циркуляции крови, что провоцирует развитие гангрены.
Какой прогноз жизни
Мокрая разновидность гангрены имеет худший прогноз по выживанию пациента. На длительность жизни при своевременном лечении заболевание не оказывает влияние, но резко ухудшает ее качество.
Методы лечения
Водяная гангрена имеет характерные внешние проявления. Диагноз устанавливает врач по результатам осмотра пациента, по анализу его жалоб. Все остальные методы обследования являются дополнительными и используются для оценки степени интоксикации, выявлении патогенного организма, вызвавшего некроз тканей.
Диагностика включает в себя:
- анализ крови – присутствует снижение уровня лейкоцитов и повышение РОЭ;
- биохимия крови – отмечают повышение С-реактивного белка, изменение нормальных показателей печеночных ферментов и уровня мочевины;
- анализ мочи – позволяет исключить анаэробную гангрену;
- рентген конечности – также для исключения анаэробной разновидности гангренозного процесса. Кроме этого, для оценки состояния костных структур;
- бакпосев отделяемого из раны – для выявления возбудителя заболевания.

Медикаментозная терапия включает в себя:
- антибиотикотерапия препаратами широкого спектра действия. Показано назначение нескольких наименований лекарственных средств с различным механизмом действия и активными веществами;
- использование физраствора, раствора Рингера капельно для снижения выраженности интоксикации организма – до 5 л в сутки;
- антигангренозная сыворотка;
- мочегонные препараты для усиленного выведения продуктов некроза;
- гемособция.
Если заболевание выявлено на начальных стадиях, возможно сохранение конечности. Стандартная тактика включает в себя массированную антибиотикотерапию длительными курсами, облучение пораженного участка инфракрасным светом, использование антигангренозной сыворотки, комплекса ЛФК.
Возможные осложнения и профилактические меры
Гангрена является опасным для жизни заболеванием. Даже при незначительном поражении нижних конечностей без экстренного лечения у больного могут развиться следующие осложнения:
- полиорганная недостаточность вследствие септического поражения организма;
- шок;
- кома;
- сепсис;
- утрата конечности фрагментарно или в полном объеме;
- инвалидность;
- летальный исход.
Специализированных процедур профилактики некроза тканей конечности не разработано. Врачи для снижения вероятности развития заболевания рекомендуют:
- следить за весом и рационом;
- вовремя и в полном объеме лечить любые инфекционные и хронические заболевания;
- исключить обморожения и термические воздействия на кожу конечностей;
- соблюдение правил техники безопасности при работе с химическими веществами, оборудованием;
- пациентам с диабетом – соблюдать рекомендации эндокринолога, следить за состоянием кожи стоп.
Отзывы о заболевании легко найти во Всемирной паутине. Чаще всего пациенты, несмотря на ампутацию конечности, благодарят врачей за спасение жизни.
Сколько проживет пациент после перенесенной влажной гангрены зависит от того, насколько скрупулезно он будет следовать рекомендациям специалистов и не допускать ситуации, при которых возможны нарушения кровообращения нижних конечностей.
Одной из самых тяжелых хирургических болезней является гангрена. Это омертвение тканей, которое часто сопровождается изменением их цвета на черный/землисто-серый. При несвоевременном лечении гангрены или обширном инфекционном заражении, 34% больных погибают, а 62% остаются инвалидами. Чтобы снизить риск таких исходов, необходимо знать первые признаки заболевания и при их обнаружении незамедлительно обращаться к доктору.
Следует отметить, что гангрена может возникать на конечностях (ногах или руках), на туловище, в области лица и в некоторых внутренних органах (легких, кишечнике, аппендиксе и т.д.). Для различных частей организма характерны разные виды гангрены и их симптомы. Это необходимо отличать, так как от этого существенно зависит тактика лечения и прогноз.
Классификация
В зависимости от типа повреждения ткани принято выделять четыре вида гангрены:
Для каждого вида этой патологии характерны свои причины. Зная их, можно профилактировать развитие или своевременно заподозрить болезнь.
Причины
| Вид | Наиболее частые причины | Какие органы чаще поражаются? |
| Сухая |
|
|
| Влажная |
| Внутренние органы:
Конечности (чаще всего стопы). |
| Газовая (синонимы – анаэробная, безвоздушная или газовая инфекция) | Мышцы, подкожная клетчатка и кожа в любом участке организма. Как правило, болезнь начинает распространяться с рук или ног. | |
| Пролежень | Для развития полноценного пролежня достаточно 60-70 часов давления на ткани. Большую опасность его формирования имеют пациенты со следующими патологиями:
| Мягкие ткани в области крестца, позвоночника, тазобедренных суставов, лопаток. |
| Нома | Эта форма гангрены развивается преимущественно у ослабленных инфекцией детей. Как правило, это корь, менингиты или краснуха. | Ткани щек, губ, десен и глубоких клетчаточных пространств лица. |
При постановке диагноза также следует учитывать симптомы гангрены, на которые жалуется больной. Они определяются формой заболевания и помогают сориентироваться при первичной диагностике.
Симптомы
В зависимости от вида гангрены, могут преобладать местные симптомы (изменения конечности) или признаки интоксикации (температура, слабость, нарушение сознания и т.д.). Существенно отличается и способность различных форм распространяться на окружающие ткани. Эти моменты необходимо учитывать при выборе лечения и скорости его проведения, так как в некоторых случаях, промедление в несколько часов может приводить к смерти.
Так как эта форма развивается из-за нарушения питания руки или ноги, в первую очередь возникают признаки недостаточности кровообращения. К ним относятся:
Как определить недостаточность кровоснабжения? Для этого достаточно знать несколько простых приемов для конечностей:
Это наиболее простые способы оценить состояние артерий. Они недостаточно точные, однако позволяют определить недостаточность кровенаполнения даже в домашних условиях.
- Почернение тканей – следует обращать внимание на цвет, так как другим формам болезни свойственны синюшная или землисто-зеленая окраска (исключение – нома);
- Уменьшение размеров конечности с гангреной. Этот признак легко обнаружить, если измерить руки или ноги в симметричных частях;
- Сильная сухость в пораженной области и отсутствие потоотделения;
- Ткани становятся очень плотными, за счет потери жидкости;
- Рост волос и ногтей в отмершей части прекращается.
Боли пациент не ощущает, так как нервные окончания при сухой гангрене отмирают вместе с другими тканями. Симптомы общего характера (температура, головокружение, потеря/снижение аппетита, тошнота и т.д.) не выражены, так как организм предотвращает попадание токсинов в кровь и распространение болезни. Благодаря этому, граница между здоровой и поврежденной областью прослеживается очень четко.
В редких случаях, участок сухой гангрены может самостоятельно отделяться от конечности, что приравнивается к выздоровлению пациента. Однако не стоит рассчитывать на этот исход и ждать отделения патологического очага. При обнаружении первых симптомов, следует немедленно обратиться к доктору, который определить оптимальную тактику.
Отличительная черта влажной гангрены в том, что она может поражать не только конечности, но и внутренние органы. При этом возникают симптомы местного характера и общая реакция организма на инфекцию. Это объясняется наличием гнилостных микробов, которые отсутствуют при сухой форме. Они постепенно разрушают ткани человека, выделяя токсины в кровь. Как правило, болезнь достаточно медленно распространяется на здоровые участки, поэтому имеет более благоприятный прогноз, чем анаэробная гангрена.
Наиболее распространенными из местных симптомов влажной гангрены конечностей являются:
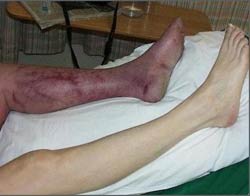
Изменение цвета тканей на синюшный или темно-лиловый. При этом четкой границы между здоровым и пораженным участками нет, так как организм не может остановить распространение микробов. Переходную область можно обнаружить по следующим признакам: покраснение кожи, повышение местной температуры, и наличие болезненности;- Появление запаха гниения от пораженной области;
- Отечность и пастозность инфицированной части руки/ноги;
- Постоянная боль острого характера в инфицированной конечности, которая возникает за счет раздражения рецепторов окружающих гангрену тканей;
- Снижение температуры омертвевших участков.
Аналогичные симптомы будут наблюдаться при номе.
Чтобы предотвратить это исход, следует обрабатывать растворами антисептиков (Фукорцином, Бриллиантового зеленого и т.д.) и заживляющими препаратами (Левомеколь) даже небольшие раны. Также необходимо наложение бактерицидного пластыря или повязок. Если в течение 2-х дней не наблюдается улучшений, следует обратить к доктору.
Влажная гангрена внутренних органов проявляется по-разному, в зависимости от локализации. В настоящее время, чаще всего поражаются: легкие, кишечник и желчный пузырь. Для них характерны следующие симптомы:
| Пораженный орган | Характерные симптомы |
| Легкие | |
| Аппендикс | Влажной гангрене аппендикса всегда предшествует острый аппендицит, проявляющий следующими симптомами:
О развитии гангрены будет свидетельствовать временное исчезновение болей (на 3-8 часов), а затем их значительное усиление. Дополнительно появляется: Вне зависимости от расположения влажной гангрены, у больного всегда наблюдается общие симптомы. Они развиваются из-за интоксикации организма продуктами жизнедеятельности гнилостных микробов. Симптомы носят неспецифический характер, так как возникают при большинстве тяжелых инфекционных болезней. Чаще всего, у больных наблюдаются:
У людей старческого возраста эти симптомы могут быть выражены в меньшей степени, так как их организм не может адекватно реагировать на инфекцию. Самая тяжелая форма болезни – это безвоздушная или анаэробная гангрена. Главное отличие этой формы от влажной в том, что инфицирование происходит не обычными гнилостными микробами, а клостридиями – газообразующими анаэробными бактериями. Они могут жить только без воздуха, поэтому хорошо растут на мертвых тканях и в закрытых ранах. За счет выделения большого количества опасных токсинов клостридии разрушают мышцы, жировую клетчатку и кожу вокруг участка своего роста. Микробы быстро распространяются по инфицированной конечности и вызывают сильную интоксикацию. Участок, зараженный анаэробной гангреной, имеет характерный внешний вид:
При анаэробном заражении симптомы общего характера всегда преобладают над местными проявлениями. Как правило, именно выраженная интоксикация приводит к смерти пациентов. Типичными проявлениями отравления организма токсинами клостридий являются:
Также возможно поражение почек, печени и головного мозга токсинами микробов. Если своевременно не были приняты меры по улучшению состояния пациента, вероятность смерти от анаэробного заражения крайне высока. Омертвение тканей при этой форм развивается постепенно. В начальной фазе болезни, кожа, на которую оказывается постоянное давление, становиться бледной. Несколько снижается температурная и болевая чувствительность. Через 2-3-е суток появляется отек тканей. Возможно почернение небольших участков, что является достоверным признаком развившейся гангрены. Если не проводилось адекватное лечение пролежня, через несколько суток присоединяется инфекция. Это приводит к появлению таких общих симптомов, как температура 38-39 о С, слабость, тошнота/рвота, усиленное потоотделение. Диагностика поражения нижних конечностейПоставить этот диагноз можно, основываясь только на жалобах пациента и результатах осмотра. Дополнительные диагностические мероприятия проводятся, чтобы оценить состояние больного или определить вид микроба и его чувствительность к антибиотикам. В первом случае, выполняют:
Чтобы определить какой вид бактерий находится в ране, делают бактериальный посев мазка с инфицированного участка. Как правило, с его результатами можно ознакомиться не раньше, чем через неделю. Если не удается определить с помощью осмотра вид гангрены (например, влажная или анаэробная) выполняется рентген инфицированной конечности. Если на снимке видны пузырьки газа – это достоверное подтверждение анаэробного процесса. Диагностика внутренних органовПодтвердить гангрену с таким расположением, как правило, не удается данными опроса и осмотра. Исключение составляют ущемленные грыжи. Для постановки диагноза, рекомендовано проведение следующей диагностики:
|
| Аппендикс | Как правило, инструментальная диагностика гангрены аппендикса или желчного пузыря не проводится. Это объясняется тем, что острый гангренозный холецистит/аппендицит, в большинстве случаев, имеют характерное течение:
В подавляющем большинстве случаев, больные обращаются только на третьем этапе, когда у них развивается перитонит (брюшинное воспаление) |
| Желчный пузырь |
Лечение гангрены
Хирургическое вмешательство – единственный способ устранения гангрены рук/ног. При сухой и влажной формах, как правило, выполняют ампутацию пораженного сегмента (кисти, стопы, голени и т.д.). Наличие выраженных симптомов интоксикации является показанием для внутривенных вливаний кристаллоидов (раствора Рингера или 0,9% хлорида натрия) и назначения антибиотиков. Противомикробная терапия должна охватывать различные виды бактерий, так как точно выяснить возбудитель на ранних этапах практически невозможно.
При неэффективности вышеперечисленных мер, лечение гангрены нижней конечности (или верхней) проводят методом ампутацией. Эта процедура может выполняться только до распространения инфекции на туловище.
Гангрена внутренних органов лечиться по аналогичным принципам:
- Удаляются омертвевшие ткани (часть легкого, желчный пузырь или аппендикс);
- Устраняют симптомы интоксикации (внутривенными вливаниями растворов Рингера/натрия хлорида);
- Назначают несколько антибиотиков.
Прогноз для больного зависит от своевременности лечения, состояния организма и скорости распространения инфекции.
Прогноз
Несмотря на то, что прогноз при сухой и влажной формах относительно благоприятный, они часто приводят к инвалидизации пациента, из-за ампутации гангрены. Исключение составляет нома, которая протекает с выраженной интоксикации и приводит к летальному исходу в 90-95%.
Газовая форма протекает более тяжело, так как может дополнительно поражать внутренние органы. Согласно статистике, смерть наступает в 30-40% случаев.
Гангрены аппендикса и желчного пузыря, при адекватном лечении, практически всегда заканчиваются благополучно. К сожалению, поражение участка кишечника оставляет неприятный след на жизни пациента, так как после операции следует: пожизненно соблюдать диету, регулярно (1 раз в 2-3 года) проходить обследование у гастроэнтеролога и принимать ряд лекарств.
Гангрена легкого заканчивается смертью в 25-30% случаях. После большой операции (удаление доли или всего легкого) могут остаться симптомы недостаточности дыхания (одышка) и чаще возникать инфекционные болезни легочной ткани.
Сколько живут с гангреной, которая была полностью вылечена? Как правило, это заболевание не оказывает влияния на продолжительность жизни – только на ее качество.
Гангрена – это болезнь, которая часто приводит к смерти или инвалидизации, даже при адекватном лечении. Большая вероятность неблагоприятного (летального) исхода у ослабленных пациентов, детей и при позднем обращении к доктору. Это заболевание значительно проще профилактировать, чем лечить. Для этого достаточно своевременно обработать рану антисептиком и обратиться в медицинское учреждение.
Читайте также:


