Интенсивная терапия при отравлениях бензодиазепинами

Передозировка лекарств и отравление ядами являются распространенными причинами поступления больных в отделения неотложной помощи. В Великобритании они составляют 3-5% всех случаев госпитализации в отделения неотложной помощи и сопровождаются более, чем 2000 случаями смертельных исходов в год. Передозировка лекарств является наиболее частым проявлением самоповреждающего поведения, что может осложнять лечение. Тем не менее, большинство пациентов этого профиля либо молоды, либо не страдают значимыми сопутствующими заболеваниями. В связи с этим, адекватная терапия в большинстве случаев позволяет добиться полного выздоровления.
Общие принципы интенсивная терапия отравлений
Многие препараты (например, опиаты, трициклические антидепрессанты, бензодиазепины) при передозировке могут вызывать значительную депрессию функций сердечно-сосудистой, дыхательной и нервной систем, в связи с чем неотложная помощь всегда должна начинаться с быстрой первичной оценки этих систем и реанимационных мероприятий - восстановления проходимости дыхательных путей, восстановления дыхания и кровообращения. В дальнейшем тщательный сбор анамнеза и обследование, в большинстве случаев, может указать на тяжесть отравления и подсказать направление лечения. Принципы лечения включают мероприятия, уменьшающие всасывание, ускоряющие элиминацию, а также общие реанимационные мероприятия, поддерживающие работу жизненно важных органов, и, если возможно, применение специальных антидотов. В случае, когда возникают сомнения относительно степени риска или правильности лечения, рекомендуется обратиться за помощью в "Информационную службу по отравлениям".
Анамнез при отравлениях
Необходимо тщательно собрать сведения о принятом лекарстве или лекарствах. Эти сведения должны включать название принятых препаратов, количество, лекарственную форму, время приема лекарства и принимались ли другие вещества, такие как алкоголь или психотропные препараты, которые значительно влияют на клиническое состояние больного или клиренс препарата, вызвавшего отравление. Необходимо отметить наличие принятых таблеток в рвотных массах. Тем не менее, наличие рвоты не предотвращает тяжелой интоксикации.
Медицинский, социальный и психиатрический анамнез, а также указания на хронический прием каких-либо препаратов помогают выявить пациентов группы высокого риска и правильно выработать тактику лечения.
Больные могут отказаться сообщить необходимые сведения или не способны это сделать, поэтому необходимо ориентироваться на прямые или косвенные данные, которые могут быть получены из доступных источников (например, упаковки от лекарств, бригада скорой помощи, свидетели, предыдущие суицидальные попытки, оставленные пациентом записи и др.).
Обследование при отравлениях
Необходимо повторно оценить состояние дыхательных путей, системы дыхания и кровообращения и, при необходимости, провести мероприятия, устраняющие возникшие нарушения. Они включают простейшие приемы поддержания проходимости дыхательных путей, применение элементарных устройств для поддержания проходимости дыхательных путей и/или интубацию трахеи. Уровень сознания больного может служить показателем тяжести отравления, определяет риск нарушения проходимости дыхательных путей и указывает на возможный объем необходимой интенсивной терапии. Уровень сознания может быть быстро оценен с помощью шкалы AVPU (шкала, оценивающая наличие у пациента беспокойства, либо реакции на обращенную речь, либо реакции на болевой раздражитель, либо отсутствие сознания - прим. перев.) или с помощью обычной шкалы Глазго (хотя последняя разработана не для этих целей). При оценке по ШКГ 4,5 г/л (98 ммоль/л) потенциально смертельна.
С увеличением концентрации в крови проявления варьируют от атаксии, дизартрии и нистагма до гипотермии, гипотензии, оглушения и комы. В тяжелых случаях, особенно у детей, могут наблюдаться судороги, депрессия дыхания и ацидоз.
Аспирация рвотных масс, гипогликемия (особенно у детей).
Носит общий поддерживающий характер:
♦ Алкоголь быстро всасывается из кишечника, поэтому его опорожнение, вероятно, не принесет пользы.
♦ Гипогликемию необходимо устранить как можно скорее приемом сладких растворов, если больной в сознании, в противном случае, внутривенным введением 5% или 10% раствора глюкозы.
♦ Если позволяют технические возможности, то необходимо провести гемодиализ при концентрации алкоголя в крови > 5 г/л или при pH артериальной крови 75 мг/ кг.
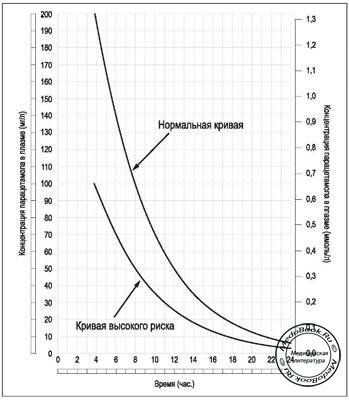
Рисунок: Кривая концентрации парацетамола в плазме
♦ Назначить активированный уголь, если парацетамол принят в дозе > 150 мг/кг и с момента приема прошло не более часа.
♦ Спустя 4 часа с момента приема препарата необходимо взять венозную кровь для определения концентрации парацетамола в плазме, наряду с определением основных биохимических показателей и общим анализом крови (включая MHO).
♦ Если больной, в соответствии с номограммой, входит в группу риска, то необходимо начать лечение с применением N-АЦЦ в дозе 150 мг/кг в течение 24 часов.
♦ Если больной не входит в группу риска, то не требуется какого-либо лечения. Если лечение началось в течение 8 часов после приема препарата, то риск повреждения печени и почек минимальный.
♦ Опорожнение кишечника, вероятно, не принесет пользы.
♦ Необходимо определить концентрацию парацетамола в плазме крови и провести основные лабораторные исследования. Лечение с применением N-АЦЦ необходимо начать в соответствии с показателями номограммы и во всех случаях приема препарата в дозе > 150 мг/кг (> 75 мг/кг в группе высокого риска). Если результат измерения плазменной концентрации парацетамола задерживается, то необходимо начать применение N-АЦЦ в дозе 150 мг/кг в течение 24 часов и, при необходимости, прекратить его применение, когда результаты будут получены.
♦ Необходимо провести функциональные пробы печени, определить MHO, осуществлять контроль креатинина и бикарбонатов крови каждые 12 часов, пока показатели не вернуться к норме. Если есть какие-либо отклонения, то следует продолжить прием N-АЦЦ в прежней дозировке до улучшения значений показателей, а если значения показателей ухудшились, то необходима консультация соответствующего специалиста.
♦ Немедленно начать применение N-АЦЦ, если неизвестно принял ли больной парацетамол в потенциально летальной дозе (> 150 мг/кг у обычных больных и > 75 мг/кг в группе высокого риска). НЕ СЛЕДУЕТ ДОЖИДАТЬСЯ результатов определения плазменной концентрации парацетамола. Больные, доставленные в этот период, имеют высокий риск повреждения печени и, несмотря на то, что нет признаков необходимости поддержания ее функций, считается, что назначение N-АЦЦ все еще окажется полезным.
♦ Взять кровь на экспресс-анализ концентрации парацетамола, АЛТ, креатинина и MHO.
♦ Если риск повреждения печени подтвержден, то продолжить лечение N-ацетилцистеином и наблюдать больного в течение 3-4 дней, с мониторингом биохимических показателей крови и MHO. Когда показатели вернуться к норме, введение N-АЦЦ можно прекратить. Если имеется печеночная или почечная недостаточность, то необходимо проводить общепринятые мероприятия по их лечению, с консультацией соответствующего специалиста при необходимости.
♦ Метаболический ацидоз является неблагоприятным прогностическим признаком.
♦ Определить значение креатинина плазмы крови, АЛТ и MHO, кислотно-щелочное равновесие венозной крови и значение бикарбонатного иона.
♦ Если есть отклонение в значении какого-либо из этих показателей от нормы, то проводится лечение с применением N-АЦЦ и консультация соответствующего специалиста.
♦ При постепенной передозировке риск серьезного повреждения минимальный, если парацетамол был принят в течение суток в суммарной дозе 350 мг/л свидетельствует о салицилатной интоксикации. Наибольшая смертность среди взрослых наблюдается при концентрации салицилатов > 700 мг/л. Существуют следующие факторы риска смерти - возраст (младше 10 лет и старше 70 лет), ацидоз, симптомы поражения ЦНС, позднее поступление в отделение неотложной помощи и отек легких.
♦ Дать активированный уголь, если салицилаты приняты в дозе > 250 мг/кг и с момента отравления прошло не более часа.
♦ Если салицилаты приняты в дозе > 120 мг/кг, то необходимо проводить определение их концентрации в плазме крови, по крайней мере, в течение 2-4 часов после поступления больного в отделение. У больных, у которых предполагается тяжелое отравление, необходимо повторить определение концентрации салицилатов в плазме крови (через 2 часа), т.к. они могут продолжать всасываться. Полезным будет определение газового состава артериальной крови. Если имеется метаболический ацидоз, а уровень плазменного калия нормальный, то необходимо внутривенное введение бикарбоната натрия для ощелачивания мочи. Если уровень калия низкий, то необходимо провести его коррекцию до введения бикарбоната натрия.
◊ При концентрации салицилатов у взрослого > 500 мг/л (3,6 ммоль/л) - внутривенное введение 1,5 л 1,26% раствора бикарбоната натрия (или 225 мл 8,4% раствора) в течение 2 часов.
◊ При концентрации салицилатов у ребенка ( 350 мг/л (2,5 ммоль/л) - внутривенное введение 8,4% раствора бикарбоната натрия в дозе 1 мг/кг, разведенного в 0,5 л 5% раствора глюкозы, со скоростью 2-3 мл/кг/час.
◊ Цель - достигнуть pH мочи 7,5-8,5. Если необходимо, повторить введение бикарбоната натрия до снижения уровня салицилатов плазмы крови.
◊ Не следует проводить форсированный щелочной диурез при наличии значительного риска развития отека легких.
♦ При тяжелом отравлении с явлениями сердечной и почечной недостаточности методом выбора является гемодиализ.
Отравление этиленгликолем
Синонимы - антифриз, тормозная жидкость. Летальная доза - 100 мл для взрослого массой 70 кг. Вдыхание и всасывание через кожу неопасно.
Этиленгликоль быстро всасывается из кишечника и токсические проявления в виде дизартрии, атаксии, тошноты и рвоты появляются в течение 30 минут после приема внутрь. В дальнейшем развиваются судороги, кома и метаболический ацидоз. Спустя 12-24 часа после приема этиленгликоля развиваются сердечная недостаточность, гипертензия и дыхательные расстройства, а также прогрессирует почечная недостаточность и гипокальциемия.
♦ Провести промывание желудка, если с момента отравления прошло немного времени. При неукротимой рвоте промывание желудка противопоказано.
♦ Определить КЩС и уровень кальция крови. Коррекция метаболического ацидоза внутривенным введением бикарбоната натрия. В связи с тем, что может потребоваться введение большого количества бикарбоната натрия, необходимо следить за опасностью развития гипернатриемии. Гипокальциемию следует корригировать внутривенным введением глюконата кальция.
♦ Этанол является наиболее широко используемым антидотом, который конкурентно, по отношению к этиленгликолю, связывается с алкогольдегидрогеназой, превращающей этиленгликоль в его токсичные метаболиты. Если больной в сознании - дать выпить 2 мл/кг 40% раствора этилового спирта (джин, водка или виски).
♦ Если больной без сознания или имеется метаболический ацидоз, необходимо ввести внутривенно нагрузочную дозу 10% раствора этанола (7,5 мл/ кг), а затем следовать схеме инфузии приведенной ниже:
◊ непьющий взрослый/ребенок - 66 мг/кг/час этанола (например, 1,65 мл/кг/час 5% раствора этанола);
◊ среднестатистический взрослый - 110 мг/кг/ час (например, 2,76 мл/кг/час 5% раствора этанола);
◊ хронически пьющий - 150 мг/кг/час (например, 3,9 мл/кг/час 5% раствора этанола).
♦ При тяжелом отравлении с явлениями сердечной и почечной недостаточности методом выбора является гемодиализ.
Отравление монооксидом углерода (CO)
Главным образом являются результатом тканевой гипоксии вследствие уменьшения количества гемоглобина, способного переносить кислород. В связи с этим отравление будет проявляться в виде головной боли, тошноты, раздражительности, взволнованности, тахипноэ, прогрессирующего угнетения сознания и дыхательной недостаточности. В тяжелых случаях может развиться метаболический ацидоз и отек мозга, а также прогрессирующая полиорганная недостаточность. Поздние осложнения, появляющиеся спустя недели после острого отравления, могут проявляться в виде психических расстройств и экстрапирамидных расстройств типа синдрома Паркинсона. Пульсоксиметрия является ненадежным методом мониторинга при отравлении окисью углерода, т.к. переоценивается насыщение гемоглобина кислородом.
Хроническое отравление CO труднее диагностировать. Обычно отравление происходит более чем у одного члена семьи, что обусловлено применением газового отопления в плохо проветриваемых помещениях. Основными симптомами являются головная боль и гриппоподобная симптоматика.
♦ Вынести из места отравления.
♦ Дать высокие дозы кислорода с целью вытеснения CO из связи с гемоглобином и, тем самым, улучшения доставки кислорода тканям.
♦ Метаболический ацидоз следует корригировать путем улучшения доставки кислорода к тканям. Не следует применять бикарбонат натрия.
♦ При развитии отека мозга назначают маннитол в дозе 1 г/кг массы тела.
♦ Измерение уровня карбоксигемоглобина может помочь в определении тяжести отравления (> 20% свидетельствует о тяжелом отравлении), но плохо коррелирует с клиническими исходами.
♦ У больных, перенесших кому, возможны в последующем длительные неврологические расстройства.
♦ В некоторых специализированных центрах применяется гипербарическая оксигенация.
Отравление органическими фосфатами
Очень важно проведение мероприятий по поддержанию деятельности жизненно важных органов. Следует предотвращать собственное заражение путем применения защитной одежды.
Органические фосфаты легко поникают через кожу и легкие. Они необратимо связывают ацетилхолинэстеразу, приводя к удлинению периода полураспада ацетилхолина. Выздоровление возможно лишь при синтезе новых молекул ацетилхолинэстеразы. В клинике преобладают H-холинергические (например, мышечная слабость) и M-холинергические (повышенное потоотделение, бронхоспазм) эффекты.
♦ Предотвращение дальнейшего всасывания путем удаления источников яда, в том числе загрязненной одежды.
♦ Дать большие дозы кислорода.
♦ Провести промывание желудка.
♦ Вводить внутривенно атропин (2 мг взрослым, 0,02 мг/кг детям) каждые 10-30 минут до улучшения состояния.
♦ Для купирования судорог внутривенно вводить диазепам (5-10 мг взрослым, 0,02 мг/кг детям).
♦ При тяжелом отравлении назначают пралидоксим (реактиватор холинэстеразы) в первые 24 часа.
♦ Часто требуется интубация трахеи и проведение ИВЛ.
Автор(ы): Др. Ребекка Эпплбоам (Эксетер, Великобритания)
Отравление метиловым спиртом
Клиника. Отравление метиловым спиртом может протекать в легкой, средней и тяжелой форме.
Легкая форма сопровождается головными болями, тошнотой, упорной рвотой, болями в области желудка, головокружением и расстройством зрения (туман, потемнение в глазах) и длится от 2 до 7 сут.
При средней форме — офтальмологической — те же явления более выражены и через 1-2 дня от появления первых симптомов отравления наступает слепота. Поражение зрения, как правило, асимметрично, восстановление зрения после лечения возможно только в 10-12% случаев. Плохим прогностическим признаком для восстановления зрения является стойкое расширение зрачков.
Тяжелая форма отравления характеризуется более яркой симптоматикой, присоединением судорог. Кожа “мраморная”, холодная, дыхание ацидозное (типа Куссмауля), гипотензия, тонические судороги и ригидность затылочных мышц на фоне психомоторного возбуждения или комы. На третьи сутки развивается острая почечная недостаточность. Смерть наступает вследствие центрального паралича дыхания, отека головного мозга и легких, сосудистого коллапса или острой почечной недостаточности.
Неотложная помощь при остром отравлении метиловым спиртом― пациенты подлежат госпитализации в токсикологические или реанимационные отделения, оснащенные аппаратом искусственной почки. Нужно обследовать и госпитализировать всех, кто выпивал с пострадавшим.
· коррекция угрожающих жизни нарушений дыхания и кровообращения, купирование судорог и возбуждении: внутривенно
· срочное применение различных методов детоксикации — очищение желудочно-кишечного тракта, форсированного диуреза с ощелачиванием плазмы
· ранний гемодиализ, плазмаферез, перитонеальный диализ.
· специфическая антидотная терапия — 30% раствор этилового алкоголя внутрь по 50 мл через 3ч или 5% раствор внутривенно (доза чистого алкоголя 1-2 г/кг/сут).
· при нарушении зрения — супраорбитальное введение атропина
· коррекция метаболического ацидоза
· раннее назначение протекторов гипоксии (церебролизина)
· витамины группы В, для ускорения метаболизма муравьиной кислоты, вводится фолиевая кислота по 50-100мг 4-6 раз в сутки.
· лечение отёка мозга, токсической энцефалопатии: краниоцеребральная гипотермия, глюкокортикоиды (до 300мг метилпреднизолона), осмодиуретики,симптоматическая терапия.
Отравление этиленгликолем
Клиника:В первом периоде, который развивается после приема этиленгликоля и продолжается до 12-14 часов, развивается состояние похожее на алкогольное опьянение ― тошнота, рвота, боли в животе, возбуждение, шаткость походки, Характерны дизартрия, диплопия, мидриаз, нарушения памяти. прогрессирующее нарушение сознания, вплоть до коматозного, судороги, проявление отека мозга и гипокальциемии, развивается метаболический ацидоз, возможен летальный исход.
Во втором периоде, который начинается примерно через 12-14 часов и продолжается 1-3 суток, присоединяются явления, возникающие при поражении сердечно-сосудистой и дыхательной системы и усугубляемые нарастающим метаболическим ацидозом: тахикардия, умеренная гипертензия, одышка, развитие тотального цианоза, в тяжелых случаях с развитием острой сердечно-сосудистой недостаточности и отека легких. В третьем периоде, который начинается спустя сутки и более, на первый план выходят явления острой почечной, или почечно-печеночной недостаточности: олигоанурия с ростом азотемии, печеночных показателей.
Неотложная помощь и лечениепри отравлении этиленгликолем аналогичны лечению отравления метиловым спиртом. К лечению добавить: промывание желудка 1%раствором глюконата или хлористого кальция и внутривенное введение 10-20 мл 10%раствора глюконата кальция.
Клиника,диагностика и интенсивная терапия при отравлении бензодиазепинами и барбитуратами
Отравление барбитуратами
Клиника. Наблюдается 4 клинические стадии интоксикации.
Стадия 1 ― засыпания: сонливость, апатичность, контакт с больным возможен, умеренный миоз с живой реакцией на свет, брадикардия при поверхностном сне, гиперсаливация.
Стадия 2 ― поверхностной комы (а - неосложненной, б - осложненной): полная потеря сознания, сохраненная реакция на болевое раздражение, ослабление зрачковых и корнеальных рефлексов. Непостоянная неврологическая симптоматика: снижение или повышение рефлексов, мышечная гипотония или гипертония, патологические рефлексы Бабинского, Россолимо, носящие переходящий характер. Нарушение дыхание вследствие гиперсаливации, бронхореи, западении языка, аспирации рвотных масс. Выраженных нарушений гемодинамики нет.
Стадия 3 ― глубокой комы (а - неосложненной, б - осложненной): резкое отсутствие или снижение глазных и сухожильных рефлексов, отсутствие реакции на болевое раздражение. Зрачки узкие. Дыхание редкое, поверхностное, пульс слабый, цианоз. Диурез уменьшен. В случае продолжительной комы (12 ч) возможно развитие бронхопневмонии, коллапса, глубоких пролежней и септических осложнений. Нарушение функции печени и почек.
Стадия 4 ― посткоматозный период: непостоянная неврологическая симптоматика (птоз, шаткая походка и пр.), эмоциональная лабильность, депрессия, В последующем появляются осложнения (пневмония, трахеобронхит, расстройства психической деятельности, тромбоэмболические осложнения).
Неотложная помощь и лечение.
· коррекция угрожающих жизни нарушений дыхания (восстановление проходимости дыхательных путей, оксигенотерапия, в тяжелых случаях ― ИВЛ) и кровообращения
· введение 0,1% раствора атропина (1мл) для уменьшения саливации
· промывание желудка (в глубокой коме ― после интубации трахеи) через зонд с последующим введением солевого слабительного и сорбента, повторные промывания. При отравлении барбитуратами промывание желудка проводят в первые 2-3 часа, затем тонус гладкой мускулатуры снижается, возможно открытие кардиального сфинктера и регургитация, поэтому в дальнейшем лучше производить только отсасывание содержимого желудка
· внутривенное введение 5% раствора бикарбоната натрия с целью ощелачивания крови. Форсированный диурез, энтеросорбция.
· гемодиализ, гемодиафильтрация, плазмаферез ― в случаях отравления фенобарбиталом, так как он связывается с белками плазмы крови лишь на 8-10%. Гемосорбция, перитонеальный диализ ― при отравлении барбитуратами средней продолжительности и короткого действия
· витамины, гепатопротекторы, антибиотики и другие симптоматические средства.
Отравление барбитуратами
Клиническая картинааналогична отравлению барбитуратами. В легких случаях отравления появляются мышечная слабость, вялость, сонливость, атаксия; в более тяжелых ― оглушение вплоть до комы, мышечная гипотония, иногда тремор конечностей и головы, тонико-клонические судороги, тахикардия, аритмия, снижение АД вплоть до коллапса. В отличие от отравления барбитуровыми снотворными, при отравлении транквилизаторами нарушению дыхания предшествует коллапс. Вслед за коллапсом появляются цианоз, метаболический ацидоз. Часто обнаруживаются поражения легких: отек, воспаление, ателектаз.
Неотложная помощь и лечение такие же, как при отравлении барбитуратами, за исключением небольшого нюанса: форсированный диурез проводится без ощелачивания мочи.
В случаях отравления бензодиазепинами можно прервать седацию внутривенным введением антидота ― флумазенила в дозе 0,2-2 мг, или 0,5 мг/ч. Его введение допускается лишь на фоне достаточной оксигенации и хорошей проходимости дыхательных путей. Иногда доза может достигать 10 мг. Нельзя назначать флумазенил в случае комбинированных отравлений бензодиазепинами и литием, кокаином, метилксантинами, изониазидом, циклоспоринами, ингибиторами МАО, трициклическими антидепрессантами, а также если у пациентов имеются аритмия, гипотензия, судороги или миофибрилляция. Не купируется им седация, вызванная мидазоламом.
Дата добавления: 2018-06-27 ; просмотров: 376 ;
Клиническая картина отравления бензодиазепинами:
а) Альпразолам. Терапевтическая доза составляет 0,25—1 мг. После приема внутрь 10 мг альпразолама у 34-летнего пациента отмечено опасное для окружающих агрессивное поведение. Через 5 мес он обратился к врачу с признаками тяжелой депрессии. К другим наблюдавшимся реакциям относились мания, амнезия, ажитация, деперсонализация и искаженное восприятие.
Два пациента совершили попытку самоубийства, приняв внутрь соответственно 20—30 и 60 таблеток альпразолама по 1 мг. Терапевтический плазменный уровень этого вещества составляет примерно 20—30 нг/мл. У названных пациентов он был в 10 раз выше. Ни у одного из них не наблюдалось ни ухудшения жизненно важных показателей, ни угнетения центральной нервной системы. Оба выздоровели.
В трех предполагаемых случаях самоубийства путем приема внутрь альпразолама средняя плазменная концентрация этого вещества, отмеченная при вскрытии, составила 230 нг/мл.
б) Бромазепам. Найден мертвым 36-летний мужчина с концентрацией бромазепама в крови 51 нг/мл. У мертвой 60-летней женщины она соответствовала 5 мкг/мл. У пациентов, принимающих бромазепам, может быть повышен сывороточный уровень бромида, что иногда сочетается с уменьшением анионного интервала.
в) Хлордиазепоксид. Женщине в возрасте 45 лет ввели 5,2 г хлордиазепоксида (ХДЕ), а через 4,5 сут после окончания лечения она была доставлена в коме с угнетением дыхания. После проведения вспомогательной вентиляции пациентка выжила. Интоксикация, по-видимому, была обусловлена высокой концентрацией в крови одного из метаболитов ХДЕ — демоксепама.
К биологически активным метаболитам ХДЕ относятся, кроме того, деметил-ХДЕ, норазепам и оксазепам. Все они вызывают определенный токсический эффект. Когда концентрация демоксепама упала ниже 10 мкг/мл, пациентка смогла дышать без интубационной трубки. При уровне этого метаболита ниже 1 мкг/мл ее перевели из отделения интенсивной терапии в обычную палату.

г) Диазепам. Мужчина в возрасте 58 лет принял внутрь 1250 мг диазепама, в результате чего мучивший его бред прошел. Пройдя поддерживающее лечение, он был выписан. Мужчина в возрасте 25 лет обнаружен мертвым рядом с пустой упаковкой от диазепама (10 таблеток). Концентрации этого лекарства и его метаболитов в крови были следующими: диазепам — 3,7 мкг/мл, деметилдиазепам — 1,6 мкг/мл, свободный оксазепам — 0,35 мкг/мл, свободный темазепам — 0,25 мкг/мл.
После хронического перорального приема по 30 мг 3 раза в день равновесные плазменные концентрации диазепама составляли в среднем 1,03, а деметилдиазепама — 0,43 мкг/мл.
д) Эстазолам. Попытки самоубийства с помощью эстазолама (препарат ProSom 4—10 мг при терапевтической дозе 1—2 мг) привели к коме и угнетению дыхания у двух пациентов, одному из которых была назначена вспомогательная вентиляция. Оба были выписаны из клиники в течение 4 дней.
е) Флунитразепам. Мужчина в возрасте 60 лет обнаружен без сознания после того, как принял 25 таблеток флунитразепама по 2 мг (терапевтическая доза составляет 2 мг). Он находился в глубокой коме с отсутствием спонтанных движений конечностей и реакции обоих суженных зрачков, децеребрационной ригидностью и картиной ЭЭГ, соответствующей альфа-коме. Введение налоксона и гипертонического раствора глюкозы не изменило его неврологического состояния.
Компьютерное томографическое сканирование головы аномалий не выявило. Пациент пришел в сознание на второй день, когда нормализовалась его ЭЭГ. Heyndrickx установил, что 3 таблетки флунитразепама по 4 мг, смешанные с пищей, молоком или соком, могут вызывать коматозное состояние. Смерть наблюдалась после приема внутрь 7—14 таблеток (28 мг).
ж) Лоразепам. Изучение 277 из 425 детей с острым отравлением лоразепамом (препаратом Ativan) показало, что средняя пероральная доза 1 мг/кг (терапевтическая доза для взрослого составляет 2—6 мг/сут) приводит к угнетению центральной нервной системы (сонливости или коме). Тошнота и рвота наблюдались у 35 детей. Ни один пациент не страдал от угнетения дыхания. Возбуждение и галлюцинации, наблюдаемые у детей чаще, чем у взрослых, отмечены в 32 из этих случаев.
У пациента в возрасте 70 лет, принявшего внутрь 100 мг лоразепама, наблюдался ритм ЭЭГ, соответствующий альфа-коме; пациент выздоровел за 2 дня. Летальная доза для взрослых, вероятно, близка к 1,85 г. Мальчик в возрасте 6 лет принял внутрь 30 мг лоразепама. Хотя было сделано промывание желудка, через 4 ч у него отмечены галлюцинации. Через 27 ч этот ребенок был выписан без признаков неврологических аномалий, в хорошем состоянии.
з) Мидазолам. Пациентке в возрасте 20 лет внутривенно влили в течение 16 ч 110 мг мидазолама и 1180 мг лидокаина. Через 25 ч она умерла. Концентрация мидазолама в ее крови составляла 800 мкг/л. Плазменный уровень этого вещества, необходимый для седативного эффекта, близок к 400 мкг/л. Хронический алкоголик в возрасте 25 лет получил 2850 мг мидазолама (препарат Versed) в течение 5 сут при лечении белой горячки (терапевтическая доза 1—2 мг).
Угнетения дыхания у него не наблюдалось. На пятый день он пришел в сознание, ориентация восстановилась. Тахикардия и профузное потоотделение прекратились.
Мужчина в возрасте 71 года по ошибке получил внутриартериально 5 мг мидазолама. Ему ввели 10 мл физиологического раствора. Никаких отрицательных реакций не отмечено. На 31 марта 1990 г. производителями мидазолама в США получено 81 сообщение о смерти по кардиореспираторным причинам, связанным с приемом их продукта.
Мидазолам вводили внутривенно в 69 случаях, внутримышечно — в 8, внутривенно и внутримышечно — в 1 и через нос — в 1 случае. Продолжительное седативное лечение младенцев внутривенным введением мидазолама, особенно при одновременной фентаниловой или аминофиллиновой терапии либо при гипотензии, иногда приводит к обратимой энцефалопатии.
и) Нитразепам. Нитразепам (препарат Mogadon) — антиэпилептическое средство, не утвержденное для применения в США. К побочным эффектам его применения у маленьких детей относятся слюнотечение, аспирация, гипотония и летаргия. Необъяснимая смерть отмечена у 6 детей со средним возрастом 27,8 мес, получивших начальные дозы 0,3—0,6 мг/кг нитразепама в 1 сут.
Известно 6 случаев летальной передозировки (терапевтическая доза составляет 5—10 мг), один из которых связан с приемом внутрь 250 мг лекарства. При этом концентрация нитразепама в крови соответствовала 1,2—1,9 мг/л (терапевтический уровень 0,035-0,084 мг/л).
к) Оксазепам. Оксазепам (препарат Serax) представляет собой 3-гидроксиметаболит нордиазепама. Его назначают перорально в дозах 30—60 мг. Мужчина в возрасте 75 лет, приняв 200 мг оксазепама, впал в коматозное состояние. На несколько минут у него наступило облегчение после введения 1 мг флумазенила. Спонтанное выздоровление произошло через 24 ч.
На следующий день на предплечье появились волдыри, которые самопроизвольно регрессировали спустя 9 сут. Девочка в возрасте 2 лет приняла внутрь 90 мг лекарства. Через 18 ч после этого концентрация оксазепама в ее сыворотке составила 0,5 мг/л (терапевтическая концентрация после дозы 15 мг составляет 0,31 мг/л); в это время пострадавшая была в летаргическом состоянии. Затем она выздоровела.
л) Триазолам. В конце 80-х годов появились несистематизированные сообщения о связанных с приемом триазолама амнезии, тревожном состоянии, спутанности сознания, депрессии, параноидальных реакциях, галлюцинациях, враждебности к окружающим и бреде, особенно у пациентов пожилого возраста. Производитель снизил рекомендованную дозу с 1—0,5 до 0,25 мг.
Управление США по контролю за качеством пищевых продуктов, медикаментов и косметических средств (FDA) в ноябре 1991 г. выпустило новую утвержденную инструкцию о целесообразности применения триазолама лишь при кратковременном (7—10 сут) лечении бессонницы. Для гериатрических и ослабленных пациентов рекомендовалась доза 0,125 мг.
Триазолам (препарат Halcion) применяли в качестве снотворного в дозах не ниже 0,125 мг. После перорального приема 0,25 мг его средняя пиковая концентрация в плазме, равная 30 мкг/л, достигается в течение 0,75—15 ч. Мужчина в возрасте 53 лет был обнаружен мертвым после приема внутрь 46 таблеток по 0,125 мг триазолама; сывороточная концентрация лекарства составляла у него 140 мкг/л.
Женщина в возрасте 76 лет найдена мертвой после приема триазолама, его концентрация в крови — 47 ммоль/л. Женщина в возрасте 58 лет, проглотив 70 таблеток триазолама по 0,25 мг, потеряла сознание и умерла; концентрация лекарства в ее крови была 870 нмоль/л (пиковая терапевтическая концентрация — 50 нмоль/л). Женщина в возрасте 36 лет, приняв 5 мг триазолама (всего 2 обычные терапевтические дозы), была обнаружена в состоянии ступора, но затем выздоровела. Производитель получал сообщения о передозировках, наблюдавшихся при дозах от 2 до 20 мг и сопровождавшихся летаргией и комой.
Все содержащие триазолам продукты были запрещены к продаже в Великобритании 2 октября 1991 г., поскольку отмеченные в предшествующие этому годы побочные эффекты препарата казались более тяжелыми, чем у других бензодиазепинов. Отрицательные последствия включали тревожное состояние между приемами лекарства, "рикошетную" бессонницу после отмены препарата, такие серьезные парадоксальные реакции, как агрессивность, возбуждение и признаки психоза, выраженное ослабление интеллекта и передозировки с летальным исходом.
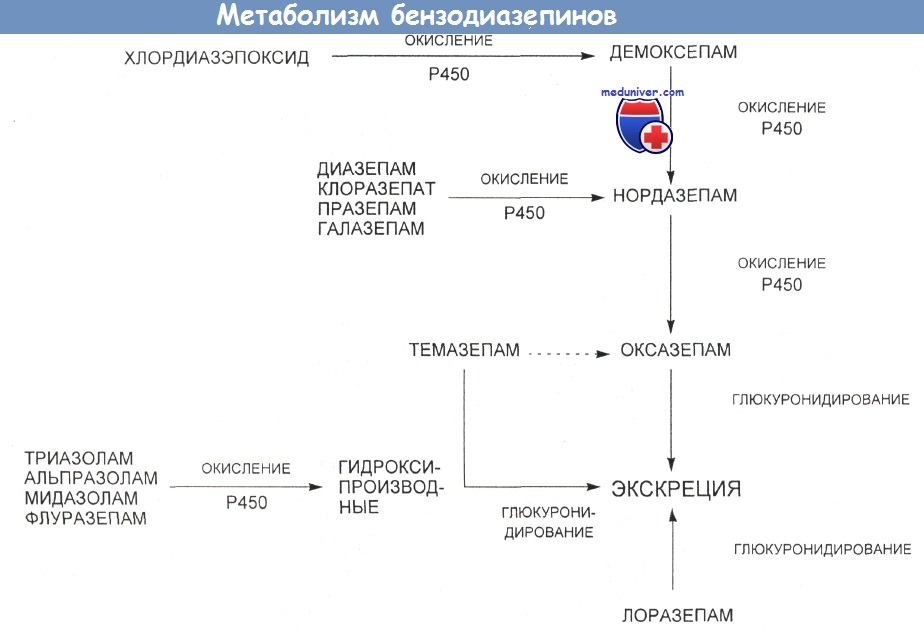
Основные метаболические пути для выведения бензодиазепинов из организма человека.
"Окисление Р450" означает метаболизацию в печени оксидазной системой со смешанной функцией, включающей в себя цитохром Р450.
Пунктирная стрелка соответствует возможному пути метаболизации.
По сравнению с окислением глюкуронидирование обычно происходит быстрее и не подавляется при нарушении печеночной функции.
м) Пожилые пациенты. Juergens отмечает, что все бензодиазепины способны обусловить ухудшение памяти. В большинстве исследований после бензодиазепиновой терапии нарушалась способность пациентов усваивать новую информацию (антероградная амнезия). Такая амнезия усиливается при увеличении дозы, ускорении всасывания, внутривенном введении и увеличении активности лекарственного средства. Память в большей степени страдает у пожилых пациентов.
Длительное потребление ими бензодиазепинов обычно обостряет фоновую деменцию и может привести к тяжелой инвалидизации. По-видимому, пожилые пациенты более склонны к индуцируемым бензодиазепинами психомоторным поражениям, которые постепенно прогрессируют даже при стабильных терапевтических дозах лекарства. Потребление алкоголя и некоторых других средств (например, антихолинергических) одновременно с бензодиазепинами, а также высокие дозы последних сочетаются с повышенной подверженностью психомоторным и когнитивным расстройствам.
н) Абстиненция. Landry и соавт. сформулировали несколько полезных определений. Злоупотреблением бензодиазепинами считается такое их применение, которое вызывает ухудшение социального, профессионального, эмоционального, психологического или физического статуса пациента. Это ухудшение варьирует по выраженности от слабого до сильного и часто самопроизвольно купируется.
"Бензодиазепиномания" — это хроническое, прогрессирующее, патологическое состояние с биопсихосоциальными компонентами, которое обычно включает:
(1) неудержимую тягу к потреблению бензодиазепинов;
(2) утрату контроля над этим потреблением (или над индуцированным им поведением);
(3) продолжение потребления лекарства, несмотря на явные отрицательные последствия.
В противоположность этому бензодиазепиновая зависимость означает развитие физической толерантности и абстиненции.

Синдромы бензодиазепиновой абстиненции описаны в таблице ниже. Обычно ее симптомы развиваются через 1 — 11 сут после отмены лекарства (в среднем через 3—4 сут) и, как правило, незначительны по сравнению с наблюдаемыми при алкогольной или барбитуратной абстиненции. Они включают тревожное состояние, бессонницу, головную боль, мышечные спазмы, анорексию, тошноту, рвоту, тремор, постуральную гипотензию и слабость.
После отмены высоких суточных доз (60—300 мг) может наблюдаться целый спектр аффективных расстройств (психоз, возбуждение, спутанность сознания, галлюцинации, делирий) и двигательных дисфункций (тремор, беспокойство, миоклонические судороги, эпилептические припадки). Эпилептические проявления редки и развиваются через 2—12 сут после прекращения приема (обычно через 7—8 сут).
Самыми частыми симптомами при слабой — умеренной абстиненции являются резкие перепады настроения и конвульсии. Симптоматика обычно сильнее выражена на пятый — шестой день и исчезает в течение 4 нед, хотя слабые нарушения могут сохраняться месяцами. Шум в ушах, непроизвольные движения и нарушения восприятия помогают отличить бензодиазепиновую абстиненцию от тревожного состояния иной этиологии.
После резкой отмены бензодиазепинов с коротким периодом действия (например, лоразепама) возможна "рикошетная" бессонница, обусловленная, вероятно, задержкой в накоплении эндогенных бензодиазепиноподобных соединений.
Недавно проведенные в Британии исследования показывают, что бензодиазепины способны вызвать фармакологическую зависимость и в терапевтических дозах, однако ее симптомы нетипичны: тяга к приему лекарства поведенчески выражена слабо, быстро развивается толерантность или происходит резкое наращивание дозировок. Неспецифичные симптомы абстиненции сохраняются месяцами и включают как расстройства восприятия, так и довольно выраженные соматические проявления.
Читайте также:


