Билирубин при алкогольной интоксикации
Быстротечность развития болезни зависит от индивидуальной особенности и генетической предрасположенности организма. Это говорит о том, что алкоголь оказывает прямое негативное воздействие на клетки печени. При значительно превышающем безопасную норму приёме спиртных напитков, согласно исследованиям, билирубин в крови задерживается дольше, нежели в организме человека, не злоупотребляющего алкоголем. Помимо этого, приём больших доз алкоголя приводит к повышенному содержанию билирубина в моче.
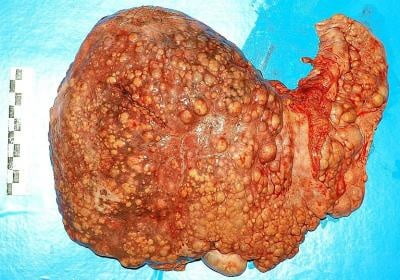
Особенность и отличие алкогольного цирроза в разрастании жирового гепатоза и присутствии гиалина в печеночной ткани. Так же алкогольный цирроз печени почти всегда приводит к белковому и витаминному дефициту. В периоды алкогольного запоя заболевание обостряется, при воздержании от спиртного оно носит стабильный характер, и состояние больного становится немного лучше. Алкогольный синдром делится на два периода: первый – эпителиальный гепатит, т.е. ожирение эпителиальных клеток печени, который может длится долгие годы; второй – ожиревшие печеночные клетки подвергаются некрозу, омертвевшие клетки заменяются соединительной тканью – клетки печени атрофируются всё больше, накопившаяся соединительная ткань сморщивается и появляется бугристость печени.
Симптомы цирроза печени у алкоголиков
Проявления крайне разнообразны - в зависимости от стадии и особенности течения болезни. Около 15 – 20 % случаев бессимптомны и цирроз печени обнаруживается либо случайно, либо уже после смерти. Начальная стадия почти всегда бессимптомна. Первым тревожным звоночком, заставляющим обратиться к врачу, чаще всего являются проблемы в работе желудочно–кишечного тракта – тошнота, тяжесть в верхней части брюшной полости, запоры, сменяющиеся поносами, плохой аппетит, меняется стул, в нём обнаруживаются непереваренные частички пищи.
Дефицит желчных кислот, без которых невозможно усвоение поливитаминов, приводит к сильнейшему авитаминозу, отсюда хрупкость костей, замедление заживления ран, кровоточивость десен. Нехватка белка ведёт к снижению упругости кожи. Больной почти всегда теряет вес, при этом размер живота, напротив, увеличивается за счёт увеличения печени и селезёнки, на поверхности живота, лица появляются сосудистые звёздочки. Часто заболевание сопровождается желудочно-кишечными кровотечениями, что подтверждает рвота с кровью. Также, наблюдаются у больных боли в правом подреберье, носовые кровотечения. Желтуха, как явная, так и скрытая, именно алкогольный цирроз сопровождает не всегда, а вот нарушения работы эндокринной системы отмечаются почти всегда. Так у мужчин наблюдается увеличение молочных желёз, снижение уровня тестостерона, также могут атрофироваться тестикулы (яички), у женщин же нарушается менструальный цикл и родовая функция.
Клиническая картина может сложиться неверно, если при диагностике опираться только на симптомах, ведь они свойственны и некоторым другим заболеваниям. Присущие алкогольному циррозу признаки могут быть выявлены исключительно при динамическом наблюдении. Беседы с родственников пациента и с ним самим помогут связать проявления заболевания, такие как слабость, тошнота, снижение аппетита, повышение температуры тела, со злоупотреблением спиртным. У алкогольного цирроза четыре формы проявления: болевая (боли в правом подреберье), желтушная (желтуха слабовыраженная, часто сопровождается повышенной температурой), гепатомегалическая (печень увеличена, даже если основные симптомы ещё не проявили себя), асцитическая (асцит присутствует у большей части больных на стадии сформировавшегося цирроза).
Эффективное лечение цирроза алкоголиков
Лечение цирроза направлено на застопоривание развития болезни, а для этого нужно избавиться от причины её развития, т.е. полностью отказаться от алкоголя, дабы предупредить последующее разрушение печёночной ткани. Больной должен быть госпитализирован и проходить лечение в стационаре под строгим наблюдением врачей, ему назначается также строгая диета. Питание больного циррозом, проходящего лечение, не должно содержать соли, животных жиров, копченостей, консервов, количество мясных продуктов должно быть ограничено, а вот молочные и кисломолочные продукты пойдут только на пользу.
Также пациенту назначаются минеральные вещества и витамины, без которых невозможно нормальное функционирование организма. При ярко выраженных аутоиммунных нарушениях, назначаются кортикостероидные препараты, использование которых проводится при строгом контроле функционального состояния печени и продолжается, если есть видимые положительные результаты. С учётом того, что основа для алкогольного цирроза это жировая дистрофия печеночных клеток, в лечении рекомендуется применение липотропных препаратов, таких, как метионин и хонин, но если ожирение печени отсутствует, смысла в их назначении нет. Иногда возникает необходимость в хирургическом вмешательстве, и даже пересадке печени.
Шанс благоприятного исхода при алкогольном циррозе гораздо выше, чем при любой другой форме цирроза. Самым главным фактором для положительного результата лечения является желание больного излечиться, преодолеть свою пагубную зависимость от спиртного. Доподлинно известно, что полный добровольный отказ от алкогольных напитков продлевает жизнь больного вдвое.
Что случается с человеком, у которого в анализе крови показатель билирубина превышает норму? Каковы причины повышения билирубина в организме и что такое билирубин? На все эти вопросы мы постараемся дать исчерпывающий ответ в этой статье.
Билирубин нужен в организме человека для утилизации гемоглобина, который по истечению срока жизни эритроцита, выходит в кровь и становится токсичным. После чего он распадается на две своих составляющих – гем и глобин, где гемм – это железо, а глобин – белок. Из гема путем некоторых преобразований получается гемин, который в свою очередь становится свободным (непрямым) билирубином. При помощи альбумина непрямая фракция билирубина попадает в печень, где к непрямому билирубину присоединяется глюкуроновая кислота. Такой процесс переводит непрямой билирубин в прямой (соединенный). Если сложить вместе показатель прямого и непрямого, то в итоге выйдет еще один важный показатель биохимического анализа – общий билирубин. Значения всех показателей для расшифровки анализа и установления точного диагноза имеют важное значение.
Показания к анализу
Практически всегда кровь для анализа нужно сдавать на голодный желудок. Данное исследование – не исключение. Поэтому прийти в лабораторию лучше утром, так как 8-10 часовой перерыв пищи за ночь легче устроить, чем на протяжении дня. Накануне для сдачи следует избегать сильных эмоциональных потрясений и физических нагрузок. Запрещается употреблять алкоголь, крепкий кофе и жирную пищу. За 1-2 часа до забора крови нужно воздержаться от курения.
Кровь для этого вида анализа нужно будет сдать из вены. Пациентам, которые не переносят вида крови и даже теряют сознания, лучше производить забор крови в полулежащем или лежачем состоянии. Таким пациентам не нужно смотреть за манипуляциями. По статистике мужчины чаще теряют сознание при виде крови.
Норма билирубина
Норма билирубина в различных источниках имеет свои границы. Также отличаются референсные значения желчного пигмента в различных медицинских учреждениях. Этот аспект важно учитывать, так как, меняя врачей и лаборатории, часто назначают сдать анализ именно в том месте повторно. Многие пациенты не понимают, зачем нужно сдавать еще раз кровь, если результат у них еже есть. Мы приведем вам относительные границы нормы билирубина. Однако надо учитывать референсные значения конкретной лаборатории, в которой проводилось исследование.
Референсные значение билирубина
- Общий билирубин – 3,4–17,1 мкмоль/л;
- Непрямой билирубин – не выше 19 мкмоль/л;
- Прямой билирубин – 0-7,9 мкмоль/л.
У новорожденных границы нормы намного выше. Этот процесс именуется физиологической желтухой.
Билирубин повышен
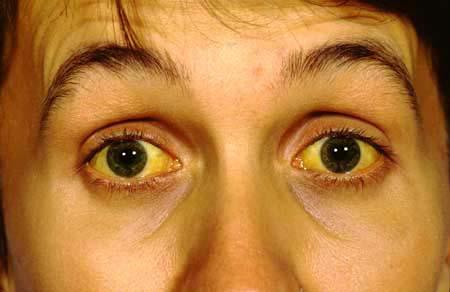
Повышение билирубина можно определить не только по анализу, но и по внешнему виду пациента. Внешне пациенты с повышенным билирубином имеют характерный вид: кожа желтушная, глазные яблоки желтые. При опросе можно услышать жалобы на изменения цвета мочи (темная) и кала (осветление, вплоть до белого), а также жалобы на кожный зуд. Билирубин в крови повышается при болезни Боткина (гепатит А), в этом случае, кроме вышеперечисленных жалоб, характерных избыточному билирубину в крови, присоединяются симптомы интоксикации рвота, тошнота, слабость. Также, именно для вирусного гепатита А, характерно повышение температуры тела. Билирубин в крови может повыситься из-за плохого оттока желчи. Такое явление наблюдается при закупорке просвета желчевыводящих путей либо камнем, либо растущей опухолью поджелудочной железы. Однако, если при аспирации камнем у больного будет отмечаться болевой синдром, то при опухоли поджелудочной железы – боль и симптомы, характерные для Боткина отсутствуют. Часто пожелтевших больных направляют в инфекционный стационар.
Кроме этих случаев, билирубин может быть повышен при гепатитах различного генеза, циррозе печени, гемолитической анемии и алкогольной интоксикации.
Билирубин понижен
О чем говорит понижение билирубина изучено значительно меньше, так как исследования в данном направлении начались относительно недавно. Однако уже сейчас установлена связь между ишемией сердца и понижением уровня билирубина в крови. У большинства хронически больных ИБС отмечается снижение уровня билирубина в крови. Также ученые доказывают, что риск получить инсульт или инфаркт при высоком билирубине значительно ниже, чем при низком.
Что может влиять на результат?
Ученные также доказали, что кофеин снижает уровень билирубина в крови. Поэтому любители крепких кофейных напитков подвергаются риску возникновения инсульта чаще, чем лица, не злоупотребляющие кофе. На повышения билирубина в крови может повлиять прием некоторых медицинских препаратов.
Только у каждого третьего человека, злоупотребляющего алкоголем, в печени могут сформироваться изменения, приводящие к гепатиту, циррозу или раку. У большинства же лиц, страдающих хроническим алкоголизмом, наблюдаются необратимые поражения центральной нервной системы.
По статистике, смертность во время атаки острого алкогольного гепатита составляет 20-60 процентов, что зависит от варианта протекания болезни.
Алкоголь и печень
Большие количества алкоголя являются для организма ядом. Почему большие? Потому, что в небольшом объеме этанол (или этиловый спирт) вырабатывается самим организмом, присутствует в некоторых биохимических реакциях и является источником энергии.
Что считать большим количеством? Это все, что больше максимально безопасной суточной дозы, то есть:
- больше 30 мл 40% алкогольного напитка (водки, бренди, рома, виски или конъяка);
- больше 75 мл 17% алкоголя (портвейна, крепленого вина или портвейна);
- больше 100 мл 11-13% спиртного напитка (белого вина, шампанского, красного сухого вина);
- больше 250-330 мл пива (в зависимости от его крепости).
Причем злоупотреблением будет называться, если даже вышеуказанная доза не была превышена, но употребляется более 5 раз в неделю.
Организм человека пытается избавиться от алкоголя: его расщепление начинается уже во рту (с помощью слюны), следующие 20% обезвреживается в желудке. Интенсивность таких реакций зависит от того, высокая кислотность или низкая, есть ли на данный момент в желудке пища или нет. В результате желудочных реакций образуется ацетальдегид – очень токсичное вещество.
Весь остальной алкоголь, кроме небольшого количества, которое выводится через легкие, с выдыхаемым воздухом, поступает для обезвреживания в печень. Там этанол сначала превращается вначале в ацетальдегид – тот яд, из-за которого человеку становится плохо, а тот потом превращается в уксусную кислоту. Последняя безвредна, спустя несколько реакций распадается на углекислый газ и воду. Чем чаще человек принимает алкоголь, тем больше страдают эти ферментные системы. В итоге человеку нужны все меньшие дозы, чтобы опьянеть. При этом этанол уже включен в обмен веществ.
Как развивается алкогольный гепатит
Активность ферментов уменьшается неспроста. Это связано с тем, что этанол (точнее, ацетальдегид) напрямую повреждает клетки печени. Происходит это через жировое перерождение ее ткани. Происходит это так:
Кроме того, этанол вызывает застой в клетках печени желчи (она именно там вырабатывается).
Все эти изменения приводят к замещению печеночных клеток соединительной тканью (фиброз). Это начальная, и пока еще обратимая, стадия цирроза. Если здесь устранить действие алкоголя и провести противовоспалительную терапию, чтобы добиться снижения ФНО, можно предотвратить его развитие.
Виды и формы алкогольного гепатита
Алкогольный гепатит может протекать в виде нескольких вариантов:
- острого воспаления печени (острого гепатита). Оно развивается в 70% случаев;
- хронического гепатита.
Каждый из этих видов имеет свои формы, для которой характерны свои симптомы.
Острый алкогольный гепатит
Чаще всего острый гепатит развивается, когда у человека уже есть цирроз печени, не обязательно развившийся вследствие приема алкоголя.
Дополнительными факторами, провоцирующими скоротечное течение этого заболевания являются:
- курение
- неполноценное питание
- генетически обусловленный алкоголизм
- вирусные гепатиты
- прием лекарственных средств, обладающих токсическим действием на печень
Обычно впервые алкогольный гепатит проявляется при значительной дозе спиртного, употребленной в короткий срок, он протекает в острой форме со следующими симптомами:
- тошноты
- горечи во рту
- рвоты
- отсутствием аппетита

- повышением температуры 38-38,5С
- болями в области печени в правом подреберье
- расстройством стула
- вздутием живота
- спустя двое суток после начальных симптомов возникает желтушное окрашивание кожных покровов
- нарушение чувствительности языка, ног
- нарастающая слабость во всем теле
- различные психические расстройства
- асцит — может развиться скопление жидкости в брюшине.
Длительность острого гепатита от алкоголя составляет от 3 до 5 недель. При легкой степени заболевания печеночные пробы увеличиваются незначительно, но при тяжелой форме пробы достигают высоких цифр, развивается желтуха и острая печеночная недостаточность. При дифференциальной диагностике в отличие от вирусных при остром токсическом гепатите увеличение селезенки не характерно, нарушение пищеварения носит незначительно выраженный характер. К тому же при профессиональных отравлениях токсические гепатиты имеют ряд других симптомов интоксикации и клинических признаков, что установить правильный диагноз не представляет особой сложности.
Острый алкогольный гепатит может иметь несколько вариантов развития
Желтушный — самый часто встречающийся вариант заболевания от спиртного, поражающего печень. Следующие симптомы алкогольного гепатита относят к желтушному типу:
- Выраженная желтуха, без зуда кожи
- Снижение веса из-за тошноты, рвоты, отсутствия аппетита
- Боли в печени, повышенная утомляемость
- Лихорадочное повышение температуры тела, длящееся до 10-14 дней
- Редко, но при тяжелых формах гепатита бывает спленомегалия, асцит, токсическая эритема на руках, признаки печеночной энцефалопатии
- Этот тип гепатита по многим симптомам очень схож с острыми вирусными гепатитами.
Латентный — бессимптомное течение заболевания, это хронический алкогольный гепатит, при котором периодически больные могут испытывать:
- слабые боли в правом подреберье
- снижение аппетита
- возможно наличие анемии, повышения лейкоцитов
- незначительное увеличение печени
Холестатический — при этом типе заболевания самая высокая смертность среди пациентов. Клинические признаки алкогольного гепатита холестатического варианта таковы:
- потемнение мочи, светлый кал
- сильный кожный зуд
- желтуха
- высокое количество билирубина в крови
Фульминантный — отличается прогрессирующим скоротечным характером.
- Высокая температура тела
- Стремительное нарастание симптомов желтухи
- Полное отсутствие аппетита
- Резкая слабость
- Сильные болевые ощущения в печени, эпигастральной области
- Высокая температура тела
- Асцит, печеночная энцефалопатия
- Геморрагические проявления
- Почечная недостаточность
Этот вид алкогольного токсического гепатита может закончиться летальным исходом от почечно-печеночной недостаточности буквально через 14-20 дней от начала острого периода.
Для хронического течения алкогольного гепатита характерна скудная симптоматика:
- слабая боль или дискомфорт в правом подреберье;
- ухудшение аппетита;
- периодическая тошнота, рвота;
- бессонница ночью, сонливость днем;
- снижение полового влечения;
- периодически повышается температура, до невысоких цифр;
- бледность ногтевых лож;
- уменьшение размера яичек;
- урчание в животе;
- появление сосудистых звездочек на коже разных участков тела;
- покраснение ладоней (больше) и стоп (меньше);
- увеличение живота за счет скопления в нем жидкости;
- боль в области около пупка;
- сниженное настроение и работоспособность;
- самопроизвольное сгибание пальцев, их полное разгибание невозможно;
- уменьшение в объемах рук и ног за счет атрофии мышц;
- похудение.
- незначительная тошнота;
- тяжесть в правом подреберье;
- частая отрыжка;
- дискомфорт в желудке.
Если человек прекращает принимать алкоголь на 3-6 месяцев, изменения в его печени могут начать постепенно исчезать. Если же, напротив, этанол продолжает поступать, через время гепатит переходит в активную форму. Его симптомы:
- рвота;
- повышение температуры;
- боли в правом подреберье;
- пожелтение кожи и белков глаз;
- понос;
- сонливость.
Симптоматика хронического активного гепатита очень напоминает острый гепатит. В некоторых случаях их отличить возможно только по результатам микроскопического исследования участка печени, взятого во время биопсии.
Степень тяжести гепатита
- Легкая. В этом случае АЛТ повышается не выше, чем 3 ЕД/мл*ч (при норме – до 0,68 ЕД/мл*ч).
- Средняя. АЛТ повышается от 3 до 5 ЕД/мл*ч.
- Тяжелая – при АЛТ выше 5 ЕД/мл*ч.
Диагностика
По одним только симптомам непонятно – алкогольный гепатит у человека или вирусный, или это дебют цирроза или рака печени. Первую помощь в диагностике могут оказать родственники, которые скажут о том, что несколько лет накануне больной:
- злоупотреблял алкоголем;
- часто испытывал желание выпить;
- доза алкоголя постепенно увеличивалась.
Заподозрить алкогольное происхождение гепатита можно по определению алкогольдегидрогеназы в крови (норма – менее 2,8 ME/л или менее 0,05 мккат/л):
- если повышен только 1 изомер этого фермента, можно думать о вирусном гепатите (пока не будут получены маркеры вирусных гепатитов);
- если повышена алкогольдегидрогеназа-2 (то есть второй изомер) – это алкогольный гепатит;
- при повышении алкогольдегидрогеназы-3 можно думать о циррозе.
В клиниках редко определяется этот фермент. Заподозрив гепатит, врачи обычно назначают определение только АЛТ и АСТ. При поражении печени оба этих фермента повышаются, но АСТ/АЛТ становится менее 0,6. Также при этом обязательно определяется коагулограмма (свертывающая способность крови) и протеинограмма (общий белок крови и его фракции).
Обязательно сдаются маркеры вирусов гепатита (или определение ДНК или РНК вирусов ПЦР-методом), выполняется УЗИ печени, сдается кал на скрытую кровь. По возможности выполняется ФЭГДС: она позволяет увидеть повреждения слизистой оболочки желудка и варикозное расширение вен, характерное для цирроза печени.
Когда диагноз вирусного гепатита исключен, и показатели свертывания позволяют, выполняется биопсия печени. Она и является самой точной диагностикой, на основании которой и можно поставить диагноз. При изучении участка печени под микроскопом оценивается также степень фиброза (замещения клеток печени соединительной тканью). Ее оценивают буквой F со степенью, где F0 – это отсутствие фиброза, а F4 – цирроз.
Лечение
- Исключение приема алкоголя.
- Соблюдение диеты.
- Медикаментозная терапия.
При необходимости лечение дополняется оперативным вмешательством (вмешательствами).
Питание при алкогольном гепатите должно обеспечить организм всеми теми веществами, которые были потеряны из-за приема алкоголя. Это:
- белок – 1 г белка на 1 кг массы тела;
- фолиевая кислота: она содержится в свежей зелени, орехах, тунце, лососе, крупах;
- витамины группы B: они находятся в мясе, печени, дрожжах, яйцах, зерновом хлебе, крупах;
- липотропные вещества в виде нежирного творога.
Питание должно быть калорийным: не менее 2000 ккал/сут.
Продукты могут быть только запеченными или вареными. Копчености, маринованные и жареные продукты – запрещены. Нельзя также употреблять газированные напитки, соки, свежие кислые фрукты, овощи, которые содержат много клетчатки. Бульоны запрещены.
Белок в виде вареного мяса запрещен, когда у больного нарушается график сна и бодрствования, он начинает заговариваться, становится агрессивным или начинает нести бред. В этом случае можно есть только смеси, составленные из специальных аминокислот.
При алкогольном гепатите назначаются:
Нужно обратить внимание, что допускать развития запоров здесь нельзя: при задержке стула нужно сделать клизму и увеличить дозировку препаратов лактулозы.
Острый алкогольный гепатит лечится только в стационаре.
При алкогольном гепатите могут выполняться паллиативные операции. Они облегчают состояние больного, но не устраняют основной проблемы. Это:
Данные вмешательства применяются, в основном, уже на стадии цирроза.
Существует и радикальная операция, которая решает проблему гибели печеночных клеток – это пересадка донорской печени (точнее, участка печени). Такое вмешательство может быть выполнено в зарубежных клиниках – за 150-200 тыс евро. Его можно выполнить дешевле в отечественных больницах, но в этом случае возможно длительное ожидание такой операции.
Прогноз заболевания
Прогноз любого заболевания зависит от продолжительности болезни, тяжести протекания острого периода, частоты рецидивов, своевременного оказания медицинской помощи. При этом виде гепатита важно дальнейшее воздержание от алкоголя, это значительно улучшает прогноз.
Но, как правило, пациенты даже после тяжелой формы токсического гепатита, продолжают употреблять алкогольные напитки, при этом до 30% случаев приводят к смерти пациента. При циррозе печени рецидивы острого алкогольного гепатита приводят к серьезным осложнениям, таким как кровотечения желудочно-кишечного тракта, острой почечно- печеночной недостаточности.
Если человек после легкого течения острого алкогольного гепатита выздоравливает (всего 10% всех случаев) и полностью отказывается от употребления алкоголя, даже в этом случае вероятность дальнейшего развития цирроза печени очень высока.
Алкогольный гепатит является воспалительным заболеванием печени, вызванным длительным приемом алкогольных напитков. Систематическое употребление больших доз спиртного приводит к этому заболеванию. Например, если человек каждый день выпивает на протяжении 5 лет по 100 г алкогольных напитков в переводе на чистый спирт, ему будет обеспечен алкогольный гепатит.
Это заболевание носит и другие названия: токсический алкогольный гепатит, жировой гепатит и алкогольный стеатонекроз.
Безопасной для организма дозой алкоголя в сутки считается: для мужчин – 40 г спирта; для женщин – 20 г спирта (25 мл водки содержат 10 г спирта).
Женщины, больше, чем мужчины, подвержены развитию этого заболевания, так как в их организме меньше ферментов, способных обезвредить алкоголь. Поэтому даже небольшое превышение нормы алкоголя в сутки может вызвать у слабого пола поражение печени. Также повышенный риск возникновения этого заболевания у людей:
- принимающих лекарства, вредные для печени;
- болеющих вирусным гепатитом В, С, D;
- с небольшой массой тела;
- с избыточной массой тела.
История болезни алкогольный гепатит может быть очень длинной — он может развиваться в течение нескольких лет, в первые годы никак себя не проявляя. Основные симптомы и признаки гепатита алкогольного подобны тем, что проявляются при других видах гепатита.
Алкогольный гепатит имеет такие симптомы:
- дискомфорт, боль и чувство тяжести в правом подреберье;
- слабость, быстрая утомляемость;
- резкое похудение;
- тошнота, рвота;
- отрыжка с горьким привкусом;
- диарея после употребления жирной пищи или алкоголя;
- потемнение мочи;
- обесцвечивание кала;
- пожелтение кожи, склер глаз и слизистой оболочки ротовой полости;
- кожный зуд;
- повышение температуры тела до 37°С.
При появлении названных симптомов лучше без замедления обратиться к врачу, чтобы вовремя определить болезнь и назначать лечение. Диагностируют алкогольный гепатит на основании данных биохимического анализа крови, которые показывают повышенное содержание ферментов печени – трансаминаз и пигмента билирубина. Для подтверждения диагноза делается биопсия печени – извлечение из нее микроскопического фрагмента с последующим рассмотрением его под микроскопом. Такое исследование дает возможность выявить очаги воспаления и гибели печеночных клеток.
Гибельное действие алкоголя на печень
Попадая в организм человека через пищеварительный тракт, алкоголь сразу же всасывается в кровь, которая доставляет этот яд ко всем органам. Конечно же, на пользу организму это не идет. В печени алкоголь обезвреживается ферментами алкогольдегидрогеназами, и в результате этого расщепления образуется ацетальдегид. Это вещество является ядом для организма, в несколько десятков раз более сильным, чем сам алкоголь. Печень берется за обезвреживание и этого продукта распада алкоголя, и при этом образуются неядовитые вещества, которые выводятся из организма с мочой.
При регулярном употреблении алкоголя ферменты приходят в негодность, и их заменяют новые. Но набор алкогольдегидрогеназ восполняться не успевает, поэтому алкоголь и ацетальдегид перестают перерабатываться печенью, и токсины из нее не выходят. Так у алкоголиков развивается алкогольный гепатит. Определенную роль в развитии этой болезни играют и другие заболевания пищеварительной системы, возникшие в результате злоупотребления алкоголем – гастрит, холецистит, панкреатит. После того, как ресурсы печени истощаются, развиваются цирроз печени и печеночная недостаточность.
Формы и стадии алкогольного гепатита
При острой форме гепатита происходит воспаление тканей печени с некрозами ее центральных долек. Особенно бурно развивается воспалительный процесс, если больной находится в состоянии запоя и плохо питается. Наиболее частый вариант острого алкогольного гепатита – желтушный. Склеры глаз, кожа туловища, рук и ног приобретает интенсивный желтый цвет. Больной ощущает слабость и сильные боли в печени, температура тела повышается. В некоторых случаях алкогольный гепатит имеет холестатический вариант течения, то есть наблюдается нарушение оттока желчи из печени.
При отказе от спиртного у 10-20% пациентов с этим заболеванием возможно выздоровление. Те, кто продолжают употреблять спиртное, приобретают цирроз печени. Хронический алкогольный гепатит может развиться после острого, он возникает постепенно. Различают активный и персистирующий хронический гепатит. Общая слабость, периодично возникающие боли в печени, легкая желтушность склер и кожи – характерные признаки хронической формы алкогольного гепатита, который опасен тем, что может перейти в цирроз печени даже при полном отказе от спиртного.
Первая, наиболее легкая стадия алкогольного гепатита может быть обнаружена при осмотре у врача, когда он увидит увеличение печени, а также по результатам печеночных проб. Иные симптомы при легкой стадии заболевания не ощущаются.
При средней стадии заболевания алкоголик ощущает тяжесть и периодические боли в правой подреберной области. Увеличение печени уже достаточно стойкое, при ее ощупывании возникают болезненные ощущения. Часто появляется желтушность кожи и глаз. Больные ощущают слабость, у них пропадает аппетит, наблюдается снижение веса. Похмельный синдром при такой стадии заболевания приводит к белой горячке. Биохимический анализ печеночных проб дает плохие результаты.
В тяжелых случаях алкогольный гепатит уже наполовину является циррозом печени. При этом печень может дойти до таких размеров, что сползает в тазовую область. Но при остром развитии болезни такого может не произойти, потому что печеночные клетки не успевают увеличиться. Однако о легком течении алкогольного гепатита это не говорит. Наоборот – без лечения и при продолжающемся приеме спиртного печень начинает быстро уменьшаться, будто бы возвращается под ребро.
Лечение алкогольного гепатита
Лечение алкогольного гепатита может привести к успеху только при полном отказе больного от спиртного, соблюдении строгой диеты, принятии витаминов и средств для восстановления печени. Правильное лечение этого серьезного заболевания может назначить только врач. Процесс лечения очень длителен и требует системного подхода. Обычно лечение начинается в условиях стационара, а заканчиваться может амбулаторно.
Если алкогольный гепатит еще в начальной стадии, и больной прекратил употребление спиртного, соблюдает режим питания и все назначения доктора, прогноз на излечение может быть очень благоприятным. Генеративные и компенсаторные возможности печени таковы, что даже при гепатите с уже начавшимся циррозом полный отказ от спиртного может привести к выздоровлению!
Однако практика показывает, что полностью отказаться от спиртного способны не более 1/3 всех алкоголиков, даже когда они знают, что серьезно больны и могут умереть. Поэтому обязательным и даже первичным в вопросе лечения алкогольного гепатита является избавление от алкогольной зависимости.
Когда больной лечит свою печень, но не прекращает пить спиртное, эффект от лечения будет нулевым. В условиях алкогольного гепатита даже минимальная доза алкоголя может вызвать развитие печеночной недостаточности, печеночной комы и привести к смерти больного.
Диета при алкогольном гепатите имеет большое значение. Больные должны употреблять в пищу продукты, богатые белком — например, мясо, рыбу, молоко, творог, бобовые и др. Жирные, жареные и обильно приправленные блюда из питания следует исключить. Принимать пищу следует в одно и то же время 4-5 раз в день, порции должны быть небольшими.
В каждом случае заболевания алкогольным гепатитом диету назначает врач, исходя из стадии болезни и состояния больного.
У людей, страдающих алкоголизмом, как правило, истощен запас витаминов. Поэтому в комплексе мер против алкогольного гепатита назначаются различные витамины, в особенности — витамины группы В, фолиевая кислота и др.
В комплексном лечении алкогольной зависимости и алкогольного гепатита в настоящее время используются методы, позволяющие на длительный срок стабилизировать состояние такого жизненно важного органа, как печень, и предотвратить развитие смертельного цирроза печени.
Алкогольный цирроз печени
По наблюдениям специалистов, алкогольный цирроз печени развивается в 15-25% случаев хронического алкоголизма. Этому способствует систематическое злоупотребление спиртным на протяжении 10-20 лет. Особенностью алкогольного цирроза печени является развитие жирового гепатоза и наличие телец Мэллори – алкогольного гиалина. Обостряется болезнь в период употребления алкоголя, а при воздержании от приема спиртного состояние больного улучшается.
Алкогольный цирроз печени имеет следующие симптомы:
- признаки астенизации – потеря массы тела, часто доходящая до полного истощения. Несмотря на худобу, живот у больного имеет большие размеры вследствие увеличения пени и селезенки;
- печеночная диспепсия – изменение стула. В нем появляются примеси не переваренных жиров. Во рту больной ощущает горький привкус;
- отеки и сниженный тургор кожи – происходит из-за потери белка;
- поливитаминная недостаточность – катастрофическая нехватка витаминов А, D, E, К из-за нарушения выработки желчных кислот, необходимы для их всасывания. Из-за авитаминоза у больных становятся хрупкими кости, медленно заживают раны, кровоточат десна.
Внешние симптомы алкогольного цирроза печени: увеличение окружности живота, покраснение ладоней, появление сосудистых звездочек на руках т верхней части туловища.
Из-за цирроза страдают многие органы и системы. Так, нарушение функций центральной системы приводит к агрессивности и повышенной раздражительности больного, нарушениям сна, алкогольным психозам и делирию. Периферическая нервная система при алкогольном циррозе печени дает такие осложнения, как слабость, боли в конечностях и нарушение их чувствительности, периферические парезы и параличи. У больного может развиться алкогольный миозит – мышечная слабость и боли.
При циррозе страдает и сердечнососудистая система алкоголика, а также его поджелудочная железа. Могут возникнуть сахарный диабет, хронический панкреатит.
При диагнозе алкогольный цирроз печени лечение заключается, в первую очередь, в устранении причины, его вызвавшей – употребление алкоголя, для того чтобы предупредить дальнейшее повреждение клеток печени. Назначается лечебное питание, применяются медикаментозные методы лечения.
Читайте также:


