Возбудители системных микозов чувствительны
Гистоплазмоз — природно-очаговый глубокий микоз, характеризующийся преимущественным поражением дыхательных путей.
Различают американский гистоплазмоз (Н. capsulatum) и африканский (Н. duboisii) гистоплазмоз, который регистрируется только на Африканском континенте. Для последнего характерны поражения кожи, подкожной клетчатки и костей у сельских жителей, а также у лиц, контактирующих с почвой и пылью. Кроме человека, в природных условиях этим микозом болеют обезьяны бабуины.
Морфология.Диморфные грибы; мицели-альная фаза представлена септированным мицелием толщиной 1—5 мкм, микроконидиями сферической или грушевидной формы диаметром 1—6 мкм, бугристыми макроконидиями диаметром 10—25 мкм. При 35—37 °С растут в виде дрожжевых клеток, размеры которых составляют у Я. capsulatum — 1,5/2x3/3,5 мкм, а у Я. duboisii — 15-20 мкм.
Культуралыгые свойства.Колонии дрожже-подобные, блестящие, мягкой консистенции. Оптимальная температура роста 25—30 "С, рН 5,5—6,5, но возможен рост в широких интервалах рН 5—10.
Антигеннаяструктура. Н. capsulatum имеет общие антигены с Blastomyces dermatitidis. При росте на жидкой среде в течение 3 суток ми-целиальная форма продуцирует экзоантигены h, m которые можно определять с помощью иммунодиффузии в геле.
Факторы патогенности.Микроконидии.
Устойчивость.Микроконидии обладают высокой устойчивостью во внешней среде, сохраняя жизнеспособность в сухой почве около 4 лет, в воде при 4 °С — около 600 дней. Чувствительны к амфотерицину В и кетоко-назолу, а также к действию обычно применяемых антисептиков и дезинфектантов.
Эпидемиология.Гистоплазмоз — сапроноз; естественной средой обитания является почва. Гриб хорошо вегетирует в почве, загрязненной
пометом птиц и летучих мышей, где он растет в виде мицелия. Экология Н. duboisii изучена недостаточно, сообщения о выделении этого вида из почвы носят единичный характер.
Источником возбудителя инфекции для человека и животных служит почва эндемичных зон. Эндемические зоны выявлены в Северной, Центральной и Южной Америке, странах Карибского бассейна, Южной Африке, Индии, Юго-Восточной Азии, Новой Зеландии и Австралии. Больные люди и животные не заразны для окружающих. Механизм передачи — аэрогенный, путь — воздушно-пылевой. Восприимчивость населения — всеобщая.
Патогенез и клиника.Заражение происходит микроконидиями, которые трансформируются в организме в дрожжевые клетки. Инкубационный период — около 10 дней. Клинические проявления болезни зависят от иммунного статуса организма: острые формы наблюдаются у детей в силу особенностей их иммунной системы, хронические диссеминированные формы, как правило, развиваются на фоне недостаточности клеточного звена иммунитета.
Иммунитет.Клеточный, но его напряженность и длительность не изучены.
Микробиологическая диагностика.Материалом для исследования служат гной из язвенных поражений кожи и слизистых оболочек, мокрота, кровь, моча, ликвор, пунктаты костного мозга, селезенки, печени, лимфатических узлов и подкожной клетчатки.
Используют микроскопический, микологический, биологический, серологический, аллер-гологический и гистологический методы диагностики. Работа с возбудителем проводится в лабораториях особо опасных инфекций.
Микроскопическое исследование гноя и экссудата позволяет выявлять гистоплазмы в гиперплазированных клетках системы мо-нонуклеарных фагоцитов в виде овальных дрожжеподобных клеток размером 10—15 мкм, располагающихся внеклеточно или внутри моноцитов и макрофагов. Мазки окрашивают по Романовскому—Гимзе.
Для выделения чистой культуры исследуемый материал сеют на среду Сабуро, сывороточный или кровяной агар, а также заражают куриные эмбрионы.
Для стимуляции роста в среды добавляют тиамин, для подавления роста бактерий — пе-
нициллин и стрептомицин. Часть посевов выращивают при 22—30 °С, а другую — при 37 °С в течение 3 недель. Затем выделенную культуру идентифицируют по морфологическим признакам и результатам биопробы на мышах. Выявление двухфазного гриба с характерной морфологией мицелиальной фазы (тонкий септированный мицелий, микроконидии и бугристые макроконидии) и дрожжевых колоний, состоящих из мелких клеток, позволяет идентифицировать Н. capsulatum. Выделение лишь мицелиальной формы гриба требует доказательства его диморфизма. Трансформация достигается либо выращиванием мицелиальных элементов при 30—35 °С, либо внутрибрюшинным заражением мышей, которые на 2—6-й неделе погибают, и во внутренних органах выявляют мелкие дрожжи.
Выделить чистую культуру можно путем внутрибрюшинного заражения белых мышей или золотистых хомячков. Через месяц животных забивают, измельченную печень и селезенку засевают в среду Сабуро с глюкозой и выращивают 4 недели в термостате при 25, 30 и 37 "С, после чего посевы исследуют на наличие гистоплазм.
Выделение культуры при первичном гис-топлазмозе затруднено из-за минимальных изменений в легких, поэтому в таких случаях следует ориентироваться на результаты серологических реакций, из которых наиболее эффективны РП и РСК с гистоплазмином. РП, иммунодиффузия и латекс-агглютинация становятся положительны на 2—5-й неделе после заражения. Позднее выявляется положительная РСК, титры которой повышаются при генерализации инфекции.
Положительная внутрикожная проба с гистоплазмином (1:100) появляется на ранней стадии заболевания и сохраняется в течение многих лет. Диагностическое значение имеет лишь переход ранее отрицательной реакции в положительную. Гистоплазминовая внутрикожная проба может стимулировать ан-тителогенез, поэтому ее надо ставить после серологических исследований.
Для гистологического исследования препараты-срезы окрашивают реактивом Шиффа, но наиболее четкие результаты дает метод Гомори— Грокотта: дрожжевые клетки окрашиваются
в черный или коричневый цвет. Возбудитель можно обнаружить в цитоплазме лимфоцитов, гистиоцитов в виде небольших округлых одиночных или почкующихся клеток.
СРСП
Возбудители глубоких микозов и протозойных инфекций. Гельминты-возбудители распространённых инвазий. Принципы микробиологической диагностики.
Выполнил: Суханов Владимир
Проверила: Даулбаева С.Ф
Возбудители глубоких микозов
Все глубокие микозы условно делятся на две большие группы: респираторные эндемические (вызываются особой группой возбудителей) и оппортунистические (вызываются множеством условно-патогенных грибов). Глубокие микозы не контагиозны, от человека к человеку не передаются.
Возбудители респираторных эндемических микозов
Респираторными эндемическими микозами называют группу инфекций, обусловленных диморфными грибами, обитающими в почве определенных географических областей, и респираторным механизмом заражения (через вдыхание конидий). В организме человека возбудители переходят из инфекционной плесневой формы в неинфекционную, но инвазивную дрожжевую. В этой форме возбудители являются внутриклеточными патогенами и выживают при незавершенном фагоцитозе. Большинство случаев инфекций проявляется как острая пневмония, и у лиц с сохранным иммунитетом имеет абортивное течение. Прогрессирование с тяжелым исходом наступает обычно на фоне иммунодефицита, в частности - при ВИЧ-инфекции. Возможно развитие диссеминированного процесса с поражением внутренних органов и кожи. Не исключается первичное поражение кожи, особенно у работающих с культурой гриба.
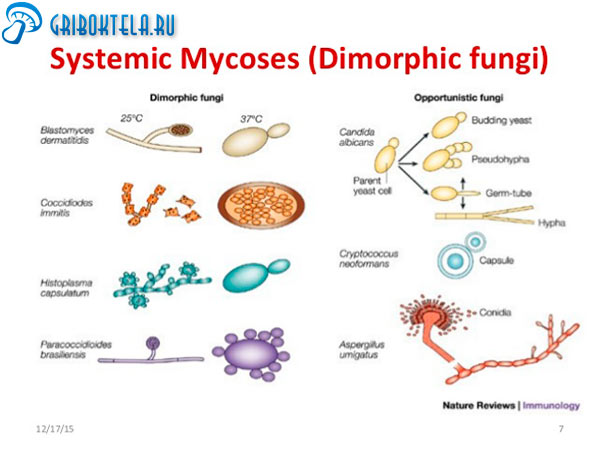
Возбудителями респираторных эндемических микозов являются Histoplasma capsulatum (вызывает гистоплазмоз), Blastomyces dermatitidis (бластомикоз), Paracoccidiodes brasiliensis (паракокцидиоидоз), Coccidioides immitis (кокцидиоидоз), Penicillium marneffei (пенициллиоз). Все эти грибы относятся к III группе патогенности, а по уровню биологической угрозы для персонала лабораторий - к 3 группе. Несмотря на то, что инфекции, вызванные данными возбудителями, не передаются от человека к человеку, возможно заражение при работе с культурой, в связи с чем используется особое оборудование.
Возбудителем гистоплазмоза является Histoplasma capsulatum (отдел Ascomycota).
Экология и эпидемиология. Существует два варианта вида H.capsulatum. Первый, Н. capsulatum var. capsulatum, распространен в Северной Америке (бассейн рек Миссисипи и Огайо). Второй, Н. capsulatum var. duboisii, распространен на африканском континенте (возбудитель африканского гистоплазмоза).
Морфология и физиология. Н. capsulatum - диморфный гриб, вырастающий в мицелиальной форме на среде Сабуро при комнатнойтемпературе. В течение 2-3 нед. вырастают небольшие пушистые светлые колонии, иногда с рыжеватой или коричневой обратной стороной. При микроскопии выделенной культуры виден мицелий с грушевидными или округлыми микроконидиями и толстостенными макроконидиями, покрытыми бугорками. При пересеве на кровяной агар при 37oC гриб переходит в дрожжевую форму и дает светлые гладкие колонии. В микропрепарате культуры видны почкующиеся клетки.
Факторы патогенности. Патогенность Н. capsulatum во многом обусловливается способностью возбудителя противостоять лизису при фагоцитозе и размножаться внутри макрофагов. Дрожжевая форма Н. capsulatum термотолерантна и обладает способностью изменять кислотность внутренней среды фагоцита, что позволяет ей выжить. Одним из факторов патогенности является альфа-1,3-глюкан клеточной стенки.
Иммунодиагностика. В диагностике гистоплазмоза используется кожный тест с гистоплазмином (гликопротеиновый антиген). Из серологических методов применяются тесты латексной агглютинации, иммунодиффузии и фиксации комплемента.
Возбудителем бластомикоза (болезнь Джилкрайста) является диморфный гриб Blastomyces dermatitidis.
Экология и эпидемиология. Возбудители гистоплазмоза находятся в близком родстве, их телеоморфы относятся к одному роду Ajellomyces. Эндемический район у этих грибов также одинаковый: бассейн североамериканских рек. Случаи бластомикоза зарегистрированы также в Африке.
Морфология и физиология
При выделении на среде Сабуро при комнатной температуре светлые мицелиальные колонии созревают за 2 нед., а иногда и дольше. При изучении культуры под микроскопом виден мицелий с округлыми микроконидиями, расположенными на коротких конидиеносцах или просто по сторонам гиф. В старых культурах появляются хламидоконидии. В дрожжевой форме, при пересеве на кровяной агар при 37oС, образуются светлые гладкие или сморщенные колонии, а при микроскопии видны почкующиеся клетки.
Факторы патогенности. Среди факторов патогенности В. dermatitidis также находится альфа-1,3-глюкан клеточной стенки. Значение придается и фосфолипидной фракции клеточной стенки, играющей роль эндотоксина. Фактором патогенности, участвующим в адгезии (адгезин) за счет связи с человеческими рецепторами комплемента CR3, и основным антигеном, вызывающим клеточные и гуморальные реакции, является антиген WI-1.
Иммунодиагностика. В диагностике бластомикоза используется кожный тест с бластомицином, имеющий малую специфичность. К серологическим методам относятся тесты иммунодиффузии и фиксации комплемента, причем последний часто дает перекрестные реакции с антигенами других возбудителей (гистоплазмином и кокцидиоидином). Более совершенным является разработанный недавно иммуноферментный тест.
Возбудителем паракокцидиоидоза (болезнь Лютца-Сплендоре-Алмейды, южноамериканский бластомикоз) является диморфный гриб Paracoccidioides brasiliensis.
Экология и эпидемиология
Эндемическим районом является Южная и Центральная Америка. Мужчины болеют паракокцидиоидозом в десятки раз чаще, чем женщины.
Морфология и физиология
При выделении на среде Сабуро при комнатной температуре светлые плесневые колонии P. Brasiliensis созревают за 3 нед. и более. Вначале колонии морщинистые и кожистые, позднее они покрываются коротким пушком мицелия, темнеют. Дрожжевая форма, образующаяся на кровяном агаре при 37оС, представлена гладкими, нередко складчатыми колониями. При микроскопии в плесневой форме виден мицелий с микроконидиями, расположенными по сторонам гиф или на коротких конидиеносцах, а в старых культурах - и хламидоконидии. При изучении под микроскопом колоний дрожжевой форме можно увидеть характерные толстостенные материнские клетки с отпочковывающимися от них единичными или множественными дочерними. В последнем случае картина напоминает морской штурвал.
Грибковые заболевания различаются в зависимости от глубины и тяжести поражения. Эти характеристики определяются прежде всего видом грибка. Возбудители микозов вызывают поверхностные, кожные, подкожные формы болезни, а также служат причиной системной инфекции.
Возбудители микозов
Микроскопические грибки в большинстве случаев являются сапрофитами, то есть они живут на поверхности кожи человека и питаются отмершими органическими веществами. Развитие грибкового заболевания связано с активным размножением возбудителей на фоне ослабления иммунитета.
Возможны и другие способы заражения микозом, кроме активации естественной кожной флоры. Это контакт с животными, больными лишаем или другими грибковыми заболеваниями. Патогенный микроорганизм может попасть в организм при вдыхании пыли, частиц почвы. В этом случае возникает глубокий микоз с поражением внутренних органов. Нередко кожные микозы передаются бытовым путем, при контакте с предметами, которыми пользовался больной человек.
Классификация возбудителей
Кератомикозы (поверхностные формы заболевания) вызывают малозаразные грибки, повреждающие волосы и роговой слой кожи. Возбудители поверхностных микозов:
- Malassezia furfur, вызывающая разноцветный лишай;
- Hortaea werneckii, являющаяся причиной черного лишая, поражающего ладони и подошвы;
- Piedraia hortae, вызывающая поражение волосистой части головы – черную пьедру;
- Trichosporon beigelii – причина белой пьедры, поражающей волосы на голове, усах, подбородке.
Эпидермофития – самый частый патологический процесс, вызванный грибками. Ее возбудители относятся к дерматофитам и поражают кожу, ногти, волосы. Существует 3 рода дерматофитов, отличающихся способами спорообразования: Microsporum, Trichophyton, Epidermophyton.
- Microsporum audouinii или M. ferrugineum (микроспория);
- Trychophyton tonsurans или violaceum (трихофития);
- mentagrophytes или interdigitale (эпидермофития стоп и ногтей);
- Epidermophyton floccosum (паховая эпидермофития, онихомикоз);
- T. rubrum (руброфития стоп и ногтей);
- schoenleinii (фавус).
От животных можно заразиться микроспорией или трихофитией.
Возбудители зоофильной микроспории:
- M. canis (собаки, кошки, лошади);
- M. gallinae (домашняя птица);
- M. nanum (свиньи).
Возбудители зоофильной трихофитии:
- verrucosum (коровы);
- equinum (лошади);
- mentagrophytes или quinckeanum (грызуны);
- erinacei (ежи).
Некоторые дерматофиты живут в почве. Заражение ими происходит при контакте с землей: M. cookei, fulvum, gypseum. Они вызывают микроспорию.
Возбудители подкожных микозов обитают в почве, на поверхности древесины, в гниющих растениях. Они попадают в глубокие слои кожи через мелкие ранки и поражают не только дерму, но и жировую клетчатку, мышцы и их оболочки (фасции). Различают 4 вида подкожных микозов:
- споротрихоз (Sporothrix schenckii);
- хромобластомикоз (роды Phialophora, Fonsecaea , Cladophialophora, Exophiala, Rhinosporidium);
- мицетома (роды Pseudallescheria, Madurella, Phialophora, Exophiala, Acremonium, Leptosphaeria, Curvularia);
- феогифомикоз (виды Exophiala, Phialophora, Wangiella, Excerohilum, Cladophialophora и другие).
Глубокие микозы возникают при попадании в организм болезнетворных грибков родов Coccidioides, Emmonsia, Histoplasma, Blastomyces, Paracoccidioides, Cryptococcus. Они обитают в почве отдельных районов Азии, Африки, Америки и при вдыхании поражают легкие человека.
Оппортунистические микозы вызывают грибки, в норме безопасные для человека. Однако на фоне иммунодефицитов, лечения антибиотиками и гормонами они могут активироваться и вызывать поражения кожи, слизистых и внутренних органов. К ним относятся грибки родов Aspergillus, Mucor, Penicillium, Fusarium, Candida.
Как избежать заражения
В соответствии с путями попадания инфекции в организм и условиями развития заболевания выделяют такие способы предотвратить микоз:
- соблюдать правила гигиены, ежедневно мыть и просушивать ноги;
- регулярно мыть и сушить обувь;
- не пользоваться чужой обувью, носками, тапочками;
- использовать индивидуальные силиконовые тапочки в бассейнах, саунах, душевых, на пляже;
- не контактировать с больными животными;
- во время пребывания в регионах, эндемичных по микозам, защищать органы дыхания от попадания в них пыли;
- вовремя лечить все заболевания и выполнять назначения врачей, чтобы избежать оппортунистической инфекции.
Методы профилактики и лечения
Избежать контакта с грибками, вызывающими самые частые кожные микозы, очень сложно. Поэтому перед посещением бассейна, общей душевой и подобных мест рекомендуется обрабатывать стопы и кисти препаратом Микоспрей. Это средство поможет эффективно защитить кожный покров и ногти от патогенных грибков и бактерий. Стоимость профилактики грибкового заражения гораздо меньше, чем затраты на лечение.
Для лечения микозов применяются наружные противогрибковые средства разных фармакологических групп. Один из самых эффективных препаратов – клотримазол, применяющийся практически при всех грибковых инфекциях. Возбудители микозов быстро уничтожаются с помощью лосьона Клотримазол для ногтей и кожи, который жители Москвы и регионов России могут купить в нашем интернет-магазине по доступной цене.
Среди распространенных дерматологических болезней лидирующие позиции занимают заболевания, провоцируемые грибами.
Глубокие микозы – грибковые заболевания, при которых поражаются не только кожа или ногтевые пластины, но и внутренние органы.
Сложности возникают при лечении данного вида заболевания, так как грибки внедряются в ткани и органы человека. В запущенных случаях они могут пребывать в организме на протяжении всей жизни и проявляться в виде рецидивов.
Что приводит к развитию глубоких микозов? Как проявляется заболевание и какова симптоматика? Как избавиться от глубокого микоза навсегда? Рассмотрим далее в статье.
Особенности заболевания
Глубокие микозы – общее название заболеваний, вызванных различными грибами. Поражение распространяется на органы и системы, а именно:
- кожные покровы;
- подкожную клетчатку;
- слизистые оболочки;
- нервную систему;
- внутренние органы;
- опорно-двигательный аппарат.
Отдельные виды патогенной флоры могут вызвать опасные инфекции. Часто они имеют высокую степень заразности и тяжесть течения. При отсутствии своевременного лечения и переходе болезни в запущенную стадию высока вероятность летального исхода.
- при снижении защитных свойств организма;
- вследствие переохлаждения;
- в результате проникновения штаммов микроорганизмов.
Виды микозов
Возбудителями системных или глубоких микозов являются грибы.
Они вызывают следующие виды болезней:
- Кокцидиоидоз. Встречается преимущественно в тропическом и субтропическом климате. Поражение распространяется на печень, селезенку, кости, головной мозг.
- Гистоплазмоз или заболевание Дарлинга. Передается воздушно-капельным путем и при контакте с почвой. Встречается в долине реки Миссисипи. На начальной стадии грибок скапливается в носоглотке и далее внедряется в ткани.
- Хромомикоз. Проявляется там, где произошло внедрение грибка, в виде бугорка с шероховатой поверхностью, который далее перерастает в образование.
- Аспергиллез. Вызван плесневыми грибами, которые проникают в организм при вдыхании зараженного воздуха. Возбудители развиваются на заплесневелых овощах, фруктах, сдобе, в деревянных помещениях с повышенной влажностью, на комнатных цветах при их чрезмерном поливе. У человека, имеющего хороший иммунитет, при вдыхании подобных спор начинается сильный кашель. При этом патогенная флора отвергается.
- Цефалоспориоз. Болезнь начинается при проникновении спор грибов в организм человека через различные порезы и микротравмы. На начальной стадии микозы схожи с развитием дерматитов. При развитии процесса возникают значительные воспаленные участки кожи.
- Мукороз требует применения своевременной и точной диагностики. Возбудитель широко встречается в окружающей среде. Поражает преимущественно овощи и фрукты. Проявляется в виде быстро распространяющихся по телу гнойных проявлений.
Причины и формы возникновения
Глубокий микоз возникает по следующим причинам:
- снижение защитных сил организма;
- длительный прием антибактериальных препаратов;
- дисбактериоз различной этиологии;
- ВИЧ;
- наличие хронических заболеваний;
- неправильная гигиена;
- неблагоприятная экологическая обстановка;
- радиационное излучение;
- малоподвижный образ жизни;
- пагубные привычки: табакокурение, прием алкоголя и наркотиков.
Симптоматика заболевания
В большинстве случаев наблюдается поражение шейно-лицевой области. Немного реже затрагивает грудную и брюшную, при этом болезнь распространяется, соответственно, на легкие, печень, селезенку, почки и кишечник.
Микозы проявляются следующими симптомами:
- возникновение сильного зуда, а также отслаивание участков кожи;
- раздражение и опрелости в складках кожи;
- аллергические реакции в виде сыпи по телу;
- шелушение участков кожи;
- кашель;
- головная боль;
- повышение температуры тела;
- боль в груди;
- отхождение сгустков при кашле.
Глубокие микозы могут вызывать дополнительные симптомы:
- нервозность;
- апатия;
- ухудшение аппетита;
- снижение массы тела.
Диагностика заболевания
Выявить глубокие микозы достаточно сложно, так как специфические симптомы отсутствуют и есть схожесть с иными заболеваниями.
Диагностика имеет существенные отличия от обычных лабораторных исследований. Выявить возбудитель в запущенной стадии можно только после проведения исследования в специальном клинико-лабораторном центре.
Системный микоз встречается достаточно часто, при этом он не всегда распознается. Образование трофических язв часто имеет именно грибковое происхождение.
Проводятся следующие исследования:
- люминесцентное;
- микроскопическое;
- гистологическое;
- микологическое.
Используют следующий биологический материал:
- гнойные выделения;
- мокрота;
- соскоб ногтевых пластин;
- ткани внутренних органов;
- кровь.
Основное участие в выявлении заболевания должно лежать на врачах дерматологах. Ведущим диагностическим критерием остается распознавание тканевой формы гриба. На сегодняшний день методы терапии глубоких микозов не достаточно разработаны. Многие грибы стойки к применению лечебной терапии.
Лечение
Глубокий микоз – серьезное заболевание. Терапия направлена на избавление от основного заболевания и включает противогрибковые средства для общего и наружного применения.
Условия для успешного лечения микозов:
- гигиена, которая включает обработку помещения, дезинфекцию постельного белья и медицинского инструмента;
- сбалансированный рацион, в котором преобладает растительная и молочная пища;
- прием витаминных и минеральных комплексов.
Важный этап лечения – укрепление иммунитета. При раннем диагностировании назначаются иммуностимулирующие и витаминные препараты, а также специальное питание.

Во время лечения необходимо пересмотреть свой рацион, питание должно быть низкоуглеводным. Полностью исключить выпечку, сдобу и сладости, ведь они приводят к увеличению сахара в крови, а это благоприятная среда для развития грибка. Исключить прием маринованной, соленой, пряной пищи.
Добавить в рацион:
- отварное, тушеное, приготовленное на пару мясо;
- рыбу нежирных сортов;
- свежие фрукты и овощи;
- обезжиренные молочные и кисломолочные продукты;
- хлеб из отрубей;
- макароны твердых сортов.
В тяжелых случаях назначается прием антибактериального препарата Амфотерицин В, который эффективно подавляет рост грибов (но при этом имеет ряд побочных эффектов).
Менее токсичен таблетированный препарат Амфоглюкамин. Курс терапии длительный, не менее одного месяца.
Терапия глубоких микозов с повреждением кожного покрова заключается в приеме противогрибковых препаратов, обладающих широким спектром действия: Кетоконазол, Флуконазол. Данные препараты оказывают пагубное воздействие на многие виды грибов, при этом имеют минимум побочных эффектов.
Отзывы пациентов, которые на протяжении лечения принимали данные препараты, положительные. Они не вызывают ухудшения состояния и ускоряют процесс выздоровления.
Если у больного СПИД, то применяются Кетоконазол, Флуконазол в капсулах и таблетках.
При поражении стоп и ногтей используются противогрибковые мази и крема. Предварительно, перед нанесением, область необходимо распарить в воде с добавлением соды, после насухо вытереть и наносить крем. Отличного результата можно добиться, применяя лаки Батрафен, Лоцерил.
В тяжелых случаях показано хирургическое вмешательство. В его процессе отсекают поврежденную ткань и дополняют лечение противогрибковыми препаратами.
В зависимости от места локализации грибка могут применяться желчегонные препараты и диуретики, а также препараты, восстанавливающие микрофлору.
Иногда применяются методы народной медицины. Перед их использованием целесообразно проконсультироваться с врачом. Для наружного применения используют примочки, компрессы, ванны, мази, лосьоны. Внутрь принимают отвары и настойки.
Широко применяются:
Профилактические меры
Предотвратить развитие грибковых заболеваний можно, соблюдая следующие простые правила:
- исключить контакт со старой, пораженной плесенью древесиной;
- огородные работы выполнять только в перчатках;
- не употреблять продукты с плесенью и гнилью;
- при повреждении кожного покрова стоит обработать рану антисептическим раствором;
- всяческими способами укреплять иммунитет;
- вести здоровый образ жизни и полностью отказаться от пагубных привычек.
При возникновении высыпаний на коже необходимо проконсультироваться с врачом. Не заниматься самолечением, ведь неправильно подобранная терапия может привести к возникновению негативных последствий. Успешное лечение напрямую зависит от своевременно выявленной патологии.
Прогноз
Когда повреждение затрагивает кожный покров, то прогноз, в большинстве случаев, благоприятный. Тяжелый – в случаях, когда глубокие микозы распространяются на внутренние органы (легкие и мозг).
Грибок кожи, ногтей или слизистых – наиболее распространенные дерматологические заболевания. Все они лечатся примерно по одному принципу и успешно проходят за несколько недель. Отдельную категорию заболеваний составляют глубокие микозы – такое поражение грибком, при котором патогенная микрофлора поражает весь организм в целом, включая важнейшие внутренние органы. Глубокие микозы и их возбудители изучаются множество лет, но даже сегодня представляют серьезную опасность и тяжело лечатся.
Глубокие микозы: что это такое
Глубокие микозы – это форма поражения организма патогенной микрофлорой. Заболевание может быть вызвано несколькими различными типами грибка. Особенность заключается в системном поражении, то есть грибок распространяется не только на кожу, но и слизистые оболочки, внутренние органы. При глубоких микозах может поражаться даже нервная система и костная ткань.

Глубокие микозы поражают внутренние органы
Изучение глубоких микозов проводится в НИИ микологии – это институт, основная работа которого направлена на изучение поведения грибковой микрофлоры и составление новых схем лечения глубоких микозов кожи и внутренних органов.
Несмотря на высокий уровень развития современной медицины, глубокие микозы до сих пор составляют серьезную проблему для врачей. Это обусловлено особенностями микрофлоры, вызывающей это заболевание. Возбудители глубоких микозов достаточно быстро развивают резистентность (устойчивость) к различным видам противогрибковых антибиотиков, которые называются антимикотиками.
Несколько фактов про глубокие микозы:
- очень сложно поддаются лечению;
- поражают весь организм;
- провоцируют ослабление иммунитета;
- могут быть вызваны более 20 видами грибков;
- протекают в тяжелой форме.
Причины развития заболевания
Глубокие микозы развиваются в двух случаях – наличие невылеченного грибкового заболевания с последующим прогрессированием, либо сильное снижение иммунитета, при котором ничто не препятствует активному размножению грибка и поражению все новых систем организма.
С различными типами грибка хоть раз в жизни сталкивается с каждым человеком. Самая распространенная форма легкого грибкового поражения – это молочница или кандидоз. Заболевание локализовано только мочеполовой системой, поражая влагалище или головку полового члена. Молочница достаточно успешно лечится за 7-10 дней, но навсегда оставляет глубокий след в иммунной системе человека. Переболевший этим заболеванием пациент остается чувствительным к действию грибка этого вида. В результате молочница часто рецидивирует и с каждым новым эпизодом ее становится все тяжелее вылечить.
Это же справедливо в отношении других грибков. Заражение плесневыми, дрожжеподобными грибками или дерматофитами не проходит для организма бесследно. Тем не менее своевременная и адекватная терапия поможет уничтожить патогенную микрофлору и не даст развиться глубокому микозу. Исключение составляют люди с тяжелым иммунодефицитом. В этом случае грибок быстро входит в силу и развивает устойчивость к действию препаратов. Собственный иммунитет человека не оказывает сопротивления развитию грибковой инфекции, и она поражает все новые органы и системы.
Факторы риска
Как уже стало ясно, глубокий микоз не относится к распространенным заболеваниям, но это не делает его менее опасным. Врачи говорят, что у некоторых людей просто есть склонность к микозам. Если поместить двух людей в одинаковые условия, один из них заболеет микозом, а другой – нет. Факторами риска, помимо иммунитета, являются также ранее перенесенные заболевания.
Основные факторы риска развития этого опасного заболевания:
- ВИЧ-положительный статус;
- сахарный диабет;
- аутоиммунные заболевания;
- склонность к дерматологическим болезням;
- бессистемный прием глюкокортикостероидов;
- химио- и лучевая терапия;
- длительная антибактериальная терапия.
ВИЧ приводит к развитию тяжелого иммунодефицита, поэтому организм людей, зараженных этим вирусом, очень чувствителен к действию различных патогенных микробов и грибов. Сложность заключается в неэффективности лечения традиционными средствами, так как из-за иммунодефицита возбудители заболевания быстро становятся нечувствительными к таблеткам.

ВИЧ инфекция делает организм беззащитным перед патогенами
Грибок при сахарном диабете обусловлен нарушением собственной микрофлоры вследствие высокого уровня сахара в крови. Системные микозы у людей этой группы обычно вызваны условно-патогенными микроорганизмами, которые всегда находятся в организме, например, дрожжевыми грибками Кандида.
Если человек склонен к дерматологическим заболеваниям, рано или поздно он столкнется с грибковым поражением. Это справедливо в адрес хронических болезней, которые не лечатся, а залечиваются. К таким заболеваниям относят псориаз или тяжелую форму экземы. При этих нарушениях ослабляется защитная функция кожи. Любое повреждение воспаленного эпидермиса становится воротами для проникновения инфекции, в том числе и грибковой. Из-за общего ослабления иммунитета организм сам не в состоянии противостоять чужеродным агентам, поэтому у больных псориазом грибковая инфекция быстро переходит в форму тяжелого системного микоза.
Глюкокортикостероиды для наружного применения – это важная часть терапии псориаза и других заболеваний. Эти препараты лечат одну болезнь, но могут стать причиной развития другого заболевания, например, микоза. Глюкокортикостероиды требуют правильного и взвешенного обращения. Бессистемный прием этих препаратов очень сильно ослабляет организм.
Лечение онкологических заболеваний, химиотерапия – все это факторы, повышающие риск развития микоза. Также заболевание может быть вызвано длительной антибактериальной терапией, например, при туберкулезе.

Химиотерапия и другие методы агрессивного лечения существенно понижают иммунитет
Чем опасен грибок?
При глубоких микозах лечение должно начинаться незамедлительно. Эта форма грибкового поражения негативно сказывается на работе всего организма в целом, а не только на отдельных системах.
Виды глубоких микозов
Глубокие микозы может вызывать практически любой грибок. В медицине известно около 20 потенциальных возбудителей этой формы заболевания. Для каждого вида глубокого микоза характерна своя специфика течения и симптоматика.
Наиболее распространенные формы заболевания:
- хромомикоз;
- пенициллиоз;
- паракокцидиоидоз;
- гистоплазмоз;
- кокцидиоидоз.
Также существуют отдельные виды инфекционных заболеваний, вызванных грибковой микрофлорой. Тяжелым заболеванием мужской мочеполовой системы является грибковый простатит, которые сложно поддается лечению и может привести к бесплодию.
От грибкового менингита не застрахован ни один человек, но чаще всего заболевания диагностируется у детей и пожилых людей.

Одна из форм хромомикоза
Заражение происходит на фоне снижения иммунитета, а также при попадании патогенной микрофлоры в открытые раны. Этот грибок поражает кожу и подкожную клетчатку. Симптомы заболевания:
- общая слабость;
- упадок сил;
- изменение эпидермиса.
При этой форме заболевания на коже появляются узлы, пораженная зона начинает шелушиться, меняется сама структура эпидермиса. Поражаются обычно большие участки тела – ягодицы, спина живот, грудь. Хромомикоз может принимать разные формы. Чаще всего поражение похоже на узелковую сыпь, но могут появляться опухолевидные образования как бородавки, или возникать склеротические участки на пораженном эпидермисе с последующим рубцеванием.
Заболевание вызывает плесневый грибок Penicillium. Патология относится к самым тяжелым формам микоза. Болезнь поражает преимущественно слизистые оболочки и внутренние органы.
- поражение среднего уха (отит);
- дерматомикоз;
- язвенные новообразования на слизистых и коже;
- поражение дыхательной системы;
- абсцесс головного мозга.
Эта форма болезни выявляется преимущественно у людей с ВИЧ. Пенициллиоз часто заканчивается летально.
Заболевание провоцирует грибок Blastomyces. Глубокий микоз, вызванный этим грибком, имеет следующие признаки и симптомы:
- нарушение дыхания;
- язвы слизистой рта;
- увеличение лимфатических узлов;
- продуктивный приступообразный кашель;
- лихорадка.
При этой форме заболевания отмечается ухудшение аппетита и быстрая потеря веса. Заболевание поражает кожу, сыпь напоминает небольшие пузырьки с мутным содержимым.

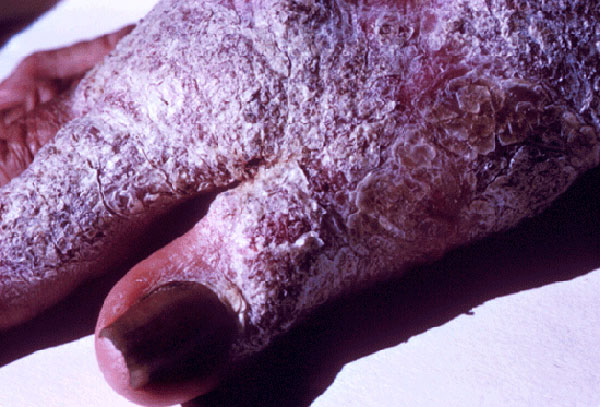
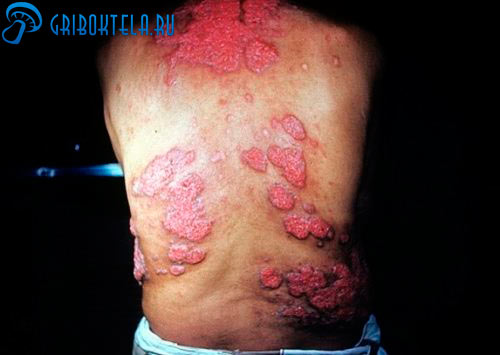
Кожные проявления гистоплазмоза
Заболевание провоцирует Histoplasma capsulatum – грибок, поражающий легкие. Специфические симптомы – это признаки ОРВИ с преимущественным поражением бронхолегочной системы. На поздних стадиях заболевание поражает кожу. На теле образуются небольшие узелки и гнойники, напоминающие пустулезный псориаз.
Патология вызвана грибком Coccidioides immitis. Это глубокий микоз кожи, при кожном дерматомикозе появляются крупные участки поражения эпидермиса тела. Заболевание характеризуется сильной слабостью, лихорадкой, продуктивным кашлем. На коже появляются крупные наросты розового или красного цвета с выраженным шелушением. Эпидермис отекает, но не болит.
Это заболевание встречается в основном в странах с жарким климатом.
Диагностика
Для постановки диагноза необходимо сдать анализы. Берется соскоб пораженной кожи, мазок на бактериальный посев из носа или горла. Дополнительно может быть назначен общий и биохимический анализ крови и мочи. Проводится биопсия пораженной кожи с последующей гистологией.
Глубокие микозы относятся к редким патологиям, которые маскируются под другие заболевания, поэтому диагностика часто бывает осложнена.

Важно дифференцировать грибковое поражение от болезней с похожими симптомами
Принцип лечения
Лечение глубоких микозов зависит от типа возбудителя. В каждом случае терапию подбирают в индивидуальном порядке. При этом применяется системное лечение – одновременное использование мазей и кремов, таблеток, препаратов для инъекций. Вылечить глубокий микоз только средством для наружного применения невозможно.
Основа лечения – это фунгицидные препараты. Лекарства этой группы воздействуют на белок грибка, разрушая его изнутри. Лечение глубокого микоза проводится в стационаре и зависит от типа грибка. Например, поражение организма дрожжевым грибком лечат с помощью препаратов Амфотерицин В и Флуцитозин. При других формах болезни может быть назначен Итраконазол, Кетоконазол в таблетках, кортикоидные препараты.
Помимо системной терапии микоза, применяют общеукрепляющие средства, направленные на активизацию собственного иммунитета пациента. Симптоматическое лечение включает прием жаропонижающих средств при лихорадке противозудных таблеток при поражении кожи и витаминных комплексов.
Лечение глубокого микоза – это процесс длительный. Чтобы успешно победить возбудитель заболевания необходима комплексная терапия. Иногда используют сразу несколько противогрибковых средств для системного воздействия на организм.
Профилактика
Не допустить развития заболевания можно при своевременном лечении хронических заболеваний и применении мер по укреплению иммунитета. Следует соблюдать правила личной гигиены и не допускать контакта с потенциальными источниками грибка. Достаточно часто заражение происходит при посещении стран с жарким климатом, поэтому в Африке, Южной Америке и Юго-Восточной Азии следует быть особенно осторожным.
Важно пить только чистую воду. Употребление воды из открытых водоемов может стать причиной проникновения патогенной микрофлоры в организм. Любые травмы и поражения кожи необходимо сразу же обрабатывать антисептиками, во избежание присоединения инфекции, в то числе и грибковой.
Читайте также:


