Родила не вылечив молочницу
Специалисты утверждают, что роды с молочницей могут отрицательно сказаться как на здоровье мамы, так и ее ребенка. Поэтому при развитии указанного патологического состояния не стоит пренебрегать здоровьем и следует записаться на прием к врачу.
Сущность проблемы
Если говорить о молочнице или, выражаясь на медицинском языке, кандидозе, то указанная патология считается весьма распространенным заболеванием среди женской половины человечества. В соответствии с приводимыми статистическими данными около 50% женщин сталкиваются с подобной проблемой, что вызывается активностью грибка кандида. Кандидоз способен поразить внутренние органы. Однако, чаще всего поражению подвергается желудочно-кишечный тракт. Грибок активизируется, как правило, по причине наличия хронических заболеваний либо ослабленной иммунной системы. Зачастую проблема кандидоза поднимается в случае поражения грибком органов половой системы либо слизистой влагалища.
Как правило, врачи при выявлении молочницы у будущей мамы всегда придерживаются той точки зрения, чтобы женщина обязательно лечила патологию. Чем же опасно указанное заболевание при родовой деятельности? Молочница перед родами может негативно отразиться на роженице и на состоянии здоровья ребенка.

Опасность грибка при родах
Если у женщины в положении возникли хоть какие-то симптомы патологического состояния, то ей следует сообщить об этом гинекологу, ведущему беременность. При этом в качестве самых распространенных признаков заболевания следует назвать чувство зуда во влагалище, болезненные ощущения при акте мочеиспускания и половом контакте, а также белые выделения творожистой консистенции.

Каждой будущей маме известно, что абсолютно любое перенесенное в период беременности заболевание имеет соответствующие последствия . Что касается молочницы, то при кажущейся безопасности патология является весьма опасной для ребенка .
Если кандидоз сопровождает будущую маму на протяжении всей беременности, то терапевтические мероприятия должны осуществляться поэтапно, принимая во внимание тот факт, что последний курс терапии должен прийтись как раз на время перед рождением малыша.
Для начала следует понимать, что молочница во время родовой деятельности в разы повышает риск разрывов. Данное обстоятельство обусловлено тем, что слизистая влагалища поражена воспалительным процессом. Тем не менее, утверждать однозначно, что роды при молочнице приведут к разрывам, не стоит. Это зависит от таких факторов, как генетическая предрасположенность, эластичность тканей родовых путей, размер плода и т.п.
Основной удар при наличии грибковой инфекции во время родов приходится на малыша. При его прохождении по родовым путям в тот момент, когда женщина будет рожать , существует вероятность инфицирования малыша. Если заражения при родах удалось избежать, то будет существовать вероятность поражения детей, рожденных от больных матерей, при кормлении грудью. Именно по этой причине врачи рекомендуют пройти лечение молочницы перед родами .
Опасность молочницы для малыша
Как было отмечено в самом начале, поражение малыша кандидозом при рождении может иметь ряд последствий. Их опасность и форма проявления обусловлены и степенью поражения, и иммунной системой малыша, сложившейся к моменту рождения. В качестве наиболее вероятных последствий инфицирования следует назвать стоматит или поражение слизистой полости рта, инфицирование пищевода и кишечника, что приводит к коликам, жидкому стулу и вздутию живота, при этом наблюдается состояние общего беспокойства у ребенка и учащенное срыгивание.

В случае поражения кожных покровов у малыша возникает гнойничковая сыпь, при вскрытии которой произойдет инфицирование ближайших участков кожи. В результате кожа ребенка становится грубой, шероховатой на ощупь и обретает яркий малиновый окрас. Кожный кандидоз обладает способностью быстро прогрессировать, в результате чего инфекция передается во внутренние органы. Поэтому очень важно как можно скорее приступить к лечению малыша. Если при прохождении через родовые пути будут поражены глаза малыша, то очень скоро они опухнут, покраснеют и начнут слезиться. Если не будут приняты соответствующие меры, то это может отразиться на остроте зрения ребенка.
В случае инфицирования урогенитальным кандидозом при рождении у ребенка будут проявляться гнойные выделения из органов половой системы. При этом сами органы и область вокруг них отекут и покраснеют.
Неокрепший организм малыша еще не готов к подобного рода испытаниям. Если ребенку не будет оказано своевременная квалифицированная медицинская помощь, то это может привести к еще большим осложнениям, например, развитию грибкового энцефалита или пневмонии.
Лечение молочницы перед родовой деятельностью
Что делать, если имеется молочница при родах? Врач, подтвердив диагноз, назначит соответствующее лечение. В данном случае оно будет заключаться в приеме противогрибковых препаратов, разрешенных в период вынашивания малыша. Назначается спринцевание, проводимое с применением специальных препаратов или отваров из целебных трав. Самолечение очень опасно. Назначения должен делать специалист.
Накануне предполагаемой даты родов врач проводит процедуру санации влагалища специальными средствами, позволяющими на время подавить рост бактерий. Это позволяет избежать поражения ребенка при прохождении через родовые пути.
Для того чтобы исключить вероятность заражения ребенка при рождении, необходимо не только проходить полный назначенный курс лечения, но и предпринимать действия для профилактики после того, как удалось добиться излечения, либо в период ремиссии патологического состояния. Первым делом следует обратить внимание на гигиену интимной зоны. Принятие душа в утреннее и вечернее время, подмывания с применением отвара целебных трав и периодические спринцевания позволят предупредить развитие грибка. Профилактические меры также подразумевают сбалансированное питание, содержащее необходимые витамины и минералы, что позволяет поддерживать иммунную систему беременной женщины на должном уровне.
Следует принять во внимание тот факт, что каждой женщине как на этапе планирования беременности, так и во время ее необходимо обращать внимание на любые проявления возможных патологических состояний. При появлении каких-либо симптомов нужно срочно обратиться к врачу. Категорически запрещаются попытки заняться самолечением. Только так удастся сохранить свое здоровье и здоровье будущего ребенка и избежать серьезных последствий, который могут отразиться на всей жизни малыша.
Такое весьма неприятное заболевание, как молочница, может возникнуть в любом возрасте, однако проявление этого недуга перед родами доставляет женщине, готовящейся стать матерью, больше всего хлопот и волнений.
Поэтому необходимо знать причины возникновения, условия раннего диагностирования и методы борьбы с молочницей у беременных женщин.
Причины возникновения
В каких случаях может появиться молочница, знают не все. Основная причина возникновения этого заболевания – гормональные изменения в организме женщины, которым он подвержен в начале беременности или после родов на протяжении первых недель грудного вскармливания.

Нужно обратить внимание, что возникновение проявлений молочницы на фоне отсутствующих менструаций является одним из первых признаков беременности.
Резкий скачок выработки организмом гормона прогестерона, отвечающего за течение второй фазы цикла в период беременности или вынашивание полноценного плода, способствует проявлению молочницы на ранних сроках.
Аналогичный процесс имеет место непосредственно перед родами, когда уровень вырабатываемого прогестерона начинает спадать перед наступающей родовой деятельностью.
Одной из причин, вызывающих возникновение кандидоза в период беременности, может быть ослабление функций иммунной системы.
Симптомы
Чтобы определить присутствие молочницы, не всегда требуется визит к врачу. В большинстве случаев недуг можно выявить самостоятельно. Проявление заболевания заключается в виде возникновения выделений из области влагалища, имеющих характерный бледноватый цвет.
Иногда подобные выделения могут проходить без дискомфорта, однако гораздо чаще они протекают на фоне жжения, сильного зуда и сухости слизистых оболочек. При тяжелых формах эти выделения могут иметь кремовую или творожистую форму.
В некоторых случаях молочница может пройти сама по себе, но чаще всего она требует вмешательства специалиста. Бывают ситуации, когда кандидоз беспокоит женщину на протяжении всего периода беременности. В этом случае лечебные процедуры убивают грибок лишь на некоторое время, затем зуд, жжение и белесые выделения проявляются снова.
В некоторых случаях, при отсутствии беспокойства со стороны болезнетворных микроорганизмов, специалисты умышленно не назначают лечение, а прибегают к методам борьбы с недугом только перед запланированными родами. В той ситуации, когда выделения зуд и жжение носят постоянный характер, лечение необходимо.
Чем опасна молочница?
Развитие воспалительного процесса может привести к подтеканию околоплодных вод, что также может быть ошибочно воспринято как выделения при кандидозе.
Подобное подтекание невозможно выявить самостоятельно. Чтобы определить наличие этого отклонения, даже врач производит ряд специальных тестов.
Опасность молочницы непосредственно перед родами заключается в том, что инфекция может передаться новорожденному. Чтобы исключить подобную вероятность, необходимо тщательное обследование и обязательное последующее лечение.
Если мать заметит у своего новорожденного малыша проявления кандидоза на губах или в полости рта, выраженное в виде белого налета или присутствия характерных шариков, немедленно следует заняться лечением ребенка.
Профилактика
Медики в один голос твердят, что лучшее лечение – это профилактика. Если кандидоз проявился на стадии планирования, прежде всего, следует сначала избавиться от собственных проблем и лишь затем заниматься зачатием ребенка.
Профилактические меры против возникновения молочницы у беременной женщины ничем не отличаются от обычных методов, которые использует не готовящаяся стать матерью женщина. К рекомендуемым действиям относятся:
- Исключение возможности использования синтетического нижнего белья.
- Запрет использования туалетного мыла в ходе подмывания, замена его на специальные средства, предназначенные для интимной гигиены, обладающие нейтральным рН.
- Исключение попадания внутрь влагалища инородных веществ и предметов.
- Запрет на использование белья типа стрингов.
- Запрещено употреблять любые антибиотики без предварительной консультации со специалистом.
- Своевременно приступать к устранению возникшей проблемы и не допускать возникновения хронических форм.
Женщины, которым пришлось рожать с кандидозом, единогласно утверждают, что гораздо проще заниматься лечением недуга до родов, чем делать это после рождения ребенка.
Как лечить молочницу?
Если появилась молочница перед родами, как лечить заболевание, знают не все. Перед терапией беременной женщине необходимо выполнить ряд анализов, в результате которых можно выявить предрасположенность к лечебным препаратам и только после приступить к назначению лекарственных средств. Именно такой подход позволит исключить какой-либо вред здоровью мамы и ее будущего малыша.

Как правило, с целью лечения кандидоза беременным женщинам назначают следующие препараты:
Эти же препараты могут быть успешно использованы и накануне родов.
Чаще всего беременным женщинам назначают лекарственные средства местного действия. Это не зависит от срока беременности. Ни в коем случае не стоит пытаться вылечиться от недуга самостоятельно. Самостоятельное спринцевание может привести к дальнейшему распространению инфекции в область матки.

Непосредственно перед началом родов необходимо провести процедуру санации влагалища с использованием специальных препаратов, которые максимально снижают активность микрофлоры. Эта процедура проводится с целью исключения вероятности инфицирования будущего ребенка.
Методы народной медицины
Для лечения молочницы перед родами, по отзывам, допускается использование методов народной медицины. Однако прежде чем приступать к избавлению от недуга с помощью этих методик, необходимо проконсультироваться с лечащим врачом, который выберет наиболее результативный способ.
Что рекомендуется?
Не все знают, что делать при молочнице перед родами. Необходимо помнить, что при беременности категорически запрещено проводить спринцевания влагалища растворами, но допустимы 1-2 подмывания в день с использованием следующих народных методов:
- Цветки ромашки следует поместить в эмалированную кастрюлю, залить 1 литром кипятка, накрыть крышкой, после чего поставить на огонь и довести до кипения. Остуженный до комнатной температуры отвар процедить.
- Ромашку и календулу в одинаковых пропорциях нужно уложить в эмалированную кастрюлю, добавить 1 литр кипятка, довести до кипения на медленном огне, после чего остудить и процедить.
- Биокефиры, обладающие низкой жирностью, позволят лактобактериям свободно размножаться, в результате чего влагалище будет надежно защищено от патогенных микроорганизмов.
Применение на практике любого из этих методов недопустимо без консультации с гинекологом. Иначе существует высокая степень риска для здоровья матери и будущего ребенка.
Диета
В период борьбы с молочницей женщина должна не только принимать лекарственные препараты, но и организовать правильное здоровое питание. В это время в рационе недопустимо присутствие:
- Сладостей и меда.
- Сахара.
- Мучных, а также хлебобулочных изделий.
- Бананов.
Так как все эти продукты богаты углеводами, то являются идеальной питательной средой для возникновения и размножения грибка.

В период лечения нужно принимать больше белковой пищи. По поводу употребления витаминов лучше проконсультироваться с лечащим врачом.
Заключение
Будущая мать должна следить как за своим, так и за здоровьем будущего ребенка. Не следует пытаться вылечить заболевание самостоятельно, так как это чревато возникновением ряда новых проблем и осложнений. Лучше обратиться за помощью к квалифицированному специалисту, который найдет самый эффективный способ борьбы с имеющимся недугом.
Нужно помнить о том, что только своевременное выявление молочницы обеспечит максимально быстрое избавление от этого недуга и полностью исключит вероятность негативного воздействия на будущего ребенка.
Такое весьма неприятное заболевание, как молочница, может возникнуть в любом возрасте, однако проявление этого недуга перед родами доставляет женщине, готовящейся стать матерью, больше всего хлопот и волнений.
Поэтому необходимо знать причины возникновения, условия раннего диагностирования и методы борьбы с молочницей у беременных женщин.
Причины возникновения
В каких случаях может появиться молочница, знают не все. Основная причина возникновения этого заболевания – гормональные изменения в организме женщины, которым он подвержен в начале беременности или после родов на протяжении первых недель грудного вскармливания.

Нужно обратить внимание, что возникновение проявлений молочницы на фоне отсутствующих менструаций является одним из первых признаков беременности.
Резкий скачок выработки организмом гормона прогестерона, отвечающего за течение второй фазы цикла в период беременности или вынашивание полноценного плода, способствует проявлению молочницы на ранних сроках.
Аналогичный процесс имеет место непосредственно перед родами, когда уровень вырабатываемого прогестерона начинает спадать перед наступающей родовой деятельностью.
Одной из причин, вызывающих возникновение кандидоза в период беременности, может быть ослабление функций иммунной системы.
Симптомы
Чтобы определить присутствие молочницы, не всегда требуется визит к врачу. В большинстве случаев недуг можно выявить самостоятельно. Проявление заболевания заключается в виде возникновения выделений из области влагалища, имеющих характерный бледноватый цвет.
Иногда подобные выделения могут проходить без дискомфорта, однако гораздо чаще они протекают на фоне жжения, сильного зуда и сухости слизистых оболочек. При тяжелых формах эти выделения могут иметь кремовую или творожистую форму.
В некоторых случаях молочница может пройти сама по себе, но чаще всего она требует вмешательства специалиста. Бывают ситуации, когда кандидоз беспокоит женщину на протяжении всего периода беременности. В этом случае лечебные процедуры убивают грибок лишь на некоторое время, затем зуд, жжение и белесые выделения проявляются снова.
В некоторых случаях, при отсутствии беспокойства со стороны болезнетворных микроорганизмов, специалисты умышленно не назначают лечение, а прибегают к методам борьбы с недугом только перед запланированными родами. В той ситуации, когда выделения зуд и жжение носят постоянный характер, лечение необходимо.
Чем опасна молочница?
Развитие воспалительного процесса может привести к подтеканию околоплодных вод, что также может быть ошибочно воспринято как выделения при кандидозе.
Подобное подтекание невозможно выявить самостоятельно. Чтобы определить наличие этого отклонения, даже врач производит ряд специальных тестов.
Опасность молочницы непосредственно перед родами заключается в том, что инфекция может передаться новорожденному. Чтобы исключить подобную вероятность, необходимо тщательное обследование и обязательное последующее лечение.
Если мать заметит у своего новорожденного малыша проявления кандидоза на губах или в полости рта, выраженное в виде белого налета или присутствия характерных шариков, немедленно следует заняться лечением ребенка.
Профилактика
Медики в один голос твердят, что лучшее лечение – это профилактика. Если кандидоз проявился на стадии планирования, прежде всего, следует сначала избавиться от собственных проблем и лишь затем заниматься зачатием ребенка.
Профилактические меры против возникновения молочницы у беременной женщины ничем не отличаются от обычных методов, которые использует не готовящаяся стать матерью женщина. К рекомендуемым действиям относятся:
- Исключение возможности использования синтетического нижнего белья.
- Запрет использования туалетного мыла в ходе подмывания, замена его на специальные средства, предназначенные для интимной гигиены, обладающие нейтральным рН.
- Исключение попадания внутрь влагалища инородных веществ и предметов.
- Запрет на использование белья типа стрингов.
- Запрещено употреблять любые антибиотики без предварительной консультации со специалистом.
- Своевременно приступать к устранению возникшей проблемы и не допускать возникновения хронических форм.
Женщины, которым пришлось рожать с кандидозом, единогласно утверждают, что гораздо проще заниматься лечением недуга до родов, чем делать это после рождения ребенка.
Как лечить молочницу?
Если появилась молочница перед родами, как лечить заболевание, знают не все. Перед терапией беременной женщине необходимо выполнить ряд анализов, в результате которых можно выявить предрасположенность к лечебным препаратам и только после приступить к назначению лекарственных средств. Именно такой подход позволит исключить какой-либо вред здоровью мамы и ее будущего малыша.

Как правило, с целью лечения кандидоза беременным женщинам назначают следующие препараты:
Эти же препараты могут быть успешно использованы и накануне родов.



Чаще всего беременным женщинам назначают лекарственные средства местного действия. Это не зависит от срока беременности. Ни в коем случае не стоит пытаться вылечиться от недуга самостоятельно. Самостоятельное спринцевание может привести к дальнейшему распространению инфекции в область матки.

Непосредственно перед началом родов необходимо провести процедуру санации влагалища с использованием специальных препаратов, которые максимально снижают активность микрофлоры. Эта процедура проводится с целью исключения вероятности инфицирования будущего ребенка.
Методы народной медицины
Для лечения молочницы перед родами, по отзывам, допускается использование методов народной медицины. Однако прежде чем приступать к избавлению от недуга с помощью этих методик, необходимо проконсультироваться с лечащим врачом, который выберет наиболее результативный способ.
Что рекомендуется?
Не все знают, что делать при молочнице перед родами. Необходимо помнить, что при беременности категорически запрещено проводить спринцевания влагалища растворами, но допустимы 1-2 подмывания в день с использованием следующих народных методов:
- Цветки ромашки следует поместить в эмалированную кастрюлю, залить 1 литром кипятка, накрыть крышкой, после чего поставить на огонь и довести до кипения. Остуженный до комнатной температуры отвар процедить.
- Ромашку и календулу в одинаковых пропорциях нужно уложить в эмалированную кастрюлю, добавить 1 литр кипятка, довести до кипения на медленном огне, после чего остудить и процедить.
- Биокефиры, обладающие низкой жирностью, позволят лактобактериям свободно размножаться, в результате чего влагалище будет надежно защищено от патогенных микроорганизмов.
Применение на практике любого из этих методов недопустимо без консультации с гинекологом. Иначе существует высокая степень риска для здоровья матери и будущего ребенка.
Диета
В период борьбы с молочницей женщина должна не только принимать лекарственные препараты, но и организовать правильное здоровое питание. В это время в рационе недопустимо присутствие:
- Сладостей и меда.
- Сахара.
- Мучных, а также хлебобулочных изделий.
- Бананов.
Так как все эти продукты богаты углеводами, то являются идеальной питательной средой для возникновения и размножения грибка.

В период лечения нужно принимать больше белковой пищи. По поводу употребления витаминов лучше проконсультироваться с лечащим врачом.
Заключение
Будущая мать должна следить как за своим, так и за здоровьем будущего ребенка. Не следует пытаться вылечить заболевание самостоятельно, так как это чревато возникновением ряда новых проблем и осложнений. Лучше обратиться за помощью к квалифицированному специалисту, который найдет самый эффективный способ борьбы с имеющимся недугом.
Нужно помнить о том, что только своевременное выявление молочницы обеспечит максимально быстрое избавление от этого недуга и полностью исключит вероятность негативного воздействия на будущего ребенка.
Молочница после родов тоже распространена шире, чем принято думать. У каждой 3-й женщины она носит временный характер, возникая на определенном этапе вынашивания или лактации, а у каждой 7-й требует лечения дольше 2 недель.
Появилась молочница после родов: причины

Полезные бактерии чаще всего гибнут в силу злоупотребления местными антисептиками или лечения антибиотиками. При послеродовых травмах (разрывы, надрезы) оба компонента в наличии. Третий фактор – временное смещение баланса среды влагалища в щелочную сторону. Виной тому гормональный сдвиг, запускающий лактацию, и все те же швы с необходимостью их обрабатывать.
Симптомы и признаки
Кандидоз после родов не начинается внезапно – скорее, развивается в течение 12-20 ч. У периодически обостряющейся инфекции с хроническим течением существуют предвестники, легко распознаваемые пациентками.

Если они и меняются в зависимости от нового этапа жизни (как появление ребенка), то незначительно. Возникают сперва повышенная температура и сухость во влагалище, между малыми половыми губами. Потом начинают нарастать зуд и:
- пекущие боли вокруг мочеиспускательного канала при опорожнении мочевого пузыря;
- жжение на любом участке зараженной области при трении бельем и одеждой, актах гигиены;
- кислый запах;
- похожие на свернувшееся молоко или мелкозернистый творог выделения из влагалища;
- аналогичного вида налет.
На вульве могут появляться легко повреждаемые мокнущие пузырьки, задетая область выглядит воспаленной, местная температура повышена. Зуд носит постоянный характер, не зависит от времени суток. Среди всех особенностей того, как проявляется молочница после родов, признаки в виде зуда и белесоватых комков псевдогрибницы являются самыми характерными.
Чем лечить молочницу после родов: препараты и схема
Общий прием каких-либо средств во время грудного вскармливания не рекомендован. Оба основных (производные азолов и антибиотики с противогрибковым действием) класса препаратов проникают в биолактат, а часть из них обладает выраженной токсичностью.
Лечить молочницу после родов нужно только местно, избегая нанесения на незажившие рубцы и трещины (чтобы не увеличивать коэффициент всасывания). Для этого подходят мазь, крем, гель и вагинальные суппозитории. При таком подходе их попадание в системный кровоток будет ничтожным. На каких средствах можно остановиться?

Из препаратов, применение которых даже местно может стать плохой затеей, стоит выделить свечи от молочницы после родов Тержинан. Он представляет собой комбинацию из преднизолона (стероид с антигистаминным эффектом), фунгицида тернидазола и 2 антибиотиков – неомицина с нистатином. Комплексный препарат, хороший только при смешанных инфекциях.
При общем падении сопротивляемости Тержинан может быть небезопасен из-за аналогичного действия преднизолона (зуд он снимет, но распространение грибка может приобрести взрывной характер). Также повышенной токсичностью на печень отличается клотримазол (Клион-Д, Кандид В6, Канизон). И если уж выбирать среди азолов, то самым безопасным считается флуконазол (Микосист, Дифлюкан).
Профилактика начала кандидоза
Организм недавней роженицы сильнее всего нуждается в полноценных животных белках, особенно желатине – материале для строительства защитных тел и регенерации после травм. Не стоит также отказывать себе в сливочном масле и смальце – грудное молоко крайне насыщено холестерином, и телу сперва нужно где-то его взять.
Принимать внутрь даже растительные стимуляторы иммунитета до окончания лактации нежелательно (они проникают в грудное молоко и могут сделать ребенка аллергиком). Но среди витаминов наибольшей значимостью для системы защиты обладают А, С, D и Е. Нужно также проследить за полноценностью рациона по содержанию минералов селена, цинка, железа из животных (растительные не подходят!) источников.
Вагинальный кандидоз в народе называют молочницей. Его симптомы могут проявляться и исчезать самостоятельно. Таких случаев в медицинской практике около 25%, в остальных ситуациях нужно пройти длительное грамотное лечение. Но если женщина лечится полгода, и ничего не помогает, периодически наступают рецидивы, ставится диагноз хроническая молочница.
Нередко обнаруживается дополнительная инфекция. Важно понимать, если молочница долго не проходит, возможно, наличие осложнений – спайки внутренних органов половой системы, бесплодие, воспаление в органах малого таза, заболевание мочевого пузыря и почек, хронические болезни ЖКТ.
Почему молочница не проходит?
Причин, почему кандидоз не удается вылечить, может быть много, далее перечислены основные:
- частое употребление антибиотиков без особой необходимости;
- реакция слизистой на грибки Кандида;
- сопутствующие инфекции половых органов;
- неправильное питание и неграмотное лечение кандидоза;
- употребление гормональных контрацептивов;
- сниженный иммунитет (особенно во время беременности).
Основным фактором, почему пройденный курс лечения от грибка не дает эффекта, является слабый иммунитет и специфическая реакция организма женщины на грибок. Гормональные контрацептивы, применяемые длительно, со временем нарушают фон, меняют слизистую влагалища, кишечника. Это провоцирует грибок, и женщине приходится вновь и вновь жаловаться гинекологу — не могу вылечить молочницу несмотря ни на что.
По наблюдения врачей, дисбактериоз кишечника влияет на рецидивы молочницы во влагалище, которая и спустя полгода после лечения не проходит. Примерно у 7% женщин случаются рецидивы. Дополнительными факторами, провоцирующими рост грибка, становятся изменения в работе щитовидки, сахарный диабет, анемия, ВИЧ, различные инфекции. Что касается периода вынашивания ребенка, молочница у беременных не проходит, поскольку:
- женщина становится более восприимчивой к воспалительным заболеваниям, в том числе к молочнице;
- организм испытывает большую нагрузку на все органы;
- наблюдается дефицит микроэлементов и витаминов, без которых иммунитет снижается;
- происходит изменение кислотно-щелочного баланса влагалищной среды в более кислую сторону.
Перечисленные факторы объясняют, почему не проходит молочница у беременных. Вдобавок, выбор лекарственных препаратов для лечения грибка во время беременности ограничен, поэтому сложно быстро избавиться от болезни.
Диагностика хронической молочницы
Даже если молочница не проходит, сдаваться не стоит. Необходимо обратиться к врачу, провести диагностику, по результатам которой будет назначено лечение. Современные способы диагностики позволяют не только выявить Кандиды в мазке, но и с помощью посева определить вид возбудителя.
Новые веяния медицины позволяют на основании тестов определить:
- на самом ли деле у женщины молочница. Для этого делают количественный посев на наличие Candida, определяют число дрожжевых колоний в мазке. Это число покажет, есть ли достаточно оснований, чтобы диагностировать кандидоз;
- подвид грибка. Существуют редкие разновидности Candida glabrata, Candida krusey. Они не лечатся простыми медикаментами, продающимися в аптеке без рецепта. Эти виды возбудителя вызывают осложненный кандидоз, требующий особого подхода в лечении;
- степень чувствительности выявленного грибка к существующим препаратам. Это позволит точно назначить средства. Несмотря на то, что эта схема достаточно эффективна, она еще не слишком распространена. Её применяют, только если женщина говорит врачу — не могу избавиться от молочницы в течение долгого срока, несмотря на лечение. Многие поликлиники пока не оснащены оборудованием для точной диагностики, вдобавок, не все врачи знают о новых методах и препаратах, а продолжают назначать схемы лечения, используемые десятки лет.
Причины рецидивов молочницы
Как говорилось выше, при рецидивах кандидоза можно подозревать слабый иммунитет, глубокое поражение слизистой грибками Кандида. Другими факторами, вызывающими появление молочницы вновь и вновь, являются: неправильное питание (дефицит кисломолочных продуктов, свежих фруктов и овощей), злоупотребление алкогольными напитками, незащищенный половой акт с партнером, у которого кандидоз, нерегулярная гигиена.
Перечисленные факторы сводят эффективность лечения молочницы к минимуму. Особенно часто женщины получают молочницу после пройденного лечения, если имеют связь с партнером, который не проходил лечения. Обязательно нужно уделить внимание нормализации микрофлоры в кишечнике и влагалище. Это достигается путем приема эубиотиков.
Часто женщины сами портят свое здоровья, занимаясь самолечением на основе информации из интернета, советов подруг и рекламы по ТВ. Разрекламированные средства могут быть не эффективны в конкретном случае. То же можно сказать и про народные способы лечения – подмывание раствором соды, спринцевание ромашкой, введение тампонов с медом и др. Так можно навредить себе еще больше, точнее, провоцировать переход молочницы из острой стадии в хроническую.
Ошибки в лечении молочницы
Главной ошибкой становится неверная диагностика. В ходе простого гинекологического осмотра врач не может определить вид грибка. Для этого нужно взять мазок на анализ. В частности, картина заболевания стерта, если до обращения к врачу женщина пробовала лечиться самостоятельно народными средствами и другими способами.
Вторая ошибка – использование неэффективных препаратов. К примеру, устаревших средств – Нистатина и Леворина. Грибки эволюционируют, и могут иметь устойчивость к препаратам нистатиновой группы. Если все же такие препараты назначаются, то увеличивают их дозировку.
Третья ошибка – назначение препаратов с молекулами флуконазола. Запатентованный препарат Дифлюкан имеет свыше 20 аналогов – дженериков. Эти копии схожи с оригиналом биологической активностью и фармакологической составляющей. Врачу трудно понять, какие из дженериков (Флуконазол-Тева, Флюкостат, Микосист и др.) помогут избавиться от грибка. Некоторые виды грибка вообще не устраняются Флуконазолом.
Важное условие – ответственность пациентки за своё здоровье. Сначала женщина принимает одну таблетку из назначенного курса, как только симптомы ушли, самовольно прекращает курс, а потом приходит с жалобами к врачу — молочница не проходит, что делать. При нарушении предписаний доктора возможны осложнения и рецидивы. Обычно лечение включает комплекс мер – прием лекарств, соблюдение гигиены, коррекцию питания. Даже если одно из условий не соблюдать, результат будет не тот, на который рассчитывает врач.
Курс лечения молочницы
Обратившись к врачу с вопросом, что делать, если молочница не проходит, пациентка должна быть готова соблюдать все предписания.
Этапы комплексного лечения включают:
- снятие неприятного зуда, жжения и боли с помощью антибактериальных противовоспалительных средств;
- прием противогрибковых препаратов внутрь с параллельным использованием интровагинальных свечей, мазей, таблеток;
- отказ от половых контактов на время лечения;
- исключение сладкого, сдобы, алкоголя, коррекция диеты;
- прием минералов и витаминов;
- отказ от гормональных контрацептивов, гигиенических тампонов и ароматических прокладок.
На фоне принятия таблеток и применения свечей врач порекомендует спринцевания, ванночки, ношение натурального белья. На консультации врач предупредит, что во время лечения возможно появление усиленных выделений – это нормальная реакция влагалища, оно очищается.
Среди наиболее действенных средств от грибка отмечают Азикар, Метронидазол, Тержинан, Руферон, Румизол. Средства могут назначаться в свечах, гелях, кремах и таблетках в зависимости от пола пациента и тяжести заболевания. Иногда молочницу лечат длительно, меняя препараты в ходе терапии и делая перерывы между курсами. Это дает возможность победить грибок, избежав его привыкания к лекарствам.
Молочница во время беременности
Молочница – частый спутник беременности. Лечение обязательно проходит под контролем врача, поскольку некоторые препараты разрешены на определенном сроке, а другие запрещены. Когда симптоматика ярко выражена, а жжение и зуд нарушают спокойствие беременной, помогут местные средства из рецептов народной медицины. К примеру, можно подмываться раствором ромашки, коры дуба, календулы.
Можно сделать ванночку из обычной соды и йода. Для этого разводят 1 ст.л. пищевой соды на 1 л кипяченой воды, добавляют 1 ч.л. йода. Этот раствор выливают в таз с теплой водой, где необходимо посидеть 20 минут. Курс – 7 дней. Противопоказание — непереносимость йода.
Другой рецепт раствора для подмывания подразумевает использования трав: шалфея, календулы, ромашки, эвкалипта, тысячелистника, почек тополя. Смесь трав берут в объеме 2 ст. л., засыпают в термос и заливают литром кипятка. Настаивают 10 часов, после чего используют утром и вечером. Не менее эффективны для подмывания отвары из лаванды, крапивы, череды. Их можно брать по отдельности или смешивать.
Врач может назначить тампоны, пропитанные маслом чайного дерева. Берется не чистое масло, а разбавляется с базовым — оливковым, виноградным, из косточек абрикоса. В базовое масло (20 мл) добавляют 5 капель масла чайного дерева. Затем в полученную масляную смесь обмакивают тампон и закладывают на ночь во влагалище. Курс — неделя.
Если во время беременности молочница не проходит и вышеперечисленные меры не помогают, врач назначит медикаменты:
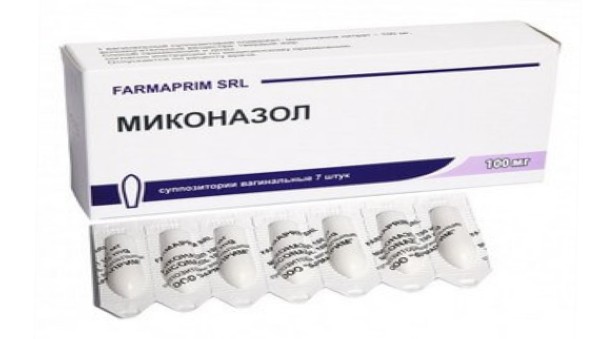
- пимафуцин в таблетках или свечах;
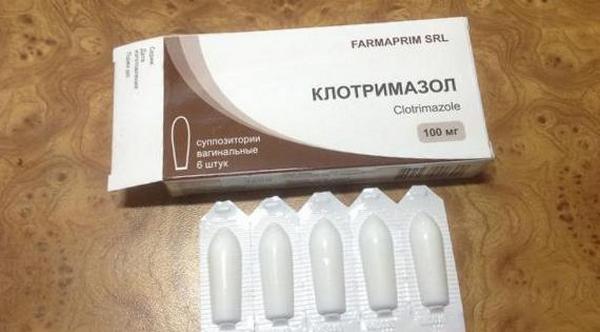
- клотримазол в виде крема или таблеток;
- тержинан – вагинальные таблетки;
- бетадин в виде свечей.
Если молочница носит хронический характер, особого эффекта перечисленные средства не дадут, но смогут снять симптомы и остановить рост грибка. По окончании лечения заниматься профилактикой – ввести в рацион кисломолочные продукты с живыми бифидобактериями, отказаться от алкоголя и курения, не посещать общественные бани и бассейны, воздержаться от незащищенных половых актов, носить белье из натуральных тканей. Точные рекомендации даст специалист.
Читайте также:


