Пиодермии и кандидозов это
Пиодермия, что это такое? Симптомы, причины и лечение
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.
Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).
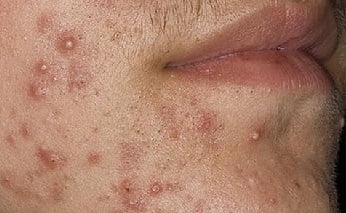
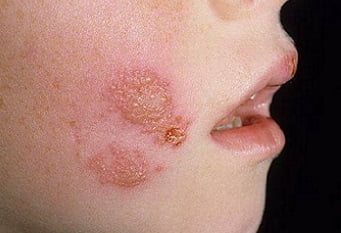
Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.
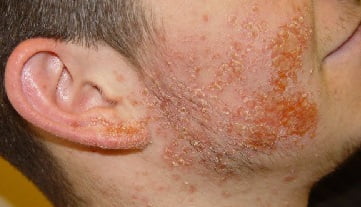
Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
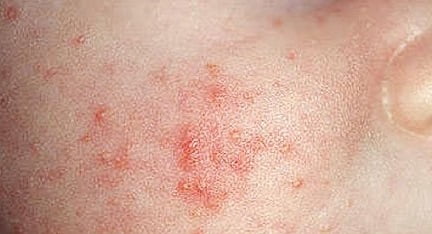
Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Пиодермии занимают по частоте 1 место среди кожных заболеваний и возникают при внедрении в кожу гноеродных кокков: стафилококков или стрептококков. Помимо наличия возбудителей и степени их вирулентности, с одной стороны, для развития пиодермий необходим ряд условий, приводящих к снижению защитных сил организма и способствующих развитию инфекции, т.е. три “м”- макроорганизм, микроорганизм и среда (medium).
К экзогенным факторам относят загрязнение кожи, ее мацерацию, травматизацию, изменение рН кожи в сторону щелочности; к эндогенным - авитаминозы, функциональные нарушения нервной системы, изменения гормонального фона, углеводного обмена и т.п.
Классификации
Идеальной на сегодняшний день нет. Наиболее удобной является классификация по этиологическому принципу, согласно которой выделяют стафилококковые, стрептококковые и смешанные пиодермии.
Отличительной особенностью стафилодермий является их связь с придатками кожи (волосами, фолликулами, железами). Различают несколько разновидностей стафилококковых пиодермий.
ОСТИОФОЛЛИКУЛИТ - поражается устье волосяного фолликула. Появляются мелкие, величиной с булавочную головку пустулы, окруженных узкой гиперемической каймой.
ФОЛЛИКУЛИТ - процесс более глубокий, гнойное поражение всего сально-волосяного фолликула. Т.е. это практически фурункул.
ФУРУНКУЛ - при фурункуле в патологический процесс помимо фолликула, вовлечена окружающая ткань. Развившийся фурункул представляет собой болезненный плотный узелок ярко-красного цвета. Инфильтрат захватывает всю дерму и частично гиподерму. Через несколько дней фурункул вскрывается и происходит отторжение некротической ткани. Заживление происходит с образованием рубца. Цикл развития фурункула продолжается до 2 недель. Фурункулы могут быть как единичными, так и множественными. ФУРУНКУЛЕЗ характеризуется рецидивирующим течением: появлением через различные по длительности промежутки времени новых фурункулов.
КАРБУНКУЛ - это очаг слившихся фурункулов. Лечение хирургическое. Очень опасна локализация карбункулов на лице, что чревато развитием гнойного тромбофлебита лицевых вен, что при несвоевременном лечении может привести к смерти.
ГИДРАДЕНИТ - острое воспаление апокриновых потовых желез. В дерме образуется один или несколько болезненных увеличивающихся узлов, которые постепенно размягчаются, флюктуируют. При вскрытии выделяется большое количество гноя. Через несколько дней процесс заканчивается рубцеванием.
ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ - это острое, контагиозное заболевание, возникающее в первые дни жизни ребенка. На коже появляются серозные пузыри, эрозии, быстро растущие по периферии. Заражение обычно происходит от матери или медперсонала.
Заболевание относят к группе смешанных хронических (атипических) пиодермитов, развивается на фоне пониженной реактивности организма.
Распространенность. Редкое заболевание.
Локализация. На красной кайме губ или в полости рта на языке, щеке.
Симптомы.
• Умеренное уплотнение и увеличение регионарных
лимфатических узлов.
Клиническая картина. Язва, обычно одиночная, до 1,5 см в диаметре, правильных округло-овальных очертаний, с плотными валикообразными приподнятыми краями, инфильтрированным дном, покрытым гнойным отделяемым; плотный эластичный инфильтрат выходит далеко за пределы основания язвы; течение может затягиваться до 2-3 мес, заканчивается образованием рубца.
Диагностика. Основана на:
• данных клинической картины (длительное развитие, распространение инфильтрата далеко за пределы язвы не характерно для сифилиса);
• отрицательных результатах серологических исследований (иногда многократных), исключающих сифилис.
Гистологическая картина. Дефект эпителия, окруженный мощным инфильтратом, состоящим из лимфоцитов, плазматических клеток, гистиоцитов и полиморфно-ядерных лейкоцитов.
Лечение.
• До окончательного установления диагноза - санация полости рта и симптоматические местные мероприятия (антисептики, антибактериальные мази).
• После исключения сифилиса - курс антибиотиков широкого спектра действия - Цифран СТ (RANBAXY)
по 500-600 мг. (1 табл.) 2 раза в сутки.
Прогноз благоприятный.
ЭТО ВАЖНО ЗНАТЬ. У больных СПИДом, на фоне выраженного иммунодефицита возможно развитие шанкриформной пиодермии.
ПИОГЕННАЯ ГРАНУЛЕМА (ботриомикома, пиококковая гранулема) - это своеобразная форма пиодермии. Возникает в результате микротравмы и внедрения золотистого стафилококка. Проявляется в виде единичного мягкого опухолевидного образования грибовидной формы на ножке, синюшно-красного цвета, легко кровоточит, может изъязвляться. В стоматологической практике локализуется чаще всего на десне, затем на красной кайме и зоне Клейна, реже на других участках. Без лечения не исчезает (диатермокоагуляция или хирургическое иссечение).
СТРЕПТОДЕРМИИ
Первичным морфологическим элементом стрептодермии является пузырь с вялой тонкой покрышкой, заполненный серозно-гнойным содержимым. Чаще страдают женщины и дети. В стоматологии практическое значение имеет стрептококковое импетиго, локализующееся на лице, губах, реже в полости рта.
Существуют следующие разновидности поверхностного стрептококкового импетиго:
1.Импетиго щелевидное (фиссурика, угла рта). Дифференцируют с сифилитической заедой (щелевидный шанкр, папула), некротической заедой, арибофлавинозной заедой (связанно с недостатком витамина В2)
2. Импетиго буллезное.
3. Импетиго орбикулярное - появляется тогда, когда пузырь в центре подсыхает, а по периферии ползет (как бы кругами).
4. Импетиго фигурное - с одного края пузырь подсыхает, а с другого растет.
5. Острая диффузная поверхностная стрептодермия - чаще в крупных складках и у маленьких детей на лице.
6. Панариций (турниоль) - это импетиго, которое располагается вокруг ногтевой пластинки.
К глубоким стептодермиям относится:
Эктима - это глубокая дермальная пустула. Начинается с пузыря (фликтены), быстро вскрывается с образованием корочки, под которой незаметно, постепенно формируется глубокая болезненная язва. Чаще всего локализуется на голени.
ЛЕЧЕНИЕ ПИОДЕРМИТОВ.
а) антибиотики и сульфаниламидные препараты под контролем антибиограммы.
б) иммунотерапия - прежде всего при хронических пиодермиях . Делятся на специфическую ( вакцины, анатоксины, бактериофаги и др.) и неспецифическую (пирогенал и др.). Кроме этого, выделяют медикаментозную, иммункоррегирующую терапию (т-активин, тимоген, спленин, иммуннофан, ликопид и др.), немедикаментозную - прежде всего: фитотерапия, лазеротерапия, иглорефлексотерапия и т. д.
С современных позиций грамотная иммунокоррегирующая терапия не назначается без исследования крови больного на иммунитет (иммунограмма).
в) местная терапия - прежде всего, туалет здоровой кожи ( обработка непораженных участков кожи) - салициловый спирт, водка, 1ст. л. нашатырного спирта на 1 ст. Воды и др.; анилиновые красители - синька метиленовая 1-2%, бриллиантовый зеленый, марганцовокислый калий , краска Кастеллани - лучше всех. Красителями можно обрабатывать тонкие корочки и эрозии, а если есть толстая рыхлая корка, то прежде всего корку удаляют с помощью мази с антибиотиками (если нет, то любой мазью или жиром, что есть под рукой), а затем тушируют красителями, и только после этого - мази с антибиотиками (в том числе гормональные с антибиотиками).
Данную группу заболеваний кожи вызывают не только патогенные грибы из окружающей среды и передающиеся при прямом или опосредованном контакте, но и сапрофитные, составляющие нормальную часть аутофлоры человека, которые приобретают патогенность в силу различных причин (кандидоз). В зависимости от среды обитания класс грибов делится на геофильные, обитающие на земле и растениях; зоофильные, обитающие у различных животных; атнропофильные, обитающие у человека; зооантропофильные, обитающие как у животных так и у человека.
Предрасполагающими факторами в развитии микозов являются эко- и эндогенные факторы. Из экзогенных факторов выделяют высокую температуру, влажность, экологию, а также патогенные и вирулентные свойства гриба; из эндогенных факторов отмечают прежде всего состояние иммуносистемы, эндокринного статуса, состояние и свойства кожного покрова (защитные свойства, травмы, рН и проницаемость кожи для патогенных грибков).
КЛАССИФИКАЦИЯ МИКОЗОВ
1. Кератомикозы - процесс локализуется в роговом слое эпидермиса, не вызывая воспалительных изменений кожи (разноцветный лишай, узловатая трихоспория).
2. Дерматофитии - в процесс вовлекается собственно кожа (дерма), эпидермис и придатки кожи (ногти, волосы). Воспалительный процесс присутствует (эпидермофития, руброфития, трихофития, микроспория).
3. Кандидозы - поражают кожу, слизистые - в том числе полости рта, ногти и внутренние органы.
4. Глубокие микозы - локализуются в собственно коже и подлежащих тканях, а также внутренних органах (бластомикоз, споротрихоз, хромомикоз и т. д.).
5. Псевдомикозы - в настоящее время это группу не принято выделять. В нее входят ранее относившаяся к микозам эритразма (кератомикозы) и актиномикоз (глубокие микозы).
КЕРАТОМИКОЗЫ.
Отрубевидный лишай. Возбудителем является Pityrosporum orbiculare. Характеризуется появлением розовато-коричневых пятен с легким отрубевидным шелушением, без воспаления. Больные жалоб на субъективные ощущения не предъявляют. Излюбленная локализация - кожа шеи, груди, спины, плеч. Заболеванию способствует повышенная потливость, изменения рН воднолипидной мантии в щелочную сторону, эндокринная патология (СД, тиреотоксикоз), иммуносупрессии и др.
Диагностика основана на:
- типичной клинической картине;
- положительной пробе Бальцера (при смазывание свежих пятен 5% настойкой йода разрыхленный слой эпидермиса более интенсивно поглощает йод и, следовательно, более интенсивно окрашивается, чем окружающая кожа);
- положительный феномен “стружки” (симптом Бенье) - при поскабливание появляется скрытое шелушение.
- люминесцентное свечение лампой Вуда - дает темно-коричневое или красно-желтое свечение в свежем очаге.
- микроскопическое исследование чешуек на наличие грибов.
ЛЕЧЕНИЕ.
УФО, по Демьяновичу, 20% раствор бензилбензоата, 5% солициловый спирт и др.
Современные методы: ламизил – спрей, крем, таблетки (две недели); микроспор - крем; клотримазол - крем; низорал - крем.
Обязательно гигиена одежды, белья, моющих принадлежностей.
ЭПИДЕРМОФИТИИ.
Включает две клинические разновидности - эпидермофития стоп и паховая эпидермофития. Эпидермофития стоп (возбудитель Трихофитон ментаграфитес вариант интердигитале). Различают три формы: 1) эритематозно-сквамозная; 2) интертригинозная; 3) дисгидротическая.
Клинические эпидермофитии стоп представляют собой в зависимости от клинической формы следующие:
1. Эритематозно-сквамозная - поражается свод стопы. Небольшая эритема с шелушением, иногда гиперкератоз. Субъективно - слабый зуб.
2. Дисгидротическая - поражается также свод стопы. Характерно наличие пузырей, эрозий, корочек. Субъективно - сильный зуд.
3. Интертригинозная - поражаются межпальцевые промежутки. Характерны мацерации, мокнутие, эрозии, трещины. Субъективно - сильный зуд.
ЭПИДЕРМОФИТИЯ ПАХОВАЯ - локализуется в паховой области и характеризуется наличием воспалительного валика по периферии очага воспаления, умеренным шелушением. Субъективно - зуд различной интенсивности.
РУБРОФИТИЯ.
Вызывается трихофитон рубрум. Поражаются кожа стоп, ладоней, туловища, крупных складок, ногти; возможно генерализованное поражение. Клинические поражения стоп и кистей практически не отличаются от эпидермофитии стоп с небольшими отличиями, поэтому в клинической практике принято не выделять микозы стоп по этиологическому признаку, а выставлять общий диагноз (микоз стоп) с клинической стадией процесса.
ТРИХОФИТИЯ.
Поражаются гладкая кожа, волосы и ногти. Различают три формы - поверхностная, глубокая и хроническая.
1. Поверхностная форма - вызывается антропофильными грибами Трихофитон виолацеум или Трихофитон тонзуранс. Различают трихофитию волосистой части головы и поверхностную трихофитию гладкой кожи. На волосистой части головы различают мелкоочаговую форму. Очаги неровные, границы нечеткие, покрыты чешуйками; волосы, обломанные на уровне 1-2 мм над уровнем кожи.
Поверхностная трихофития гладкой кожи встречается чаще. Границы сыпи четкие, по периферии валик из узелков, пузырьков и корочек; в центре - шелушение. Зуд небольшой или отсутствует.
2. Глубокая трихофития. Вызывается зооантропофильными грибами - Трихофитон ментаграфитес и Трихофитон веррукозум. Подразделяется на поверхностную, инфильтративную и нагноительную.
Поверхностная - локализуется на открытых участках кожи, вокруг естественных отверстий, склона к слиянию. Очаги гиперемированы, шелушатся. По периферии - валик из пузырьков, узелков и корочек.
Инфильтративная - характерны инфильтрация и экссудативные явления. Увеличиваются и болезненны регионарные лимфоузлы.
Диагностика выше описанных микозов основана на микроскопии чешуек, волос и культуральной диагностикой с последующей микроскопией колоний гриба.
МИКРОСПОРИЯ.
Возбудителем является различные грибы рода Микроспорум. Выделяют две клинико-эпидемиологические формы:
1. Микроспория зооантропофильная (М. канис, М. ланозум). Источником инфекции служат больные животные (кошки, собаки, лисицы, свиньи) и больные люди. На гладкой коже отмечаются инфильтрированные, отечные папулы 1-3см. с четкими границами, эритематозные, покрытые серебристо-белыми чешуйками. На в/ч головы отмечается очаги обломанных волос на 3-5 мм выше уровня кожи, покрытые микроспорами в виде “муфточек” (отсюда название).
2. Микроспория антропофильная. Возбудитель М. феругинеум, М. аудоини. Источником инфекции являются человек, в том числе и предметы обихода. На гладкой коже образуются эритематозные кольцевидные очаги, по типу “кольца в кольце”. На в/ч головы волосы в очаге обламываются высоко, неравномерно, покрыты муфтообразными чехликами из спор гриба.
Диагностика микроспории основана на выявлении при облучении лампой Вуда изумрудно-зеленого свечения в очагах поражения; микроскопия чешуек и пораженных волос; культуральная диагностика на среды Сабуро с последующей микроскопией.
КАНДИЗОЗ
Вызывается патогенными грибами рода Кандида. Дрожжевые грибы широко распространены в природе. В норме они являются сапрофитами и в неактивной форме часто встречаются в полости рта. При определенных условиях они могут становиться патогенными.
Наиболее часто встречающейся формой поражения слизистой рта является
ДРОЖЖЕВОЙ ГЛОССИТ.
Он может длительное время существовать изолированно, особенно у лиц со складчатым языком, но может быть началом дрожжевого стоматита. Для него характерен белый точечный налет на спинке языка, который легко снимается. В дальнейшем весь язык покрывается налетом, который приобретает желтоватый или сероватый оттенок. В отдельных, упорно протекающих, случаях глоссита, налет пропитывается фибрином, образуя грубые, желтовато-серого цвета пленки, которые плотно спаяны с подлежащей слизистой оболочкой. Встречается и другая форма дрожжевого глоссита - атрофическая, при которой слизистая спинки языка становится малиново-красной, сухой, блестящей, нитевидные сосочки атрофируются. Беловато-серый налет имеется только по периферии, на боковых поверхностях языка или в складках; он снимается с трудом и представляет собой слущивающийся эпителий, в котором под микроскопом обнаруживают грибы. При наличии благоприятных факторов и без соответствующего лечения процесс с языка распространяется на слизистую щек, губ, десен, неба, миндалин.
ДРОЖЖЕВОЙ СТОМАТИТ (молочница)
Характеризуется появлением белого налета на различных участках слизистой полости рта. В начале заболевания налет имеет вид белых точек, расположенных на неизменной слизистой оболочке. У детей налет имеет вид створоженного молока, отсюда заболевание получило название “молочница”. В дальнейшем точечные очаги сливаются, образуя сплошной налет, который со временем пропитывается фибрином и приобретает вид серовато-серых пленок. Пленки с трудом снимаются шпателем, после чего обнажается отечная гиперемированная слизистая и легко кровоточащая эрозия. Дрожжевой глоссит и стоматит необходимо отличать от лейкоплакии и КПЛ, при которых серовато-белый налет обусловлен ороговением, а потому даже при энергичном поскабливании шпателем он не удаляется.
КАНДИДОЗ МИНДАЛИН
Характеризуется небольшим покраснением дужек и миндалин, которые покрыты точечным или сплошным белым налетом.
КАНДИДОЗ УГЛА РТА (заеда)
Наблюдается преимущественно у лиц пожилого возраста с заниженным прикусом. Наличие глубокой складки в углу рта и постоянная мацерация этих участков кожи слюной создают благоприятные условия для дрожжевой заеды. Кожа в углу рта мацерирована, влажная, покрыта белым, легко снимающимся налетом, после удаления, которого обнажается красная гладкая эрозированная поверхность. Процесс чаще 2-хсторонний, локализуется в пределах кожной складки. В редких случаях кандидоз с углов рта переходит на красную кайму губ, которая становится ярко-красной, отечной, покрывается сероватого цвета чешуйками и мелкими поперечно расположенными трещинами. При растягивании красной каймы возникает болезненность.
Дрожжевую заеду следует дифференцировать от стрептококковой эрозии, для которой характерна яркая гиперемия, распространяющаяся за пределы кожной складки. В центре имеется щелевидная эрозия, часто покрытая нежными медово-желтыми гнойными корками. Следует также помнить о возможной локализации в углах рта твердого шанкра и сифилитических папул.
Кандидоз ДИАГНОСТИРУЮТ на основании обнаружения в материале, взятом из очага поражения, дрожжеподобных грибов.
Лечение.
- антибиотики полиеновой группы (препараты выбора): нистатин (по 500 тыс. ЕД 3-4 раза в день), леворин по 500 тыс. ЕД 2-4 раза в день (защечные трансбуккальные таблетки для рассасывания во рту);
- синтетические противогрибковые препараты (производные имидазола и триазола): кетоконазол (низорал) (по 0,2-0,4 г в день), миконазол (по 0,25 г4раза вдень); канестен (клотримазол), флуконазо (дифлюкан), орунгал, ламизил;
- декамин в карамелях (0,15 мг по 1-2 карамели каждые 3-5 ч до полного рассасывания в полости рта).
•Препараты йода: 3% йодид калия - 200,0 по 1 ст.ложке 3-5 раз в день (запивать молоком, теплой водой) при хронических формах кандидоза.
•Антигистаминные препараты: супрастин, фенкорол.
•Имудон - поливалентный антигенный комплекс, усиливающий фагоцитарную активность слюны и содержание в ней лизоцима (по 1 табл. для рассасывания 6-8 раз в день), принимать в течение курса противогрибкового лечения.
- бура (натрия борат) в глицерине (10-15%) для обработки очагов поражения (углы рта, губы).
•Анилиновые красители - 1-2% водный раствор метиленового синего, бриллиантового зеленого (для обработки заед).
•Препараты йода - 0,1% водный раствор йодинола, раствор Люголя.
•Антисептики - 0,02-0,05-0,06% водный раствор хлоргексидина (для очищения слизистой оболочки от плотных налетов при гиперпластических формах кандидоза).
•Противогрибковые мази - 1% нистатиновая, 5% левориновая, 1% декаминовая, 1% канестен (клотримазол), миконазол-гель (для аппликаций на пораженные участки слизистой оболочки рта или на внутреннюю поверхность съемного пластиночного проеза).
Последнее изменение этой страницы: 2017-01-20; Нарушение авторского права страницы
Читайте также:


