Mycoplasma hominis это молочница
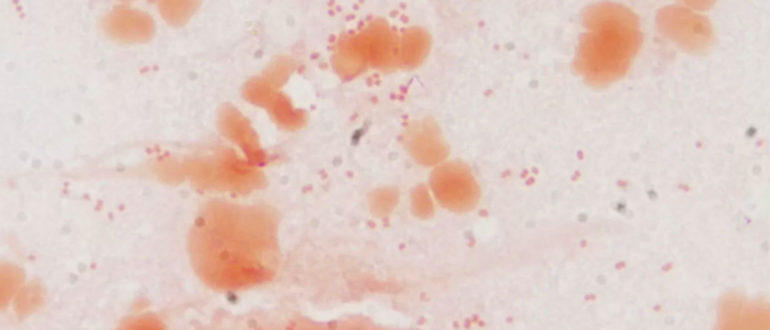
Ежегодно наблюдается рост урогенитальных инфекций во всем мире. 80% из них составляют венерические болезни и инфекции, передающиеся половым путем. Это имеет больную медико-социальную значимость, потому что больной является источником инфекции для других людей. Одной из самых распространенных инфекционных болезней во всем мире является микоплазмоз. Его вызывает микоплазма хоминис и гениталиум. Особая клиническая важность микоплазменной инфекции заключается в частом скрытом течении процесса. Это не позволяет вовремя диагностировать болезнь, и спустя некоторое время микоплазмоз приводит к различным осложнениям.
Что такое микоплазма хоминис
Микоплазма хоминис или Mycoplasma hominis — наиболее распространенный возбудитель микоплазменной инфекции. Она относится к группе микроорганизмов Mycoplasma spp, включающей более 16 условных патогенов и облигатных возбудителей болезни. Микоплазма настолько маленький микроорганизм, что ее размеры измеряются в микрометрах. Форма у бактерии разная, чаще шаровидная или приплюснутая у полюсов клетки. Патоген отличается особой простотой строения. У него нет клеточной стенки и сложных органелл. Внутри клетки находится только ядро, а РНК и ДНК микоплазмы свободно располагается в цитоплазме в виде включений. Из-за своего элементарного строениябактерия может только жить в организме хозяина и неспособна к существованию извне. Долгое время микробиологи и врачи спорили между собой, что же такое микоплазма хоминис — бактерия или вирус. Это связано с тем, что микроорганизм очень изменчив и имеет схожие черты с обеими царствами патогенов.
Среда обитания патогенного агента ограничивается слизистой оболочкой мочевыделительной и репродуктивной системы, инфекция очень редко поражает другие органы. В гинекологии и урологии Mycoplasma hominis по распространенности занимает лидирующую позицию как возбудитель урогенитального микоплазмоза, который диагностируют в 65% всей инфекционной патологии. Венерические заболевания микоплазменной этиологии встречаются в 35% всех случаев.
Как можно заразиться микоплазмозом
Чтобы предостеречь себя от заболевания, следует знать, как можно заразиться урогенитальным микоплазмозом. Во всех случаях источником инфекции является человек. Это может быть человек с яркой клиникой или же здоровый и бессимптомный носитель. Микоплазмоз имеет 3 пути передачи: половой, контактно-бытовой и вертикальный.
Половой путь передачи играет решающую роль в повсеместном распространении микоплазменной инфекции. У женщин Mycoplasma hominis живет во влагалище и уретре, у мужчин паразитирует в мочеиспускательном канале и в области отверстия уретры. Микоплазмой можно заразиться только при незащищенном половом акте. Возбудитель передается через вагинальный секрет, прозрачный мужской секрет (либидозная уретрорея) и при непосредственном контакте со слизистыми оболочками. При оральном сексе шанс заразиться стремится к нулю. Микоплазма также не может передаваться через поцелуй или объятия.
Контактно-бытовые способы инфицирования возможны через предметы и поверхности, контаминированные бактерией: полотенца, купальники, средства гигиены. Заразиться бытовым путем можно и в случае посещения общественных бань, саун, бассейнов и туалетов. Во внешней среде микоплазма сохраняет свою патогенность до 4-6 часов в зависимости от условий.
Вертикальная передача возбудителя возможна только у зараженной беременной женщины и включает в себя два пути заражения. Патоген может передаться с током плацентарной крови к плоду или при прохождении ребенка по половым путям непосредственно во время родов.
Какую опасность представляет для человека
Mycoplasma hominis вызывает воспалительные и инфекционные заболевания органов малого таза. Она способна вызывать как острые состояния, так и хронические болезни с различными органными осложнениями. Особое коварство инфекции заключается в том, что инкубационный период может длиться долгое время, а болезнь выявляет себя на поздних стадиях, что неизбежно приводит к стойкому нарушению функции органов.
Мочеполовой микоплазмоз характеризуется поражением любых отделов урогенитальной системы: уретры, влагалища, шейки или тела матки, бартолиновых желез, мочевого пузыря и почек, предстательной железы. В запущенных случаях болезнь распространяется в вышележащие органы и происходит хронизация процесса — возникают хронические циститы и пиелонефриты, эндометриты и простатиты. Поражение почек приводит к почечной недостаточности. Хроническая недостаточность мочевыделительной функции почек влияет на общее состояние и может нести угрозу для жизни. Длительно персистирующая в организме инфекция характеризуется опасными последствиями и для нормальной репродуктивной функции. У женщин может появиться истмико-цервикальная недостаточность и привычное невынашивание беременности, а у мужчин развивается импотенция.
В редких случаях (менее 0.5%) могут развиваться гнойныеосложнения — абсцедирование пораженного органа со скоплением гноя в его полости и образование гнойных затеков и флегмон. Если не лечить это состояние, то возникает сепсис, а затем инфекционно-токсический шок.
Симптомы у женщин
Клиническая картина заболевания неспецифична: она похожа на десятки других инфекционных болезней мочеполовой системы. Это не позволяет самостоятельно диагностировать недуг. Кроме того, в 55% случаев у женщин Mycoplasma hominis в острый период ничем себя не проявляет, что приводит к позднему выявлению патологии.
Основные клинические симптомы:
- фебрильная температура и инфекционно-токсический синдром — пониженная работоспособность, слабость, боли в мышцах, головная боль;
- приступообразные или постоянные тянущие боли в паховой области, а в случае поражения почек — в реберно-поясничном углу;
- паховый лимфаденит — увеличение и болезненность лимфатических узлов этой области;
- незначительные выделения различного характера из половых путей и уретры;
- рези во время мочеиспускания, качественные и количественные изменения мочи — она может приобретать резкий неприятный запах, возможно наличие крови или примеси гноя;
- болезненность во время и после полового акта;
- нарушение менструального цикла;
- бесплодие.
Хронический микоплазмоз, вызванный микоплазмой хоминис характеризуется стойким нарушением функции органов и имеет соответствующие признаки. Так, хронический кольпит и эндометрит постоянно рецидивируют при снижении иммунитета, а при беременности приводят к самопроизвольным выкидышам. Хронический цистит проявляет себя выраженным нарушением мочеиспускания: боли во время посещения туалета, выделение мочи по каплям, частые позывы. Хронический пиелонефрит наряду с бесплодием является самым грозным проявлением болезни. Снижается детоксикационная функция почек, появляются отеки и метаболические нарушения.
Симптомы у мужчин
У мужчин заболевание протекает латентно еще чаще, чем у женщин. Яркая клиническая симптоматика характерна только для острого уретрита и простатита, во всех других случаях Mycoplasma hominis не выявляет себя вплоть до окончания клинико-диагностического процесса.
Клиническая картина болезни у мужчин:
- ярко выраженный дизурический синдром — частые позывы к мочеиспусканию, болезненность при посещении туалета, маленькое количество мочи и выделение ее небольшими порциями, неприятный запах, помутнение мочи из-за гноя или эпителиальных клеток;
- инконтиненция (недержание мочи);
- тянущие боли в паху или промежности;
- выделения из уретры гнойного или слизистого характера;
- нарушение эректильной функции и импотенция.
Микоплазма хоминис часто вызывает у мужчин острый простатит, который затем переходит в хроническую форму. Он влияет не только на здоровье, репродуктивную функцию и половую активность, но даже на социально-бытовую сферу.
Методы диагностики
Особую значимость для идентификации микоплазмы хоминис имеет лабораторно-инструментальный этап диагностического процесса. В настоящее время наибольшей эффективностью обладают следующие методы:
- культуральные;
- серологические;
- генно-молекулярные;
Для исследования берут различные биологические среды: венозную кровь, мочу, соскоб со слизистых оболочек, отделяемое из уретры, влагалища или цервикального канала, простатический секрет.
Культуральные методы основаны на бактериологическом посеве возбудителя на питательные среды. Когда колонии патогена вырастают, их помещают в особый аппарат — анализатор, который не только выявляет микоплазму, но и определяет ее чувствительность к антибиотикам. Серологические реакции (РИФ и ИФА) позволяют примерно определить срок заболевания. Это исследование распознает особые белковые факторы защиты в организме — антитела классов IgM и IgG. Первые свидетельствуют об остром инфекционном процессе, а вторые говорят о хронизации недуга. Генно-молекулярное исследование направлено на поиск генетической информации возбудителя (ДНК и РНК) в любом биологическом материале. Сюда относится метод ПЦР — полимеразная цепная реакция. Она характеризуется сверхточностью результата, ложно-положительные и ложно-отрицательные результаты исключены.
Расшифровка результатов анализов
Не всегда достаточно просто выявить возбудителя в мазке или крови, потому что микоплазма в норме может жить в организме человека, не вызывая никаких заболеваний. Каждый из лабораторных методов имеет свои диагностические критерии для постановки диагноза. Расшифровка анализов и последующая верификация диагноза осуществляется лечащим врачом с учетом жалоб пациента и клиники болезни.
Бактериологический посев определяет количество жизнеспособных бактерий в одном миллилитре биологической жидкости, которые могут образовывать колонии. Этот показатель называется колониеобразующая единица (КОЕ/мл). Если он не более 10 4 в 1 мл, то результат анализа отрицательный. Если микоплазма обнаружена в большей концентрации, то это говорит о наличии инфекции в половых путях из-за патологического роста возбудителя.
Серодиагностика не дает возможности выявить патогена, но определяет антитела к нему и их титр. Если найден высокий титр IgM, то заболевание находится в острой стадии, нарастание титра IgG говорит о переходе болезни в хроническую форму. Это исследование позволяет судить о давности инфекционного процесса. У пациентов, которые поздно обратились за медицинской помощью, определяются только иммуноглобулины класса G. Как правило, они начинают появляться в крови не раньше, чем через месяц от даты инфицирования.
ПЦР-анализ объединяет в себе метод количественного определения ДНК и РНК Mycoplasma hominis. Если в мазках найдены нуклеиновые кислоты патогена, то это еще не говорит о болезни. Врач сопоставляет данные исследования с клинической картиной у пациента. Если симптомов нет, а результат положительный, то говорят о бессимптомном носительстве. Только в случае сочетания симптоматики и положительного анализа можно выставить диагноз микоплазмоза.
Лечение
Терапия урогенитального микоплазмоза должна соответствовать нескольким правилам: индивидуальность, комплексность, быстрота и эффективность. Вылечить заболевание можно только при добросовестном соблюдении всех рекомендаций врача.
Основу лечения составляют противомикробные препараты, которые направлены на быстрое уничтожение возбудителя в организме. Продолжительность антибактериальной терапии должна составлять не менее семи дней, чтобы избежать мутации микоплазмы и приобретения ею резистентости к медикаментам. Гинекология и урология использует в своей практике множество противомикобных фармакологических групп: макролиды, цефалоспорины, нитрофураны, пенициллины и тетрациклины. Антибиотик выписывается с учетом чувствительности микроорганизма. При наличии противопоказаний к данному препарату подбирают другой, но не менее эффективный. Таблетки нужно принимать ежедневно, пропускать прием лекарства нельзя — это снижает эффективность фармакотерапии. В дополнение к медикаментам местно используются свечи и мази, которые уменьшают воспаление и зуд.
Если микоплазму выявили у одного из сексуальных партнеров, то терапии обязательно подвергается и второй партнер. На время лечения рекомендуется полный половой покой.
В комплексные мероприятия входит физиотерапия и прием иммуномодулирующих препаратов. Физиотерапевтические процедуры улучшают кровоснабжение и усиливают регенерацию пораженных тканей. Иммуномодуляторы и витамины направлены на нормализацию иммунного статуса и ускорение процесса выздоровления. Большое значение имеет соблюдение элементарных принципов здорового образа жизни: правильное питание, соблюдение водного режима, отказ от вредных привычек.
Профилактика
Профилактические мероприятия заключаются в отказе от незащищенного секса и сомнительных половых партнеров. Только повышение уровня полового образования населения гарантирует остановку распространения микоплазмоза. Для профилактики контактно-бытового инфицирования следует пользоваться только индивидуальными полотенцами и другими средствами личной гигиены.
Основу нормальной микрофлоры женских половых путей составляют различные микроорганизмы. В том числе и патогенные бактерии. Один из них – mycoplasma hominis, который при определенных случаях может стать провокатором тяжелой патологии – урогенитального микоплазмоза.
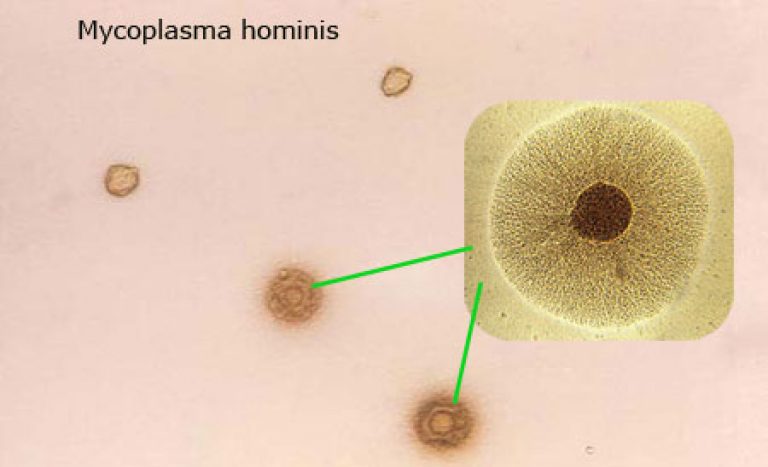
Микоплазма хоминис - грамотрицательный условный патоген, который не относится к вирусным, бактериальным агентам или грибам. Он занимает промежуточную ступень в разделении на виды.
Микоплазма имеет маленькие размеры. Настолько, что без труда проникает в клеточные структуры и преодолевает защитные барьеры.
Патогенный микроорганизм не имеет клеточной стенки. Но обладает способностью видоизменяться и адаптироваться к различным условиям обитания. Такие особенности делают mycoplasma hominis устойчивым к большинству антибактериальных средств.
Микоплазма хоминис и гениталиум – наиболее распространенные виды микроорганизмов урогенитального тракта. Но первый чаще приводит к развитию инфекций у женщин, а второй у мужчин. Изначальной средой обитания является влагалище или уретра женщины. Но инфекция способна передаваться и свободно существовать в мужском или детском организме.
Как передается микроорганизм?
Инфицирование происходит в результате соприкосновения последнего со слизистой половых органов от носителя к здоровому человеку.
Передача инфекционного агента от женщины к мужчине (а также в обратном порядке) осуществляется в процессе полового сношения.
Инфицирование детей происходит иначе – вертикальным путем. То есть инфекционный агент способен поразить организм малыша еще внутри утробы или в момент родов (исключая кесарево сечение). Необходимо принимать во внимание особенности передачи инфекционного агента. Максимальную осторожность необходимо соблюдать в выборе полового партнера (предохраняться и исключать беспорядочные половые связи).
В тех случаях, когда инфекционный агент обнаружен в организме только у одного партнера, можно заниматься сексом исключительно с презервативом, в противном случае контакт исключен. Вне зависимости от пола носителя, если микоплазма обнаружена у мужчин или женщин (а также ребенка), это не говорит об инфекционном поражении организма.
Как возникает патологический процесс (уретрит, микоплазмоз и проч.)?
Только при бесконтрольном повышении популяции микроорганизма в организме носителя. Развитие и рост инфекционного агента может происходить как при поражении живых клеток человеческого организма (внутри них), так и за пределами последних. Обсуждаемый микроорганизм проявляет высокую степень устойчивости к антибактериальным и противовирусным препаратам. Однако микоплазма хоминис уязвим перед повышенными температурами, ультрафиолетовыми и солнечными лучами. Также перед рентгеновским излучением и дезинфицирующими веществами.
Размножению инфекционного агента способствуют питательные среды, особенно наличие глюкозы, пептона и аминокислот. В организме человека бесконтрольное повышение популяции микоплазмы сдерживается иммунной системой.
Основной путь заражения – беспорядочные половые связи. Но способствовать развитию патологии может иммунодефицит, длительное употребление антибиотиков или гормональных препаратов, постоянные стрессы, хронические инфекции.

При подозрении на инфекцию микоплазма хоминис, женщины и мужчины проходят ряд исследований.
Обязательными методами диагностики выступают:
- метод ПЦР,
- микроскопия биоматериала,
- бактериологическое исследование выделений влагалища,
- иммуноферментный анализ.
Особенно важна диагностика при планировании беременности посредством стандартного зачатия и ЭКО.
Микоплазма хоминис у женщин
При условии отсутствия негативных факторов, микоплазма хоминис не размножается.
Микроорганизм является частью микрофлоры влагалища без угрозы для здоровья. В таких случаях инфицирования женщина является микоплазмоносителем. Она может инфицировать полового партнера или ребенка при беременности. Но при снижении иммунитета или других предрасполагающих факторах, популяция возрастает. Это грозит определенными последствиями.
Микроорганизм начинает паразитировать, захватывая здоровые клетки женского организма. Может развиться бактериальный вагиноз, урогенитальный микоплазмоз. При беременности существует угроза неонатального инфицирования.
Микоплазменное поражение организма нередко приводит к бесплодию. Помимо развития патологий мочеполовой системы, поражение mycoplasma hominis может привести к атипичным последствиям – вызвать микоплазменную пневмонию (воспаление легких). Самым распространенным последствием является развитие микоплазмоза. Этим термином обозначается инфекционное поражение мочеполового тракта. Заболевание считается распространенным, так как согласно статистике, микоплазма хоминис обнаруживается примерно у 50% женщин на планете.
Урогенитальный микоплазмоз опасен, среди беременных женщин с таким диагнозом порядка 51% вынашивают детей с пороками внутриутробного развития. У 25% случаются преждевременные прерывания беременности.
Повышение популяции условно патогенного микроорганизма и развитие урогенитального микоплазмоза сопровождается такой симптоматикой:
- обильные выделения из влагалища с неприятным запахом;
- ощущение зуда в области промежности;
- присутствие жжения при завершении мочеиспускания;
- неприятные ощущения в процессе полового акта;
- болезненные ощущения внизу живота.
Хоть mycoplasma hominis считается условно патогенным агентом, норма показателей влагалищной микрофлоры исключает его присутствие. Если инфицированная женщина подвержена воспалительным процессам половых органов или развитию урогенитального микоплазмоза, необходима антибактериальная терапия для подавления инфекции.

В противном случае существует высокая вероятность развития бесплодия. Если активизация микоплазмы происходит во время беременности, последствия касаются не только мамочки.
Высок риск внутриутробного поражения почек и печени плода, центральной нервной системы, кожи, зрительных органов. Новорожденный, инфицированный вертикальным путем, может погибнуть в первые сутки после родов.
Лечение
Микоплазма имеет высокую степень сопротивляемости лечению антибиотиками, противовирусными и другими препаратами. Поэтому требуется комплексный подход к лечению.
Методика борьбы подбирается индивидуально на основе лабораторных исследований. Лечение делят на местное и системное.
Чтобы добиться максимальных результатов медикаментозная терапия включает такие препараты:


Описанные методы борьбы с патологическим процессом, за исключением вагинальных суппозиториев, одинаковы в отношении мужчин и женщин. Помимо медикаментозной терапии прибегают к физиотерапии. В данном случае она включает уретральные инстилляции для мужчин и спринцевания для женщин.
Показатели IgG определяются посредством проведения иммуноферментного анализа. С этой целью осуществляется забор крови с последующим определением антител.
Отрицательные показатели IgG свидетельствуют, что популяция микоплазмы хоминис пребывает в пределах нормы или вовсе не обнаружена (отсутствует). Такие референсные значения свидетельствуют о том, что угрозы здоровью нет.
Положительное значение титра антител IgG указывает на повышение популяции mycoplasma hominis как у мужчин, так и у женщин. Это также грозит развитием воспалительных процессов, затрагивающих внутренние половые органы.
В связи с этим у представителей сильного и слабого пола могут диагностироваться репродуктивные нарушения. Микоплазма у мужчин приводит к развитию простатита или орхоэпидидимита.

Это приводит к снижению качества спермы, что и становится причиной бесплодия.
В отношении женщин нарушение репродуктивных функций обусловлено появлением спаек в матке или непроходимостью маточных труб. Одного лишь показателя IgG недостаточно, для точной диагностики поражения организма микоплазма хоминис.
В отношении иммуноферментного анализа внимание уделяется также показателям IgA и IgM. Помимо этого, требует проведение ПЦР-диагностики, микроскопических и бактериологических исследований.
Отзывы
Ольга, 43 года – знакомая доктор сказала, что микоплазмы хоминис есть у всех, я и не переживала, пока у меня не начался микоплазмоз. Выделения стали неприятно пахнуть, появились боли как при месячных. После обращения к врачу, сдала анализы, тогда диагноз и подтвердился. Начала лечение, принимала антибиотики около недели, ставила свечи, сейчас продолжаю пить лекарства для иммунитета и делать спринцевания, чувствую себя уже хорошо.
Галина, 36 лет – не знаю, виноваты ли врачи, но я борюсь с микоплазмами уже месяц и все без толку. Началось все с дурно пахнущих выделений, жжения при мочеиспускании и болей внизу живота. Обратилась за помощью к специалисту, сдала анализы, мне сказали, что надо лечится от микоплазмов хоминис. Может времени прошло мало или лечение подобрано неверно, но выделения исчезли, а жжение и боли остались.
Медицинский эксперт статьи

Интраклеточный микроорганизм – микоплазма хоминис – не всегда вызывает болезнь, но иногда провоцирует развитие такой патологии, как микоплазмоз. Болезнетворные микробы часто выступают возбудителями инфекций и воспалительных реакций, при которых происходит повреждение здоровых клеток, как самими микробами, так и токсическими продуктами их жизнедеятельности.
Микоплазма хоминис может развиваться вне клетки, из-за этого иммунной защите становится сложно её обнаружить. Микроорганизм обладает трехслойной мембраной, имеет ДНК, РНК, оказывает выраженное влияние на иммунитет, вызывая болезни дыхательных и урогенитальных путей.

[1], [2], [3], [4], [5], [6], [7], [8]
Патогенез
Микроорганизм микоплазма хоминис относится к условно-болезнетворным микробам, которые могут обитать в организме даже здоровых людей, и это считается абсолютно нормальным. То есть, человек на протяжении всей жизни может не подозревать о том, что в его организме присутствует микоплазма, да и никакого вреда в норме микроб не приносит.
Если же внутри организма создаются определенные условия, при которых развитие и размножение микоплазмы ускоряется, то в такой ситуации уже можно говорить об отклонении от нормы – а именно, о развитии заболевания. Чтобы это произошло, необходимо создание некоторых условий, которым способствуют такие факторы риска:
- ослабление иммунитета;
- изменение гормонального баланса;
- хроническая алкогольная интоксикация;
- хронический дисбактериоз;
- постинфекционные и послеоперационные состояния, истощение организма.
Среди прочих причин усиления патогенности микоплазмы можно выделить:
- неудовлетворительные социально-бытовые условия проживания, несоблюдение санитарно-гигиенических норм;
- незащищенная половая близость с больным микоплазмозом;
- частые или хронические болезни урогенитальной системы;
- беспорядочные половые контакты;
- ранняя половая жизнь.
Микоплазма хоминис у женщин часто появляется:
- при беспорядочной сексуальной жизни;
- при длительном приеме гормональных или иммуносупрессорных препаратов, антибиотиков;
- после абортов, беременностей;
- в результате ослабления иммунной защиты под действием стрессов;
- после химио и лучевого лечения.
Микроорганизм микоплазма хоминис имеет небольшой размер, он окружен цитоплазматической мембраной.
У микоплазмы отсутствует четкая клеточная стенка, однако прослеживается тенденция к полиморфизму. Такие особенности обусловливают относительную резистентность микроба к антибиотикотерапии.
При сочетании определенных оптимальных для микоплазмы условий микроб начинает ускоренно размножаться, что влечет за собой развитие инфекционной реакции. Численность микоплазм способна достигать 10 тыс./мл, или даже больше. В подобной ситуации у пациентов мужского пола возникает простатит, уретрит, эпидидимит, а у женщин – воспалительные процессы в репродуктивной и мочевыделительной системе.
Как передается микоплазма хоминис?
Микоплазма хоминис может передаваться несколькими путями:
- Половой механизм передачи возможен при беспорядочных незащищенных половых контактах. В некоторых случаях больной может и не знать о том, что является носителем инфекции – но это не исключает вероятность заражения.
- Ребенок может заразиться от матери во время родов, если мать является носителем микоплазмы.
- Бытовой механизм передачи подразумевает использование общих предметов личной гигиены: например, если одним полотенцем пользуются несколько человек, в число которых входит и носитель инфекции.
При этом наиболее распространенным путем передачи микоплазмы считается половой путь.

[9], [10], [11], [12], [13], [14], [15], [16]
Эпидемиология
Микоплазма хоминис имеет обширное распространение в природной среде: микроб постоянно пребывает внутри живых организмов. Микоплазмы хоминис и гениталиум живут и развиваются в мочеполовой системе, а при сочетании определенных условий вызывают появление урогенитального заболевания.
По состоянию на сегодняшний день микоплазму диагностируют у 30-70% женщин на фоне воспалительных мочеполовых заболеваний, и у 20-40% мужчин.
Наиболее распространенный способ заражения – незащищенные половые связи.

[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28]
Симптомы
Инкубационный период инфекции, вызванной микоплазмой, может быть разным. Это зависит от таких факторов:
- от численности микробов внутри организма;
- от степени понижения иммунитета, общего состояния организма;
- от локализации поражения – например, при респираторном микоплазмозе инкубационный период может составить, как несколько суток, так и месяц, а при поражении мочеполовых органов – от двух до трех недель.
Первые признаки поражения микоплазмой респираторной системы проявляются развитием фарингитов, ринофарингитов, ларингофарингитов, бронхитов – при этом клиническая картина соответствует перечисленным патологиям. Общие признаки интоксикации, как правило, умеренные. Это может быть небольшое повышение температуры, слабость, боль в голове, ощущение ломоты. Дополнительными симптомами являются сухой кашель, ринит. Визуально можно обратить внимание на конъюнктивит, подчелюстную и шейную лимфоаденопатию, покраснение области ротоглотки. Аускультативно в легких присутствуют хрипы и жесткое дыхание.
Клиническую картину при урогенитальном микоплазмозе следует рассматривать отдельно для пациентов разного пола.
Микоплазма хоминис у женщин проявляется признаками вагинита, вагиноза, сальпингоофорита, молочницы, эндометрита и пр. Инфекция обнаруживает себя промежностным зудом, наличием массивных выделений с неприятным запахом, ощущением жжения в конце мочевыделения или полового контакта, надлобковыми болями. В качестве вторичных проявлений могут возникнуть спаечные процессы, внематочная беременность, трудности с зачатием и пр.
Микоплазма хоминис у мужчин поражает слизистые ткани предстательной железы, мочеиспускательного канала, почек. Характерными признаками могут стать:
- бесцветные небольшие выделения с утра;
- ощущение жжения в мочеиспускательном канале;
- тянущие болезненные ощущения в паху;
- отеки;
- проблемы с потенцией.
Если на проблему вовремя не обратить внимания, то микоплазма может привести к таким заболеваниям, как простатит, уретрит, а также мужское бесплодие, обусловленное расстройством сперматогенеза.
Вторичными симптомами микоплазмоза могут выступать немотивированные приступы тошноты и рвоты, небольшое повышение температурных показателей.
Микоплазма хоминис у беременных
Усиленное размножение микоплазмы хоминис в женском организме во время беременности может стать провоцирующим фактором развития преждевременной родовой деятельности, самопроизвольного прерывания беременности, маточных кровотечений, ранней отслойки плаценты. Подобные неприятности имеют отношение к внутриутробному воспалительному процессу.
Если новорожденный малыш получает заражение во время родовой деятельности, то у него повышается опасность развития менингита или микоплазмозной пневмонии. В запущенных случаях ребенок даже может погибнуть.
Имеются сведения, что микоплазма, вызывающая острый воспалительный процесс во время беременности, способна стать причиной возникновения нарушений во внутриутробном развитии ребенка – в первую очередь, из-за интоксикации и нарушения кровообращения у плода.
Микоплазма хоминис у детей
Малыши заражаются микоплазмой преимущественно во время родов, если мама является больной или носителем инфекции. Микоплазма хоминис зачастую является первопричиной появления хориоамнионита, послеродового инфекционного поражения, пиелонефрита – ведь при родах микробы попадают не только на кожные покровы, но и на слизистые, в органы дыхания и даже в желудок новорожденного.
Последствием попадания инфекции к малышу может стать:
- воспаление стенок желудочков мозга вентрикулит;
- воспаление оболочек мозга – менингит;
- абсцессы (как наружный абсцесс, так и с поражением головного мозга);
- лимфаденит, общая интоксикация организма.
Степень выживаемости у таких младенцев считается крайне низкой, и она во многом зависит от состояния иммунной системы малыша. Если имеются шансы на выздоровление, то оно, как правило, протекает медленно, на фоне тяжелого и длительного лечения.
Микоплазма хоминис и гарднерелла
Зачастую сложности в лечении микоплазмоза заключаются в том, что инфекция в большинстве случаев не присутствует изолированно. У многих больных микоплазма сосуществует одновременно с уреаплазмой, хламидией, трихомонадой, гарднереллой. Именно поэтому диагностика инфекционных воспалений должна быть максимально объемной, чтобы назначенное лечение было адекватным и не привело к новой волне заболевания сочетанной инфекцией.
Гарднерелла среди воспалительных патологий урогенитальной системы занимает одно из лидирующих мест и часто становится причиной воспалительных процессов в половых органах и мочевыделительном тракте. Микоплазма в сочетании с гарднереллой сложно поддается излечению и проявляет склонность к повторным эпизодам заболевания.
Осложнения и последствия
Микоплазма зачастую приводит к старту инфекционной воспалительной реакции мочеполовых органов. Одними из нежелательных последствий считаются:
- трудности с зачатием ребенка, как у мужчины, так и у женщины;
- спаечные процессы, хронические воспалительные процессы;
- нарушения во время беременности;
- аномалии внутриутробного развития плода;
- серьезные болезни у новорожденного младенца, летальный исход;
- периодические лихорадящие состояния.

[29], [30], [31], [32], [33], [34], [35], [36]
Диагностика
Так как специфических симптомов у поражения микоплазмой нет, то это делает диагностику несколько затруднительной. Лабораторные исследования, сбор эпидемиологического анамнеза являются обязательными. Однако не все диагностические методики при микоплазме оказываются информативными. К примеру, световая микроскопия не поможет выявить микоплазму, так как этот микроорганизм не имеет оболочки.
При подозрении на наличие микоплазмы предпочтительными являются такие диагностические процедуры и анализы:
- Посев на микоплазму хоминис: для него берут мазок с влагалищных стенок, либо выделения из цервикального канала или уретры. Таким методом определяется только микоплазма хоминис в мазке, но не микоплазма гениталиум. Минусами данного метода считаются такие: для качественного культивирования нелегко выбрать правильную питательную среду, а период выращивания может быть достаточно продолжительным.
- Иммунологический анализ на микоплазму хоминис позволяет выявить антитела к микробам в крови. Анализ крови берут с утра на пустой желудок. Минус данного метода: он не всегда информативен. Например, при ослабленной антигенности и значительном иммунодефицитном состоянии показатели могут стать ошибочными.
- Метод полимеразно-цепной реакции – считается наиболее информативным в плане определения наличия микоплазмы. Метод позволяет обнаружить такие структуры, как ДНК микоплазма хоминис – как в крови, так и в мазке. Основное отличие метода от других разновидностей исследований состоит в том, что показатели не искажаются даже после проведения антибиотикотерпии. Минус данного метода: существует вероятность путаницы между обнаруженными ДНК погибших микробов и ДНК активных микроорганизмов.
При проведении иммуноферментного анализа отрицательный показатель или норма микоплазмы хоминис считается, когда два показателя антител IgG и IgM указываются под минусовым знаком. Если значение микоплазма хоминис IgG положительное, а IgM отрицательное, то следует понимать, что у пациента уже сформирована собственная иммунная реакция на инфекцию.
При положительных обоих значениях необходимо проводить лечение микоплазмоза.
О полном выздоровлении говорят тогда, когда анализ крови показывает, что микоплазма хоминис IgA, IgG и IgM отсутствуют.
Микоплазма хоминис IgG выявляется в крови спустя 2-3 недели с момента начала болезни: её можно обнаружить также на протяжении 1-2 лет после клинического исцеления. Антитела IgM обнаруживаются несколько раньше. Таким образом, титры антител к микоплазме хоминис класса IgG нарастают примерно на неделю позже, чем у антител IgM, однако они остаются повышенными в течение более длительного времени.
Количественный анализ на микоплазму хоминис определяется такими референтными значениями:
- IgG:
- менее 0,8 – результат (-);
- от 0,8 до 1,1 – результат сомнительный;
- от 1,1 и выше – результат (+).
- IgM:
- менее 0,8 – результат (-);
- от 0,8 до 1,1 – результат сомнительный;
- от 1,1 и выше – результат (+).
- IgA:
- менее 0,8 – результат (-);
- от 0,8 до 1,1 – результат сомнительный;
- от 1,1 и выше – результат (+).
Инструментальная диагностика, как правило, ограничивается перечисленными видами исследований. Дополнительные диагностические процедуры могут быть назначены только при подозрении других заболеваний или при присоединении осложнений.
Дифференциальная диагностика поражения микоплазмой часто очень затруднительна, из-за отсутствия типичных для данной инфекции симптомов. Потому основным диагностическим методом должны стать лабораторные анализы. Как правило, дифференцируют микоплазмоз с гонореей, вагинальным кандидозом и пр.
Результаты анализов зачастую вызывают массу вопросов у пациентов. Например, микоплазма hominis и genitalium: в чем разница?
Микоплазма хоминис – это условно-патогенный микроб, который может присутствовать в организме, как в норме, так и при патологии – отличие лишь в количестве этого микроорганизма.
Микоплазма гениталиум считается изначально патогенным микробом, обладающим высокой степенью патогенности и контагиозности (заразности). К счастью, микоплазма гениталиум встречается реже, однако дифференциальная диагностика между этими двумя видами микоплазмы проводится в обязательном порядке.

[37], [38], [39]
Лечение
Терапия при поражении микоплазмой хоминис обязательно должна быть комплексной и включать в себя применение антибиотиков, антигрибковых препаратов, иммуномодуляторов. Для антибиотикотерапии чаще всего применяют препараты макролидной группы – это Кларитромицин, Сумамед, Фромилид и пр. Подобным эффектом обладают также тетрациклины. Длительность терапии при микоплазме обычно составляет 1-3 недели. Однако доктор может вносить свои коррективы в зависимости от протекания болезни, от степени слабости иммунитета, от возраста и общего состояния здоровья человека.
Ферментную терапию используют в основном при хроническом течении микоплазмоза, и только на фоне основной антибиотикотерапии.
Комплексное лечение может включать в себя также физиотерапию и применение наружных препаратов (для промываний, орошений, суппозиториев, спринцеваний).
Микоплазма хоминис считается микробом, который может присутствовать в составе нормальной флоры здорового человека, в том числе и у беременных женщин, не вызывая никаких неприятностей и заболеваний. В обычных условиях, если микоплазма не приводит к появлению болезненных признаков, лечить её нет необходимости. Лечение назначают только при наличии жалоб со стороны пациента или пациентки. Важное отличие: если анализ указывает на присутствие микоплазмы гениталиум, то лечение должно проводиться обязательно.
Схема лечения микоплазма хоминис всегда формируется для обеспечения комплексного воздействия. Обычно применяются такие лекарства:
- Антибиотики широкого спектра противомикробной активности:
- тетрациклины – Доксициклин;
- макролиды – Азитромицин, Кларитромицин;
- фторхинолоны – Ципрофлоксацин, Цифран.
- Антипротозойные препараты – Трихопол.
- Наружные антибактериальные и антисептические средства – суппозитории Метронидазол, мазь Офлокаин, суппозитории Гексикон.
- Антигрибковые препараты, обязательные для назначения при антибиотикотерапии – Нистатин, Флуконазол, Клотримазол, а также свечи Ливарол или другие.
- Пробиотики, поддерживающие баланс флоры – Вагинорм, Лактонорм.
- Иммуностимулирующие препараты – Иммунал, Иммунорикс.
- Обезболивающие препараты при выраженных болях, нестероидные антивоспалительные средства.
- Витамины комплексного состава – Витрум, Ундевит, Алфавит.
- Спринцевания, орошения с отварами лекарственных трав, Мирамистином.

[40], [41], [42], [43], [44], [45]
Читайте также:


