Можно ли вылечить грибовидного микоза
Одной из наиболее актуальных задач современной дерматологии является изучение механизмов развития, разработка ранних критериев диагностики и дальнейшее совершенствование методов лечения злокачественных Т-лимфом. Среди них наибольший удельный вес приходит
Одной из наиболее актуальных задач современной дерматологии является изучение механизмов развития, разработка ранних критериев диагностики и дальнейшее совершенствование методов лечения злокачественных Т-лимфом. Среди них наибольший удельный вес приходится на грибовидный микоз (ГМ). Согласно современным взглядам, биологическая сущность ГМ, вне зависимости от клинических проявлений и стадии процесса, определяется как пролиферация трансформированных Т-лимфоцитов [3, 6]. Причем ГМ относится к лимфомам низкой степени злокачественности.
Разнообразие клинических проявлений, отсутствие единых критериев систематизации патологического процесса, а также изменение представлений о кроветворении объясняют разнообразие различных классификаций злокачественных лимфом кожи. Так, L. Fuks оценивает степень тяжести ГМ следующим образом: I стадия — поражение только кожи; II стадия — поражение кожи и дерматопатический лимфаденит; III стадия — поражение кожи, регионарных лимфоузлов и/или селезенки; IV стадия — кожные и внекожные поражения с или без вовлечения в патологический процесс лимфоузлов и селезенки. Группа исследователей из ФРГ выделяет 5 стадий ГМ: I–III стадии — кожный ГМ (I — экзематоидные очаги поражения, II — папулы и бляшки, III — опухолевидные очаги поражения); IV стадия — кожный ГМ с лимфоаденопатией; V стадия — любые клинические проявления при наличии поражения внутренних органов. В основу классификации, применяемой в США, положена оценка степени выраженности следующих элементов лимфопролиферативного процесса: клиническая характеристика кожного процесса (T — tumor); наличие или отсутствие клинической и гистологической патологии лимфоузлов (N — nodus); наличие или отсутствие патологии внутренних органов (M — metastasis). Каждый элемент имеет несколько градаций, обозначаемых цифрами, которые отражают степень или распространенность патологического процесса. Учитывая несовершенство многочисленных классификаций ГМ, до настоящего времени в дерматологии широко применяется деление ГМ на 3 стадии: экзематоидно-эритродермическую, инфильтративно-бляшечную и туморозную [4, 5].
Таким образом, анализ литературного материала показал, что ГМ выделяется в самостоятельную нозологию и рассматривается как экстранодальная, поражающая преимущественно кожу, эпидермотропная лимфома, представленная инфильтрацией Т-хелперных клеток, имеющая своеобразную клинику, течение и патогистологическую картину.
Этиология и патогенетические механизмы ГМ до сих пор не ясны. До настоящего времени не известны побудительные мотивы неконтролируемой Т-клеточной пролиферации. Предполагается, что возникновение ГМ может быть связано с персестирующей вирусной инфекцией. Так, в ряде работ сообщается о выявлении в первичной клеточной культуре, полученной из лимфоузла больного в инфильтративно-бляшечной стадии ГМ, вирусных частиц, морфологически характерных для ретровирусов типа С [15]. Кроме того, в ДНК первичных клеточных культур, полученных от больных ГМ, выявлено наличие последовательности, родственной гену gag HTLV-1.
Определенную роль в возникновении злокачественных лимфом отводят генетическим факторам. Доказано, что развитие различных видов солидных опухолей и лейкемий связано с появлением и дальнейшим нарастанием хромосомных аномалий. В последние годы появились публикации о хромосомных перестройках при ГМ, которые способствуют активации онкогенов и инактивации генов опухолевой супрессии при развитии лимфопролиферативного процесса. В настоящее время в литературе широко обсуждается положение о том, что значимые патогенетические факторы ГМ могут быть носителями ксеногенной информации, приводящей к патологическим сбоям в функционировании различных систем и клеток макроорганизма [13]. В первую очередь такие изменения наблюдались со стороны иммунокомпетентных клеток, эпидермоцитов, макрофагальных элементов кожи, рецепторного аппарата кожи и продукции цитокинов. Имеющиеся в отечественной и зарубежной литературе сведения о состоянии иммунного гомеостаза убедительно свидетельствуют о стойких патологических сдвигах как в клеточном, так и в гуморальном звеньях иммунитета. Анализ иммунного статуса показал, что у большинства больных ГМ при нормальном количестве в сосудистом русле В-лимфоцитов среднее содержание Т-клеток значительно снижено по сравнению с показателями здоровых доноров. Отмечено снижение как Т-супрессорных, так и Т-хелперных лимфоцитов, причем количество последних снижается более существенно. Относительную лимфопению многие авторы рассматривают как наиболее часто встречающийся гематологический признак ГМ. Другие, кроме того, отмечают наличие абсолютной лимфопении в опухолевой стадии заболевания. Функциональная активность лимфоцитов у больных ГМ, по данным ряда авторов, снижена. Другие сообщают об отсутствии достоверных различий в характере пролиферации лимфоцитов периферической крови больных и здоровых лиц. Установлено, что течение патологического процесса при ГМ сопровождается снижением активности естественных киллеров.
Разноречивы результаты исследований состояния гуморального звена иммунитета. В ряде работ не выявлено существенных нарушений в продукции В-лимфоцитами иммуноглобулинов. Вместе с тем есть указания на наличие при ГМ явного IgМ- и скрытого IgA- и IgG-дефицита антителообразования. Другие исследователи выявили увеличение в крови больных ГМ количества IgA, IgМ, а также значительный рост концентрации IgG. При этом увеличение уровня иммуноглобулинов объясняют хелперным фенотипом опухолевого субстрата при ГМ. Таким образом, изменения показателей иммунного статуса у больных ГМ характеризуются значительной вариабельностью и отсутствием признаков, имеющих безусловное диагностическое значение.
В последние годы достигнут значительный прогресс в терапии ГМ, однако лечение больных с этим тяжелым, неуклонно прогрессирующим заболеванием представляет значительные сложности. Ситуация усложняется еще и тем, что не существует лабораторных критериев, позволяющих четко определить дозы, сроки или эффективные комбинации препаратов. Руководствуясь принципом интенсивной терапии опухолевых процессов, для лечения ГМ используют различные полихимиотерапевтические схемы: ЦОП — блео (циклофосфан, винкристин, преднизолон, блеомицин), ЦХОП (циклофосфан, винкристин, доксорубицин, преднизолон), МОПП (мехлорэтамин, винкристин, прокарбазин, преднизолон). Противоопухолевые средства, вошедшие в практику лечения ГМ, относятся к различным группам: антиметаболиты (метотрексат, метотрексат лахема, метотрексат-эбеве, меркаптопурин, пури-нетол), замедляющие нуклеиновый обмен и рост активно пролиферирующих тканей; алкилирующие агенты (циклофосфан, циклофосфамид-тева, циклофосфан-ЛЭНС, тиофосфамид), действующие непосредственно на ДНК клетки; вещества растительного происхождения (винкристин, винкристин ликвид-рихтер, винбластин, винбластин-рихтер), блокирующие деление клеток на стадии метафазы; синтетические противоопухолевые антибиотики (спиробромин, проспидин); противоопухолевые антибиотики (адриамицин, блеомицин, брунеомицин).
Препараты назначались в общепринятых для лечения онкологических заболеваний дозировках и режимах введения. Однако различные осложнения (чаще всего угнетение костно-мозгового кроветворения), а также недостаточная эффективность явились основанием для исключения из практики ряда цитостатических препаратов.
Высокой терапевтической эффективностью в сочетании с небольшими дозами кортикостероидов при лечении ГМ обладает проспидин. Существенным достоинством проспидинотерапии, отличающим ее от лечения другими химиопрепаратами, является отсутствие серьезных побочных эффектов. Это связано с тем, что основной мишенью действия проспидина являются не ДНК клеток, а их мембраны. Однако длительное применение препарата приводит к привыканию, в связи с чем эффективность терапии заметно снижается.
Для лечения больных ГМ широко используется ПУВА-терапия, основанная на применении фотосенсибилизаторов в комбинации с УФ-облучением в области А [7, 11]. Учитывая тот факт, что зона воздействия УФА-света находится в пределах эпидермиса и верхней трети дермы, целесообразно применение данного метода в доопухолевых стадиях заболевания. В опухолевой стадии ГМ обычно используют сочетание УФ-облучения с полихимиотерапией или рентгеновским облучением. Для лечения больных ГМ применяется также электронно-лучевая терапия, основанная на облучении быстрыми электронами. Данная методика позволяет воздействовать на опухолевый субстрат в глубоких отделах кожи, что значительно повышает эффективность лечебных мероприятий при ГМ. На ранних стадиях ГМ часто используются ретиноиды (изотретиноин, этретинат, тигазон), действие которых направлено на процессы созревания Т-хелперов [12].
В последние годы большое внимание уделяется разработке иммунокоррегирующих методов лечения ГМ. Иммуномодулирующее воздействие гемосорбции, плазмафереза, лейкофереза, фотофореза при ГМ позволяет сократить разовые и курсовые дозы цитостатиков, что в определенной степени способствует снижению частоты побочных эффектов химиотерапии. Мы изучали влияние тимодепрессина на состояние иммунного статуса у 12 больных ТМ. Препарат вводился ежедневно всем по 2 мл в течение 3 семидневных курсов лечения с недельным перерывом. Изучение иммунного статуса больных ГМ показало, что тимодепрессин сдерживает развитие пула атипичных Т-лимфоцитов, устраняя воспалительные и пролиферативные изменения в эпидермодермальном пространстве пораженных участков кожи. После окончания терапии состояние клинической ремиссии было достигнуто у 5 больных, значительное клиническое улучшение — у 6 пациентов, в течение года состояние клинической ремиссии сохранялось у 4 больных, еще у 4 больных возникли рецидивы ГМ спустя 3–6 мес после лечения. Повторное назначение тимодепрессина во всех случаях позволило купировать патологический процесс.
В терапевтические схемы лечения ГМ нередко включаются гормоны тимуса: Т-активин, тимопоэтин, тимозин, тималин, тимоген и др. Применяется также леакадин, обладающий противоопухолевым и иммуномодулирующим действием. Широко используются при лечении ГМ интерфероны [8, 14]. Они обладают выраженной противоопухолевой активностью, обусловленной не только прямым цитостатическим действием на опухолевые клетки, но и модуляцией механизмов гуморальной регуляции иммунного ответа. Установлено, что препараты данной группы (α-интерферон — виферон, реальдирон, вэллферон; β-интерферон — ребиф 22, бетаферон, лейкинферон; γ-интерферон — имукин) активируют макрофагальную и комплементарную системы организма, нормализуют продукцию провоспалительных цитокинов, воздействуют на экспрессию генов и антигенов главного комплекса гистосовместимости.
Сравнительный анализ терапевтических возможностей различных методов лечения ГМ позволил американской медицинской ассоциации рекомендовать следующую тактику ведения больных ГМ. На ранних стадиях лимфопролиферативного процесса показаны наружное применение кортикостероидов (локоид, полькортолон, фторокорт, целестодерм-в, флуцинар, элоком, адвантан, кутивейт, дермовейт), ПУВА-терапия, локально наносимые цитостатики, радиотерапия быстрыми электронами и мягколучевая рентгенотерапия. При прогрессировании ГМ используется системная терапия в виде комбинации ПУВА-терапии с ретиноидами или рекомбинантным α-интерфероном. При эритродермической форме ГМ рекомендован экстракорпоральный фотофорез в сочетании с α-интерфероном или ретиноидами. Таким образом, анализ литературного материала убедительно показал целесообразность дальнейшего изучения биологической сущности ГМ и разработки более эффективных схем его лечения.
- Гостева И. В. Фотофорез в комплексной терапии Т-клеточных злокачественных лимфом кожи: Автореф. дис. . канд. мед. наук. — 1995. — С. 22.
- Вавилов А. М., Лезвинская Е. М. Иммунокомпетентные структуры кожи и их роль в развитии первичных кожных лимфом//Архив патологии. 1996. — № 6. — С. 7–2.
- Ершов В. И., Бочкарникова О. В., Соколова И. Я. Кожные лимфомы//Актуальные вопросы внутренней медицины и педагогики: Сб. науч. тр. — 2000. — C. 232–240.
- Ламоткин И. А. Типы клинического течения грибовидного микоза// Междунар. мед. журн. — 2001. — № 5. — С. 427–428.
- Кутасевич Я. Ф. Особенности патогенеза, методы ранней диагностики и рациональной терапии грибовидного микоза: Автореф. дис. . докт. мед. наук, 1989. — С. 33.
- Трофимова И. Б. Т-клеточные злокачественные лимфомы кожи: иммунофенотипические особенности и терапия// Автореф. дис. . докт. мед. наук, 1994. — С. 34.
- Самсонов В. А., Вавилов А. М., Васина Н. И. Эффективность фотохимиотерапии в сочетании с лейкинфероном на различных стадиях Т-клеточных злокачественных лимфом кожи: Сб. науч. тр. — Астрахань, 1998. — С. 117–118.
- Самсонов В. А., Чистякова И. А., Аверина Л. В. Гаммаферон в терапии больных грибовидным микозом// Вестник дерматологии и венерологии, 1995. — № 5. — С. 4 — 6.
- Хасан Хамад А., Попова О. Н., Силуянова С. Н., Белушкина Н. Н. Исследование апоптоза лимфоцитов периферической крови больных с Т-клеточной лимфомой кожи и ангиитами кожи// Вопр. биол. мед. и фармац. химии. — 2000. —№ 4. — С. 22 — 25.
- Чиарион В., Бонони А., Форнаса К. Вторая фаза исследования применения интерферона-альфа с ПУВА-терапией у больных Т-клеточной лимфомой кожи// Журнал клинической онкологии. — 2002. — № 15. — С. 2876 — 2880.
- Carretero C. D., Fivenson D. P. A complement and durable response to denileukin diftitoх in a patient with micosis fungoides. J. Acadam Dermatol., 2003; 48, 275 — 276.
- Eichmuller S., Usener D. Tumor-specific antigens in cutaneous T-cell lymphoma. Int. J. Cancer. — 2003; 104. Р. 482 — 487.
- Kim Y., Martines G. Topical nitrogen mutard in management of micosis fungoides. Arch.Dermatol. — 2003; 139. Р. 165 — 173.
- Ferenczi K. Increased CCR4 expression in cutaneous T cell lymphoma. J. Invest Dermatol. 2002; 119; 1405 — 1410.
- Mucher J. Vaccination therapy for cutaneous T-cell lymphoma. Clin Exp. Dermatol. 2002; 27; 602 — 607.
- Rook A., Wysocka M. Citokines and other biologic agents as immunotherapeutics for cutaneous T-cell lymphoma. Adv. Dermatol. 2002; 18; 29 — 43.
Н. Г. Короткий, доктор медицинских наук, профессор
М. В. Уджуху
РГМУ, Москва

Первичные Т-клеточные лимфомы кожи (ПКТКЛ) представляют собой гетерогенную группу лимфопролиферативных заболеваний, характеризующихся клональной пролиферацией Т-лимфоцитов в коже. ПКТКЛ являются самостоятельными клинико-морфологическими формами экстранодальных неходжкинских лимфом и отличаются от нодальных гистологических аналогов характером течения, прогнозом и подходами к терапии. Наиболее распространенной формой ПТКЛ являются грибовидный микоз, частота его встречаемости среди всех ПКТКЛ составляет 50–72%.

Грибовидный микоз в большинстве случаев характеризуется хроническим медленно прогрессирующим течением с чередованием периодов обострения и клинического улучшения. Характер кожных поражений при грибовидном микозе может быть разнообразным и зависит от клинического варианта заболевания и стадии опухолевого процесса.При ранних стадиях заболевания могут наблюдаться разнообразныеэритематозные пятна, уртикароподобные, псориазо- и парапсориазоподобные, экземоподобныекожные элементы. Поздние стадии грибовидного микоза характеризуются появлением опухолевидных образований на коже, нередко с изъязвлениями, экстрадермальными очагами поражения, лейкемизацией опухолевого процесса.
Для правильного выбора терапевтической тактики необходимо руководствоваться принципами терапии грибовидного микоза, сформулированными Американским консорциумом по кожным лимфомам (UnitedStatesCutaneousLymphomaConsortium – USCLC, 2011) в 2011 г.:
1. Т-клеточные лимфомы кожи, в частности грибовидный микоз, отличаются от нодальныхлимфом характером течения заболевания, прогнозом, подходами к терапии;
2. Масса опухоли и скорость прогрессии определяют подходы к лечению;
3. Максимально сохранить собственный иммунный ответ;
4. Использовать иммунотерапию до тех пор, пока возможен контроль над заболеванием. Химиотерапия должна назначаться только тогда, когда исчерпаны другие ресурсы;
5. Всегда должна рассматриваться возможность комбинированного лечения (иммунотерапия + местная терапия);
6. Своевременное применение антибиотиков (колонизация кожи Staphylococcusaureus);
7. Сохранение качества жизни – лечение кожного зуда.
Т-клеточные лимфомы кожи, в частности грибовидный микоз, отличаются от нодальных лимфом характером течения заболевания, прогнозом, подходами к терапии.Поздние стадии грибовидного микоза, проявляющиеся образованием опухолевидных образований, изъязвлений кожи, экстрадермальной локализацией очагов поражения, необходимо отграничить от нодальных лимфом, протекающих с первичным поражением лимфоузлов и метастатическим поражением кожи. Важно помнить, что пациент с грибовидным микозом может обратиться к врачу на любой стадии опухолевого процесса. При поздних стадиях грибовидного микоза одновременно с опухолевыми образованиями, изъязвлениями будут наблюдаться эритематозные пятна и бляшки на коже, характерные для ранних стадий. Вид кожных элементов при метастатическом поражении кожи при нодальных лимфомах будет одинаковым. Тщательной анализ клинической картины и сбор анамнеза, комплексное обследование помогут разграничить первичное и метастатическое поражение кожи, верифицировать диагноз, а значит, выбрать правильную тактику лечения.
Своевременное применение антибиотиков (колонизация кожи Staphylococcusaureus). Нарушение барьерной функции кожи при грибовидном микозе, а также колонизация Staphylococcusaureus, приводит к развитию тяжелых инфекционных процессов. Своевременное назначение антибактериальной терапии уменьшает количество фатальных осложнений.
Сохранение качества жизни – лечение кожного зуда. Большинство пациентов на ранних и/или поздних стадиях заболевания испытывают мучительный кожный зуд. Снижение интенсивности зуда и различных нейропатий (ощущений жжения, боли, стягивания кожи, парестезий) для больных грибовидным микозом имеет важное психоэмоциональное значение. Для уменьшения этих ощущений используются увлажняющие кремы и антигистаминные препараты. При выраженном зуде рекомендовано назначение габапентина – препарата, используемого для лечения нейропатических болей. Кроме того, побочный эффект в виде седации нормализует ночной сон. Несоблюдение вышеизложенных принципов терапии снижает продолжительность и качество жизни пациентов и доставляет им мучительные страдания.
закономерность, чем больше курсов полихимиотерапии проводится, тем быстрее начинает прогрессировать заболевание.Нужно заметить, что на ранних стадиях грибовидного микоза, мы наблюдаем хрупкий баланс между опухолью и иммунитетом: часть появляющихся пятен регрессирует без какой-либо терапии. Не следует спешить назначать системную терапию, а эскалация противоопухолевого воздействия должна быть поэтапной, соответствующей характеру и распространенности кожных элементов. Системную терапию назначают только тогда, когда все виды наружной терапии исчерпаны и/или появились опухолевидные образования на коже и экстрадермальные очаги поражения. Необходимо объяснять пациентам, что не всегда нужно добиваться полного исчезновения проявлений заболевания, наличие косметических дефектов (пятен) не повод к экстренному проведению терапии. Цитостатическая терапия изменяет количество и функциональные характеристики иммунокомпетентных клеток. С каждым новым видом терапии сокращается продолжительность ремиссий.
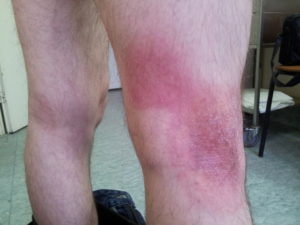
Другой распространенной ошибкой в лечении грибовидного микоза является длительная терапия глюкокортикоидами. Помимо побочных эффектов, таких как стероидный сахарный диабет, синдром Иценко-Кушинга, артериальная гипертензия, мы наблюдаем большее количество тяжелых инфекционных осложнений вследствие колонизации кожи Staphylococcusaureus и снижения количественных и функциональных характеристик иммунной системы. Кроме того, возможность проведения цитостатической терапии у пациентов с развившимися осложнениями после длительной терапии глюкокортикостероидами крайне ограничена. Глюкокортикостероиды могут быть включены в схему лечения коротким курсом продолжительностью 7-10 дней для усиления противоопухолевого эффекта цитостатической терапии и/или уменьшения симптомов воспаления, кожного зуда.
Мало внимания уделяется психоэмоциональному состоянию больных грибовидным микозом. Каждому больному необходимо объяснить характерные особенности заболевания и принципы лечения. Некоторые больные грибовидным микозом не могут смириться с неизлечимым характером заболевания, ходят от врача к врачу, подсознательно пытаясь найти того, кто пообещает вылечить от неприятного недуга.Как правило, обращаются к парамедицинским личностям (шаманы, народные целители и т.д.), прекращая при этом рекомендованную врачом терапию. В некоторых случаях находится малоопытный врач, который назначает полихимиотерапию, тем самым сокращая жизнь больного.
Грибовидный микоз являются редкой формой экстранодальных неходжкинских лимфом. Заболеваемость грибовидным микозом за последние десятилетия растет, значит, будет увеличиваться количество пациентов с этой нозологией.Своевременная верификация диагноза, правильно выбранная тактика лечения, коррекция кожного зуда позволят увеличить продолжительность жизни и обеспечить социальную адаптацию больных.
Грибовидный микоз – это вид онкологического заболевания, поражающего кожу. Несмотря на название, патология никак не связана с грибковой инфекцией. Такое название болезнь получила только из-за схожести симптомов с дерматомикозом. Злокачественная патология встречается очень редко, точные причины ее развития и провоцирующие факторы до сих пор не выяснены.
Что такое грибовидный микоз?
Грибовидный микоз относится к Т-клеточным лимфомам. Это злокачественное заболевание, поражающее кожу. При прогрессировании, грибовидный микоз переходит на лимфатическую систему и может поражать внутренние органы.
Грибовидный микоз относится к лимфомам с низкой степенью злокачественности. Несмотря на всю опасность заболевания, оно развивается медленно. Основный риск при грибовидном микозе кожи – это поражение лимфатических узлов. Тем не менее этому процессу предшествует долгий период развития болезни на эпидермисе. Тяжелые осложнения и прогрессирующее поражение внутренних органов – это последняя стадия болезни.
В патологический процесс вовлекается лимфоидная ткань. Для такого типа лимфомы характерно избыточное разрастание клеток, что и формирует клиническую картину или симптомы грибовидного микоза.
Несколько фактов о заболевании:
- одинаково часто встречается и у женщин, и у мужчин;
- средний возраст пациентов – старше 40 лет;
- точная причина развития болезни неизвестна;
- течение заболевания может растянуться на 5-15 лет.
Грибовидный микоз по МКБ-10 обозначается как C84.0. В международной классификации болезней МКБ-10 грибовидный микоз относится к подгруппе Т-клеточных лимфом.

Грибовидный микоз относится к онкологическим заболеваниям
Причины развития и факторы риска
Точные причины развития грибовидного микоза до сих пор остаются под вопросом. Существует множество теорий, от генетической до инфекционной природы заболевания, однако ни одна из них не получила подтверждения. Грибовидный микоз характеризуется неконтролируемой Т-клеточной пролиферацией, то есть в какой-то момент в организме начинается процесс активного разрастания клеток. Заболевание относится к онкологическим, но точная причина и механизм развития этой формы лимфомы неизвестны.
Среди возможных причин рассматривается вирусная природа развития этого заболевания. Это обусловлено тем, что у больных грибовидным микозом были выявлены специфические изменения в лимфатических узлах, которые похожи на последствия активности ретровирусов типа С.
В пользу генетической теории происхождения этого заболевания свидетельствует особая последовательность генов, определяемая у пациентов с данным заболеванием. Последовательность во многом напоминает так называемый ген рака, но не является им в полной мере, что оставляет еще больше вопросов о природе заболевания.
Хромосомные аномалии могут выступать косвенной причиной развития любых форм рака, включая злокачественную лимфому. При грибовидных микозах наблюдаются специфические хромосомные аномалии и перестройки хромосом, которые можно было бы связать с пролиферацией Т-клеток. В то же время, такие аномалии выявляются и у совершенно здоровых людей.
Аутоиммунная теория развития грибовидного микоза множество раз подвергалась критике, но так и не была опровергнута, впрочем, как и доказана. Существует мнение о том, что аутоиммунные нарушения, провоцирующие пролиферацию Т-лимфоцитов в организме, могут иметь генетическую природу наследования.
Таким образом, точные причины развития неизвестны, поэтому грибовидный микоз с одинаковой вероятностью может быть вызван:
- наличием особого гена или хромосомных аномалий;
- аутоиммунными нарушениями;
- изменениями в работе иммунитета;
- ретровирусами.
К факторам риска можно отнести возраст пациента. Грибовидный микоз встречается только у людей старше 40 лет, независимо от пола и места проживания. Частота встречаемости заболевания не зависит от климатических условий и цвета кожи.

Болезнь поражает людей среднего возраста любой расы и страны
Стадии и симптомы
Грибовидный микоз кожи на фото выглядит схожим с симптомами грибковых дерматомикозов. Патология внешне напоминает крупные пятна бляшечного типа, возвышающиеся над кожей. При этом пораженные участки краснеют, появляется шелушение. Такая симптоматика не позволяет быстро диагностировать кожный рак, поэтому грибовидный микоз кожи может длительное время лечиться неправильно.
Различают три формы болезни – классическая лимфома Алибера-Базена, эритродермический микоз Аллопо-Бенье, лейкемическая форма (синдром Сезари). В подавляющем большинстве случаев речь идет о классической форме заболевания.
Классический грибовидный микоз развивается медленно и проходит в три этапа. Стадии заболевания:
Эритематозная стадия – это самое начало патологического процесса. При этом на коже появляется красная сыпь, которая ошибочно принимается за дерматоз или микоз кожи. Сыпь распространяется пятнами и окрашена в яркий цвет, размеры каждого пятна варьируются от 2 до 200 мм в диаметре. Кожа вокруг высыпаний отекает, появляется сильный зуд. Спустя несколько недель образуется мокнущая сыпь, кожа вокруг нее становится сухой и шелушится. Пятна могут появляться на любых участках тела, но чаще всего болезнь поражает спину, шею, живот, ноги и руки. Нередко первичные симптомы появляются на коленях и внутренней части локтя.
Вторая стадия развития заболевания характеризуется образованием бляшек. Кожа в месте высыпаний меняется, становится более плотной, возвышается над здоровым эпидермисом. Бляшки сильно гиперемированы, по контуру появляется шелушение. Это сопровождается сильным зудом и дискомфортом.
На опухолевой стадии бляшки меняются, на их месте появляются кожные новообразования или наросты. Размеры каждой опухоли могут достигать 20-25 см. На теле пациента может присутствовать сразу несколько таких опухолей. При повреждении новообразований появляются эрозии, которые не заживают. Нередко на месте повреждения начинается некроз тканей. На этой стадии лимфома поражает лимфатическую систему, появляются метастазы. Грибовидный микоз метастазирует во внутренние органы, реже – в костную ткань.

Опухолевая стадия болезни
Самая длительная стадия заболевания – это эритематозная. Сыпь на коже может сохраняться в течение долгих лет. Известны случаи, когда эритематозная форма перетекала в бляшечную за два десятка лет. Длительность бляшечной стадии заболевания значительно короче – не больше 2-3 лет. Затем болезнь продолжает прогрессировать и на коже появляются опухоли. Точно предсказать, как скоро лимфома начнет поражать лимфатические узлы, невозможно.
На каждом этапе грибовидного микоза наблюдаются симптомы, характерные для злокачественных процессов, скрытно протекающих в организме:
- быстрая утомляемость;
- апатия;
- постоянная сонливость;
- снижение аппетита.
На поздних стадиях появляются симптомы интоксикации, может повышаться температура тела. Начиная с бляшечной стадии заболевания, у пациента заметно увеличиваются лимфатические узлы.
Диагностика
Грибовидный микоз – это редкий диагноз, который требует дифференциальной диагностики с другими кожными заболеваниями. Это обусловлено симптомами общего характера, которые характерны для микозов, дерматозов, некоторых форм псориаза и экземы.
На второй стадии отмечаются специфические утолщения эпидермиса и скопление жидкости под бляшками, что позволяет заподозрить грибовидный микоз. Для постановки диагноза необходимо сдать анализ крови. При грибовидном микозе отмечается увеличение количества лейкоцитов и лимфоцитов. Для точного подтверждения диагноза проводится иммунологический анализ. Дополнительные обследования:
- дерматоскопия;
- УЗИ внутренних органов;
- рентген;
- УЗИ новообразований на коже;
- биопсия очагов поражения с дальнейшей гистологией.
После подтверждения диагноза врач назначает лечение. Схема терапии и дальнейший прогноз зависят от стадии заболевания.
Принцип лечения

Даже при раннем диагностировании лечение направлено скорее на сдерживание болезни
Лечить грибовидный микоз предлагается следующими средствами:
- противоопухолевые антибиотики;
- цитостатики;
- кортикостероиды.
Цитостатики сдерживают процесс пролиферации Т-клеток. Их назначают при прогрессировании заболевания. Применение этих лекарств на начальной стадии грибовидного микоза позволяет добиться устойчивой ремиссии. Эти препараты составляют основное направление в лечении злокачественного заболевания.
Кортикостероиды сдерживают увеличение участков поражения и не позволяют им распространиться на здоровую кожу. Также эти препараты уменьшают зуд и дискомфорт. Они применяются в форме мазей и кремов и наносятся на пораженные участки в соответствии с особой схемой лечения, подобранной врачом.
Дополнительно могут применяться препараты для уменьшения симптомов заболевания, включая лекарства от зуда. Хороший результат достигается путем применения фототерапии и рентгенотерапии.
При грибовидном микозе лечение может быть дополнено гормональными препаратами, стероидами, антибиотиками широкого спектра действия. Точная схема терапии зависит от стадии заболевания.
Прогноз
Грибовидный микоз – это редкое заболевание, которое сложно диагностируется и почти не лечится. Патология прогрессирует медленно и характеризуется смазанной симптоматикой, которая часто становится причиной неадекватной терапии.
Прогноз, как правило, неблагоприятный. При своевременной диагностике и правильном лечении удается добиться устойчивой ремиссии на длительный срок и предотвратить развитие метастазирования. В этом случае длительность жизни с грибовидным микозом в среднем может достигать 12-15 лет.
В случае, когда патология выявлена на стадии образования опухолей, вылечить или хотя бы улучшить самочувствие пациента с помощью медикаментозной терапии невозможно. Лечение цитостатиками, облучение и другие методы терапии неэффективны, тяжелая форма болезни заканчивается летально. На третьей стадии развития болезни прогноз зависит от наличия метастазов. При поражении лимфатических узлов и внутренних органов смерть наступает спустя 6-18 месяцев.
Читайте также:


