Микозы волос кожи и ногтей
Микозы – это группа инфекционных заболеваний, вызванных грибками. Наиболее часто встречаются микозы кожи и ее придатков, реже – микозы внутренних органов. Микозы очень распространены, по разным оценкам, только поверхностными микозами страдает от 20 до 35% всего населения планеты.
Причины и факторы риска
Микозы – грибковые поражения, соответственно, вызываются они микроскопическими грибками. Насчитывается около 400 возбудителей микоза. Часть из них относится к условно-патогенным – это означает, что они могут входить в состав нормальной флоры кожных покровов или слизистых оболочек человека, а заболевание вызывают только при определенных условиях, когда снижается общий и местный иммунитет. Таким образом, микоз может вызываться грибком, присутствующим в организме, или же быть следствием заражения патогенным грибком из внешних источников.
Грибковая инфекция распространяется прямым или непрямым путем. Прямой – когда человек контактирует непосредственно с инфекционным агентом, например, с больным человеком или животным, с растениями или почвой (почва – один из главных грибковых резервуаров). О непрямом пути говорят, когда заражение грибами происходит опосредованно – через предметы, с которыми контактировал больной человек или животное.
Микроскопические грибки, в зависимости от способности поражать те или иные организмы, делятся на моно- и полипатогенные:
- монопатогенные – вызывают заболевание только у людей (антропофильные) или только у животных (зоофильные);
- полипатогенные – вызывают заболевание как у людей, так и у животных (зооантропофильные).
Патогенные грибки, вызывающие поражение кожи и ее придатков (ногтевые пластинки, волосы) называют дерматофитами, а вызываемые ими заболевания – дерматомикозами.
К факторам, способствующим развитию микоза, относится все то, что способствует снижению местного и общего иммунитета, в первую очередь это:
- недостаточная гигиена;
- повышенная потливость;
- жаркий влажный климат;
- неудобная, тесная обувь и одежда;
- травмы кожи: микротрещины, потертости, царапины;
- сахарный диабет;
- длительный прием некоторых лекарственных препаратов (антибиотики, сульфаниламиды, иммунодепрессанты, гормональные средства);
- инфекция ВИЧ и другие состояния, приводящие к иммунодефициту.
Формы заболевания
В зависимости от способа инфицирования бывают микозы:
- экзогенные – вызванные внешней инфекцией;
- эндогенные, или оппортунистические – вызванные условно-патогенной грибковой флорой при снижении защитных сил организма.
Микозы также классифицируются на:
- кератомикозы (разноцветный лишай, черная пьедра, белая пьедра);
- дерматомикозы (трихофития, микроспория, эпидермомикоз, рубромикоз, фавус);
- кандидоз (слизистых оболочек, кожных покровов, висцеральный);
- глубокий (системный, висцеральный);
- подкожный, или субкутанный (споротрихоз, мадуромикоз);
- псевдомикозы (эритразма, актиномикоз, нокардиоз).
Дерматомикозы классифицируются следующим образом:
- Эпидермофитии – грибковое поражение эпидермиса (межпальцевых промежутков стоп, кожных складок, ногтей). К ним относятся: руброфития (возбудитель – rubrum), эпидермофития стоп (T. interdigitalis), паховая эпидеромифития (E. floccosum).
- Трихофитии – поражения кожи и ее придатков антропофильными (T. violaceum, T. tonsurans) и зоофильными грибками.
- Микроспории – преимущественно поражают волосы (M. Ferrugineum).
- Фавус – преимущественное поражение кожи и волос (T. schoenleinii).
Стадии заболевания
Микозы, как и все другие инфекционные заболевания, имеют следующие стадии:
- Латентная – период от попадания возбудителя в организм до появления первых симптомов.
- Разгар болезни – период выраженной симптоматики.
- Ремиссия. В благоприятных условиях наступает выздоровление. Многие микозы склонны к хроническому течению, поэтому в неблагоприятных случаях заболевание принимает хронический характер (постоянно присутствуют проявления болезни) или хронический рецидивирующий (периоды обострения сменяются периодами ремиссии).
Поверхностные микозы обычно не представляют угрозы жизни, но их последствием может быть кожный дефект, впрочем, в большинстве случаев обратимый.
Симптомы микоза
Симптоматика грибковых поражений чрезвычайно разнообразна, каждому из грибковых заболеваний свойственны свои признаки.
Возбудитель – грибок Epidermophyton floccusum. Инфицированию больше подвержены мужчины. Грибок поражает преимущественно паховые складки, межъягодичные складки, подмышечные впадины, кожу мошонки и соприкасающуюся с ней кожу внутренней поверхности бедер у мужчин, кожу под молочными железами у женщин. В месте поражения появляются гладкие красные пятна, слегка приподнятые над кожей, эти пятна могут сливаться в крупные очаги. Пятна четко отграничены от здоровой ткани прерывистым валиком, образованным воспалительными элементами – узелками, пузырьками, эрозиями, корками. Воспаление более выражено именно в этих участках, в центре пятна воспалительные элементы отсутствуют, но он постепенно становится коричневым, позже там возникает шелушение, из-за чего центр очага светлеет. В области пятен возникает сильный зуд, иногда жжение.
Микоз стоп может быть вызван несколькими грибковыми возбудителями, чаще всего это дерматофиты Trichophyton rubrum, Trichophyton interdigitale, Epidermophyton floccosum, реже плесневые грибки или дрожжеподобные грибки Candida. Вызываемые ими заболевания имеет сходные проявления. Микоз стоп может протекать в виде микоза кожи стоп или микоза ногтей (онихомикоза), а также их сочетания (см. на фото).
Различают несколько форм микоза стоп.
Форма микоза стоп
Обычно это начальная форма. Характерно шелушение кожи межпальцевых складок (одной или нескольких), возможны поверхностные трещины кожи в этих местах. В целом эта форма проявляется слабо, иногда незаметно для самого пациента.
Характеризуется шелушением кожи межпальцевых промежутков, боковых поверхностей стоп. Чешуйки отмершей кожи мелкие.
На сводах стоп появляются красновато-синюшные лихенизированные бляшки и сухие плоские папулы, высыпания четко отграничены от окружающей кожи, покрыты несколькими плотными слоями отмершего эпидермиса.
Имеются признаки как сквамозной, так и гиперкератотической формы.
Напоминает опрелость, возникающую в межпальцевых складках. Пораженная кожа выглядит воспаленной, красной, отечной и мокнущей, появляются трещины, эрозии, участки мацерации. Пациенты отмечают зуд и жжение в области поражения.
Характеризуется появлением обильных высыпаний на сводах стоп, в межпальцевых промежутках, на пальцах. Высыпания представляют собой мелкие пузырьки с плотными стенками. Они сливаются с образованием многокамерных пузырей, которые, вскрываясь, образуют влажные эрозии.
Участок воспаления может захватывать кожу не только стоп, но и голеней, кожа становится отечной, на ней появляются многочисленные пузырьки с серозным или серозно-гнойным содержимым, после вскрытия которых возникают эрозии. Местное воспаление сопровождается общими симптомами: повышение температуры до фебрильных значений (38 °С и выше), ухудшение самочувствия. Воспаляются пахово-бедренные лимфатические узлы с двух сторон.
Поражаются ногти – один или несколько, в зависимости от места поражения ногтевой пластины онихомикоз может быть дистальным, латеральным, проксимальным, тотальным. Меняется окраска ногтя, ногтевая пластина теряет прозрачность, утолщается, позже обламывается или крошится.
Возбудитель – грибок Trichophyton schoenleinii. Чаще страдают ослабленные дети. Устаревшее название заболевания – парша. Может возникать на волосистой части головы (чаще), гладкой коже, ногтях. Фавус волосистой части головы обычно протекает в скутулярной форме. Скутулы – желтоватые сухие корки блюдцеобразной формы. Вначале они небольшие, позже приобретают размер горошины. В центре скутулы – тусклые волосы, потерявшие эластичность, которые легко выпадают. Скутулы, увеличиваясь в размере, сливаются, образуя наслоения. Под скутулой обнаруживается воспаленная кожа, а после отхождения скутулы образуется атрофический рубец. Пораженная кожа издает специфический запах, который описывается как амбарный или мышиный. Ближайшие к очагам лимфатические узлы воспалены и увеличены.
Помимо скутулярной, фавус может протекать в эритематозно-сквамозной или герпетической (везикулярной) форме.
Скутулярная форма фавуса гладкой кожи характеризуется появлением на коже розовых пятен, на которых образуются скутулы, в центре – пушковые волосы. Эритематозно-сквамозная форма протекает без скутул, вместо них образуются лишь розовые пятна с шелушением возле фолликулов пушковых волос. При герпетической, или везикулярной форме формируются группы мелких пузырьков (везикул), напоминающих герпетические высыпания. После фавуса гладкой кожи атрофических рубцов не образуется.
Фавус ногтей в основном затрагивает пальцы рук. Пораженная ногтевая пластинка приобретает желтый цвет, теряет прозрачность, утолщается, становится неровной, ломкой в области свободного края.
Диагностика
Диагноз предполагается на основании осмотра врачом-дерматологом. Для его подтверждения и определения возбудителя прибегают в основном к лабораторной диагностике. Аппаратное обследование представлено осмотром в лучах лампы Вуда (люминесцентная диагностика). Этот метод основан на том, что некоторые паразитические грибки, а точнее, выделяемые ими вещества, демонстрируют флуоресцентное свечение в ультрафиолетовом свете. Например, волосы, пораженные микроспорией, в лучах лампы Вуда дают изумрудное свечение.
Исследуемый материал: соскобы с кожи и пораженных ногтевых пластин, отошедшие чешуйки кожи, кусочки ногтей, пораженные волосы, гной, кровь, мокрота, ликвор, желудочный сок, кал и т. д., в зависимости от вида заболевания.
Применяются следующие методы:
- микроскопия – исследование предварительно обработанного материала под микроскопом, позволяет обнаружить клетки, споры, мицелий грибков;
- микологический метод – посев на питательные среды, позволяющий идентифицировать возбудитель и определить его чувствительность к антимикотическим препаратам;
- серодиагностика – определение возбудителя путем выявления антител в сыворотке методами ИФА (иммуноферментный анализ), РИФ (реакция иммунофлуоресценции), РСК (реакция связывания комплемента), РА (реакция агглютинации), РНГА (реакция непрямой гемагглютинации), иммуноблотинга;
- аллергодиагностика – определение сенсибилизированности организма к тому или иному грибковому возбудителю путем проведения аллергопроб или in vitro;
- гистологический анализ – выявление возбудителя в тканях, полученных с помощью биопсии;
- генная диагностика – выявление в исследуемом материале фрагментов грибковой ДНК с помощью ПЦР (полимеразно-цепной реакции). Позволяет идентифицировать более 40 видов грибков.
Лечение микозов
Лечение микозов может быть местным (наружными препаратами), системным (препараты принимаются внутрь) или комплексным. В большинстве случаев достаточно местной обработки очагов, в тяжелых случаях, а также при висцеральных формах микоза назначается системная или комплексная терапия.
Системное лечение микозов заключается в курсовом приеме внутрь антимикотических препаратов разных групп, так называемых противогрибковых антибиотиков, например, Гризеофульвина, Ламизила, Нистатина, Леворина, Декамина и др. В тяжелых случаях антимикотические системные препараты могут вводиться парентерально (внутривенно и внутримышечно).
Кроме антимикотиков, могут назначаться витаминные препараты, гипосенсибилизирующие (антигистаминные) средства, биогенные стимуляторы.
Местное лечение заключается в обработке поверхностно расположенных очагов. Применяются следующие группы наружных препаратов:
- противогрибковые мази, кремы, спреи (Клотримазол, Микосептин, Ламизил, Тербинафин);
- антисептические и дезинфицирующие (ихтиоловая мазь, салициловая мазь, йодная настойка, раствор резорцина, раствор нитрата серебра, раствор буры в глицерине).
Лечение микозов может проводиться длительно, в течение нескольких месяцев.
Возможные осложнения и последствия
Поверхностные микозы обычно не представляют угрозы жизни, но их последствием может быть кожный дефект, впрочем, в большинстве случаев обратимый. Последствием глубоких системных микозов, особенно с учетом того, что развиваются они обычно у иммунокомпрометированных лиц, может быть летальный исход.
Прогноз
Прогноз обычно благоприятный. Большинство микозов полностью излечимы. Прогноз осторожный у пациентов с висцеральными формами микоза и тяжелой сопутствующей патологией.
Профилактика
Профилактика заключается в тщательном соблюдении гигиенических правил, особенно это касается мест общего пользования с повышенной влажностью (бассейны, бани, душевые при тренажерных залах и т. п.). Необходимо иметь индивидуальные предметы обихода, никогда не надевать чужую обувь.
К профилактическим мерам также относятся все те, которые направлены на укрепление защитных сил организма.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Микоз – это общее название для заболеваний, которые провоцируются паразитическими грибами. Принято различать грибковые поражения кожных покровов и ногтей (дерматомикоз), волос, слизистых оболочек и микоз внутренних органов.
Возбудителями инфекции являются нитчатые грибы, которые передаются либо при контакте с больным человеком, либо при взаимодействии с предметами, обсемененными спорами грибов. Иногда грибковые болезни провоцирует сапрофитная микрофлора, которая проявляет свои патогенные свойства при ухудшении иммунных сил организма. Тяжесть и характер течения болезни зависит от микотического организма, которым был инфицирован человек, а также от места поражения.
Принято различать три вида поверхностных микозов кожи: дерматомикоз, кератомикоз и кандидоз. Глубокие грибковые поражения – это оппортунистические системные микоз и подкожные грибковые инфекции, такие как споротрихоз, мицетома и хромобластикомикоз.
Именно поверхностные микотические инфекции кожи имеют тенденцию к повсеместному распространению и увеличению числа больных. ВОЗ указывает на то, что каждый 5 житель Земли имеет то или иное грибковое поражение, при этом лидирующие позиции занимает грибок стоп и крупных складок.
Симптомы микоза
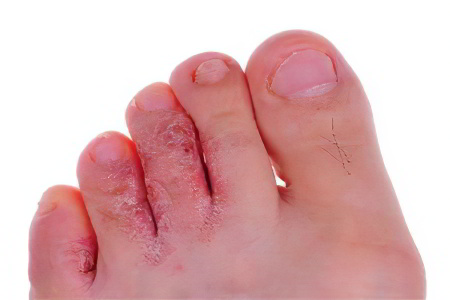
Симптомы микоза разнообразны и зависят от типа возбудителя инфекции и части тела, которая подверглась поражению.
Так как наиболее распространенными видами микотического поражения являются дерматомикоз, кандидозы и кератомикоз, то стоит остановиться на их клинических проявлениях:
При эпидермофитии стоп наблюдается шелушение как выраженное, так и незначительное. Оно сопровождается сильным, либо слабым зудом. Возможно появление сыпи между пальцами и по бокам стопы, а также образование наполненных жидким содержимым пузырьков. В пожилом возрасте и при наличии сопутствующих болезней нередко наблюдается присоединение бактериальной инфекции.
При паховой эпидермофитии на коже в районе паха возникают кольцевидные высыпания красного цвета. Иногда в этих местах появляются мелкие пузырьки, которые не только зудят, но и болят. Заболевание имеет частые рецидивы и поражает преимущественно мужчин.
При дерматомикозе волосистой части головы появляется красная зудящая сыпь, которая сопровождается шелушением. Параллельно на пораженных участках могут выпадать волосы.
При онихомикозе происходит постепенная деформация ногтевой пластины с ее последующей атрофией при условии отсутствия лечения. Симптомами являются: утолщение ногтя, изменение его цвета, расслоение, крошение.
Если дерматомикоз поражает гладкую кожу, то на участках, подвергшихся инфицированию появляется розовая, либо красная сыпь. Иногда сыпь сливается в пятна, которые имеют светлый участок в центре.
Разноцветный или отрубевидный лишай сопровождается возникновением шелушащихся пятен розовато-коричневого оттенка. Преимущественное место локализации – шея, грудь, спина и плечи. По мере роста, очаги поражения сливаются. В результате невозможности пропускать ультрафиолет, пятна сильно выделяются на фоне здоровых участков кожи.
При актиномикозе кожные покровы и ткани становятся инфильтрированными, плотными на ощупь. По краям инфильтрата, который имеет тенденцию к периферическому росту, происходит грануляция.
При эритразме преимущественно на коже крупных складок образуются светло-коричневые пятна, имеющие более темный или более светлый оттенок. Поверхность зоны поражения гладкая, на ней заметны мельчайшие отрубевидные чешуйки.
При кандидозе кожных покровов у больных могут появляться кандидозные заеды – пораженные участки кожи в уголках рта. На их поверхности образуется налет, под которым находится гиперемированная и эрозированная кожа.
Кандидоз кожи также может формироваться в складках у тучных людей, либо у детей при несоблюдении правил личной гигиены. Пораженные зоны имеют красный цвет, сверху покрыты белым налетом, возможно периферическая отслойка эпидермиса. Поверхностный микоз слизистых оболочек, кожных покровов, ногтевых валиков и ногтевых пластин – это болезни кожи.
Кандидоз слизистой оболочки рта поражает язык, внутреннюю поверхность щек, десен и неба. При этом они краснеют, на поверхности слизистой оболочки рта формируются множественные, либо единичные белые налеты, которые при слиянии образуют пленки. Больной испытывает жжение и боль во время приема пищи.
Кандидозный вульвовагинит характеризуется покраснением слизистой оболочки гениталий, образованием пузырьков, которые после вскрытия оставляют эрозии с пленкой наверху. Женщину беспокоят творожистые выделения, которые усиливают ощущение зуда.
Кандидоз внутренних органов – это серьезное заболевание, которое, как правило, возникает на фоне иных болезней. Чаще всего встречается кандидоз кишечника, легких, мочеполовых органов. Не исключен грибковый сепсис.
Что касается оппортунистических микозов, то они не поражают здоровых лиц и возникают у больных с тяжелыми иммунобиологическими нарушениями. К таким болезням относятся: бластомикоз, гистоплазмоз, паракокцидиоодомикоз, криптококкоз, аспергиллез, мукороз.
Такие подкожные грибковые инфекции, как споротрихоз, мицетома и хромомикоз поражают подкожные ткани и сам эпидермис. Характеризуются образованием безболезненной пустулы, папулы или узелка, которые имеют тенденцию к быстрому росту. Впоследствии образование изъязвляется с вовлечением в процесс лимфатических сосудов.
Причины микоза

Чаще всего причинами микоза является инфицирование тем или иным грибковым организмом. Однако, возможно развитие заболевания в результате разрастания собственной условно-патогенной флоры, которая всегда в норме существует в организме, на коже, в слизистых оболочках и пр.
Чем большему количеству факторов-провокаторов подвергается человек, тем выше риск развития у него микотической инфекции:
Любые иммунодефицитные состояния. Они могут быть спровоцированы ВИЧ-инфекцией, приемом лекарственных препаратов (антибиотиков, кортикостероидов, цитостатиков), нерациональное использование местных антисептиков (любых мазей, пастилок, спреев и пр.). В итоге нарушается нормальная микрофлора, а значит иммунный ответ кожных покровов, слизистых оболочек, ногтей и развивается грибковая инфекция.
Эндокринные заболевания, среди которых наибольшую опасность представляет сахарный диабет. Кроме самого риска развития заболевания, при сахарном диабете увеличивается риск возникновения осложнений микотической инфекции. В этом плане также опасны: гипотиреоз, гипертиреоз, опухоли надпочечников, ожирение, тиреоидит, гиперкортицизм.
Гормональные нарушения в организме, которые могут быть вызваны как болезнью, так и возрастными изменениями.
Возраст человека. Известно, что риск развития грибковой инфекции увеличивается с возрастом и особенно высок после 60 лет.
Любые микротравмы слизистых оболочек, кожных покровов. Любая рана является входными воротами для инфекции, в том числе и микотической природы. В этом случае место поражения будет зависеть от места травмы, например, травмирование уха ватной палочкой часто приводит к отомикозу, травмирование ногтя маникюрными принадлежностями – к онихомикозу.
Наличие любого нелеченного дополнительного источника инфекции в организме. Это могут быть кариозные зубы, хронический тонзиллит, заболевания органов ЖКТ, печени, крови, почек, легких и пр. Любая болезнь оказывает негативное влияние на состояние иммунной системы и приводит к увеличению риска грибкового поражения.
Негативное влияние факторов окружающей среды. Сюда можно отнести чрезмерную запыленность и загазованность воздуха, производственные вредности (например, работникам саун и бань в большей степени грозит онихомикоз и дерматофития стоп, а укладчикам асфальта и ремонтникам – фарингомикоз), приверженность вредным привычкам, проживание в климатических зонах с повышенной температурой и влажностью.
Наличие в семье человека с грибковой инфекцией существенно повышает риски внутрисемейного заражения.
Микоз кожи стоп
Микоз кожи стоп – одно из наиболее распространенных заболеваний грибковой этиологии. Встречается он повсеместно. Данные, предоставленные различными учеными свидетельствуют в пользу того, что до 70% населения Земли знакомо с этой патологией. Говоря о микозе стоп следует понимать, что этот термин в большинстве случаев указывает на поражение грибами-дерматомицетами подошвы нижней конечности и ее межпальцевых промежутков, хотя болезнь может быть спровоцирована плесневыми и дрожжеподобными грибами.
Принято выделять несколько форм микозов кожи стоп, среди которых:
Интертригинозная (с преимущественным поражением межпальцевых складок), которая сопровождается жжением и зудом, а также трещинами и эритемой вовлеченных в патологический процесс участков;
Сквамозно-гиперкератотическая (с развитием эритемы на подошве стопы), которая сопровождается шелушением, вплоть до появления глубоких трещин на фоне слабого зуда;
Дисгидротическая , при которой высыпания болезненные, зудящие, склонные к сливанию и образованию пузырей с последующим формированием эрозий;
Стертая , при которой клинические проявления заболевания минимальны.
Микоз ногтей на ногах и руках
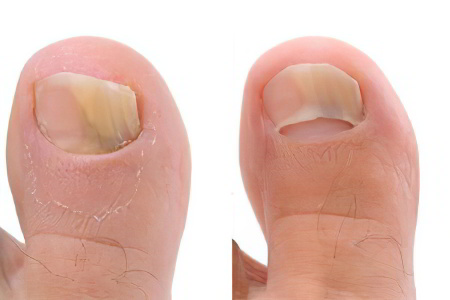
Микотические поражения ногтей на ногах и на руках затрагивают 30% людей в возрасте после 40 лет. Причем чем старше становится человек, тем выше риск развития у него инфекции и после 70 лет от онихомикоза страдают 50% пожилых людей.
Существует три основных клинических признака, указывающих на развитие болезни:
Изменение цвета ногтевой пластины;
Утолщение ногтевой пластины;
Крошение и полное разрушение ногтя.
Чаще всего отечественные дерматологи в своей практике пользуются четырьмя формами, характеризующими развитие заболевания: дистально-латеральная, поверхностная белая, проксимальная подногтевая и тотальная дистрофическая форма поражения ногтевой пластины.
Диагностика микоза
Диагностика и лечение грибковых инфекций находится в компетенции врачей-дерматологов и микологов. Для постановки диагноза потребуется проведение лабораторных исследований, материалом для которых служат различные субстраты. Это могут быть чешуйки кожи, кровь, фекалии, мокрота, ногти, волосы. Полученный материал обрабатывается специальными реактивами и изучаются под микроскопом.
Для определения типа возбудителя микотической инфекции используют культуральные методики, для чего осемененные материалы помещают в различные питательные среды.
Для определения некоторых типов дерматомикозов применяются специальные приборы, например, лампа Вуда.
Параллельно врач выясняет причину, приведшую к заражению – осуществляется забор крови на ВИЧ, на сахар, на предмет выявления ЗППП и пр.
Лечение микоза
Современная медицина располагает полным набором эффективных средств, способных избавить человека от микоза. Это препараты как местного, так и общего действия. Курс лечения должен быть подобран исключительно врачом, исходя из индивидуальных особенностей больного, из клинических проявлений патологии, из области поражения – тканей, органов, слизистых оболочек и пр.
Важно учитывать следующие критерии:
Величина площади пораженного участка;
Продолжительность заболевания во времени;
Характер вызванных болезнью патологических изменений;
Наличие сопутствующей патологии.
Современные препараты способны не только эффективно и быстро приостанавливать прогрессирование болезни, но и разрушать сам микотический микроорганизм. Лекарственные средства имеют тенденцию к накоплению и сохранению в тканях на продолжительный срок. Это значительно сокращает терапевтический курс.
Кроме того, популярной является пульс-терапия, когда полное выздоровление наступает за 4 месяца (это касается грибка ногтей). Однако, лечение должно быть комплексным с применением местных препаратов и приемом таблеток перорально.
Важно принять во внимание, что как системные, так и местные антимикотики не являются безобидными лекарственными средствами. Они обладают множеством противопоказаний и побочных эффектов. Чтобы минимизировать риск их возникновения необходимо контролировать эффект терапии и принимать ее по определенной схеме. Самостоятельная диагностика болезни и самостоятельное назначение лекарственных средств часто приводит к развитию резистентности грибковых агентов и к отсутствию эффекта от терапии. Поэтому чтобы недопустить прогрессирования болезни, следует обращаться за профессиональной помощью.
Избавиться от микоза ногтей можно с помощью лазеротерапии. Суть процедуры сводится к тому, что инфракрасное излучение лазера проникает вглубь ногтевой пластины и нагревает грибные споры. Глубина проникновения луча – 7 мм, именно на этом расстоянии залегают микотические споры.
Что касается продолжительности воздействия, то она зависит от количества пораженных ногтевых пластин и от типа аппарата, используемого для лечения. Перерыв между процедурами должен составлять от одной недели до 30 дней, количество обработок может варьироваться от 3 до 10. Как правило, эффект от подобной терапии можно увидеть уже с первого раза, однако лечение должно продолжаться до тех пор, пока больная ногтевая пластина полностью не сойдет.
Эта безболезненная и непродолжительная во времени процедура способствует уничтожению грибка ногтей и болезнетворных бактерий. Нет необходимости в реабилитационном периоде, а также процедура лечения лазером не дает побочных эффектов. Однако, не исключен риск рецидива заболевания, поэтому целесообразно сочетать использование лазеротерапии и медикаментозных средств лечения. Как самостоятельный метод лечение лазером назначают лишь при наличии серьезных противопоказаний к системной или местной терапии.

Когда микотическое поражение было вовремя диагностировано и не вызвало серьезных осложнений или деформаций, для лечения болезни можно воспользоваться местной терапией. В этом случае врач может рекомендовать наносить на ноготь лак или раствор, обладающий противогрибковой активностью.
Сыворотка для ногтей Микозан в наборе с которой идут пилочки для снятия поврежденного ногтя. Цена на такой препарат варьируется в пределах от 530 до 600 рублей.
Лак Батрафен, который может стоить до 1600 рублей. Этот лак нужно наносить по правильной схеме: первые 30 дней – через 1 день, последующие 30 дней - 2 раза в 7 дней, третьи 30 дней – 1 раз в 7 дней. Раз в неделю Батрафен наносится до того момента, пока больной ноготь полностью не сойдет.
Лак Лоцерил, способствующий разрушению клеточной мембраны микотического микроорганизма. Курс терапии может варьироваться от полугода до года. При этом средство необходимо наносить на больной ноготь не менее 2 раз в 7 дней. Цена на Лоцерил может достигать 2200 рублей.
Лак Офломил, стоимость которого составляет 800 рублей.
Лак Циклопироксоламин по цене до 1400 рублей.
Терапия с использованием лаков не может быть краткосрочной и не допускает перерыва в лечении. Чтобы улучшить эстетический внешний вид ногтей, поверх антимикотического лака можно наносить лак маникюрный.
В продаже имеются средства, которые позволяют безболезненно избавиться от ногтевой пластины, пораженной грибковыми микроорганизмами. Например, препарат Ногтевит. С его помощью можно избежать хирургического удаления ногтя. Цена на Ногтевит невысока и составляет в среднем 120 рублей.
В составе средства можно обнаружить пропиленгликоль, стеариновую кислоту, триэтаноламин, мочевину и масло чайного дерева. Благодаря этим компонентам удается снять поврежденный ноготь, недопустить инфицирования и отрастить здоровую ногтевую пластину.
Прежде чем нанести Ногтевит, ногти следует тщательно распарить в воде с содой. На 1 литр жидкости достаточной одной чайной ложки соды и жидкого мыла. После чего ноги высушиваются и место вокруг ногтя фиксируется лейкопластырем. На саму ногтевую пластину наносят Ногтевит, при этом важно следить, чтобы не захватить здоровую ткань. После нанесения пластырем закрывается и сам ноготь, и фаланга пальца. По прошествии 4 дней пластырь убирают, ноготь вновь распаривают и снимают с использованием педикюрных принадлежностей. Если полностью роговой слой соскоблить не удалось, то процедуру необходимо выполнить еще раз.
Также можно воспользоваться аналогичным по эффективности препаратом Ногтицимин. Его цена в среднем составляет 120 рублей.
Когда течение болезни стремительное, а также при запущенной форме заболевания следует проводить терапию с помощью системных антимикотических препаратов. Выбор таблеток достаточно широк, подобрать оптимальное лекарственное средство может только доктор.
Наиболее популярными антимикотическими препаратами для приема внутрь, являются:
Читайте также:


