Методические рекомендации дерматофитиях и фавусе
УТВЕРЖДАЮ
Начальник
Главного санитарно -
эпидемиологического управления
Минздрава СССР
М.И.НАРКЕВИЧ
25 ноября 1991 г. N 15-6/37
УТВЕРЖДАЮ
Зам. начальника Управления
здравоохранения и
социальных программ
Минздрава СССР
Г.Г.ВОЛОКИН
25 ноября 1991 г.
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
ОРГАНИЗАЦИЯ И ПРОВЕДЕНИЕ ПРОТИВОЭПИДЕМИЧЕСКИХ
И ДЕЗИНФЕКЦИОННЫХ МЕРОПРИЯТИЙ ПРИ
ДЕРМАТОФИТИЯХ И ФАВУСЕ
1. Общие положения
Дерматофитии - заболевания, вызываемые микроскопическими грибами - дерматофитами.
К зоонозным дерматофитиям относятся микроспория и трихофития.
Возбудителями микроспории являются зоофильный гриб - Microsporum canis и антропофильный гриб - Microsporum ferrugineum.
Трихофитию вызывают антропофилы - Trichophyton violaceum, Trichophyton Tonsurans и зоофилы - Trichophyton verrucosum, Trichophyton mentagrophytes var. gypseum.
Фавус (паршу) вызывает антропофил - Trichophyton Schonleini.
В настоящее время наряду со снижением заболеваемости населения дерматофитиями, обусловленными антропофильными грибами, регистрацией единичных случаев фавуса, отмечается рост заболеваемости зоонозными дерматофитиями.
Источниками заражения зоонозной микроспорией являются в основном кошки, собаки. Возможно заражение от больного человека. Основными источниками инфицирования зоонозной трихофитией является крупный рогатый скот, особенно молодняк; мышевидные грызуны и другие животные. Больной трихофитией человек служит также источником заражения.
Основной путь распространения зоонозных дерматофитий контактно - бытовой (прямой и непрямой контакт), то есть заражение происходит непосредственно от больного (животные, человек) или через инфицированные грибами предметы. Ведущими факторами передачи грибковой инфекции в домашних условиях являются: постельное белье, полотенца, одежда, головные уборы, предметы туалета (мочалки, расчески, гребни), игрушки, книги, ковры, мягкая мебель, уборочный инвентарь, подстилка для животных и предметы ухода за ними; в подъездах домов, на территориях дворов - засыпной материал чердаков, пыль лестничных клеток, площадок мусоросборников, песок детских песочниц; вода мелких водоемов; в парикмахерских - машинки для стрижки волос, расчески, бигуди, кисти для бритья, пеньюары; в детских учреждениях - постельное белье, полотенца, игрушки, книги, предметы ухода за животными зооуголков; в вивариях, на фермах - спецодежда, предметы ухода за животными, корма, подстилка.
В патологическом материале дерматофиты выживают и способны сохранять патогенность от 1,5 до 10 лет. Они устойчивы к воздействию многих неблагоприятных факторов биологической, физической и химической природы. Поэтому для борьбы с зоонозными дерматофитиями человека чрезвычайно важны не только раннее выявление больных, их изоляция и рациональное лечение, но и проведение комплекса санитарно - противоэпидемических мероприятий, в том числе дезинфекции предметов, имеющих эпидемиологическое значение.
Успех профилактических мероприятий по ликвидации грибковых инфекций возможен только при координированной деятельности лечебно - профилактических, санитарно - профилактических, ветеринарных и коммунальных учреждений.
2. Выявление, регистрация и учет грибковых заболеваний
2.1 Выявление больных грибковыми заболеваниями проводится медицинским персоналом кожвендиспансеров, лечебно - профилактических и детских дошкольных учреждений, общеобразовательных школ, школ - интернатов, сельской медицинской сети и др.
2.2. На каждого больного заполняется карта грибкового заболевания (ф. 089/у) и "Извещение о больном с впервые в жизни установленным диагнозом" (уч. ф. 281) (2 экземпляра). Извещение высылается в трехдневный срок в районный (городской, областной) КВД (1-й экз.) и в СЭС по месту жительства больного в течение 24 часов с момента установления диагноза (2-й экз.).
2.3. Регистрацию, учет и анализ заболеваемости населения дерматофитиями проводит кожно - венерологический диспансер.
3. Функции и обязанности лечебно - профилактических и
санитарно - профилактических учреждений
3.1 Кожвендиспансер осуществляет следующие мероприятия:
- выявляет и обеспечивает осмотр контактных лиц, источник заражения (наличие животных дома, на производстве, в личном хозяйстве, у соседей по квартире, на отдыхе в сельской местности; контакт с безнадзорными животными в подъезде, на территории двора, детских учреждений), выдает направление в районную ветеринарную лечебницу (пункт) для осмотра, лечения и уничтожения больных животных;
- информирует своевременно о всех случаях заражения людей зоонозными дерматофитиями органы ветеринарной службы для принятия ими неотложных мер, обеспечивающих оздоровление и стойкое благополучие животноводства общественного и частного секторов по грибковым заболеваниям;
- принимает меры к своевременной и полной госпитализации в специализированное ЛПУ или отделение больных дерматофитиями, имеющих поражения волосистой части головы или множественные очаги на коже, в первую очередь из закрытых детских коллективов (интернаты, детские дома), многодетных семей, общежитий; на период сезонного подъема заболеваемости дает предложения о перепрофилировании коек;
- обеспечивает руководство и методическую помощь работникам ЛПУ в проведении плановых профилактических осмотров, осуществляемых работниками общемедицинской сети ежеквартально в дошкольных детских и закрытых школьных учреждениях и дважды в год в школах; не реже двух раз в год УД осуществляет контроль за правильностью и качеством проведения профилактических осмотров;
- проводит санитарно - просветительную работу с больными, посетителями и другими контингентами (школьники, дети ДДУ; сельское население, работники вивариев);
- осуществляет своевременную культуральную диагностику дерматофитий и лечение больных.
3.2. Санэпидстанция проводит следующие мероприятия:
- эпидемиологическое обследование в очагах (выясняет условия проживания больного, число контактных лиц, наличие домашних животных, санитарное состояние территории), оперативно информирует органы коммунальной службы о необходимости выезда и отлова бесхозных животных, сообщает в жилищно - эксплуатационные участки и в отделения коммунальной гигиены СЭС о неблагополучном состоянии территорий;
- контролирует своевременность госпитализации больного из очага дерматофитии, полноту охвата медицинскими осмотрами контактных лиц, обязательный осмотр домашних животных ветеринарным врачом;
- дает рекомендации по соблюдению эпидрежима в домашних условиях, детских коллективах, общежитиях, домах престарелых и др.;
- контролирует своевременность проведения и полноту охвата профилактическими осмотрами детей в школах, дошкольных учреждениях, а также работников детских и коммунальных учреждений;
- систематически контролирует санитарное состояние бань, прачечных, парикмахерских, санпропускников;
- осуществляет контроль за санитарным состоянием молочно - товарных ферм, животноводческих комплексов в отношении обеспеченности животноводов спецодеждой, дезинфицирующими средствами;
- проводит санитарно - просветительную работу по профилактике дерматофитий.
3.3. Дезотделы (отделения) санэпидстанций и дезинфекционные станции осуществляют:
- заключительную дезинфекцию во всех очагах микроспории, трихофитии, фавуса;
- контроль за выполнением текущей дезинфекции в КВД и ЛПУ этого профиля, детских учреждениях, а также контроль за режимом стерилизации инструментария, перевязочного материала, резиновых изделий и т.д.;
- выборочный контроль за организацией текущей дезинфекции в квартирных очагах;
- мероприятия по уничтожению грызунов в очагах зоонозной трихофитии, обусловленной Trichophyton mentagrophytes.
4. Организация и проведение дезинфекционных
мероприятий при микроспории, трихофитии и фавусе
Дезинфекционные мероприятия проводятся в местах выявления и лечения больного перечисленными инфекциями в очагах заболевания на дому, детских учреждениях (ДДУ, школы, интернаты, санатории и др.), в микологических комплексах, зверо- и молочно - товарных фермах, вивариях.
4.1. Дезинфекционные и другие профилактические
мероприятия в очагах микроспории,
трихофитии и фавуса на дому
В каждом случае лечения больного дерматофитией на дому врач - дерматолог, установивший диагноз, назначает лечение и одновременно организует первичные противоэпидемические мероприятия, инструктирует больного или члена семьи, ухаживающего за больным, о правилах содержания и мерах предупреждения заражения окружающих.
Во всех очагах при повторных посещениях больного (по указанию лечащего врача) медицинская сестра обучает члена семьи, ухаживающего за больным, приемам дезинфекции, приготовлению растворов дезинфицирующих средств, проверяет полноту и качество проведения текущей дезинфекции, обеспечивает дезинфектантами для проведения текущей дезинфекции в очагах дерматофитий (или население приобретает дезинфектанты через торговую сеть).
Отделы очаговой дезинфекции ГДС (дезотделы СЭС) выборочно по эпидпоказаниям контролируют правильность выполнения текущей дезинфекции. Результаты регистрируют в контрольном листе организации и проведения текущей дезинфекции в очаге.
Мероприятия в квартирном очаге по предупреждению рассеивания инфекции включают:
- выделение больному отдельной комнаты или отгороженной части ее, исключение контакта с детьми, ограничение числа предметов, с которыми больной может соприкасаться, соблюдение правил личной гигиены;
- выделение больному постели, предметов ухода, личного полотенца;
- отдельное от белья членов семьи хранение и сбор грязного белья больного (сдавать белье в коммунальную прачечную запрещено);
- при поражении волосистой части головы необходимо ношение белой, плотно прилегающей к голове шапочки или косынки из легко стирающейся ткани, закрывающей всю волосистую часть;
- соблюдение лицом, ухаживающим за больным, правил личной гигиены (работать в халатах, косынках); после ухода за больным и после уборки помещения тщательно мыть руки с мылом, избегая соприкосновения своих вещей с инфицированными предметами.
Текущая дезинфекция проводится до госпитализации или до выздоровления больного.
В комнате, где живет больной, ежедневно проводят влажную уборку с применением моющих средств, используя отдельный уборочный инвентарь. На время болезни ковры из комнаты убирают. Мягкую мебель чистят щеткой или пылесосом. По окончании уборки ветошь, щетки, пылесборник пылесоса замачивают в дезинфицирующем растворе.
Обеззараживание нательного и постельного белья, полотенец, чулок, носков и пр. проводят кипячением или погружением в один из дезинфицирующих растворов. Использованный перевязочный материал сжигается или утилизируется после дезинфекции в растворах.
Верхнюю одежду, чехлы с мебели, постельные принадлежности чистят увлажненной щеткой или пылесосом с последующей дезинфекцией щетки и матерчатого пылесборника в дезрастворах, а одежды и других объектов - с последующим пятикратным проглаживанием горячим утюгом.
Дезинфекцию предметов ухода за животными проводят с использованием дезинфицирующих растворов. Подстилка животного сжигается.
В очагах зоонозной трихофитии, обусловленной Trichophyton mentagrophytes, силами дезстанций (дезотделов СЭС) проводится дератизация.
4.2. Дезинфекционные и другие профилактические
мероприятия в микологических кабинетах и отделениях ЛПУ
В микологических кабинетах поликлиник, КВД, микологических отделениях больницы и специализированных ЛПУ постоянно проводятся текущая дезинфекция и комплекс других противоэпидемических мероприятий по предупреждению заражения дерматофитиями.
При приеме микологических больных в поликлиниках и КВД для них выделяются отдельные вешалки в гардеробе и изолированное помещение для ожидания приема.
Прием больных в микологических кабинетах проводится с применением подкладной клеенки или вощаной бумаги;
клеенка после использования обрабатывается погружением в дезинфицирующий раствор, бумага разового пользования сжигается.
При взятии патологического материала для лабораторного исследования и при эпиляции одежду больного защищают клеенкой и салфеткой. После каждого использования их обеззараживают кипячением или погружением в дезраствор.
Предметные стекла с патологическим материалом после исследования обеззараживают автоклавированием, кипячением или замачиванием в дезрастворе.
Персонал после обслуживания каждого больного тщательно моет руки с мылом.
Медицинский инструментарий после каждого использования подвергается дезинфекции (см. приложение. 1), а затем предстерилизационной очистке и стерилизации в соответствии с ОСТ 42-21-2-85 (приложение к приказу Минздрава СССР N 770 от 10.06.85 г.).
Использованный материал (бинты, вату, марлевые тампоны, салфетки и т.п.), а также патологический материал обеззараживают автоклавированием, сжигают или замачивают в дезрастворе.
Халаты, полотенца, простыни и другое белье собирают в мешок из плотной материи и сдают в специальную прачечную. При отсутствии последней белье подвергают камерной дезинфекции (см. приложение 2).
Инструментальные и рабочие столики в конце смены протирают ветошью, смоченной в дезрастворе.
Помещения и мебель (кушетки, полки медицинских шкафов, шкафчики для пальто больных в раздевалке и т.п.) после каждой смены подвергают влажной уборке 1% мыльно - содовым раствором.
Уборочный материал (ветошь, мочалки, щетки) замачивают в дезрастворе или кипятят.
Текущую дезинфекцию в стационаре проводит санитарка, применяя дезинфицирующие средства и режимы, указанные в приложении.
После осмотра каждого больного в смотровом кабинете все предметы, в том числе и предметы по уходу, с которыми соприкасался больной, подвергаются дезинфекции.
Генеральную уборку мазевых, процедурных кабинетов, приемной и других помещений проводят 1 раз в неделю.
Одежду и другие личные вещи больного при поступлении его в стационар направляют для обеззараживания в дезкамеру, после чего - эти вещи хранят до выписки больного в чехлах на вешалках или стеллажах в чистом помещении. Чехлы после выписки каждого больного обеззараживают в дезрастворе или сдают в прачечную для стирки белья инфекционных отделений.
Мочалки для мытья больных в приемном отделении после каждого использования обеззараживают кипячением или замачиванием в дезинфицирующем растворе и содержат в маркированной таре для чистых мочалок.
Ванны после купания каждого больного и другие объекты, являющиеся факторами передачи инфекции, обеззараживают, как указано в приложение 1.
Использованный перевязочный материал, а также патологический
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
Дерматофитии – инфекционные заболевания кожи, вызываемые грибами - дерматофитами (Trichophyton, Microsporum, Epidermophyton) [1,2].


Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
Жалобы и анамнез
Жалобы:
• несоблюдение правил личной гигиены (ношение чужой обуви).
Физикальное обследование
Дерматофитии волосистой части головы:
• поражение ногтевых пластинок.
• тотально - дистрофическая форма - ногтевая пластинка желтовато-серого цвета, поверхность неровная, выраженный подногтевой гиперкератоз.
Инструментальные исследования
Осмотр под люминесцентной лампой Вуда: наличие люминесцентного свечения.
Показания для консультации специалистов (при наличии сопутствующей патологии)
Дифференциальный диагноз
Таблица 2. Дифференциальный диагноз дерматофитии гладкой кожи
Таблица 3. Дифференциальный диагноз дерматофитии ногтей
Лечение
Тактика лечения
Немедикаментозное лечение
Режим №1 (общий).
Стол №15 (общий).
Медикаментозное лечение [3, 4, 5, 6, 7, 8, 9, 10, 11,12,13, 14]
Этиотропная терапия
Дерматофитии волосистой части головы:
| Бетаметазон (Betamethasone) |
| Бифоназол (Bifonazole) |
| Гентамицин (Gentamicin) |
| Дифлукортолон (Diflucortolone) |
| Изоконазол (Isoconazole) |
| Итраконазол (Itraconazole) |
| Ихтаммол (Ihtammol) |
| Йод (Iodine) |
| Кальция глюконат (Calcium gluconate) |
| Кетоконазол (Ketoconazole) |
| Клемастин (Clemastine) |
| Клотримазол (Clotrimazole) |
| Мебгидролин (Mebhydrolin) |
| Миконазол (Miconazole) |
| Натрия тиосульфат (Sodium thiosulfate) |
| Нафтифин (Naftifine) |
| Оксиконазол (Oxiconazole) |
| Сертаконазол (Sertaconazole) |
| Тербинафин (Terbinafine) |
| Флуконазол (Fluconazole) |
| Хлоропирамин (Chloropyramine) |
| Циклопирокс (Ciclopirox) |
| Эконазол (Econazole) |
Госпитализация
Показания к госпитализации
Показания к экстренной госпитализации: не проводится.
Показания к плановой госпитализации:
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: отсутствует.
Возбудителем фавуса является антропофильный гриб Trichophyton schonleinii, располагающийся внутри волоса.Микоз чаще наблюдается у ослабленных детей, перенесших различные инфекции или страдающих другими сопутствующими заболеваниями.Заражение происходит непосредственно от больного при тесном контакте с ним или через предметы, которыми он пользовался (шапки, платки, белье, одежда).
Заболевают фавусом, как правило, в детском возрасте. Источником заражения в основном являются матери, реже бабушки. Среди взрослых большинство больных составляют женщины. Фавус многие годы может оставаться незамеченным и диагностируется лишь во время медицинских осмотров. Заболевание менее контагиозно по сравнению с микроспорией и трихофитией.
После инкубационного периода, равного 2 неделям, появляются очаги на волосистой части головы или гладкой коже.
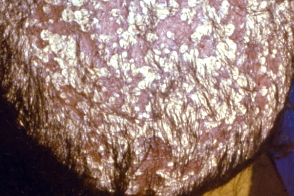 Классической формой фавуса волосистой части головы является скутулярная, характеризующаяся образованием круглых блюдцеобразных сухих корок охряно-желтого цвета, так называемых скутул, иногда они могут быть пронизаны волосом. Скутулы склонны к слиянию, образуя обширные сплошные корки, имеющие неприятный запах плесени. При длительно существующих скутулах под корками развивается рубцовая атрофия кожи и стойкое облысение. Волосы становятся сухими, тусклыми, теряют блеск, эластичность и выглядят как пакля. Обломанных волос в очаге не наблюдается. |
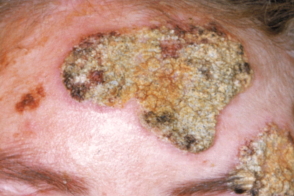 Импетигинозная форма фавуса характеризуется образованием буровато-коричневых корок, которые напоминают вульгарное импетиго или экзематозный процесс, осложненный бактериальной инфекцией. |
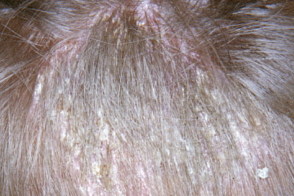 При сквамозной форме наблюдается обильное пластинчатое шелушение, чешуйки беловато-серого цвета, иногда с желтоватым оттенком, напоминающие перхоть. Под корками и чешуйками при этих формах также обнаруживаются атрофические изменения кожи, изменены волосы. Знание этих клинических разновидностей фавуса волосистой части головы очень важно, так как они своевременно не диагностируются и в течение многих лет больные остаются источниками инфекции. |
На гладкой коже туловища, конечностей, лица могут возникать различные по клинической картине очаги поражения. Кроме скутулярной формы, на коже нередко образуются очаги, напоминающие очаги поверхностной трихофитии, в виде колец с гиперемированным валиком и шелушением в центре. Часто наблюдается другая разновидность фавуса в виде слабо шелушащихся очагов неправильных очертаний, с нечеткими границами, незначительным покраснением кожи. Как правило, они бывают множественными, развиваются у ослабленных лиц и нередко ошибочно расцениваются как себореиды.
Поражение ногтевых пластин встречается чаще у взрослых, при этом в толще ногтя образуется желтоватого цвета пятно, которое, постепенно увеличиваясь, захватывает всю пластину. Конфигурация ногтевой пластины длительное время не изменяется, затем ноготь утолщается, деформируется и начинает крошиться. Обычно поражаются ногти кистей, а ногти стоп - лишь у больных, страдающих запущенными формами фавуса. На коже ладоней и ладонной поверхности пальцев наблюдается шелушение без воспалительных явлений, могут быть трещины.
Без лечения фавус может продолжаться всю жизнь - с детства до глубокой старости. При этом в одних случаях процесс распространяется из одного очага по протяжению путем периферического роста, в других наблюдается очаговая форма заболевания, при которой на различных участках головы появляется несколько очагов поражения, также обладающих периферическим ростом и наклонностью к слиянию. У больных с тяжелыми сопутствующими заболеваниями, в том числе с эндокринными нарушениями или иммунодефицитом, процесс распространяется быстро. В течение короткого времени он захватывает почти всю волосистую часть головы, только по ее периферии в виде узкой полоски остаются неизмененные волосы. Поражает также гладкую кожу и ногтевые пластинки, а у некоторых и внутренние органы: легкие, пищеварительный тракт, головной мозг, кости и др. В других случаях очаг фавуса на голове очень медленно увеличивается в размере и может оставаться незаметным в течение нескольких лет (особенно у женщин) среди здоровых длинных волос. Атрофические изменения кожи также развиваются по-разному: у одних больных быстро на обширных участках волосистой части головы, у других больных даже при длительном существовании корок рубцовая атрофия развивается медленно.
При скутулярной форме фавуса волосистой части головы диагноз ставится на основании характерных клинических проявлений и обнаружения гриба в волосе при микроскопическом исследовании; он имеет характерную морфологическую картину: в волосе, наряду с тонким и широким мицелием, имеются споры округлой и многогранной формы, которые расположены беспорядочно, цепочками или группами, встречаются пузырьки воздуха и капельки жира.
При других разновидностях фавуса и поражении гладкой кожи наряду с микроскопическими находками решающее значение имеет выделение культуры на питательной среде.
Фавус дифференцируют с себореей, себорейной экземой, пиодермией, хроническим генерализованным (гранулематозным) кандидозом.
При всех формах фавуса с поражением волосистой части головы, при множественных очагах на гладкой коже, вовлечении в процесс пушковых волос проводится комплексное лечение, включающее противогрибковый препарат системного действия, наружные антимикотические средства, сбривание волос 1 раз в 7-10 дней.
- Гризеофульвин внутрь с чайной ложкой растительного масла 12, 5 мг/кг/сут (взрослым; не более 1 г/сут) или 18 мг/кг/сут (детям) в 3 приема ежедневно до первого отрицательного анализа на грибы, затем через день в течение 2 нед и 2 р/нед в течение следующих 2 нед
- Бифоназол, крем, местно 1 р/сут в течение 4-6 нед или
- Кетоконазол, крем или мазь, местно 1-2 р/сут в течение 4-6 нед или
- Клотримазол, крем или мазь, местно 2 р/сут в течение 4-6 нед или
- Оксиконазол, крем, местно 1 р/сут в течение 4-6 нед или
- Салициловая кислота 3%/сера 10%, мазь, местно вечером+йод, 2% спиртовая настойка, местно утром в течение 4-6 нед.
- Тербинафин внутрь после еды 250 мг 1 р/сут (взрослым и детям с массой тела > 40 кг), или 62, 5 мг/сут (детям с массой тела или 125 мг/сут (детям с массой тела от 20 до 40 кг) 5-6 нед.
При распространенном поражении на волосистой части головы проводятся отслойки рогового слоя эпидермиса:
- Салициловая кислота/молочная или бензойная кислота/вазелин, мазь (12, 0 г/ 6, 0 г/до 100, 0 г для взрослых; у детей мазь применяют в половинной дозе), местно под компресс на двое суток.Затем:Салициловая кислота, 2% мазь, местно под компресс на 24 ч.Затем повязку снимают, проводят чистку и эпиляцию волос. Далее назначают местные и системные противогрибковые препараты, как описано выше.
- При поражении пушковых волос на гладкой коже также проводят отслойку рогового слоя эпидермиса 10% молочно-салициловым коллодием:салициловая кислота 10, 0 г, молочная или бензойная кислота 10, 0 г, коллодий эластический до 100, 0 г, местно 2 р/сут в течение 3-4 дней.Затем производят ручную эпиляцию пушковых волос и продолжают лечение противогрибковыми препаратами.
Оценка эффективности лечения
Клиническое и микологическое излечение оценивается по разрешению клинических проявлений и отрицательным результатам микроскопического исследования (3 анализа с 5-дневными перерывами при поражении волосистой части головы и 3-дневным при поражении гладкой кожи).
- Благоприятный при своевременной диагностике и адекватном лечении.
- У ослабленных и истощенных больных, страдающих тяжелыми хроническими заболеваниями, а также при снижении у них иммунитета могут встречаться поражения внутренних органов: легких, желудочно-кишечного тракта, оболочек и вещества мозга (менингоэнцефалит), что делает прогноз сомнительным, особенно при ошибочной диагностике.
Читайте также:


