Лечение молочницы candida albicans что это
Candida albicans: особенности паразитирующего грибка
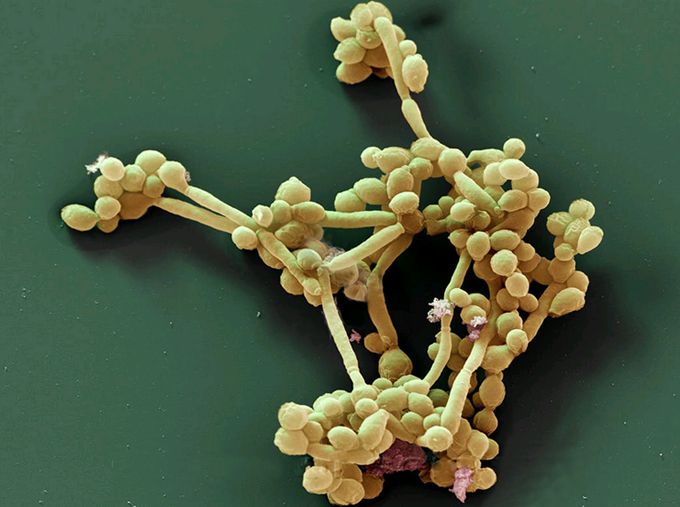
Кандида альбиканс является грибком паразитом, который присутствует в организме здорового человека. Одноклеточный микроорганизм свободно присутствует в окружающей среде, заселяет ротовую полость, систему пищеварения, дыхательный тракт и т.д. предстает условно-патогенной флорой. Иными словами, пока находится в латентном состоянии, не причиняет неудобств.
При воздействии ряда негативных факторов, как снижение иммунного статуса, невроз, сильный стресс, неправильное питание и др., активизируется, приводя к молочнице. В запущенных случаях развивается генерализованная форма патологии, нередко присоединяются вторичные инфекционные процессы.
Грибы Candida albicans имеют следующие особенности:
- Грибки имеют плотную клеточную стенку, вследствие чего характеризуются высокой устойчивостью к любому внешнему воздействию, в том числе и к медикаментозным препаратам;
- Микроб – выносливый микроорганизм, устойчив к высушиванию и однократному замораживанию. Однако он восприимчив к ультрафиолетовым лучам, рассеянному свету, формалину, йоду.
К сведению, в организме человека присутствует 10 разновидностей грибков семейства Кандида, однако в 90% случаев провоцирует молочницу именно Candida albicans.
Кандидоз является аутоинфекцией, источником которой предстает сам человек. Не исключается передача грибка извне. Новорожденным детям передается во время прохождения по родовым путям, при лактации. В медицинской практике выделяется много причин, приводящих к активизации патогена. К ним относят питание, обогащенное рафинированными углеводами и сахаром, употребление алкогольных напитков. Все это помогает расти грибкам. Взрослые люди могут заразиться при половом акте, поцелуе, во время медицинских процедур, но заразиться, не значит заболеть. Чтобы грибки размножались, приводя к патологии, им необходима благоприятная среда.
- Инфекционные болезни;
- Снижение иммунного статуса;
- Время беременности;
- Тяжелые хронические патологии (сахарный диабет и пр.).
Привести к активизации паразита способны противозачаточные таблетки, антибактериальная терапия, которая негативно воздействует не только на вредоносную микрофлору, но и уничтожает нормальную.
Симптомы Кандида альбиканс
Рассмотрев грибок Candida albicans, что это такое, необходимо выяснить, какие симптомы и признаки свидетельствуют о патологическом процессе в организме. Кандида альбиканс предстает возбудителем кандидоза различной локализации. Клинические проявления напрямую обусловлены местом расположения грибков.
Поверхностная форма протекает на фоне поражения кожи:
- Кандидозные онихии и паронихии характеризуются отеком, инфильтрацией и гиперемией ногтевого валика. Пораженные ногтевые пластины становятся утолщенными, приобретают желтоватый оттенок;
- Кандидамикиды – аллергическая сыпь на кожном покрове, указывающая на высокую чувствительность к грибку или его продуктам жизнедеятельности. Развивается сыпь на теле, появляются отечные пятна, присутствует общее недомогание, повышается температура тела (редко).
Кандидоз слизистой оболочки – это общее понятие, включающее в себя несколько патологических состояний: воспаление половых органов у женщин, воспалительные процессы в пищеварительном тракте, ротовой полости (чаще у ребенка) и т.д.
- Кандида Альбиканс у мужчин и женщин способен приводить к воспалительным процессам в желудочно-кишечном тракте. Клинические проявления: повышенное газообразование, отрыжка, неприятный запах из ротовой полости.
- Симптоматика воспаления в мочеполовых путях: зуд, жжение и дискомфорт при мочеиспускании, болезненные ощущения. Наблюдается обострение хронических патологий, например, цистит.
- Молочница ротовой полости характеризуется белой пленкой, которая покрывает внутреннюю полость рта. Появляется неприятный запах, выявляются проблемы с деснами, не исключается развитие болезненных язвочек.
Стоит знать: вагинальная либо урогенитальная форма молочницы составляет 80% от всех форм заболевания.
Кандида альбиканс у женщин протекает по типу вульвовагинита. При размножении грибка наблюдается поражение влагалища и прилегающей области. Появляются творожистые выделения, резкий кисловатый запах, отек и покраснение слизистой, зуд и дискомфорт в промежности, болевые ощущения во время секса.
Заражение представителей сильного пола происходит во время полового контакта. В уретру проникают микроорганизмы, поражают слизистую оболочку. Мужчины жалуются на боль в процессе мочеиспускания, ложные позывы в туалет, измененный цвет урины, жжение головки репродуктивного органа.
При отсутствии адекватного лечения клиническая картина усугубляется. Негативное воздействие патогенов усиливается. В запущенных ситуациях развивается генерализованная форма молочницы, приводящая к осложнениям. К ним относят нарушение процессов пищеварения, формирование аллергической реакции, психические расстройства, поражение оболочек головного мозга.
Диагностические мероприятия
Как лечить Кандида Альбиканс расскажет доктор. При характерных признаках необходимо пройти диагностику, по результатам которой рекомендуется соответствующая терапия. Существует много методов лабораторных исследований.
Наиболее информативные способы диагностики:
- Анализ материала, изъятого их конкретного локуса – влагалище, уретра, ротовая полость и т.д. Соскоб окрашивается, фиксируется, изучается посредством многократного увеличения (применяют современные микроскопы);
- ПЦР либо полимерная цепная реакция предстает наиболее чувствительным анализом для обнаружения инфекции грибкового характера. Если в биологической жидкости человека – урина, слюна либо кровь, обнаружены ДНК вредителя, то говорят о положительном результате. Требуется соответствующее лечение Кандида альбиканс;
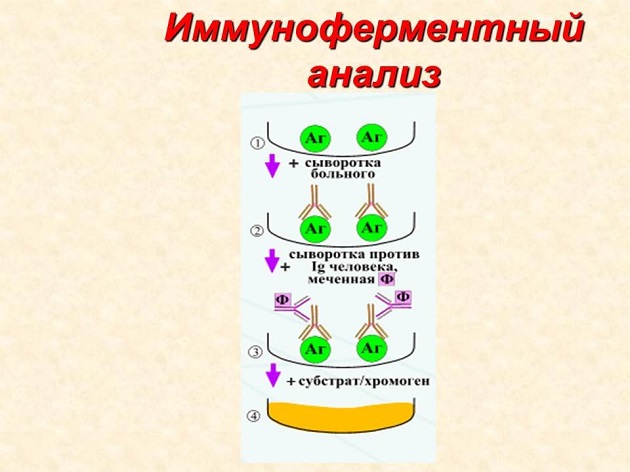
- Анализ иммуноферментный обнаруживает lgG либо М к Кандида альбиканс. На фоне исследования ИФА и ПЦР нормой принято считать отсутствие ДНК либо антител именно к этому возбудителю;
- Исследование серологического характера при выявлении наличия антител в крови свидетельствует о патологическом процессе в организме;
- Аллергический способ исследования подразумевает осуществление внутрикожных уколов, являющихся аллергенами паразитов.
Обязательно проводится бактериологический анализ, позволяющий выявить конкретного паразита, определить его восприимчивость к лекарствам противогрибковой природы. Эта процедура позволяет ответить на вопрос, чем лечить в определенной клинической картине.
Важно: у здорового человека количество Candida albicans не должно превышать 10 в 4 степени КОЕ/мл. Если анализ показал 10 в 5 степени, либо 10 в 6, то требуется срочное лечение.
Содержание Кандида альбиканс в урине, слюне и кале в норме составляется 10 в 3 степени КОЕ/мл.
Медикаментозное лечение Candida albicans
Лечение Кандида альбиканс назначают в соответствии с результатами лабораторных исследований, после определения чувствительности возбудителя к лекарственным препаратам. Урогенитальная форма молочницы хорошо поддается терапии посредством антимикотических лекарств местного действия и для внутреннего применения.
Существует обширный ассортимент медикаментов. Они характеризуются разной формой выпуска – таблетки, эмульсии, суппозитории, кремы, гели, мази, суспензии. Также выпускаются растворы для уколов либо полосканий.
Местное лечение рекомендуется при легкой форме инфекционного процесса. Если обнаруживаются постоянные рецидивы, которые сопровождаются выраженными симптомами, ухудшением состояния пациента, то осуществляется комплексная терапия с использованием системных и местных лекарств.
Особенности консервативного лечения:
- Комплексная терапия подразумевает одновременное применение иммуностимуляторов, витаминных и минеральных комплексов, противовоспалительных препаратов. Также назначают пробиотики, помогающие восстановить полноценную микрофлору кишечника.
- Во время беременности таблетки для внутреннего применения не рекомендуются; назначают только препараты местного нанесения. Обязательно соблюдают оздоровительную диету – исключают рафинированные углеводы и все сладкие продукты питания.
- Необходимо лечить сопутствующие заболевания, устранить все факторы, которые приводят к активизации грибков в организме.
Выбор препарата зависит от тяжести инфекционного процесса, сопутствующего анамнеза, имеющихся симптомов. Чаще назначают Клотримазол, Нистатин, Флуконазол, Кетоконазол, Амфотерицин.
Стоит знать: во время терапии категорически запрещено вести половую жизнь, так как травмируется воспаленная слизистая половых органов.

Кандида альбиканс (Candida albicans) – условно-патогенные микроорганизмы, которые встречаются у 80% здоровых людей. При снижении реактивности организма дрожжеподобный грибок провоцирует развитие оппортунистических заболеваний, к числу которых относится молочница (кандидоз). В невысокой концентрации микроорганизмы присутствуют в кишечнике, слюне и влагалище, но не вызывают грибковой инфекции. Возникновение заболеваний обусловлено не просто наличием патогенов в организме, но их стремительным размножением. В 90% случаев вагинальный кандидоз развивается на фоне снижения общего или местного иммунитета.
Патогенез и симптоматика
Грибки из рода Candida относятся к категории дейтеромицетов (несовершенный грибок). К факторам патогенности у Кандида альбиканс можно отнести:
- продукцию гемолизинов и протеазы;
- способность закрепляться на эпителиальных клетках;
- дерматонекротическую активность.

Симптомы кандидоза определяются местом локализации патогенной флоры. Генитальная молочница относится к группе поверхностных кандидозов, причиной развития которых могут стать:
- гиповитаминоз;
- железодефицитная анемия;
- обострение хронических заболеваний;
- эндокринные нарушения;
- нарушение микрофлоры кишечника;
- злоупотребление вагинальными контрацептивами;
- последствия антибактериальной терапии;
- перегрев или переохлаждение;
- заболевания органов малого таза.
При развитии грибковой инфекции внутри половых органов у женщин могут возникать следующие симптомы:
- болезненность при сексуальном контакте;
- творожистые выделения;
- неприятный и резкий запах;
- дискомфорт в области наружных гениталий;
- рези во время мочеиспускания.
При появлении характерных признаков молочницы следует обратиться к гинекологу для определения наиболее оптимального метода терапии грибковой инфекции. Запоздалое лечение Candida albicans чревато прогрессированием болезни и развитием осложнений.
Методы лечения кандидоза

Для уничтожения Candida albicans используется множество антимикотических препаратов. Выбор способа лечения зависит от тяжести течения болезни и распространенности воспалительных процессов внутри репродуктивных органов. В большинстве случаев женщинам назначаются:
- лекарства для местного лечения – вагинальные суппозитории или таблетки, мази и кремы, компоненты которых не всасываются в общий кровоток и не оказывают системного действия;
- системные лекарства – драже, суспензии, капли и капсулы, которые оказывают антимикотическое действие на весь организм. В большинстве случаев их применяют для лечения рецидивирующих форм кандидоза.
При тяжелом течении болезни дополнительно могут использоваться:
- иммуностимуляторы;
- пребиотики;
- пробиотики;
- антибиотики.
Антибактериальные средства применяются в тех случаях, когда к грибковой инфекции присоединяются болезнетворные микробы. Высокий риск развития смешанной инфекции связан со снижением местного и общего иммунитета. После купирования воспалительных реакций в репродуктивных органах часто прибегают к физиотерапевтическому лечению, направленному на восстановление целостности поврежденных тканей и улучшение в них кровообращения.
Особенности лечения вагинального кандидоза
Терапия Candida albicans начинается с устранения факторов, провоцирующих развитие грибковой инфекции. На период лечения следует отказаться от ношения синтетического нижнего белья, использования тампонов и средств личной гигиены с высоким содержанием ПАВ. При легкой форме молочницы ограничиваются применением местных препаратов и биодобавок, нормализующих микрофлору кишечника.
- антибиотики триазолового и полиенового ряда (Леворин, Микостит) – уничтожают дрожжеподобные грибки;
- комбинированные антибактериальные и противогрибковые средства (Полижинакс, Элижина) – ликвидируют болезнетворные микробы и грибки рода candida;
- иммуностимуляторы (Виферон, Генферон) – стимулируют работу иммунной системы, в связи с чем повышается неспецифический иммунитет;
- витаминно-минеральные комплексы (Ортолом Иммун, Дуовит) – нормализуют метаболические реакции, что способствует восстановлению микрофлоры кишечника и повышению реактивности организма;
- пробиотики (Бифилиз, Кипацид) – стимулируют развитие лактобактерий в толстом кишечнике, подавляющих активность условно-патогенных грибков.

Кандидоз влагалища должен лечиться под наблюдением специалиста. Неосложненные формы заболевания удается вылечить в течение 5-7 дней с помощью местных препаратов. При хроническом течении болезни в схему терапии включают антибиотики системного действия.
Нужно учитывать, что Candida albicans обладают высокой способностью приспосабливаться к действию антимикотических средств и формировать к ним устойчивость. Преждевременное прекращение терапии чревато повышением резистентности грибковой флоры к используемым препаратам. При рецидивировании инфекции лечение будет эффективным только в случае составления новой схемы терапии с применением более сильных антибактериальных и фунгицидных лекарств.
Профилактика молочницы

Кандида альбиканс относятся к числу условно-патогенных микроорганизмов, поэтому в небольшой концентрации они не провоцируют развития инфекции. Чтобы предотвратить их размножение, рекомендуется:
- употреблять продукты с высоким содержанием живых молочнокислых культур;
- включить в рацион прополис, грейпфрут, лесные ягоды и чеснок, которые обладают выраженным антимикотическим действием;
- ограничить потребление рафинированных углеводов, которые в большом количестве содержатся в кондитерских изделиях и хлебе;
- использовать антибиотики для лечения болезней только по рекомендации врача;
- применять только водорастворимые смазки во время полового акта;
- совершать спринцевание антисептиками только при острой необходимости.
После проведения антигрибковой терапии желательно пройти курс физиотерапии с применением электрофореза, лазеротерапии или дарсонвализации. Аппаратное лечение способствует повышению местного иммунитета и уменьшению количества условно-патогенных грибков во влагалище.
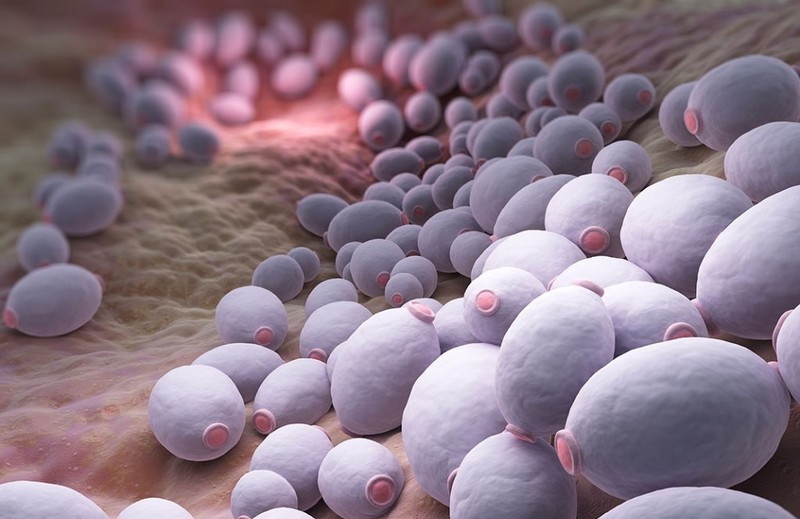
Кандидоз – это грибковое заболевание, вызванное дрожжеподобными грибами Candida. Поскольку этот возбудитель в норме присутствует в организме человека, то речь идет именно об избыточном его размножении.
При этом у больного может наблюдаться поражение слизистых оболочек, кожи и даже внутренних органов. Симптомы болезни не только доставляют дискомфорт, но могут нести угрозу для здоровья. Лечение стоит начинать на ранней стадии. По МКБ-10 кандидозу присвоен класс В37.
Что такое кандидоз и чем он опасен
Болезнь распространена среди населения. Второе ее название – молочница. Наиболее часто она встречается у женщин в возрасте 25-–5 лет, в том числе у беременных. Болеют ею также мужчины и даже дети грудного возраста.
Грибки Кандида, которые являются провокаторами заболевания, могут затрагивать любые слизистые оболочки:
- ротовой полости;
- гениталий;
- ЖКТ;
- бронхов;
- паренхиматозных органов.
Может поражаться не только слизистая, но также кожа и внутренние органы.
Если не лечить кандидоз, это чревато развитием осложнения. Последствия зависят от формы болезни и пола пациента. Грибковый кандидоз мочеполовых органов у мужчин осложняется простатитом, циститом и эпидидимитом. У женщин вероятно развитие кандидозного вульвита (воспаление наружных половых органов), вульвовагинита (воспаление слизистой влагалища).
Самым тяжелым последствием кандидоза является бесплодие. При беременности возможно поражение плода.
Для детей кандидоз опасен своими последствиями:
- авитаминоз;
- плохой набор в весе;
- отставание в физическом развитии.
Молочница во рту грудного ребенка представляет опасность для кормящей мамы. Инфекция может спровоцировать мастит.
Возбудитель
Главная причина возникновения кандидоза – дрожжеподобные грибы Кандида. Существует более 150 их разновидностей, но грибковое заболевание вызывают около 20 возбудителей. Чаще провокаторами становятся такие виды кандиды:
Кандидоз слизистых оболочек ротовой полости чаще вызван Candida albicans. Именно о нем известно больше всего. Это наиболее патогенный тип из всех существующих. Только он способен к образованию истинного мицелия и хламидоконидий. Возбудитель кандидоза выживает в различных условиях, устойчив к противогрибковым препаратам, поэтому избавиться от него проблематично.
Дрожжеподобные грибы рода Candida присутствуют в организме человека и в нормальном количестве не приносят вреда. Избыточный их рост может быть спровоцирован неблагоприятными факторами.
Причины кандидоза:
- снижение иммунитета, в том числе ВИЧ;
- курение, злоупотребление алкоголем;
- нарушение обмена веществ;
- частые стрессы;
- нарушение гормонального фона;
- неправильное питание, а именно преобладание в рационе сладостей, сдобы;
- длительный прием глюкокортикоидов;
- тяжелые заболевания, например, сахарный диабет или онкология;
- эндокринные патологии;
- прием антибиотиков (погибают не только патогенные микроорганизмы, но и полезные, которые сдерживают рост вируса Кандида);
- переохлаждение;
- травмы слизистых оболочек.
Основной причиной размножения условно-патогенных грибов становится снижение общего и местного иммунитета.
Кандидоз органов мочеполовой системы чаще связан с наличием других инфекций, например, микоплазмы, хламидиоза.
Пути передачи грибка и инкубационный период
Грибы candida есть в составе здоровой флоры, поэтому возникновение болезни чаще связано с самоинфицированием. Заразен ли кандидоз? Да, им можно заразиться от носителя. В таком случае речь идет о кандидоносительстве. Передается кандидоз через поцелуй, при половом контакте. Заразиться можно во время медицинских манипуляций, а также через посуду и другие предметы обихода.
Также грибок Кандида передается от матери к плоду в момент прохождения по родовым путям. Однако это не единственный путь заражения младенцев.
Инфицирование может произойти в следующих случаях:
- в больнице через нестерильные медицинские инструменты;
- при сосании груди;
- через соску (если мама ее облизывает перед тем, как дает малышу);
- через предметы личного обихода.
После заражения грибок пытается проникнуть вглубь тканей, иммунная система противодействует этому, снижается иммунитет. Даже на фоне приема противогрибковых препаратов этот процесс может длиться годами. У пациента будет наблюдаться то улучшение самочувствия, то обострение.
Первые симптомы кандидоза появляются не сразу. С момента размножения дрожжевых грибков может пройти 10–30 дней.
Формы и симптомы кандидоза
Симптоматика зависит от места локализации патологического процесса.
Виды кандидоза:
- Ротовой полости, в том числе стоматит.
- Кожи и ногтей.
- Урогенитальный.
- Внутренних органов (ЖКТ, сердца, бронхов, легких, мозговой оболочки).
Отдельно стоит выделить кандидоз новорожденных.
Самые тяжелые проявления и последствия возникают при поражении внутренних органов. В таком случае речь идет о генерализованном или системном кандидозе. У пациента существенно снижаются защитные силы организма, вероятен жар, нарушение работы сердца.
В зависимости от характера течения заболевание кандидоз бывает следующих форм:
- Носительство. Симптомы у больного отсутствуют, поэтому лечить болезнь не нужно. Но человек заражен для окружающих.
- Острый кандидоз. Болезнь сопровождается ярко выраженной симптоматикой, а именно зудом, болевыми ощущениями и даже повышением температуры тела. Яркая клиническая картина наблюдается у детей первых лет жизни. Без лечения развиваются осложнения.
- Хронический. Появляется в случае неправильного лечения острой формы, длительной антибиотикотерапии или продолжительного приема гормональных препаратов. Для болезни характерны периоды ремиссии и обострения. Симптомы возникают только во время рецидивов, которые могут возникать в периоды снижения иммунитета.
Чтобы избавиться от болезни, необходимо правильно лечиться. Сколько лечится кандидоз? Продолжительность курса зависит от формы заболевания. Острый кандидоз лечится 2–3 недели. Но после исчезновения симптоматики необходимо продолжить терапию еще минимум 7 дней. На лечение хронической формы может уйти 6–12 месяцев.
Чаще всего у детей диагностируется молочница во рту.
Проявляется кандидоз так:
- налет во рту в виде белых или желтых пятен на щеках, языке, деснах;
- воспаление слизистой;
- боль при пережевывании и глотании пищи;
- отказ от еды;
- легкое недомогание;
- капризность.
Если не начать лечение Candida на начальной стадии, появляется тяжелая симптоматика. Грибком поражается глотка, бронхи, легкие, органы пищеварительного тракта. Слизистая рта полностью покрыта налетом, при снятии которого возникает кровотечение.
При поражении внутренних органов велика вероятность хронического процесса и рецидива.
Кандидоз кишечника сопровождается дисбактериозом. Основным симптомом болезни является изменение стула, он становится водянистым, в кале можно обнаружить белые хлопья, появляется боль внизу живота.
Кандидоз кожи чаще проявляется в больших складках, а именно подмышечных, под молочными железами, в межъягодичных, пахово-бедренных. Появляются небольшие пузырьки, которые со временем вскрываются. На их месте возникают эрозии. Они неправильной формы, имеют темно-красный цвет.
Кандида альбиканс у женщин чаще приводит к развитию кандидоза слизистых влагалища. В результате развивается воспаление наружных или внутренних половых органов.
Кандидоз выглядит так:
- обильные выделения белого цвета, иногда творожистой консистенции;
- зуд, жжение;
- болезненность при половом акте;
- покраснение слизистой.
На фоне снижения местного иммунитета не редкость прикрепление вторичной инфекции. В этом случае повышается температура тела и возникают другие симптомы.
У мужчин на фоне размножения грибков диагностируется баланит (поражение головки полового члена) и постит (крайней плоти).
Признаки кандидоза:
- серо-белый налет;
- зуд, жжение;
- отечность;
- покраснение слизистой;
- боль, резь при мочеиспускании.
Если вовремя не заняться лечением, то появляются болезненные ощущения. При кандидозном уретрите, когда поражается мочеиспускательный канал, появляются бледно-желтые скудные выделения из уретры.
К какому врачу обращаться при кандидозе
Какой врач лечит кандидозы, зависит от места локализации грибкового поражения. Возможны такие варианты:
- половые органы – гинеколог (у женщин), уролог (у мужчин);
- ротовая полость – стоматолог или педиатр (у детей);
- кожа – дерматолог, дерматовенеролог;
- ЖКТ – гастроэнтеролог.
Если пациент не знает к кому обратиться, стоит проконсультироваться с терапевтом. Может потребоваться помощь миколога.
Диагностика
Определить кандидоз достаточно просто по налету и другим характерным симптомам. Если у врача возникают сомнения, то назначается лабораторное обследование. Делается посев мазка.
Анализ кандида представляет собой соскоб со слизистых или кожи. Полученный биологический материал помещается в благоприятную среду, где происходит рост колоний. Лабораторная диагностика кандидоза позволяет с точностью выявить возбудителя и подобрать максимально эффективную терапию.
Лечение кандидоза
Чем лечить кандиду, зависит от расположения очага, возраста пациента и многих других факторов. Самолечением заниматься нельзя, так как возникнут осложнения. Схему, список препаратов и длительность терапии должен определять врач после диагностики.
Стандартная схема лечения кандидоза может включать:
- Системные противогрибковые препараты: таблетки, например, Итрунгар, Клотримазол, Нистатин, Флуконазол.
- Средства местного действия для борьбы с грибком: стоматологические гели, кремы, мази: Клотримазол, Кетоконазол, Миконазол, Нистатиновая мазь.
- Антисептики: йодсодержащие составы, раствор перманганата калия, хлоргексидина.
- Обезболивающие средства местного действия: Камистад, Калгель.
- Препараты, обладающие противовоспалительным эффектом: Метрогил Дента, Ингалипт, Стоматофит.
- Препараты для восстановления слизистой: дентальная паста Солкосерил.
Лечение бактериального кандидоза обязательно должно проводиться совместно с препаратами для восстановления микрофлоры. В зависимости от локализации патологического процесса это может быть Лактиале, Ацилакт, Бифидумбактерин.
Антибиотиками болезнь Кандидоз не лечится. Их назначают только в случае вторичного инфицирования.
Быстрое и эффективное лечение кандидоза невозможно без профилактических мероприятий. Необходимо создать неблагоприятные для размножения грибка условия.
Чего боится кандида? Грибок погибает в кислой среде, а также при активизации защитных сил организма. Во время лечения также важно знать, чем питается кандида – грибок любит сахар, дрожжи, квашеные продукты. Поэтому эта пища под запретом. Необходимо ограничить потребление пищи с высоким содержанием углеводов, исключить из рациона алкоголь. Полезно употреблять оливковое масло, корицу, чеснок, лимонный сок.
Профилактика
Для профилактики кандидоза необходимо выполнять следующие рекомендации:
- соблюдать диету;
- уменьшить прием кофе и чая (во время противогрибкового лечения);
- нормализовать микрофлору кишечника, принимать пребиотики, употреблять кисломолочные продукты;
- укреплять иммунитет, пить витамины;
- высыпаться;
- избегать переохлаждения, стрессовых ситуаций;
- предохраняться при половом контакте;
- соблюдать личную гигиену;
- не доедать пищу за другими.
Если соблюдать эти клинические рекомендации при кандидозе, повысятся шансы на выздоровление.
Возбудитель живет и размножается при температуре 21–37 ˚С, существует вне организма. Важно знать, что погибает грибок кандида при температуре 60 ˚С. Поэтому посуду после больных нужно кипятить, а вещи проглаживать.
Осложнения кандидоза
Кандидоз может распространяться на другие ткани и внутренние органы. Возникают такие осложнения:
- вульвовагинит;
- баланит;
- мастит;
- эзофагит;
- эндокардит;
- перикардит;
- менингит;
- эмпиема;
- пневмония;
- изменение формы губ, раковые опухоли.
В запущенных случаях на фоне иммунодефицита грибок может перейти даже на головной мозг.
Кандидоз не несет угрозу жизни, однако его нужно лечить своевременно. Хронические формы снижают качество жизни пациента, могут вызвать тяжелые осложнения.
Список источников:

Candida albicans (кандида альбиканс) — грибок, паразитирующий в организме человека и вызывающий урогенитальный кандидоз, передающийся половым путем. У женщин заболевание протекает по типу вульвовагинита, а у мужчин — баланопостита. Микозы — инфекции, вызываемые микроскопическими грибами, являются актуальной клинической проблемой. Кандидоз известен с древнейших времен, но широкое распространение инфекция приобрела в последние несколько лет.
Микроскопические грибы рода Кандида являются представителями нормальной микрофлоры большинства здоровых людей. Незначительное количество дрожжеподобного грибка абсолютно безвредно для здоровья. Этот микроб приносит определенную пользу — является пищей для полезных бактерий, запускает процесс формирования антител, участвует в биохимических процессах, способствует производству витаминов К и В12.
Дрожжеподобные грибы — аэробы. Для их жизнедеятельности необходимо много гликогена. Это основная причина того, что Candida albicans поселяется на слизистой оболочке влагалища у женщин, особенно у беременных. Под воздействием тех или иных неблагоприятных факторов кандида альбиканс превращается в коварный и вредный микроорганизм, который активно размножается, провоцируя развитие грибкового воспаления мочеполовой системы — урогенитального кандидоза.
В настоящее время поражение Candida albicans является довольно распространенным заболеванием. Стрессы, плохая экологическая обстановка, антибиотикотерапия нарушают иммунитет, способствуют росту и развитию грибковой инфекции в различных локусах человеческого организма. Проникая глубоко в эпителий, микробы заражают окружающие органы и ткани.
Candida albicans
Кандида альбиканс — гриб-паразит, составляющий естественную флору организма человека. Это одноклеточный микроорганизм, свободно существующий в природе и заселяющий ротовую полость, пищеварительный и респираторный тракт, ЛОР-органы, зрительный анализатор. Candida albicans является условно-патогенным микроорганизмом для человека. Свои болезнетворные свойства грибок проявляет при ослаблении иммунитета. В тяжелых случаях в организме развивается генерализованный кандидоз, часто в сочетании с другими инфекциями.

представитель грибка рода Candida в лаборатории
- Морфология. Клетки гриба имеют круглую или овальную форму, образуют псевдомицелий, бластоспоры и хламидоспоры с двойной оболочкой. Благодаря плотной клеточной стенке микроб отличается резистентностью к любому внешнему воздействию, в том числе к лекарственным препаратам.
- Физиология. Candida albicans являются довольно выносливыми микроорганизмами. Оптимальные условия для жизнедеятельности микробов: кислород, кислая среда, температура 21–37°C. Грибки хорошо растут как при 20-24°С, так и при температуре человеческого тела – 37°С. Они устойчивы к высушиванию и однократному замораживанию, чувствительны к нагреванию, УФО, рассеянному свету, формалину, препаратам йода, фенолу, хлорамину.
- Культуральные свойства. На плотной среде Сабуро кандиды растут в виде круглых, выпуклых, сметанообразных колоний с ровными краями. На жидкой среде обнаруживают глубинный рост в виде помутнения, осадка, пленки, пристеночного кольца.
- Биохимия. Микробы расщепляют глюкозу и лактозу с образованием кислоты и газа, не сбраживают сахарозу.
- Факторы патогенности и вирулентности: эндотоксин, вызывающий гибель лабораторных животных, а также адгезины, олигосахариды клеточной стенки, протеолитические ферменты, гемолизины.
На рост и размножение Candida albicans оказывает влияние состояние иммунной системы человека, прием антибиотиков, злоупотребление алкоголем, характер питания, стрессы, хронические заболевания, депрессии, гормональные изменения, состояние окружающей среды, сахарный диабет, длительный прием оральных контрацептивов. Под воздействием этих факторов грибки начинают активно размножаться и распространяться на кожу и слизистую оболочку интимной зоны. У женщин поражаются наружные и внутренние половые органы. Мужчины заражаются от женщин во время сексуальных контактов.
Эпидемиология
Кандидоз — аутоинфекция, источником которой является собственная микрофлора человека. Возможно заражение извне. Первый контакт человека и грибов рода Candida происходит на первом году жизни или внутриутробно. Новорожденные инфицируются при прохождении через родовые пути, во время кормления грудью, в процессе ухода через кожу и слизистые оболочки матери.
Активизация вирулентных свойств условно-патогенных грибов Candida происходит под воздействием следующих факторов:
- Экзогенных – температура, влажность, профессиональные вредности, питание, длительная гормонотерапия, антибиотикотерапия, прием цитостатиков и прочие условия, понижающие общий и местный иммунитет человека;
- Эндогенные — эндокринопатии, тяжелые инфекции, сахарный диабет, иммунодефицитные состояния, злокачественные новообразования.
Симптоматика
Candida albicans — возбудитель кандидоза различной локализации. Многие считают, что урогенитальный кандидоз является исключительно женским заболеванием половых органов. На самом деле данное заболевание заразно. Оно передается преимущественно половым путем.
Симптоматика патологии определяется местом расположения патологического процесса.
Поверхностная форма патологии характеризуется поражением кожного покрова:

поражение ногтевого и кожного покрова
Кандидозные онихии и паронихии клинически проявляются отечностью, инфильтрацией и покраснением ногтевого валика, его наползанием на поверхность ногтя. Пораженная кожа зудит и шелушится. Обычно очаги грибкового поражения кожи локализуются в крупных складках и между пальцами. Мелкие пузырьки лопаются с образованием больших пятен темно-красного цвета. Пораженные ногти становятся огрубевшими, появляется желтоватый оттенок.
Кандидоз слизистых оболочек — общее понятие, включающее несколько патологий: грибковое воспаление женских половых органов, пищеварительного тракта, ротовой полости, ЛОР-органов, глаз, мочеполовой системы.
- Candida albicans вызывает воспаление ЖКТ, которое проявляется нарушением стула, метеоризмом, симптомами пищевой аллергии, отрыжкой, неприятным запахом изо рта, появлением в стуле белых хлопьев. Кандидоз пищеварительного тракта – тяжелая форма дисбактериоза кишечника.
- Симптомами грибкового воспаления мочевыводящих органов являются: дискомфорт, зуд и жжение при прохождении мочи, частое и болезненное мочеиспускание. У больных обостряются хронические циститы, уретриты, пиелонефриты.
- Кандидоз слизистой оболочки ротовой полости в простонародье называется молочница. Слизистая оболочка рта и язык покрываются белым творожистым налетом или пленкой различной формы и величины. У больных возникают проблемы с деснами и неприятный запах изо рта. Грибок в горле у ребенка приводит к развитию стоматита. На слизистой появляются белые пятна и болезненные язвочки. Больные дети становятся раздражительными, плаксивыми, беспокойными.

кандидоз ротовой полости
При патологии поражается зона влагалища и прилегающая область. У женщин возникают следующие симптомы:
- Творожистые выделения,
- Резкий неприятный запах,
- Гиперемия и отечность слизистой,
- Зуд и дискомфорт в промежности,
- Нарушения менструального цикла,
- Снижение либидо,
- Боль во время полового акта.

Для кандидоза влагалища характерны постоянные белые выделения, имеющие вид творожной массы. Вагинальный кандидоз чаще всего развивается у беременных женщин, поскольку в этот ответственный период во влагалище интенсивно вырабатывается гликоген. При беременности во влагалище создаются благоприятные условия для размножения болезнетворных грибков.
У женщин, страдающих кандидозным вульвовагинитом, инфекция может распространяться на кожные покровы или ногти, творожистые выделения часто появляются во рту. Красная сыпь особенно заметна у женщин в паху и в складках кожи.
Заражение мужчин происходит во время полового акта. В уретру мужчин проникают патогенные грибки, поражают слизистую оболочку, что проявляется болью и дизурией. Больные жалуются на болезненное мочеиспускание, ложные позывы, изменение цвета мочи, жжение головки члена и ее покраснение, белый и грубый налет на крайней плоти, выделения при мочеиспускании, похожие на сперму. С развитием патологии на коже промежности появляется красная сыпь в виде мелких папул, неприятный запах, увеличение паховых лимфоузлов. У мужчин формируется баланопостит. Со временем на слизистой уретры и мочевого пузыря появляются эрозии и язвы. Осложнениями грибковой инфекции мочевыделительной системы являются: пиелонефрит, орхит, сужение крайней плоти и уретры, простатит.

проявления кандидоза у мужчин
При отсутствии своевременной и адекватной терапии патогенное влияние микробов усиливается. В особо тяжелых случаях развиваются генерализованный кандидоз и системные осложнения:
- Нарушаются процессы пищеварения в желудке и всасывания в кишечнике,
- Формируется аллергия,
- Возникают нервно-психические нарушения,
- Поражаются мозговые оболочки головного мозга.
Диагностика
Для обнаружения Candida albicans применяют методы лабораторной диагностики. Наиболее информативными среди них являются:
- Микроскопическое исследование материала, взятого с конкретного локуса – влагалища, уретры, полости рта. Мазок окрашивают, фиксируют и изучают под микроскопом. Candida albicans окрашиваются по Граму в темно-фиолетовый цвет. Во время микроскопии материала из влагалища выявляют бластоконидий, псевдомицелий или мицелий.
- Полимеразная цепная реакция – наиболее чувствительный метод для диагностики грибковых инфекций. Если в моче, слюне или крови обнаружили ДНК возбудителя, значит, результат исследования положительный.
- Иммуноферментный анализ — метод выявления lgG или М к Candida albicans. При исследовании методами ИФА и ПЦР нормой считается отсутствие ДНК или антител к кандида альбиканс.
- Бактериологическое исследование исследуемого материала с целью выявления возбудителя инфекции и определения его чувствительности к противогрибковым препаратам. В зависимости от локализации очага поражения проводят посев мочи, мокроты, кала, отделяемого влагалища, зева, уретры. На специальную селективную питательную среду Сабуро делают посев биоматериала количественным методом и инкубируют чашки в термостате при температуре 22-24 градуса в течение 3-5 суток. На Сабуро кандида альбиканс активно растет в виде крупных белых сметанообразных колоний. У здоровых женщин в мазке количество кандида альбиканс не должно превышать 10 в 4 степени КОЕ/мл.Если во время исследования обнаружено грибов 10 в 5 или 10 в 6 степени, следует незамедлительно начинать лечение. Содержание кандид в моче, мокроте и фекалиях в норме составляет 10 в 3 степени КОЕ/мл.
- Серологические исследования — постановка реакции агглютинации, реакции связывания комплимента, реакции преципитации. О грибковой причине заболевания будет свидетельствовать наличие в крови большого количества антител.
- Аллергический метод заключается в проведении внутрикожных инъекций аллергенов кандид.
Лечение
Для лечения Candida albicans используют противогрибковые препараты. Урогенитальный кандидоз хорошо лечится с помощью общих и местных антимикотических препаратов. Наиболее распространенными среди них являются:

К наиболее эффективным народным средствам лечения урогенитального кандидоза относятся подмывания питьевой содой; спринцевания растворами ромашки, календулы, чистотела; прием внутрь отваров лекарственных трав.
Чтобы лечение было эффективным, необходимо укреплять иммунитет, бороться с вредными привычками, заниматься спортом, закаляться, правильно питаться. Женщинам следует носить нижнее белье из натуральных тканей и использовать гипоаллергенные гигиенические средства. Во время лечения запрещено вести половую жизнь и травмировать воспаленную слизистую половых органов. Лечить урогенитальный кандидоз необходимо одновременно у обоих половых партнеров.
Видео: молочница (грибок кандида), причины, способы лечения
Читайте также:


