Кандидозная лейкоплакия candidal leukoplakia включает
Лейкоплакия наиболее часто развивается в возрасте 40-70 лет. Мужчины болеют в 2 раза чаще женщин.Это одно из частых предраковых поражений полости рта, выявляющееся у 0, 2-4, 9% населения .
В патогенезе главную роль отводят табаку (80-90% больных являются курильщиками). Отмечают синергизм его действия с алкоголем. Важный компонент в патогенезе - хроническая травматизация слизистых зубными протезами, острыми краями зубов.
Прослежена роль экстрактов лапчатки Sanguinaria, входящих в состав некоторых зубных паст и растворов для орошений полости рта. Поскольку лейкоплакию часто сопровождается инфекцией грибами рода Candida, изучена возможность их влияния на злокачественную трансформацию. Оказалось, что некоторые штаммы грибов продуцируют один из канцерогенов - нитрозамин.
Участие в развитии заболевания вируса Эпштейна-Барр не доказано, но папилломавирусы (ВПЧ-16 и 18), по-видимому, в части случаев могут вызывать лейкоплакию и ее малигнизацию.
В качестве одного из основных или дополнительных симптомов лейкокератоз отмечается при ряде генетических заболеваний: врожденном дискератозе (синдроме Цинссера-Коула-Энгмана), врожденной пахионихии; многоформном идиопатическом кератозе Сименса, синдроме Рихнера-Ханхарта .
Возникновению и развитию лейкоплакии способствуют хронические воспалительные или атрофические процессы, в частности красный плоский лишай, красная волчанка, псориаз, склератрофический лишай, многоформная эритема, сифилис. В 10-20% случаев лейкоплакия оказывается идиопатической
Выделяют 3 клинические разновидности лейкоплакии:
Международная классификация лейкоплакии полости рта
- Гомогенная (однородная) лейкоплакия
- Негомогенная (неоднородная) лейкоплакия
- Эритролейкоплакия
- Пролиферирующая веррукозная лейкоплакия (веррукозная гиперплазия), многие авторы считают самостоятельной нозологией
- Особые формы (выделены в отдельные нозологические единицы)
- волосатая лейкоплакия
- лейкоэдема
- никотиновый стоматит
Другие анатомические области возникновения лейкоплакии
- Лейкоплакия пищевода
- Лейкоплакия мочевого пузыря
- Анальная лейкоплакия
- Лейкоплакия полового члена - в настоящее время склероатрофический лихен, интраэпителиальная неоплазия полового члена
- Лейкоплакия вульвы - в настоящее время склероатрофический лихен, интраэпителиальная неоплазия вульвы
- Лейкоплакия шейки матки - кольпоскопический признак цервикальной интраэпителиальной неоплазии
- Сифилитическая лейкоплакия - вторичный сифилис кожи и слизистых оболочек
- Кандидозная лейкоплакия - в настоящее время гиперпластический кандидоз
В 25% случаев лейкоплакия локализуется на слизистой щек, в 20 % - на деснах нижней челюсти, по 10% - в области дна полости рта и дорсальной поверхности языка, остальные случаи - на других участках.
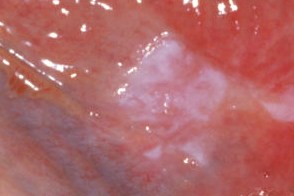 Характеризуется появлением на слизистых оболочках молочно-белых пятен различной величины и формы с четкой границей, которые не возвышаются над их поверхностью (т.е. над поверхностью слизистых оболочек) и покрыты многослойным плоским эпителием с наличием трудно удаляемых участков ороговения.Субъективные симптомы отсутствуют. |
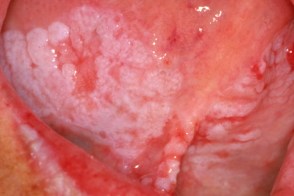 Представлена бляшковидными очагами с бородавчатой поверхностью и выраженным ороговением, серо-белого цвета, слегка плотноватыми, выступающими над окружающей слизистой оболочкой, иногда выявляющимися на фоне очагов плоской лейкоплакии.Субъективные симптомы отсутствуют. |
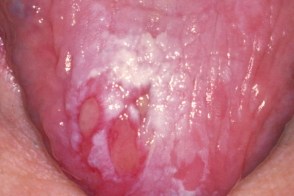 Характеризуется наличием одиночных или множественных эрозий различной величины, возникающих обычно на фоне ороговевших очагов плоской лейкоплакии.Отмечаются болезненные ощущения, жжение в области эрозий. |
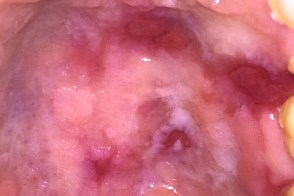 Представляет собой сочетание поражения слизистых эритроплакией Кейра на фоне гомогенной лейкоплакии в виде пятен и бляшек красного и белого цвета. Встречаются варианты с преобладанием как первого, так и второго компонента.У больных появляются болезненные ощущения, зуд, чувство дискомфорта, дисфагия. Преимущественная локализация: мягкое небо, дно полости рта, щеки, язык. |
| Локализуется в основном на твердом небе у курильщиков, особенно использующих трубки. На фоне серовато-белой слизистой оболочки обнаруживаются мелкие полушаровидной формы узелки такого же цвета, на вершине которых имеются зияющие устья выводных протоков слюнных желез в виде красноватых точек. Тесное расположение узелков с образующимися между ними складками придает очагу вид булыжной мостовой. |
Диагноз ставят на основании клинических данных и результатов биопсии.
- При плоской форме в очагах поражения определяется акантоз эпидермиса с паракератозом, в строме - отек с наличием сливающихся периваскулярных полиморфноклеточных инфильтратов.
- При веррукозной форме характерен резко выраженный компактный гиперкератоз, акантоз с неравномерными, утолщенными эпидермальными выростами. Гиперплазия зернистого слоя из 3-6 рядов клеток с хорошо выраженной зернистостью. В дерме - отек, расширение сосудов и периваскулярные лимфоцитарные инфильтраты.
- Эрозивно-язвенная форма сопровождается дефектом эпителия, по краям которого обнаруживают акантоз с удлинением эпителиальных выростов, паракератоз и экзоцитоз. В строме - выраженные воспалительные изменения, сопровождающиеся гиперемией, отеком и появлением диффузных инфильтратов, состоящих из лимфоцитов с примесью плазматических клеток и тканевых базофилов.
Псориаз, красная волчанка, красный плоский лишай, гиперпластический кандидоз, белый губчатый невус, вторичный сифилис.
- Устранение травмирующих факторов в полости рта и курения
- Показаны хирургическое иссечение, криодеструкция, лазерное испарение.
- Назначают также ортикостероиды для местного применения: клобетазол, мазь, местно 3 р/сут в течение 1-го мес, 2 р/сут в течение 2-го мес, 1 р/сут в течение 3-го мес.
- Описаны также методы комплексного местного воздействия ретиноидами в сочетании с введением интерферона.
- Фотодинамическая терапия
Прогноз - плоскоклеточный рак развивается в 2- 4% случаев.
Современная стоматология сталкивается с бесчисленным множеством различных заболеваний. Отдельные виды, например, лейкоплакия полости рта, имея скудную клиническую картину, могут привести к серьёзным осложнениям.
Что это такое
Лейкоплакия – заболевание, способное поражать все слизистые оболочки (эпителии прямой кишки, мочевого пузыря, шейки матки и т. п.), однако вовлечение слизистой ротовой полости встречается наиболее часто. Типичная локализация – поверхность языка, слизистая щёк и углы рта. На участках эпителия развивается гиперкератоз (повышенное ороговение), проявляющийся белым налётом и болезненностью при прикосновении или контакте с едой. В группе риска лица среднего и пожилого возраста. У мужчин заболевание встречается в 2.5 раза чаще, чем у женщин.

Лейкоплакия образуется на слизистой оболочке губ, угле рта, языке или под ним, а также внутренней стороне щёк
Этиология
Лейкоплакия – это не самостоятельная патология. Она возникает, как патологическое состояние на фоне других нарушений. Пусковым фактором могут быть:
- Курение. Постоянное химическое и термическое воздействие табачного дыма на слизистую оболочку приводит к нарушению регуляции размножения эпителиальных клеток и секреции слизи, что в конечном итоге вызывает гиперкератоз.
- Систематическое употребление холодной, горячей и острой пищи. Раздражающие вещества (перец, пряные травы), а так же неадекватная температура еды вызывают раздражение слизистой оболочки.
- Травмы ротовой полости. Неправильно подобранные протезы, нарушение прикуса, употребление твёрдых продуктов приводят к множественным трещинам и порезам. При воздействии на одни и те же участки полости рта многократно развивается заболевание.
- Употребление спиртных напитков. Высокоградусный алкоголь (от 25%) не только травмирует слизистую, но и создаёт благоприятную среду для роста бактерий. На фоне хронического воспаления эпителий начинает ороговевать.
- Гальванические токи. Зубные коронки, которые выполнены из металлических материалов, требуют постоянного воздействия токов. Слюна способствуют проведению их по всей ротовой полости, что провоцирует перерождение эпителия.
- Неблагоприятные факторы среды. Вредное производство и плохая экологическая обстановка с повышенным содержанием в воздухе химических веществ, солей тяжёлых металлов, пылевых частиц оказывает отрицательное действие на активность эпителиоцитов.
- Хронические заболевания желудочно-кишечного тракта. Такие патологии, как гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, снижают естественные механизмы защиты и устойчивость слизистой оболочки полости рта к вредным факторам.
- Генетическая предрасположенность. Научно доказано, что заболевание чаще встречается у лиц, чьи родители больны.

Лейкоплакия является предраковым заболеванием, потому при малейших подозрениях необходимо обращаться к врачу
Кроме основных причин существуют факторы, которые приводят к ослаблению защитных и барьерных механизмов. К ним относятся: анемия, различные гиповитаминозные состояния сахарный диабет, нарушение гормонального фона (особенно в климактерическом периоде), заражение вирусом папилломы человека, ВИЧ-инфекция, длительное пребывание в соляриях.
Симптомы
На ранних стадиях заболевание практически никак себя не проявляет. Постепенно формируются очаги белого или серого оттенков, диаметр которых составляет всего несколько миллиметров. Поверхность образований твёрдая и шероховатая. Вокруг областей, вовлечённых в патологию, слизистая ценотическая, сосуды полнокровны. Выявить болезнь можно только при случайном внимательном осмотре.
Бляшки располагаются на внутренних сторонах щёк, нёбе, языке, дне ротовой полости и дёснах. Локализация на дёснах вызывает дискомфорт и незначительные болезненные ощущения при чистке зубов и употреблении пищи.
Больные обращаются за помощью, когда очаги приобретают значительные размеры (до 2-4 см) и приводят к изменению привычного образа жизни: извращение вкуса, трудности с пережёвыванием пищи, хронические боли на фоне инфицирования и т. п.
Виды и формы заболевания
Существует несколько вариантов течения, каждый из которых имеет специфическую симптоматику, особенности лечения и прогноз.
Данный вариант – самый распространённый. В 90% случаев патология выявляется при профилактических осмотрах или во время обращения к стоматологу по поводу других заболеваний. Клинических проявлений длительное время нет. Спустя несколько месяцев возникает чувство жжения, давления и втянутости.
При поражении языка, за счёт перерождения эпителия вкусовых сосочков, теряется вкусовая чувствительность.

Плоская лейкоплакия представляет собой сухую шероховатую поверхность, которую невозможно удалить
Очаги лейкоплакии могут иметь любую форму и размеры (описаны случаи, когда вся слизистая оболочка подверглась дискератозу). На слизистой оболочке щёк чаще всего поражается область вокруг выводных протоков слюнных желёз. Локализация на языке, нёбе или дне ротовой полости обуславливает появление белых полос с участками более тёмного окраса. У 50% больных образования возвышаются над поверхностью на 1-3 мм. Характерно появление налёта, который не соскабливается шпателем.
Цвет бляшек: белый, серый или молочный. Инфицирования обычно не возникает, так как деятельность иммунных барьеров не нарушена.
Данный тип – следующий, после простой формы. При дальнейшем продолжении воздействия провоцирующих факторов (курение, употребление алкоголя и острой пищи) отклонение неуклонно прогрессирует. Гиперкератоз становится более выраженным. Верхние слои эпителия уплотняются и значительно возвышаются (на 3-5 мм). При ощупывании они плотные, твёрдые и немного подвижные. Боль не характерна.

Вариант веррукозной лейкоплакии, возникшей на нижней части языка
Цвет постепенно сменяется на желтоватые оттенки. Типичные жалобы: сильное жжение при воздействии воды и пищи, ощущение стянутости и шероховатости, дискомфорт в ротовой полости.
Характерная особенность – частое перерождение в онкопатологию.
Простой и веррукозный варианты в 25-30% случаев, при отсутствии лечения, переходят в данную форму. На патологических образованиях появляются множественные трещины и язвочки, вызывающие резкую боль. Размер открытых ран постепенно увеличивается, достигая значительных размеров. Приём пищи, речь, движения в нижнечелюстном суставе становятся практически невозможными.
Дополнительно может произойти инфицирование и появление воспалительных процессов в ротовой полости (гингивит, стоматит и т. п.).
Такая форма обычно преследует лиц, злоупотребляющих курением. Доказано, что использование 10 сигарет в день повышает риск развития лейкоплакии Таппейнера в 50 раз. Очаги локализуются на мягком и твёрдом нёбе, крайне редко – на дёснах.

Лечение лейкоплакии Таппейнера заключается в полном отказе от курения
Слизистые оболочки приобретают серый или синеватый окрас, становятся складчатыми. Из-за обструкции протоков слюнных желёз секрет скапливается в тканях, приводя к застою и инфицированию. Клинически это проявляется появлением множественных красно-бордовых узелков и частыми инфекционно-воспалительными заболеваниями полости рта.
После прекращения воздействия табачного дыма очаги могут подвергнуться регрессированию и полностью исчезнуть.
Данный вид – доброкачественная опухоль слизистой оболочки полости рта. Поражённые участки сильно шелушатся, характерно отпадение целых кусков ороговевшего эпителия. На очагах формируются множественные трещины и язвы, которые могут привести к кровотечениям. Опухоль может достигать значительных размеров – до 4-5 см в диаметре и до 1 см в высоту.

Мягкая форма лейкоплакии представляет собой доброкачественное новообразование
Предполагаемая причина – хронические стрессы, депрессия, а так же резкие колебания гормонального фона (например, после отмены глюкокортикостероидной терапии).
Диагностика
Изучение проблемы начинается с визуального осмотра патологического очага стоматологом. Дополнительно собирается анамнез заболевания и выясняются факторы риска развития патологии (воздействие табачного дыма, вредное производство, стоматологические операции и т. п.). После постановки предварительного диагноза назначается план дополнительных инструментальных и лабораторных методов исследования:
- Биопсия – забор участка ткани для последующего исследования. Процедура проводится под местной анестезией (аппликационной или инъекционной).
- Гистологическое исследование – изучение полученного материала под микроскопом. Позволяет провести дифференциальную диагностику с другими (в том числе онкологическими) заболеваниями.
- Взятие мазка на онкоцитологию. Производится соскоб поверхностных слоёв слизистой оболочки. В дальнейшем выявляются активно пролиферирующие клетки.
- Проба Шиллера. Слизистая оболочка окрашивается раствором Люголя (раствор йода в воде). Участки, подвергнутые лейкоплакии не окрашиваются.
- Общий анализ крови. Повышение СОЭ укажет на возможность наличия злокачественных новообразований.
Так же проводится общий анализ мочи, биохимическое исследование крови и рентгенография грудной клетки для исключения сопутствующих заболеваний, поиска возможных метастазов (при подозрении на рак).
Дополнительно показаны консультации врачей-специалистов: онколога (с целью ранней диагностики рака или малигнизации очага лейкоплакии), дерматолога (поиск других участков лейкоплакии), терапевта (выявление соматических и инфекционных заболеваний).
В процессе постановки диагноза проводится дифференциальная диагностика, так как отклонение имеет схожие клинические проявления с такими заболеваниями, как:
- Красный плоский лишай – хронический дерматоз с множественным образованием папул, ороговением эпителия;
- Гиперпластический кандидоз – инфекционно-воспалительное заболевание полости рта, вызванное грибами рода Candida;
- Вторичный сифилис – инфекционное венерическое заболевание, вызванное бледной трепонемой с появлением сыпи, характеризующейся множественным полиморфизмом и поражением лимфатической системы;
- Болезнь Боуэна – новообразование внутренних слоёв слизистых оболочек и кожи с высокой вероятностью малигнизации.
| Критерий сравнения | Лейкоплакия ротовой полости | Красный плоский лишай | Гиперпластический кандидоз | Вторичный сифилис | Карцинома Боуэна |
| Типичные жалобы больного | Боль, жжение, дискомфорт на слизистой оболочке | Изменение внешнего вида и окраса слизистой | Беловато-сероватый налёт на слизистой | Нет | Наличие участка возвышения, который не беспокоит |
| Данные физикального обследования | Пятно (бляшка), не соскабливается, без воспалительных изменений с характерным расположением | Мелкие папулы, некоторые сливаются. Сосудистый рисунок изменён. Локализация: щёки, боковые поверхности языка. | Налёт соскабливается, а под ним эрозивные или язвенные дефекты | Налёт соскабливается под ним эрозия, консистенция образования мягкая и рыхлая | Очаг поражения всегда единичный с венчиком воспаления |
| Данные дополнительных методов исследования | Гистология: гиперкератоз, паракератоз | Гистология: дистрофия базального слоя | Гистология, выявление возбудителя: грибы рода Candida | Реакция Вассермана: положительная. Наличие бледных трепонем при цитологическом исследовании. | Гистология: гиперпролиферация эпителия, атипичные митозы, дискератоз |
Лечение
Самолечение при лейкоплакии недопустимо. Следует срочно обратиться к врачу при выявлении признаков заболевания. Только специалист сможет поставить диагноз, исключить или подтвердить наличие злокачественных и социально-опасных заболеваний.
Терапия направлена на устранение всех травмирующих факторов, санацию полости рта, назначение витаминных комплексов, диеты и, при необходимости, хирургических методов коррекции.
Первый этап – устранение факторов риска (при курении – бросить курить, при наличии профессиональных вредностей – сменить место работы и т. п.). В случае необходимости проводится коррекция зубных протезов, лечение поражённых кариесом зубов.
Крайне важна нормализация диеты. На время лечения исключается острая, солёная, жирная и жареная пища. Рекомендовано употреблять больше овощей и фруктов.
В амбулаторно поликлиническом звене назначаются следующие препараты:
- Средства для восстановления нормальной функциональной активности эпителия ротовой полости. Используется ацетат токоферола 30%. Аппликации наносятся на поражённые участки до 3-4 раз в день. Длительность – 15-20 минут.
- Антисептики. Применяются с целью профилактики инфекционных осложнений. Хлоргексидином 0,05% обрабатывается вся слизистая утром и вечером, а так же после каждого приёма пищи.
- Анальгетики (при выраженном болевом синдроме). Хорошо себя зарекомендовал Лидокаин 1%. Наносится в виде аппликаций на слизистую оболочки. При непереносимости показаны аппликации с 0,5% Прокаином. Препараты накладываются перед употреблением пищи и по показаниям.
Использование медикаментов, обладающих раздражающим действием (например, 70% этанол) категорически противопоказано, так как высок риск злокачественной трансформации клеток.
Лечебная тактика в стационаре существенно различается. При наличии язвенных или эрозивных проявлений используется обработка очагов протеолитическими ферментами, накладываются кортикостероидные мази (Лоринден, Преднизолоновая мазь).

На язвенные формирования необходимо накладывать мазь Лоринден 2-3 раза в сутки
Если в течение 1-2 недель не наблюдается тенденции к самозаживлению поражённых областей, то используются методы хирургической коррекции – криодеструкция и криообдувание, а так же иссечение скальпелем в пределах здоровых тканей. Лечение холодом осуществляется с помощью полужидкостной струи азота в течение 10 секунд. После этого поверхностные участки некротизируются и отпадают, а на их месте образуется здоровый эпителиальный слой.
При высоком риске малигнизации или наличии атипичных клеток, образование иссекается с забором здоровых тканей на 5-10 мм, после может быть назначен курс химиотерапии.
Народная медицина, несмотря на запрет со стороны врачей, пользуется высокой популярностью. Самыми распространёнными методами являются:
- Настои трав-адаптогенов. Женьшень, душица, лекарственная вероника, ромашка, горец не только оказывают противовоспалительное и антисептическое действие, но и повышают устойчивость организма к воздействию вредных факторов.
- Ореховые настойки. Употребление грецких и чёрных орехов оказывает антимикробное действие и стимулирует рост здорового эпителия.
- Полоскание ротовой полости отваром из календулы, эвкалипта, зверобоя. Можно чередовать полоскание раствором обычной соды и отварами. До 5-6 раз в сутки.
- Смазывание очагов поражение маслами оливок и облепихи. Такие процедуры смягчают поверхностный слой слизистой оболочки и препятствуют образованию трещин.
Осложнения и прогноз
Заболевание может вызывать множество осложнений. Среди них:
- Малигнизация. Появление злокачественной опухоли характерно для веррукозной и эрозивной форм. Рак имеет тенденцию к быстрому росту и появлению метастазов в других органах.
- Развитие необратимых анатомо-функциональных изменений. Поражение языка может навсегда отнять вкусовую чувствительность. Локализация на внутренних поверхностях щёк нарушает деятельность слюнных желёз и развивается гипосаливация.
- Снижение местного иммунитета. Длительное прогрессирование лейкоплакии приводит к снижению выработки лизоцима и прочих антимикробных компонентов, язвообразование повышает риск инфицирования.
- Кровотечения. Значительный размер бляшек может способствовать нарушению целостности крупных сосудов и возникновению кровоизлияний и кровотечений.
Частота осложнений зависит от своевременности обращения к врачу и адекватности назначенной терапии. На ранних этапах, как правило, удаётся предупредить все неблагоприятные последствия.

При обнаружении такого серьёзного заболевания, как Лейкоплакия, необходимо немедленно обратиться к врачу
Прогноз благоприятный только при плоской лейкоплакии на начальных стадия. При других формах – крайне высок риск рецидива и перехода в онкопатологию.
Все больные должна находиться под диспансерным наблюдением:
- 2 раза в год – плоская лейкоплакия;
- 5 раз в год – прочие формы.
Профилактика заболевания
С целью профилактики развития лейкоплакии и рецидива больным следует выполнять следующие рекомендации:
Таким образом, лейкоплакия, несмотря на скудность клинических проявлений, является серьёзным заболеванием, способным не только существенно ограничить привычный образ жизни, но и трансформироваться в злокачественную опухоль. При первых симптомах болезни нужно экстренно обращаться к врачу, чтобы обезопасить себя от возможных осложнений и сохранить свою жизнь.
характеризуется появлением на слизистой оболочке полости рта в области щек и спинки языка плотно спаянных прозрачных или белых бляшек с неровным дном и неправильными краями. Вокруг бляшек выявляется узкий венчик гиперемированной слизистой оболочки.
Заболевание чаще всего наблюдается у мужчин старше 30 лет. Обычно появлению четких клинических симптомов болезни предшествует чувство шероховатости и незначительной болезненности слизистой оболочки щек и языка. Местные факторы, способствующие развитию гиперпластического кандидоза, не выявляются, но нередко (особенно в очень выраженной форме) он свидетельствует о серьезном нарушении иммунного статуса больного.
Ворсинчатый (черный волосатый) язык (lingua pilosa nigra) - особая форма глоссита, которую некоторые авторы связывают с кандидозной инфекцией. Другие [Ариевич А. М. и Степанищева З.Г., 1965] рассматривают его как токсический стоматит, осложненный вторичным кандидозом.
Заболевание встречается преимущественно у мужчин среднего и пожилого возраста. Характеризуется разрастанием и ороговением нитевидных сосочков средней и задней трети языка. Нитевидные сосочки удлиняются, иногда достигая 2 - 3 мм, приобретают серовато-коричневый или черный цвет. Очаги поражения имеют овальную или треугольную форму и располагаются по средней линии. Боковые поверхности и кончик языка остаются свободными от разрастании.
Ромбовидный глоссит (glossitis mediana rhombica) - характеризуется появлением в дистальной трети языка очага поражения ромбовидной формы, приподнятого над уровнем слизистой оболочки или уплощенного. Поверхность очага гладкая, лишенная сосочков, красная, четко отграниченная от окружающих тканей. Форма поражения не изменяется в течение длительного периода времени, но очаг поражения изредка воспаляется, что сопровождается гиперплазией эпителия и гиперкератозом. В настоящее время ромбовидный язык рассматривается как врожденное заболевание; не исключается также роль С. albicans в его этиологии.
Географический язык (десквамативный глоссит) характеризуется появлением участков десквамации эпителия нитевидных сосочков, по периферии которых имеется полоса ороговевшего эпителия: Клинически отмечается появление множественных пятен, вначале сероватого, а затем красноватого цвета. Эти пятна отграничены друг от друга желтовато-серыми валиками, состоящими из нитевидных сосочков. Сливаясь, пятна создают на языке рисунок неправильных очертаний, напоминающий географическую карту. Для течения болезни характерна быстрая смена процессов десквамации эпителия на его ороговение то в одних, то в других местах языка. Вследствие этого форма и локализация очагов поражения могут изменяться в течение нескольких дней и даже часов.
Лейкоплакия представляет собой ороговение слизистой оболочки рта и красной каймы губ, сопровождающееся воспалением, возникающее, как правило, в ответ на хроническое экзогенное раздражение и являющееся факультативным предраком. Чаще всего лейкоплакия локализуется на слизистой оболочке щек, преимущественно у углов рта, на нижней губе, реже на языке (на спинке или боковой поверхности).
Плоская (простая) лейкоплакия характеризуется появлением на слизистой оболочке не возвышающихся над ее уровнем бляшек белого или беловато-серого цвета с четкими границами, неправильной формы.
Веррукозная лейкоплакия часто развивается на фоне имеющейся плоской. Участок поражения выступает над окружающей слизистой оболочкой, имеет интенсивно серовато-белый цвет; при пальпации очага может определяться небольшое уплотнение. Поверхность веррукозной лейкоплакии представляется шероховатой или бугристой (бородавчатой).
Эрозивная, или язвенная, лейкоплакия возникает на фоне простой или веррукозной. Эрозии могут быть единичными или множественными, они чаще всего появляются на участках, которые подвержены термическому или механическому воздействию. Эта форма лейкоплакии обладает наибольшей потенциальной злокачественностью.
Лейкоплакия курильщиков Таппейнера возникает на слизистой оболочке твердого неба у курильщиков (особенно трубки). В этом случае слизистая оболочка твердого нёба представляется серовато-белой, часто складчатой. На этом фоне хорошо видны красные точки - зияющие устья выводных протоков мелких слюнных желез. Иногда эти точки располагаются на небольших узелках полушаровидной формы, что придает внешнему виду очага поражения сходство с булыжной мостовой.
Мягкая лейкоплакия наблюдается преимущественно у женщин молодого и среднего возраста. Протекает без субъективных ощущений, иногда больные жалуются на шероховатость слизистой оболочки, ее утолщение. Очаги поражения представляют собой слегка отечные участки шелушения с мягкими гиперплазированными налетами белого или серого цвета. Иногда в патологический процесс вовлекаются обширные участки слизистой оболочки щек и губ, поверхность которых становится мозаичной, разрыхленной, пористой, покрытой множеством чешуек. Самые поверхностные участки лейкоплакии удается частично снять шпателем. Мягкая лейкоплакия предрасполагает к развитию вторичного кандидоза. Характерными симптомами являются появление жжения, снижение вкусовой и температурной чувствительности на участках слизистой оболочки, где отсутствуют очаги лейкоплакии.
Красный плоский лишай изредка изолированно поражает слизистую оболочку полости рта. Высыпания располагаются на слизистой оболочке щек, особенно по линии смыкания зубов или на спинке языка. Они представляют собой мелкие, величиной до 2 мм в диаметре, узелки беловато-перламутрового или серовато-белого цвета, которые сливаются между собой, образуя своеобразную сетку, линии, дуги, кружевные рисунки. На языке папулы красного плоского лишая образуют сплошные участки, напоминающие лейкоплакию, но они, как правило, сочетаются с наличием сетки на слизистой оболочке щек. Поражение слизистой оболочки полости рта нередко сочетается с высыпаниями красного плоского лишая на красной кайме губ, причем кожа около губ не поражается.
Читайте также:


