Если долго использовать полидексу может быть кандидоз
Вагинальный кандидоз в народе называют молочницей. Его симптомы могут проявляться и исчезать самостоятельно. Таких случаев в медицинской практике около 25%, в остальных ситуациях нужно пройти длительное грамотное лечение. Но если женщина лечится полгода, и ничего не помогает, периодически наступают рецидивы, ставится диагноз хроническая молочница.
Нередко обнаруживается дополнительная инфекция. Важно понимать, если молочница долго не проходит, возможно, наличие осложнений – спайки внутренних органов половой системы, бесплодие, воспаление в органах малого таза, заболевание мочевого пузыря и почек, хронические болезни ЖКТ.
Почему молочница не проходит?
Причин, почему кандидоз не удается вылечить, может быть много, далее перечислены основные:
- частое употребление антибиотиков без особой необходимости;
- реакция слизистой на грибки Кандида;
- сопутствующие инфекции половых органов;
- неправильное питание и неграмотное лечение кандидоза;
- употребление гормональных контрацептивов;
- сниженный иммунитет (особенно во время беременности).
Основным фактором, почему пройденный курс лечения от грибка не дает эффекта, является слабый иммунитет и специфическая реакция организма женщины на грибок. Гормональные контрацептивы, применяемые длительно, со временем нарушают фон, меняют слизистую влагалища, кишечника. Это провоцирует грибок, и женщине приходится вновь и вновь жаловаться гинекологу — не могу вылечить молочницу несмотря ни на что.
По наблюдения врачей, дисбактериоз кишечника влияет на рецидивы молочницы во влагалище, которая и спустя полгода после лечения не проходит. Примерно у 7% женщин случаются рецидивы. Дополнительными факторами, провоцирующими рост грибка, становятся изменения в работе щитовидки, сахарный диабет, анемия, ВИЧ, различные инфекции. Что касается периода вынашивания ребенка, молочница у беременных не проходит, поскольку:
- женщина становится более восприимчивой к воспалительным заболеваниям, в том числе к молочнице;
- организм испытывает большую нагрузку на все органы;
- наблюдается дефицит микроэлементов и витаминов, без которых иммунитет снижается;
- происходит изменение кислотно-щелочного баланса влагалищной среды в более кислую сторону.
Перечисленные факторы объясняют, почему не проходит молочница у беременных. Вдобавок, выбор лекарственных препаратов для лечения грибка во время беременности ограничен, поэтому сложно быстро избавиться от болезни.
Диагностика хронической молочницы
Даже если молочница не проходит, сдаваться не стоит. Необходимо обратиться к врачу, провести диагностику, по результатам которой будет назначено лечение. Современные способы диагностики позволяют не только выявить Кандиды в мазке, но и с помощью посева определить вид возбудителя.
Новые веяния медицины позволяют на основании тестов определить:
- на самом ли деле у женщины молочница. Для этого делают количественный посев на наличие Candida, определяют число дрожжевых колоний в мазке. Это число покажет, есть ли достаточно оснований, чтобы диагностировать кандидоз;
- подвид грибка. Существуют редкие разновидности Candida glabrata, Candida krusey. Они не лечатся простыми медикаментами, продающимися в аптеке без рецепта. Эти виды возбудителя вызывают осложненный кандидоз, требующий особого подхода в лечении;
- степень чувствительности выявленного грибка к существующим препаратам. Это позволит точно назначить средства. Несмотря на то, что эта схема достаточно эффективна, она еще не слишком распространена. Её применяют, только если женщина говорит врачу — не могу избавиться от молочницы в течение долгого срока, несмотря на лечение. Многие поликлиники пока не оснащены оборудованием для точной диагностики, вдобавок, не все врачи знают о новых методах и препаратах, а продолжают назначать схемы лечения, используемые десятки лет.
Причины рецидивов молочницы
Как говорилось выше, при рецидивах кандидоза можно подозревать слабый иммунитет, глубокое поражение слизистой грибками Кандида. Другими факторами, вызывающими появление молочницы вновь и вновь, являются: неправильное питание (дефицит кисломолочных продуктов, свежих фруктов и овощей), злоупотребление алкогольными напитками, незащищенный половой акт с партнером, у которого кандидоз, нерегулярная гигиена.
Перечисленные факторы сводят эффективность лечения молочницы к минимуму. Особенно часто женщины получают молочницу после пройденного лечения, если имеют связь с партнером, который не проходил лечения. Обязательно нужно уделить внимание нормализации микрофлоры в кишечнике и влагалище. Это достигается путем приема эубиотиков.
Часто женщины сами портят свое здоровья, занимаясь самолечением на основе информации из интернета, советов подруг и рекламы по ТВ. Разрекламированные средства могут быть не эффективны в конкретном случае. То же можно сказать и про народные способы лечения – подмывание раствором соды, спринцевание ромашкой, введение тампонов с медом и др. Так можно навредить себе еще больше, точнее, провоцировать переход молочницы из острой стадии в хроническую.
Ошибки в лечении молочницы
Главной ошибкой становится неверная диагностика. В ходе простого гинекологического осмотра врач не может определить вид грибка. Для этого нужно взять мазок на анализ. В частности, картина заболевания стерта, если до обращения к врачу женщина пробовала лечиться самостоятельно народными средствами и другими способами.
Вторая ошибка – использование неэффективных препаратов. К примеру, устаревших средств – Нистатина и Леворина. Грибки эволюционируют, и могут иметь устойчивость к препаратам нистатиновой группы. Если все же такие препараты назначаются, то увеличивают их дозировку.
Третья ошибка – назначение препаратов с молекулами флуконазола. Запатентованный препарат Дифлюкан имеет свыше 20 аналогов – дженериков. Эти копии схожи с оригиналом биологической активностью и фармакологической составляющей. Врачу трудно понять, какие из дженериков (Флуконазол-Тева, Флюкостат, Микосист и др.) помогут избавиться от грибка. Некоторые виды грибка вообще не устраняются Флуконазолом.
Важное условие – ответственность пациентки за своё здоровье. Сначала женщина принимает одну таблетку из назначенного курса, как только симптомы ушли, самовольно прекращает курс, а потом приходит с жалобами к врачу — молочница не проходит, что делать. При нарушении предписаний доктора возможны осложнения и рецидивы. Обычно лечение включает комплекс мер – прием лекарств, соблюдение гигиены, коррекцию питания. Даже если одно из условий не соблюдать, результат будет не тот, на который рассчитывает врач.
Курс лечения молочницы
Обратившись к врачу с вопросом, что делать, если молочница не проходит, пациентка должна быть готова соблюдать все предписания.
Этапы комплексного лечения включают:
- снятие неприятного зуда, жжения и боли с помощью антибактериальных противовоспалительных средств;
- прием противогрибковых препаратов внутрь с параллельным использованием интровагинальных свечей, мазей, таблеток;
- отказ от половых контактов на время лечения;
- исключение сладкого, сдобы, алкоголя, коррекция диеты;
- прием минералов и витаминов;
- отказ от гормональных контрацептивов, гигиенических тампонов и ароматических прокладок.
На фоне принятия таблеток и применения свечей врач порекомендует спринцевания, ванночки, ношение натурального белья. На консультации врач предупредит, что во время лечения возможно появление усиленных выделений – это нормальная реакция влагалища, оно очищается.
Среди наиболее действенных средств от грибка отмечают Азикар, Метронидазол, Тержинан, Руферон, Румизол. Средства могут назначаться в свечах, гелях, кремах и таблетках в зависимости от пола пациента и тяжести заболевания. Иногда молочницу лечат длительно, меняя препараты в ходе терапии и делая перерывы между курсами. Это дает возможность победить грибок, избежав его привыкания к лекарствам.
Молочница во время беременности
Молочница – частый спутник беременности. Лечение обязательно проходит под контролем врача, поскольку некоторые препараты разрешены на определенном сроке, а другие запрещены. Когда симптоматика ярко выражена, а жжение и зуд нарушают спокойствие беременной, помогут местные средства из рецептов народной медицины. К примеру, можно подмываться раствором ромашки, коры дуба, календулы.
Можно сделать ванночку из обычной соды и йода. Для этого разводят 1 ст.л. пищевой соды на 1 л кипяченой воды, добавляют 1 ч.л. йода. Этот раствор выливают в таз с теплой водой, где необходимо посидеть 20 минут. Курс – 7 дней. Противопоказание — непереносимость йода.
Другой рецепт раствора для подмывания подразумевает использования трав: шалфея, календулы, ромашки, эвкалипта, тысячелистника, почек тополя. Смесь трав берут в объеме 2 ст. л., засыпают в термос и заливают литром кипятка. Настаивают 10 часов, после чего используют утром и вечером. Не менее эффективны для подмывания отвары из лаванды, крапивы, череды. Их можно брать по отдельности или смешивать.
Врач может назначить тампоны, пропитанные маслом чайного дерева. Берется не чистое масло, а разбавляется с базовым — оливковым, виноградным, из косточек абрикоса. В базовое масло (20 мл) добавляют 5 капель масла чайного дерева. Затем в полученную масляную смесь обмакивают тампон и закладывают на ночь во влагалище. Курс — неделя.
Если во время беременности молочница не проходит и вышеперечисленные меры не помогают, врач назначит медикаменты:
- пимафуцин в таблетках или свечах;
- клотримазол в виде крема или таблеток;
- тержинан – вагинальные таблетки;
- бетадин в виде свечей.
Если молочница носит хронический характер, особого эффекта перечисленные средства не дадут, но смогут снять симптомы и остановить рост грибка. По окончании лечения заниматься профилактикой – ввести в рацион кисломолочные продукты с живыми бифидобактериями, отказаться от алкоголя и курения, не посещать общественные бани и бассейны, воздержаться от незащищенных половых актов, носить белье из натуральных тканей. Точные рекомендации даст специалист.
Каждый человек встречается в своей жизни с насморком, но не все знают, что причиной данного явления могут стать не только вирусы, но и грибок. Такое состояние носит название кандидоз в носу. Хотя данная патология встречается редко, полностью исключать ее наличие нельзя. Вызывать это заболевание могут частые простуды, вирусная инфекция и хронические патологии, так как иммунная система очень ослаблена и легко поддается воздействию молочницы.
Причины возникновения
Попадание в нос вредоносного грибка происходит по причине того, что этот орган открыт для доступа. Таким образом, помимо воздуха туда с легкостью проникают вирусы и грибок. Происходит это стандартным воздушно-капельным путем от носителя заболевания, причем диагностировать наличие именно данной патологии сложно.
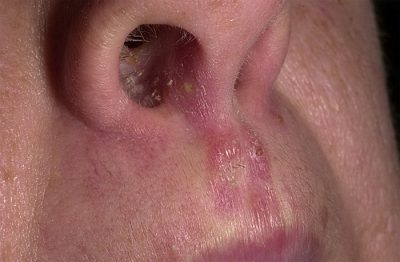
Если человек полностью здоров, то кандидоз в носу ему абсолютно не страшен. Но в случае ослабленного организма, грибок быстро размножается по организму.
Хотя, обнаружить наличие у себя данной патологии, сможет человек, который никогда не имел контакта с заболевшим. Так как Candida имеется у большинства людей и не всегда в активном состоянии.
Что интересно , эти грибки в норме содержатся и в здоровых половых органах и кишечнике, не доставляя никаких неудобств своему обладателю. Но при благоприятных условиях мигрируют по организму, что приводит к заражению других слизистых, к числу которых относится рот и нос.
Болезнь может активизироваться в случае, если организм ослаблен в результате таких заболеваний и патологий:
сахарный диабет;- ОРВИ или ОРЗ;
- диагностируемая ранее молочница на половых органах;
- СПиД;
- хронические заболевания пищеварительной системы;
- обострение болезней носоглотки;
- грипп;
- хронический тонзиллит;
- недавно перенесенное заболевание;
- переохлаждение;
- травмы носа.
Передается кандидоз носоглотки в следующих случаях:
- Во время лечения в больнице, где больному ставят внутривенные катетеры, назначают гемодиализ или питается через вену. В данном случае причина – это отсутствие стерильности приспособлений или инструментов.
- В быту, когда заражение происходит при обычном рукопожатии или при общем использовании предметов личного пользования.
- Применение в пищу не обработанных термически продуктов.
- Во время вынашивания ребенка, когда грибок переходит от зараженной мамы к здоровому малышу.
Также данная патология развивается после принятия курса антибиотиков или гормональных, после перенесенного стресса, у беременных и пожилых людей.
Кандидоз носоглотки: симптомы
Людям следует знать, что молочница в носу схожа с вирусной инфекцией и простудой. Таким образом, без соответствующей диагностики, определить наличие именно данной патологии не удастся.

Грибковый инфекционный процесс в носу поражает не всегда только слизистую этого органа, но и горла. Но и в данном случае симптомы кандидоза пазух носа ничем не отличается от обычного заболевания.
Таким образом, затянувшийся насморк, который не может быть вылечен стандартными противовирусными препаратами, дает уверенность, что здесь активно размножается грибок. Но остановить данный процесс, не используя специальные средства, не получится.
Молочница в носу у взрослых характеризуется следующей клинической картиной:
- Заложенность.
- Налет в виде пленок во рту и носу.
- Обильные выделения слизи белесого или желтоватого оттенка. Если человеку трудно сглатывать, то, скорее всего, там скопилась слизь. Капли для носа в данном случае не помогают, а Candida тем временем размножается все быстрее, что провоцирует большую заложенность.

Чихание.- Завышенная температура тела.
- Нестерпимый зуд.
- Отечность.
- Симптоматика затянувшейся простуды. Если насморк длится очень долго и после использования очень сильных противовирусных медикаментов, то это явный симптом наличия молочницы.
- Не проходящая заложенность.
- Появившейся на языке и щеках характерный белесый налет.
- Тот же налет на гландах.
- Крайне неприятный запах выделений из носовой полости, который представляет собой отличительную черту грибковой инфекции от иного заболевания.
Помимо этого, кандидоз слизистой носа может быть распознан за счет того, что в носовой полости имеются характерные белые точки, которые заметны невооруженным глазом.
Важно, чтобы обследование было проведено вовремя, так как в противном случае, патология переходит в хроническую форму.
Лечение
Лечение кандидоза носа проходит в несколько этапов. Первоначально специалист определяет вид грибка Candida, после чего он назначает лечение, которое проводится курсом.

Насколько процесс лечения эффективный можно установить и самостоятельно, то есть, если в выделяемой слизи стали заметны хлопья белого цвета, то исцеление уже происходит. Candida в это время погибает, то есть со слизью грибок выходит из организма.
Важно, чтобы совместно с препаратами, предпринимались соответствующие меры, направленные на повышение иммунитета, так как ослабленный организм не сможет справиться с болезнью полностью. Связано это с тем, что средства местного действия предназначены для разрушения колоний болезнетворного грибка, а для того, чтобы вспышки не повторялись, потребуются дополнительные силы.
Процедура лечения начинается с использования противогрибковых средств, которые воздействуют местно. Как правило, лечение кандидоза носоглотки включает в себя следующие процедуры и средства:
- мази и крема;
- промывание полости носа;
- капли в нос от молочницы;
- полоскание фурацилином, содой и так далее;
- народные методики.
Но препараты назначаются в индивидуальном порядке, так как характер и сложность заболевания у каждого свои.
Интересен тот факт , что лечение может осуществляться минимум неделю, а максимум месяц. После устранения инфекционного процесса требуются профилактические мероприятия, которые подразумевают поднятие иммунитета. А все применяемые ранее антибиотики необходимо отменить, так как это поможет воссоздать бактериальный баланс.
Нередко специалисты назначают применение капель в нос, так как они помогут справиться с инфекцией быстрее. К числу наиболее распространенных можно отнести следующие:
Флуконазол;- Микомакс;
- Полидекса;
- Фуцис;
- Протаргол;
- Дифлазон;
- Мупироцин.
Первый из перечисленных выше относится к классу антимикотиков, он блокирует обмен веществ в клетках грибка, так как блокирует ферментные процессы. Флуконазол имеет более сильное действие по сравнению с другими.
Полидекса спрей позволяет лечить кандидоз в носу комплексно и достаточно эффективно, так как в нем содержатся гормоны, антибиотики и сосудосужающие компоненты. Но данным препаратом нельзя промывать носовые пазухи.
Использование Проторгола является более безопасным, так как он не приводит к столь распространенному дисбактериозу, а применять его разрешается как взрослым, так и детям.
Грибок Candida может лечиться достаточно длительное время, в данном случае все зависит от состояния больного и от его иммунной системы в целом. Также немаловажную роль играют и сопутствующие заболевания, которые угнетают иммунитет.

Как правило, лечение грибка в носоглотке, сводится к использованию противогрибковых средств, которые могут применяться как местно, так как внутренне. Основными из них являются медикаменты на основе Кетоконазола, Флуконазола или же Итраконазола.
Некоторые медики считают, что ускорить процесс лечения можно используя витамины В, которые повышают сопротивляемость организма. Если имеются дополнительные заболевания, то лечение дополняется антибактериальными средствами.
Больным кандидозом носоглотки следует знать, что порой медики заменяют антибиотики, так как грибы привыкают к ним и начинают активизироваться снова.
Для того, чтобы справиться с молочницей, потребуется комплексное лечение, выбирает которое исключительно специалист, а вот заниматься самолечением категорически запрещено. Для лечения врачи назначают следующие группы лекарственных препаратов:

Системные препараты, действие которых направлено на уничтожение грибка, к их числу относятся таблетированные средства.- Лекарственные средства для поднятия иммунитета.
- Антигистаминные медикаменты.
- Витамины.
- Пробиотики, которые необходимы для решения проблемы с дисбактериозом.
Нередко для того, чтобы полностью уничтожить колонии грибков требуется пять курсов применения средств против грибка.
Но для того, чтобы эффективность проводимой терапии была более высокой, а белый был удален быстрее, потребуются дополнительные терапии, к числу которых относятся следующие:

Обработка полости горла Фукарцином.- Санация зева при помощи Хлоргексидина или Мирамистина.
- Полоскания прополисом, содовым раствором или настойкой коры дуба.
- Облечение, используя лазер.
- Электрофорез.
- Ультрафиолетовое облучение.
Но какие именно препараты и терапии потребуются решает исключительно специалист, так как неправильно назначенное лечение только усугубит ситуацию.
В случае данного заболевания, использование народных методик также должно быть согласовано с врачом.
Наиболее часто специалисты назначают полоскания, которые следует делать каждый день. Для этого следует залить небольшое количество лекарства в ноздрю пипеткой, чайной ложкой или шприцом. Жидкость втягивают в нос и выдыхают несколько раз. Если это осуществить невозможно, то можно протирать его при помощи ватной палочки, но только несколько раз в сутки.
Для осуществления данной процедуры могут быть использованы следующие вещества и составы:

содовый раствор;- отвар или настойка ромашки, эвкалипта, хвои, календулы, череды или дубовой коры.
Данные манипуляции не просто очищают носовую полость, но и способствуют снижению нестерпимого зуда, помимо этого количество выделений заметно снижается и боль притупляется.
А справиться с сухостью слизистой смогут сок свеклы, морковки или же алоэ, но при этом последнее следует смешать с витамином А.
Профилактика
Избежать возникновение данного заболевания достаточно просто, для этого необходимо:

следить за чистотой слизистой носа;- своевременно лечить ЛОР-заболевания, которые могли вызвать данное заболевание;
- не допускать контакта грязных рук, платков, салфеток и других посторонних предметов с полостью носа.
Если в силу специфики работы приходится находиться в помещении, где высокое содержание пыли или иных мелких субстанций, то целесообразнее носить маску или респиратор.
Особенно высок риск развития кандидоза носоглотки, если имеется данная патология других органов.
Очень важно принимать витаминные комплексы в период авитаминоза, заниматься закаливанием и сбалансировано питаться.
Не стоит пропускать плановые походы к стоматологу, который может на ранних стадиях определить наличие инфекции.
Капли в нос Полидекса – комбинированный препарат французского производства для местного применения. Предназначен для лечения заболеваний лор-органов бактериального генеза, протекающих в тяжелой форме или с осложнениями. Это гормональное средство с антибиотиками, поэтому использовать его нужно с осторожностью, строго придерживаясь указанных в инструкции рекомендаций.

Формы выпуска Полидексы и состав
Медикамент производится в двух вариантах: в виде назального спрея и ушных капель. Для борьбы с инфекционными заболеваниями носовой полости и параназальных синусов используется Полидекса с фенилэфрином. Это прозрачная жидкость, активный состав которой представлен:
- полимиксина В сульфатом — 15,4 мг/мл (10000 МЕ);
- неомицина сульфатом — 10 мг/мл (6500 МЕ);
- фенилэфрина гидрохлоридом — 2,5 мг/мл;
- дексаметазоном натрия (в метасульфобензоатной форме) — 0,25 мг/мл.
Дополнительно присутствуют гидроксид и хлорид лития, метилпарабен, лимонная кислота, полисорбат 80, макрогол. В качестве растворителя используется очищенная вода.
Капли реализуются в полимерных светонепроницаемых флаконах объемом 15 мл, снабженных распыляющим наконечником с навинчивающейся крышкой.
Срок годности Полидекса – 3 года с даты производства.
Фармакодинамика и фармакокинетика
Средство оказывает комплексное воздействие. Фармакологические эффекты:
- бактерицидный;
- сосудосуживающий;
- противовоспалительный;
- десенсибилизирующий;
- антиконгенстантный.

Они обеспечиваются действием активных компонентов:
- Глюкокортикостероид дексаметазон – стабилизирует структуру клеточных и органельных мембран, местно снижает проницаемость сосудистых стенок, подавляет выброс некоторых нейромедиаторов. Благодаря его активности купируется воспалительный процесс, подавляются аллергические проявления, уменьшается повреждение слизистой оболочки носа. Используется в дегидрированной форме, практически нерастворимой в воде. Это предотвращает системное действие и возможность передозировки.
- Фенилэфрин – является α1-адреномиметиком. Вызывает локальное сужение капилляров и мелких артериол, устраняет отечность слизистого слоя носоглотки и носовой полости, в результате чего уменьшаются воспалительные проявления, устраняется заложенность, облегчается носовое дыхание. Действует мягко, не вызывает чрезмерного замедления кровообращения в слизистой оболочке носа.
- Неомицин – относится к группе аминогликозидов 1-го поколения. Характеризуется широким спектром противомикробной активности. Проникает внутрь бактериальных клеток, связывается с рибосомальными рецепторами, нарушая процесс биосинтеза белковых молекул, повреждает клеточные стенки, вызывает гибель патогенов.
- Полимиксин В – циклический полипептид, продукт жизнедеятельности Bacillus polymyxa. Проявляет выраженные бактерицидные свойства, действует преимущественно на грамнегативных бактерий.
- Полимиксин и неомицин – усиливают действие друг друга (потенцирующий эффект), взаимно расширяют спектр противомикробного влияния. Их совместное применение позволяет эффективно устранять большинство бактерий, провоцирующих воспалительно-инфекционные патологии носа и околоназальных пазух, в т.ч. золотистый стафилококк и синегнойную палочку. Со стрептококками, анаэробной микрофлорой, вирусами, паразитическими грибками они не справляются.
Преимущества назального спрея Полидекса:
- Не угнетает мукоцилиарный транспорт.
- Не дает токсического эффекта.
- Обладает низкой аллергенностью.
- Не раздражает слизистую оболочку носа.
- Оказывает терапевтическое и симптоматическое действие, может использоваться в качестве моносредства.
- Предотвращает развитие тяжелых осложнений.
- Хорошо сочетается с большинством лекарств, применяемых для лечения ринитов и синуситов.
- Несмотря на гормональную природу, отличается высоким профилем безопасности, может применяться в педиатрической практике.
Фармакокинетические особенности Полидекса детально не изучались. Это связано с тем, что в общий кровоток он попадает в минимальной концентрации, системного действия не оказывает. Гормональный компонент хорошо проникает внутрь тканей через слизистую оболочку. При воспалении его абсорбция усиливается, но системная биодоступность остается низкой. Локальная концентрация антибиотиков при местном нанесении выше, чем при пероральном приеме.
Действовать Полидекса начинает вскоре после распыления. Эффект сохраняется в течение нескольких часов. На 2-3-е сутки после начала лечения у большинства больных отмечаются:
- выраженное снижение экссудации;
- уменьшение внутренней и внешней отечности;
- сокращение размеров глоточной миндалины при аденоидите;
- облегчение дыхания;
- исчезновение головных болей, дискомфорта в области носа и прилегающих структур.
Для эрадикации возбудителя требуется 5-10 дней.
Показания к применению
Назальные капли Полидекса применяются для устранения первичных и вторичных бактериальных инфекций, поражающих носовую полость, носоглотку и околоносовые синусы. Их назначают:
- при гайморите и других разновидностях синусита (фронтит, этмоидит, сфеноидит);
- остром или хроническом рините;
- ринофарингите;
- аденоидите, полипозном риносинусите;
- ринорее и заложенности носа вследствие аллергии;
- гнойном рините после продолжительной интубации через нос;
- инфекционном процессе в результате хирургического вмешательства, в том и числе после вскрытия пазух.
Капли используют при тяжелом течении заболевания, обильном слизеотделении, наличии гнойного или слизисто-гнойного экссудата.
Способы и особенности применения Полидексы
Медикамент не предназначен для самолечения, применяется по назначению врача. Вводят интраназально. Предварительно нужно очистить носовые ходы от слизи, гноя и подсохших корочек. Флакон с лекарством можно использовать в качестве распылителя или капельницы. В первом случае нужно немного наклонить голову вперед, ввести край наконечника в ноздрю и, удерживая емкость в вертикальном положении распылителем вверх, резко сжать ее пальцами с 2 сторон. При этом впрыскивается 1 доза препарата.
Чтобы закапать в нос, флакон переворачивают кверху дном, после чего из него даже без нажатия будет выделяться жидкость по каплям. Использовать Полидекса таким способом удобно, когда он заканчивается и плохо распыляется.

Дозировки, частота введения, продолжительность лечения определяются индивидуально в зависимости от возраста больного, особенностей заболевания, наличия сопутствующих патологий. Традиционно в каждую ноздрю вводят по 1 дозе путем однократного нажатия на флакон. Взрослым слизистую носа следует орошать до 5 раз в день. Средняя продолжительность терапевтического курса составляет 1 неделю. Если через 7-10 дней симптоматика не исчезнет, нужно обратиться к врачу повторно.
Во избежание распространения инфекции не следует использовать 1 флакон для лечения разных пациентов. Жидкостью нельзя промывать придаточные пазухи носа, обрабатывать миндалины, задействовать ее при проведении паровых ингаляций, заливать в небулайзер.
Если после орошения носовых ходов состав стекает по носоглотке, его нужно сплюнуть. При попадании раствора в глаза их необходимо тщательно вымыть проточной водой.
Прием Полидекса противопоказан беременным женщинам. Во время лактации необходимо прерывать грудное вскармливание с возможностью его восстановления по окончания курса лечения. Исследования на животных показали, что если мать во время беременности будет применять медикамент, у потомства могут наблюдаться аномалии в развитии слухового анализатора и некоторые другие отклонения.
Вместе с грудным молоком активные компоненты Полидекса могут поступать в организм младенца, оказывая негативное воздействие на работу сердца и ЦНС, особенно если ребенок ослаблен или родился раньше срока.

При почечной дисфункции, нарушении мочевыведения, альбуминурии использовать лекарство запрещается. Особые указания для пациентов с печеночной недостаточностью отсутствуют.
Спрей запрещено использовать для лечения маленьких детей (младше 2,5 лет). Детям от 2,5 до 15 лет носовую полость обрабатывают не более 3 раз в сутки. Пациентам старше 15 лет процедуру проводят 3-5 раз в день.
Противопоказания
Лекарство нельзя применять при повышенной чувствительности к действию любого из его компонентов, в том числе аминогликозидов и парабенов. Другие противопоказания:
- закрытоугольная глаукома (подтвержденная или вероятная);
- вирусная природа инфекции;
- нарушение работы почек, протеинурия, задержка мочи;
- тяжелая форма коронарной недостаточности;
- трудно контролируемая гипертензия;
- беременность вне зависимости от срока;
- период грудного вскармливания;
- младший детский возраст (до 2,5 лет).
Осторожность требуется при гипертонической болезни, диабете, гипертиреозе, психотических отклонениях, повышенной судорожной готовности, ишемии, инсульте или высоком риске его возникновения.
У пациентов с хроническим атрофическим ринитом возможно усиление атрофии слизистой оболочки носа.
Побочные действия
В ходе лечения могут наблюдаться различные побочные проявления. Развиваются они преимущественно в виде:
- пересыхания слизистой носа;
- сухости во рту;
- головных болей;
- тошноты;
- местных и системных аллергических реакций (гиперемия, набухание слизистой в месте введения, сыпь, зуд, жжения в носу, бронхоспазм);
- тахикардии, ощущения сердцебиения, нарушения сердечного ритма;
- парестезии, мышечных спазмов, тремора;
- нервного перевозбуждения или сонливости;
- повышения АД, гипертонического криза.

Чаще всего подобные реакции появляются у представителей старшей возрастной группы при наличии сопутствующих неврологических и сердечно-сосудистых патологий. У детей могут наблюдаться головокружение, слабость, бледность кожных покровов, потливость, рвотный рефлекс, олигурия, аллергия.
Иногда формируется гиперчувствительность к присутствующим в составе Полидексы антибиотикам, что может затруднить прием аналогичных противомикробных средств в будущем. В случае появления нежелательной симптоматики возможность дальнейшего применения средства нужно обсудить с врачом.
При затянувшемся лечении возможно развитие вазомоторного медикаментозного ринита, привыкания и синдрома отмены. Это обуславливается присутствием в составе фенилэфрина. Антибактериальные компоненты при злоупотреблении лекарством подавляют жизнедеятельность естественной назальной микрофлоры, вызывая дисбиоз и создавая тем самым благоприятные условия для присоединения вторичной грибковой инфекции.
Симптомы передозировки
При интраназальном употреблении в соответствии с инструкцией препарат попадает в общий кровоток в незначительных количествах. Случаи передозировки зафиксированы не были.
При применении спрея более 2 недель, использовании дозировок, многократно превышающих рекомендованный объем, случайном проглатывании жидкости возможно развитие системных эффектов.
Могут наблюдаться такие симптомы, как:
- снижение активности, вялость, заторможенность реакций;
- гипотермия, лихорадка;
- обморочное состояние;
- угнетение дыхательной функции;
- кома.
Взаимодействие с другими средствами
Полидекса можно применять совместно с антибиотиками системного действия за исключением Гентамицина, Стрептомицина, Амикацина или других аминогликозидов. Его нельзя комбинировать с некоторыми препаратами:
- Антидепрессанты из группы неселективных МАО-ингибиторов. Начинать лечение можно не ранее чем через 2-3 недели после их отмены. В противном случае повышается риск пароксизмальной гипертензии.
- Оральные и назальные симпатомиметики. Усиливают сосудосуживающее действие фенилэфрина, могут спровоцировать инсульт или гипертонический криз.
- Алкалоиды спорыньи. Возможен гипертонический криз.
- Местные анестетики, терпеноиды, Клобутинол, Атропин. Они снижают порог судорожной готовности, могут вызвать мышечные спазмы, эпилептический приступ.
Полидекса может снижать эффективность гипотензивных лекарств. При параллельном приеме Аспирина (от 3 г в сутки) или других НПВС риск появления кровотечений и изъязвления слизистой ЖКТ повышен.

Медицинский контроль необходим при одновременном назначении спрея с противоаритмическими средствами, слабительными, кортикостероидами, а также при внутривенном введении Амфотерицина В. Вакцинацию против полиомиелита и туберкулеза (БЦЖ) рекомендуется проводить после окончания курса лечения. Если планируется оперативное вмешательство с использованием галогенсодержащего анестетика (общий наркоз), употребление рассматриваемого медикамента нужно прекратить за несколько дней до этого.
Аналогичные препараты
Аналогичным по составу препаратом является Макситрол. Это глазные капли, поэтому здесь нет сосудосуживающего компонента, врачи иногда назначают их интраназально при ринитах и синуситах бактериальной природы.
Нередко вместо Полидекса используют Изофру – аминогликозидный антибиотик на основе фрамицетина, не обладающий противоотечными свойствами.
Также допускается применение таких препаратов, как Ринофлуимуцил и Виброцил. Они не содержат противомикробных веществ, оказывают симптоматическую помощь, облегчая течение болезни, стоят дешевле.
Возможность замещения медикамента аналогами определяет врач.
Отзывы пациентов о Полидекса
София, 24 года, Архангельск:
Полидекса назначили 3-летней дочери, когда она сильно простыла. Другие капли не помогли. Нос был забит настолько, что дышала она только через рот. Данное средство на гормональной основе, с 2 антибиотиками в составе, поэтому я боялась, что будут побочные эффекты. Переносимость оказалась хорошей. После 2 применений ребенок смог заснуть и спокойно проспать до утра. За 5 дней от насморка избавились полностью, никаких негативных последствий не было.
Светлана, 55 лет, Таганрог:
Лечила данным спреем синусит. Средство дорогое, не дает мгновенного облегчения. Эффект держится не более 2,5 часов, потом неприятные ощущения возвращаются, иногда становятся сильнее, чем были. Если из носа не течет ручьем, слизистая сильно пересыхает. Не понравился распыляющий дозатор, вместо распыления можно получить струю жидкости. Лекарство помогло, но за такие деньги могло бы работать лучше.
Наталья, 32 года, Москва:
Пыталась применять Полидекса с фенилэфрином при аллергическом рините. Через некоторое время после сбрызгивания носа разболелась голова, появились слабость и шум в ушах. На следующий день насморк усилился. После обращения в больницу препарат заменили другим средством.
Николай, 37 лет, Орел:
Полидекса – надежный препарат, проверенный годами. Быстро устраняет заложенность носа при хроническом насморке. Достаточно брызгать трижды в день. Обострение проходит примерно за неделю. Никаких побочных эффектов раствор не вызывает, дискомфорта после его распыления нет. Флакон компактный, удобный, всегда держу его под рукой.
Читайте также:


