Экзема и микоз кожи рук схожи ли они и чем отличаются
Псориаз по своей симптоматике схож с многими заболеваниями, поэтому при постановке диагноза большую значимость представляет дифференциальная диагностика. Как отличить псориаз от других кожных заболеваний?
Похожие болезни
Псориаз — это неинфекционное кожное поражение, которое встречается всего у 5% населения Земли. Несмотря на это, его часто путают с другими дерматологическими диагнозами, ведь все они имеют схожие признаки и причины, однако лечатся совершенно по-разному.

С псориазом можно спутать:
- лишай;
- экзему;
- грибковые инфекции;
- дерматит;
- вторичный сифилис;
- системную красную волчанку;
- рак кожи;
- себорею.
Чем отличается от других кожных заболеваний?
При экземе, как и при псориазе, очаги поражения появляются на локтях, коленях, голенях, волосистой части головы чаще, чем на других частях тела. Пораженная область также зудит, воспаляется, человек испытывает жжение.
Отличительные признаки экземы:
- после отшелушивания чешуек остаются ярко-красные пятна;
- высыпания мокнущие;
- нет четких границ очагов воспаления;
- шелушения занимают меньшую площадь;
- поражаются преимущественно мягкие ткани (внутренние сгибы локтей, колен).
При дерматите чешуйки кожи на воспаленных участках имеют желтый цвет, в то время как для псориаза характерны белесые или серые высыпания.
Дерматит не приносит дискомфорта: человек обнаруживает заболевание только по характерным внешним признакам. Слабости обычно нет, работоспособность сохраняется. Однако сыпь может сопровождаться гноетечением и отечностью.

Для себореи свойственно появление пятен правильной формы (часто округлой или овальной) с четко выраженной границей. У пациентов с псориазом обнаруживаются очаги рваной формы.
При себорейном дерматите никогда не образуются бляшки, но часто появляются желтоватые плотные корочки с блестящей жирной поверхностью. Их структурность можно только прощупать, потому что внешне они не просматриваются.
Главное отличие — место поражения. Себорейный дерматит локализуется на лице, за ушами, на шее, но не переходит на тело.
Атопический дерматит поражает участки с тонкой кожей:
При этом очаги воспаления ярко-красные, но при нажатии бледнеют, в то время как при псориазе высыпания розовые.
Отличительная особенность — поражение ступней. Атопический дерматит часто обнаруживается на ступнях, чего никогда не происходит при псориатическом поражении кожи.
При аллергии пациента беспокоит постоянный сильный зуд, в то время как поверхность высыпаний не отличается от здоровой кожи на ощупь. При псориазе пятна шелушатся, и кожа вокруг них становится сухой.
Аллергические высыпания не имеют четких контуров, могут быть мелкими и крупными, но практически никогда не превращаются в бляшки, волдыри, гнойные образования, потому что человек вовремя реагирует на аллергию из-за сильного зуда.

Лишай поражает слизистые оболочки, половые органы, подмышки, проявляется в виде разного цвета пятен (от красного до темно-синего). Чешуйки и корочки, которыми покрываются пятна, при повреждении отслаиваются легко, обнажая кожу, близкую по цвету со здоровой.
При псориазе же отслоение чешуек сопровождается образованием пленки и выделением небольшого количества крови.
Псориаз и нейродермит очень похожи и даже врачи не всегда могут их дифференцировать без проведенных исследований.
Основной признак, который может помочь дерматологу не ошибиться с диагнозом, — выраженный дискомфорт, на который жалуется пациент. При нейродерматите больного беспокоит сильный зуд даже при небольших пятнах, но при расчесывании не наступает облегчение.
Интересно, что нейродермит может возникнуть как осложнение псориаза.
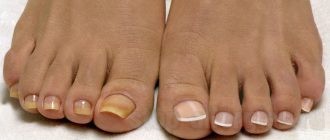
Микоз может поражать не только кожу, но и ногти. Причем, микотические бляшки всегда очень плотные, грубые, внешне похожие на мозоли или натоптыши. Местами локализации грибковых поражений обычно оказываются те, где кожа больше всего подвержена натиранию и давлению, а также области вокруг ногтей.
Грибковые бляшки сухие, прогрессируя, покрываются трещинками и желтыми чешуйками. При надавливании возникает боль.
Отличительной чертой микоза является неприятный запах, исходящий от участков поражения.

Перхоть на голове (она же — себорея, себорейный дерматит) появляется в результате чрезмерной выработки кожного сала и имеет вид сухих чешуек белесого или желтоватого цвета. В отличие от псориаза, себорея поражает только волосистую часть головы, но не затрагивает шею, околоушные области и другие части тела.
При этом себорейные чешуйки легко отходят от кожных покровов, не вызывая боли, дискомфорта, выделения гноя или крови.
Отличия от парапсориаза
Парапсориаз — это хроническое поражение кожи, при котором присутствуют признаки нескольких заболеваний:
Парапсориаз и псориазы схожи клиническими проявлениями, неясной этиологией, однако существенный отличительный признак — видимые симптомы поражений сосудов, т.е. ухудшение проницаемости капилляров.
При парапсориазе часто поражаются лицо и волосистая часть головы, а локтевые и коленные сгибы обычно остаются нетронутыми.
Практически все кожные заболевания имеют схожую симптоматику, поэтому очень важно вовремя поставить диагноз и начать лечение, чтобы заболевание не приобрело хроническую форму. Сделать это точно может только врач, проведя ряд исследований, поэтому при появлении сыпи на коже и зуда нужно немедленно пойти к дерматологу.
Полезное видео
Предлагаем посмотреть видео о том, как отличить псориаз от других кожных заболеваний:

Что такое экзема?
Виды экземы на руках
Причиной экземы на руках может быть целый ряд самых различных факторов – гормональных, иммунных, неврологических, инфекционных. Поэтому в зависимости от вызвавшей причины выделяют несколько видов заболевания, которые различаются по клиническим проявлениям, течению и расположению высыпаний:
Истинная экзема – вид заболевания, которое может быть вызвано различными факторами, и выявить единственную причину не удается. Истинная экзема проявляется в виде покраснения кожи с высыпаниями маленьких пузырьков с жидкостью, которые вскоре лопаются, а их содержимое выливается наружу. Покраснения кожи не имеют четких границ, высыпания на коже обычно располагаются с двух сторон и симметричны. Наиболее частой локализацией поражений при истинной экземе являются кисти рук.
Микробная экзема развивается вследствие инфицирования кожи какими-либо бактериями, чаще всего стафилококками и стрептококками. Микробы вырабатывают токсины, которые служат аллергенами для организма. В ответ развивается аллергическая реакция в виде покраснения, отека и высыпания пузырьков. Экзема проявляется в виде асимметричных шелушащихся участков кожи и часто локализуется по краям трофических язв на ногах, или незаживающих ран.
Микотическая экзема - распространенный вид заболевания, зачастую может поражать кожу стоп, ладоней, голеней, а также эпидермис между пальцами. Возникает при поражении кожи грибами рода кандида. Механизм ее развития такой же, как у микробной экземы. Края экземы четко очерчены так, что видна граница со здоровой кожей.
Себорейная экзема. Причина ее развития является себорея - заболевание кожи богатой сальными железами. На месте сальных желез появляются узелки, покрытые чешуйками. Характерное расположение поражений – волосистая часть головы, носогубные складки, спина, реже руки.
Профессиональная экзема связана с постоянным контактом с вредными химическими веществами. Наиболее часто профессиональная экзема поражает рабочих химических заводов и лиц других профессий, контактирующих с вредными веществами. Поражения чаще всего локализуются на кистях рук и предплечьях.
Причины экземы на руках
Причины некоторых видов экземы на руках иногда сложно установить. Специалисты считают, что заболевание может быть вызвано сочетанием целого ряда факторов. Ими могут быть генетически унаследованные аллергические реакции. У таких больных часто выявляют другие заболевания аллергической природы – аллергический ринит, бронхиальную астму. Немаловажную роль может играть эмоциональный стресс, нарушение работы нервной системы и даже воздействие солнечных лучей.
Контактная или профессиональная экзема на руках развивается при постоянном контакте с химическими веществами. Ими могут быть моющие, дезинфицирующие средства, лекарства. Лицам, контактирующим с вредными веществами на работе, для полного излечения нередко приходится менять работу.
Отдельно следует выделить инфекционные причины экземы - бактериальную и грибковую инфекции. Наиболее частыми возбудителями микробной экземы являются стрептококки и стафилококки. Экзема, вызванная инфекцией, чаще всего развивается на поврежденных участках кожи при ранах, порезах, язвах.
Микотическая экзема начинается с попадания грибков в трещинки кожи или порезы. Со временем грибки размножаются и начинают выделять токсические вещества. Организм начинает бороться с инфекцией, так развивается аллергия на грибковую инфекцию, которая проявляется в виде экземы. Самая частая причина присоединения инфекции – несоблюдение личной гигиены.
Тридерм помогает справляться с основными причинами возникновения экземы благодаря наличию в составе 3-х компонентов:
- антибактериального;
- противогрибкового;
- противовоспалительного.
Именно такое комплексное воздействие способно устранять инфекцию и снимать раздражение, покраснение и зуд уже на следующий день (Данилов С.И., 2006). Кроме того, Тридерм обладает высоким профилем безопасности и не содержит парабенов, которые могут вызывать аллергию.
Стадии экземы на руках
Развиваясь, заболевание проходит через несколько стадий:
-
Эритематозная стадия - включает покраснение кожи и зуд;
Папуловезикулезная или пузырчатая стадия проявляется в виде высыпаний пузырьков с жидкостью;
Мокнущая экзема. Во время этой стадии пузырьки лопаются, на их месте образуются ранки, выделяющие жидкость;

Лечение экземы на руках
В лечении экземы на руках важную роль играет соблюдение гигиены, а также применение препаратов, которые позволяют избавиться от симптомов заболевания. Обычно назначается комплексное лечение, которое направлено на устранение причины обострения. При появлении симптомов экземы в виде покраснения, пузырьков, зуда, жжения кожи необходимо обратиться к врачу-дерматологу. Специалист поможет правильно выявить характер заболевания и подобрать индивидуальный курс лечения.
Медикаментозная терапия экземы включает в себя препараты, направленные на уменьшение воспалительной реакции, противоаллергические средства, седативные (успокоительные) препараты для снятия зуда и антибактериальные для борьбы с инфекцией. Специалисты выделяют несколько групп препаратов, которые рекомендовано назначать при экземе на руках:
-
Мази с содержанием кортикостероидов позволяют уменьшить воспаление;
-
Антибактериальные и антимикотические кремы и мази эффективно борются с инфекцией;
Успокоительные препараты позволяют снизить выраженность зуда;
Антигистаминные средства направлены на снятие аллергического компонента
Можно воспользоваться кремом или мазью Тридерм, которые в своем составе содержат кортикостероид бетаметазон, антибиотик гентамицин и противогрибковое средство клотримазол. Таким образом, этот препарат обладает комплексным действием, что способствует снятию симптомов воспаления и избавлению от инфекции.
Как отличить экзему от грибка
Как отличить экзему от грибка
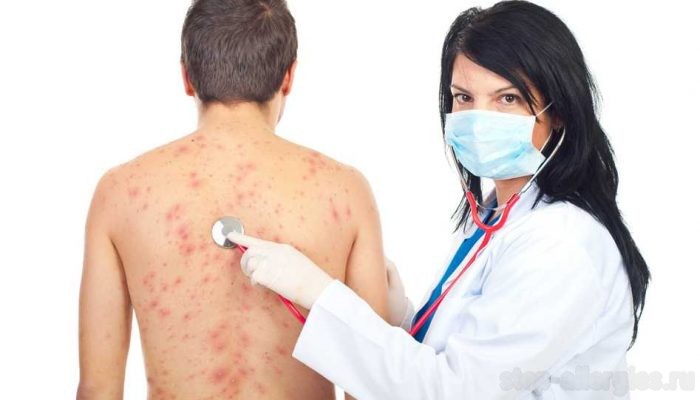
Одними из самых распространенных заболеваний в дерматологии являются псориаз, экзема, грибок (микоз). Каждая из этих болезней имеет свою этиологию, патогенез, симптомы и лечение. Проведение дифференциальной диагностики очень важно для последующего лечения и скорейшего выздоровления.
Первое, чем различаются псориаз, экзема и микоз между собой, — это этиология. Псориаз относится к неинфекционным, хроническим заболеваниям кожи. В его развитии микроорганизмы не играют большой роли, в связи с чем он не является заразной болезнью. Псориаз от экземы отличается тем, что точная этиология этой болезни не установлена. В основе его развития лежат аутоиммунные нарушения.
Усиленное деление клеток эпителия и ороговение обусловлены активностью иммунных клеток. Это только одна из теорий. Вторая версия базируется на том, что в основе развития болезни лежат нарушения роста и созревания кератиноцитов. Предрасполагающими факторами являются следующие:
- генетическая предрасположенность;
- контакт с химическими соединениями;
- наличие тонкой и сухой кожи;
- слишком частое мытье тела;
- инфекционные заболевания;
- наличие ВИЧ-инфекции;
- прием антидепрессантов, бета-блокаторов, противосудорожных средств;
- стресс;
- травмы;
- аллергические реакции.

Разница между псориазом и грибковыми заболеваниями в том, что последние имеют инфекционную этиологию. Возбудителями микоза являются различные микроскопические грибки (Candida, Trichophyton, Pityrosporum). Многие грибковые заболевания заразны. В эту группу входят эпидермофития, эритразма, микроспория. При трихофитии источником инфекции является больной человек или животное.
К факторам передачи относятся предметы домашнего обихода. Инфицирование микроспорией возможно контактным способом. Грибковые болезни, вызванные сапрофитными (дрожжевыми или дрожжеподобными) грибками, развиваются при воздействии различных пусковых факторов (повышенной потливости, снижении иммунитета, наличии тяжелых заболеваний сердца, почек, нарушении питания). Актиномикозом чаще болеют лица, занимающиеся сбором урожая, и контактирующие со злаковыми культурами.
Не каждый знает, чем отличается экзема от псориаза и микозов. Выделяют следующие причины развития этого незаразного, воспалительного заболевания кожи:
- наличие очагов гнойной инфекции на коже;
- аллергия на грибковые заболевания;
- себорейный дерматит;
- воздействие кислот, щелочей и других агрессивных соединений;
- вредные профессиональные факторы;
- варикозную болезнь;
- наличие сикоза;
- наличие чесотки.
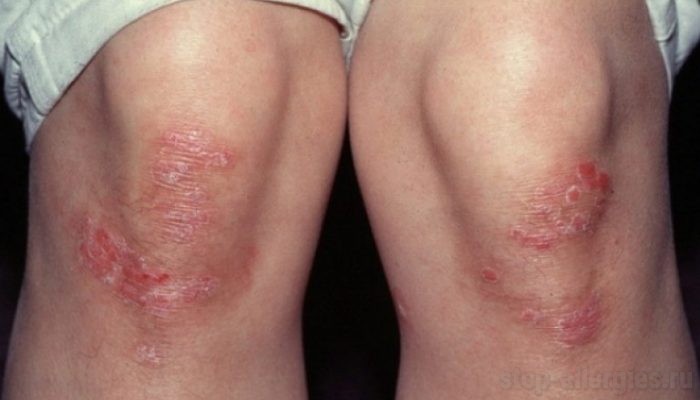
Экзема и псориаз различаются по клиническим признакам. Псориаз бывает точечным, монетовидным и каплевидным. При этой кожной болезни чаще всего поражаются следующие участки тела:
Псориаз бывает пустулезным или не пустулезным. Чаще всего диагностируется простая, бляшковидная форма заболевания. Она характеризуется утолщением кожи, формированием серебристых бляшек, покрытых чешуйками. При псориатической эритродермии определяется покраснение обширных участков тела.
Отличием экземы от псориаза является то, что кожа поражается преимущественно на сгибательных (внутренних) поверхностях.
При истинной экземе наблюдается покраснение кожи и образование мелких везикул. Элементы сыпи быстро вскрываются. На их месте образуются эрозии. Характерно выделение серозной жидкости и мокнутие. Особенность истинной экзема заключается в полиморфизме сыпи. При этом заболевании часто наблюдается зуд.
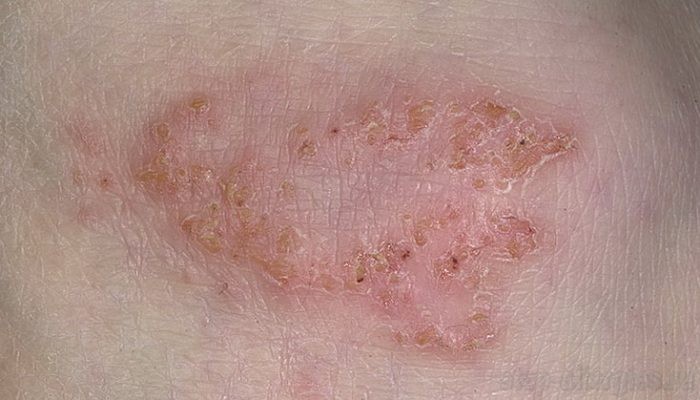
Микробная экзема развивается на месте трофических язв, гнойников или ссадин. На коже образуются очаги, состоящие из гнойных корок, мокнущих эрозий, папул и везикул. Очаги крупные с четкими границами. Они склонны к слиянию. Себорейная экзема образуется в области лица, груди, живота, между лопатками. При ней на коже появляются бляшки, состоящие из шелушащихся красных пятен с желтыми папулами.
При грибковых заболеваниях симптомы определяются основной болезнью. При разноцветном лишае на теле формируются розовые пятна, которые затем меняют свой окрас на коричневый, красный или бурый. Они никогда не появляются на ладонях, стопах и голове. Пятна расположены хаотично. Больных беспокоят зуд и шелушение. При стригущем лишае (трихофитии) возможны: выпадение волос, изменение ногтей и поражение гладкой кожи.
В последнем случае кожа приобретает синюшный оттенок с тонкими, мелкими чешуйками серого цвета. Чаще страдает кожа ягодиц, внутренней стороны бедер, локтей и предплечий. При актиномикозе на коже образуется инфильтрат с выраженной грануляцией по краям. Таким образом, экзема от псориаза отличается следующим:
- сопровождается мокнутием;
- имеет иную этиологию;
- чаще всего поражает участки с тонкой кожей;
- наличием корочек;
- менее четкими контурами очагов;
- интенсивным зудом и жжением.

Только опытные врачи знают, чем отличается экзема от грибковых болезней и псориаза. Псориаз и экзема требуют разного подхода к лечению. При псориазе применяются:
Для улучшения питания кожи назначаются витамины группы B и аскорбиновая кислота. Больные должны придерживаться диеты. В качестве местного лечения используются различные мази и примочки. При себорейной экземе большое значение имеет правильный уход за кожей. Больные на время должны отказаться от посещения саун и бань. Используются следующие мази: серная, салициловая, серно-резорциновая.
Как отличить экзему от грибка
Микотическая экзема представляет собой сочетание грибкового поражения кожи и аллергической реакции, спровоцированной возбудителями заболевания. Чаще всего она поражает кожу стоп, ладоней, голеней, складок между пальцами и носит хронический характер.
Содержание
В большинстве случаев заболевание возникает после травм или какого-либо повреждения целостности кожи в результате развития различных типов микозов, кандидозов, лишая.
Первоначально грибы проникают в раны или трещины кожи и при наличии благоприятных условий начинают размножаться в ней. Поскольку сами микроорганизмы, выделяемые ими токсины и продукты жизнедеятельности чужеродны человеческому организму, он начинает активно с ними бороться, что может привести к сенсибилизации и, соответственно, аллергическим реакциям в виде экземы. Именно поэтому грибковая экзема в большинстве случаев возникает на тех участках тела, которые чаще всего поражаются грибками после ослабления иммунитета, перенесения стресса, возникновения проблем с эндокринной и нервной системами.
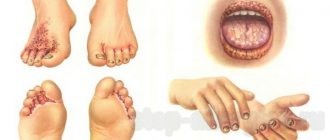
Заболевание проявляет себя возникновением вокруг пораженного участка кожи ран, округлых высыпаний, цвет которых колеблется от розового до серого, и узелков, постоянно причиняющих больному дискомфорт из-за сильного зуда.
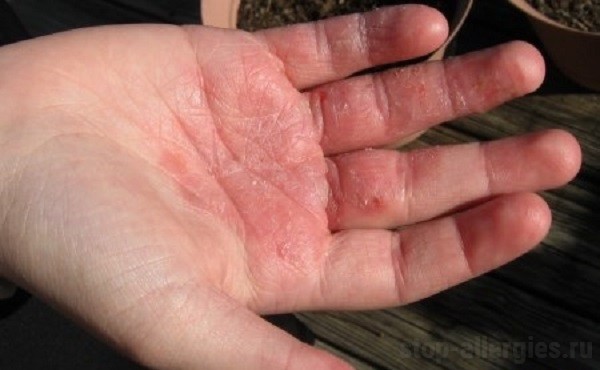
Иногда узелки могут самостоятельно вскрываться, в таких случаях под ними открывается мокнущая поверхность с гнойным отделяемым, но со временем все элементы сыпи покрываются небольшими чешуйками или желтыми корками.
Поскольку в каждом отдельном случае вид и характер терапии подбирается индивидуально, самолечение недопустимо, оно может лишь усугубить течение болезни или привести к рожистым осложнениям. Лечение микотической экземы всегда должно быть комплексным, поскольку необходимо бороться не только с проявлениями аллергии, но и с причиной ее возникновения – возбудителями микозов и кандидозов. В этих целях пациентам назначают:
- Противогрибковые средства. В легких случаях обычно достаточно применения кремов или мазей (Мифунгар, Ламизил, Микосептин, Экзодерил и пр.), но распространенные микотические процессы устраняются только путем системной терапии такими препаратами, как Тербинафин, Флуконазол, Итраконазол.
- Противоаллергические и антигистаминные средства (Тавегил, Супрастин, Зиртек, Эриус, Кларитин, Диазолин и т.д.).
При наличии эндокринных нарушений, которые спровоцировали развитие аллергической реакции, показано лечение грибковой экземы кортикостероидами в виде мазей или инъекций, но они не применяются при обострениях микозов, поскольку гормоны провоцируют быстрый рост и мутацию грибов.
Не менее важным, чем медикаментозная терапия, является внимательное отношение к своему состоянию. Поэтому больным нужно прикладывать максимум усилий, чтобы дополнительно не травмировать кожу, и соблюдать следующие рекомендации:
- избегать контакта с бытовой химией;
- закрывать пораженные участки тела одеждой;
- минимизировать количество стрессовых ситуаций и нервных перенапряжений.
Также необходимо регулярно обрабатывать образовавшиеся чешуйки и корки раствором борной кислоты и заживляющими препаратами. Скорейшему выздоровлению способствуют ванночки с добавлением слабых растворов антисептиков, питьевой соды или трав (ромашки, череды и пр.).
Поскольку микотическая экзема является вариантом аллергии, чрезвычайно важно исключить из повседневного обихода все возможные аллергены, контакт с которыми может усугубить течение болезни. Поэтому пациентам рекомендуется придерживаться гипоаллергенной диеты, подразумевающей отказ от шоколада, специй, жирной пищи, яиц, цитрусовых, орехов и т.д.
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
- Насморк 33
Как отличить экзему от грибка
Грибковые микроорганизмы часто поражают кожу человека, но иногда они появляются в сочетании с другими патологиями, в частности, аллергическими реакциями. Грибковая экзема на руках объединяет дерматический недуг, спровоцированный различными видами микозов, и воспаление кожных покровов, вызванное аллергией на инфекцию или другие раздражители. Это заболевание сопровождается неприятными симптомами и может довольно быстро перейти в хроническую форму, требует длительного лечения.
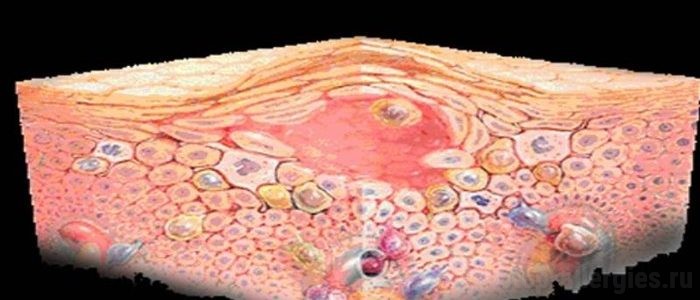
Основные характеристики и причины заболевания
Существует около 500 различных видов грибковых микроорганизмов, способных спровоцировать микотическую экзему.
Главные характеристики, причины и места локализации заболевания описаны в таблице:
- плесневые грибки;
- кандидоз;
- возбудитель узловатой трихоспории;
- стригущий и разноцветный лишаи;
- возбудители грибков ногтей, стоп, головы;
- сенсибилизационная реакция организма на раздражители.
- гормональный сбой;
- медикаментозные средства (антибиотики, иммуносупрессоры);
- аллергическая реакция;
- патологии нервной системы;
- генетическая предрасположенность;
- авитаминоз, дефицит микроэлементов;
- заболевания эндокринной системы;
- ослабленный иммунитет;
- перманентный стресс;
- несоблюдения правил гигиены.
- кожа на руках;
- ладони;
- места нарушения кожного покрова;
- пальцы на ногах;
- стопы;
- складки между пальцами;
- кожные покровы голеней.
- нарушение целостности кожных покровов (трещины, травмы, раны);
- попадание одного из типов микоза;
- размножение грибковых микроорганизмов;
- сенсибилизационная реакция на грибковую или бактериальную инфекцию;
- выработка антител к чужеродным микроорганизмам;
- аллергия;
- поражение кожного покрова;
- симптоматика заболевания.
- острое;
- хроническое.
Симптоматика заболевания
Микотическая экзема имеет сильно выраженные проявления, которые доставляют массу неудобств эстетического и физиологического характера. Они характеризуются симптоматикой грибкового и аллергического заболевания одновременно. Основные симптомы патологии:
- покраснение, зуд, жжение кожных покровов;
- серовато-розовые круглые или фасетчатые пятна на коже с четкими контурами;
- высыпание, характеризующееся небольшими, припухлыми узелками с жидкостью внутри;
- самопроизвольное вскрытие узелков;
- мокнутие, влажность в местах поражения кожных покровов;
- длительное время незаживающие эрозии;
- гнойные выделения;
- отечность кожных покровов в местах поражения;
- чешуйчатость, образование желтых или розовых корок;
- распространения на близлежащие участки;
- отмирание ороговевших тканей;
- рецидивирование.
Вернуться к оглавлению
Методы диагностики заболевания
Микотический дерматит иногда сложно отличить от обычного грибка самостоятельно, так как симптоматика заболеваний очень похожа. Но для врача диагностика не составляет проблемы. Для точного определения патологии и вида возбудителя проводятся следующие методы исследования:
- сбор анамнеза;
- визуальный осмотр;
- физикальное обследование;
- лабораторные анализы крови и мочи (общие, биохимические);
- посев содержимого узелков на микроорганизмы.
Вернуться к оглавлению
Лечение грибковой экземы
Лечение заболевания в первую очередь направлено на борьбу с микозом, аллергией, укрепление иммунной системы. Для этого используются различные методы:
- медикаментозные средства в виде таблеток и инъекций;
- лекарственные препараты локального действия;
- народные средства.
При наличии провоцирующего фактора эндокринного характера назначается дополнительное лечение. В этом случае применяются кортикостероиды. Чтобы не усугубить течение заболевания, следует внимательно следить за своим состоянием и придерживаться определенных правил:
- избегать эмоциональных стрессов;
- не контактировать с бытовыми химическими средствами;
- закрывать пораженные участки тела стерильной одеждой;
- не контактировать с животными;
- избегать попадания прямых солнечных лучей;
- избегать контакта с горячими и холодными предметами;
- принимать витаминные и минеральные комплексы;
- тщательно следить за гигиеной;
- исключить потенциальные аллергены (грибы, цитрусовые, рыбу, шоколад, яйца, специи, орехи, жирную пищу, молочную продукцию).
Лечить микотическую экзему придется долго — от 2-х до 6-ти месяцев, применяя комплексную терапию.
Микоз можно лечить при помощи народной медицины, предварительно проконсультировавшись с лечащим врачом. Народные средства используются как вспомогательная терапия для борьбы с заболеванием. На основе различных трав и растений делают ванночки, мази и кремы для локального применения, а также настойки и отвары — для перорального. С этим видом терапии следует проявить особую бдительность, поскольку многие растения могут вызывать аллергию у отдельных людей.
Народные средства основываются на различных органических элементах:
Как предупредить развитие заболевания?
От грибковой экземы не так просто избавиться. Даже если исчезли все следы заболевания, оно может напомнить о себе в любой момент, как только появятся благоприятные условия. Чтобы этого избежать, нужно придерживаться определенных профилактических мер:
- избегать стрессов и эмоционального перенапряжения;
- следить за личной гигиеной;
- своевременно дезинфицировать раны, порезы и царапины на теле;
- не использовать чужие гигиенические средства;
- не ходить босиком в общественных местах;
- не принимать антибиотики без назначения врача;
- употреблять достаточно витаминов и минералов.
Также следует носить одежду из натуральных тканей, сбалансировано питаться, заниматься сортом. В то же время не следует злоупотреблять солнечными ваннами, нужно исключить контакт с бытовой химией, стараться избегать травм, простудных и инфекционных заболеваний. При обнаружении малейших признаков кожной патологии следует незамедлительно обратиться к врачу, поскольку самолечение, скорее всего, окажется неэффективным, а только усугубит ситуацию.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу " без аллергии". В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
Читайте также:


