Что такое кандидозный эзофагит пищевода

Отчего появляется кандидозный эзофагит? Длительный прием антибактериальных препаратов, ослабление защитных сил организма и инфекционные заболевания способны привести не только к дисбактериозу кишечника. Дисбаланс микрофлоры может наблюдаться в любом органе. Наличие белого налета на слизистых оболочках рта свидетельствует о грибковом стоматите, признаки же кандидозного эзофагита будут несколько иными. Чем это заболевание отличается от других поражений пищевода, и как от него избавиться?
Причины возникновения заболевания
Грибковые инфекции часто поражают слизистые оболочки полости рта. Именно в этом отделе желудочно-кишечного тракта в норме присутствует определенное количество грибов рода Кандида. В пищеводе их значительно меньше. Эти микроорганизмы считаются условно-патогенными. При нормальном состоянии иммунной системы они не провоцируют развитие заболеваний. Их активное размножение начинается при ослаблении защитных сил организма. Грибок в нижние отделы пищевода проникает вместе с едой и водой.
Фактором возникновения кандидозного эзофагита считают выраженный иммунодефицит, развивающийся на фоне некоторых патологий. К ним относят:
- онкологические заболевания, особенно желудка и щитовидной железы;
- декомпенсированные формы сахарного диабета;
- СПИД;
- гипотиреоз и другие патологии щитовидной железы;
- болезни кровеносной системы;
- аутоиммунные патологические процессы;
- алкоголизм и наркоманию;
- продолжительный прием антибактериальных и гормональных препаратов.
Кандидозный эзофагит может развиться на фоне безпрерывного использования блокаторов гистамина. Усугублению тяжести течения заболевания способствует воспаление слизистых оболочек пищевода и рефлюкс-эзофагит. Причиной появления изжоги считается употребление острой и грубой пищи, заброс кислого желудочного содержимого. Кандидозный эзофагит часто поражает средние отделы органа, отличается тяжелым длительным течением.
Клиническая картина заболевания
Развивается данный патологический процесс достаточно редко, его проявления схожи с симптомами других заболеваний пищевода. Именно этот факт делает диагностику кандидозного эзофагита сложной. Очень часто назначается неправильное лечение, способствующее переходу воспалительного процесса в запущенные формы. Изжога — основной признак этого заболевания. На ранних стадиях она появляется во время приема пищи, на поздних — спонтанно. Пациента беспокоит боль и жжение за грудной клеткой. Их можно спутать с болевыми ощущениями в желудке или сердце, что связано с близким расположением этих органов.

Дисфагия — еще одно характерное проявление, сигнализирующее о наличии кандидозного эзофагита. Так называется нарушение процесса перемещения пищевого комка по направлению к желудку. Если на ранних стадиях заболевания неприятные ощущения появляются лишь при проглатывании больших объемов пищи, то впоследствии болью сопровождается даже употребление жидкости. К проявлениям кандидозного эзофагита можно отнести тошноту и рвоту, которые возникают после употребления острых и горячих блюд, крепких напитков. Эти продукты раздражают и без того воспаленные слизистые оболочки пищевода.
Каждый прием пищи сопровождается дискомфортом в грудной клетке. Ухудшается общее состояние организма: нарушается сон, появляется раздражительность и тревожность, снижается работоспособность. Симптомы инфекционного поражения пищевода мало чем отличаются от возникновения других патологий системы пищеварения, поэтому на основании клинической картины окончательный диагноз поставить бывает невозможно.
Типы кандидозного эзофагита
Классификация болезни исходит из степеней поражения пищевода. Начинают обследование с эндоскопического осмотра. При проведении процедуры обнаруживается характерный налет на слизистых оболочках. Кандидозный эзофагит протекает в четырех стадиях, каждая из которых имеет свои признаки и диагностические признаки. На первом этапе на слизистых оболочках образуются белые выпуклые пятна, занимающие не более половины площади. Отечности и покраснения тканей не наблюдается.
Вторая степень заболеванию присваивается при поражении более 50% пищевода, покраснении слизистых оболочек без образования язвенных дефектов. На следующей стадии белые пятна сливаются в единое поле, появляется выраженный отек и единичные эрозии. Четвертая степень характеризуется выраженной отечностью тканей, появлением обширных язв и обильного светлого налета.
Дополнительная информация! Четкой классификации и определенного кода по МКБ-10 кандидозный эзофагит не имеет.
Его относят к патологиям пищевода неясного происхождения и грибковым инфекциям других локализаций.
Способы лечения заболевания

При кандидозном эзофагите лечение начинают с применения противогрибковых лекарств. Это основной способ лечения патологии. Эффективность противогрибковой терапии зависит от своевременности обнаружения возбудителя, его чувствительности к медикаменту. Во время эндоскопического обследования выполняется биопсия — забор тканей для дальнейшего анализа. Эзофагит можно лечить и другими средствами, их назначают в зависимости от степени выраженности клинической картины. Наиболее эффективными противогрибковыми препаратами являются: Нистатин, Кетоконазол, Флуконазол. Дозировка и схема приема подбирается индивидуально.
При появлении изжоги используют антацидное средство, нейтрализующее желудочную кислоту и обволакивающее стенки пищевода. Диета является неотъемлемой частью лечения всех заболеваний пищеварительной системы. Отказаться необходимо от тяжелой пищи и продуктов, усиливающих выработку желудочного сока. В период лечения из рациона нужно исключить фастфуд, приправы, грибы, жирное мясо, крепкие спирто- и кофеиносодержащие напитки. Употребление этих продуктов способствует раздражению слизистых оболочек пищевода и активному размножению патогенных микроорганизмов.
При нарушении сна назначают седативные и снотворные лекарства. При появлении раздражительности и тревожности хорошие результаты дают психотерапевтические методики. Терапия кандидозного эзофагита включает прием иммуностимуляторов: настойка эхинацеи, ИРС-19. Полезен прием витаминных комплексов. При наличии показаний назначают антигистаминные средства.
В качестве вспомогательных методов лечения могут применяться некоторые народные рецепты. Применение лекарственных растений способно спровоцировать появление аллергических реакций, поэтому предварительно рекомендуется проконсультироваться с врачом. Терапия инфекционного эзофагита подразумевает употребление природных компонентов, обладающих противовоспалительными, защитными и заживляющими свойствами. Используются растения, восстанавливающие функции иммунной и нервной систем. К ним относятся: ромашка аптечная, корень женьшеня, цветки календулы, зверобой, плоды шиповника, брусники и черники. Мед при эзофагите применять не рекомендуется. Сладкая среда считается идеальной для размножения грибов рода Кандида.
При неправильном лечении эзофагит может приводить к развитию тяжелых осложнений: изъязвление стенок пищевода, внутренние кровотечения, прободение стенок органа, общее заражение организма. Для того, чтобы избежать развития заболевания, необходимо правильно питаться, своевременно лечить хронические заболевания. Прием антибиотиков должен осуществляться под контролем врача. Лечение должно дополняться приемом пробиотиков и иммуностимуляторов.

Кандидозный эзофагит (воспаление пищевода) провоцируют дрожжеподобные грибки из рода Сandida. Этот аэроб обнаруживается у 20% здоровых людей. Заселяет он слизистую оболочку полости рта, влагалища, кожи, кишечника. Встречается грибок в почве, на овощах и фруктах. Питается организм из азотистых веществ белками, пептонами и аминокислотами.
Этот организм является частью нормальной микрофлоры человека, поэтому его относят к условно патогенным микроорганизмам. В норме рост кандиды подавляют другие бактерии. Чаще всего возбудителем болезни является Candida albicans, а всего род Сandida включает более 80 видов. При снижении иммунитета наблюдается рост колонии грибка. При иммунодефиците возможно развитие системного кандидоза, когда кандида поражает кожные покровы, половые органы и пищеварительный тракт.
Почему развивается
Источником грибковой инфекции являются больные с острым течением болезни, и тогда заражение происходит при контакте с больным или носителем (при поцелуе, половом акте или через инфицированные предметы). Также грибковый эзофагит может развиться из-за активизации дрожжеподобных грибов уже присутствующих в организме. В этом случае кандидоз возникает как сопутствующее заболевание.
Тормозят развитие грибковой инфекции лизосомальные ферменты сегментоядерных лейкоцитов, что возможно в результате внеклеточного фагоцитоза. Именно поэтому рост грибка в гнойном очаге подавляется. Если образуется большое количество сегментоядерных лейкоцитов, то развитие грибка не происходит, поскольку форменные клетки крови окружают элементы грибка и, распадаясь, ограничивают его от окружающих тканей.
Грибок может начать расти при гипофункции паращитовидной и щитовидной железы, недостатке калия, заболеваниях печени, нарушении углеводного обмена, гиповитаминозе, дисменорее, гипоадренализме, хроническом истощении. Часто кандидоз развивается на фоне дисбактериоза. После приема антибиотиков, кортикостероидных гормонов, иммунодепрессантов или цитостатиков происходит увеличение грибковой микрофлоры и она становится более патогенной
Если человек много пьет алкогольных напитков или принимает таблетки и не запивает их водой, то это приводит к воспалению слизистой оболочки пищевода и снижению местного иммунитета. При таких условиях повышается риск развития грибковой инфекции.
Симптомы грибковой инфекции
Кандидозный эзофагит не вызывает развитие специфической симптоматики. Клинические проявления схожи с другими болезнями, которые могут развиваться в пищеводе. Проявляется кандидоз органов пищеварительного тракта:
- понижением аппетита и снижением веса;
- изжогой. Она при кандидозном эзофагите не связана с приемом пищи. Сначала появляется только при глотании, но по мере увеличения очагов может беспокоить постоянно;
- затрудненным глотанием. На начальном этапе болезни дисфагия возникает только при проглатывании крупных кусков пищи, но со временем грибок образует пленки, которые перекрывают просвет пищевода, когда эти пленки разрываются человек испытывает болезненные ощущения;
- тошнотой. Симптом возникает только в том случае, если стенки слизистой раздражаются химически или механически, что бывает при употреблении кислых или алкогольных напитков, грубой, острой пищи, лекарств;
- рвотой с выделением творожистой пленки;
- загрудинной болью не связаной с глотанием;
- диареей;
- слизью в стуле.
Если кандида поразила отделы кишечника, то начинается обезвоживание организма, появляются симптомы интоксикации, может развиться лихорадочное состояние. Заболевание может протекать в острой и хронической форме. При острой грибковой инфекции симптомы стремительно нарастают, резко повышается температура тела.
Иногда острый эзофагит это вторичное заболевание, которое развивается на фоне воспаления желудка, при этом колония грибка чаще локализуется в нижних отделах пищевода. Хронический кандидозный эзофагит, как правило, развивается, если проигнорирована острая форма патологии, и симптомы его более смазаны.
Часто в отсутствии лечения кандидозный эзофагит принимает некротическую форму, когда в пищеводе формируются глубокие язвы. Висцеральный кандидоз может быть изолированным или генерализованным с метастазами во внутренних органах, мышцах, костях, нервной системе.
Диагностика микоза
Кандидозный эзофагит в большинстве случаев возникает при поражении слизистой оболочки вышележащих органов пищеварительной трубки, поэтому наличие грибкового поражения полости рта и зева может быть косвенным признаком заболевания. Однако если слизистая ротовой полости не поражена грибком, то это не является доказательством отсутствия грибка в пищеводе.
Поскольку симптомы болезни неспецифичны, то постановка диагноза возможна только после проведения инструментального и лабораторного обследования. Для того чтобы визуально оценить состояние слизистой оболочки пищевода проводится эндоскопическое исследование. Пациенту через ротовую полость вводится мягкая трубка, оснащенная видеокамерой.
При кандидозном эзофагите слизистая красная, легкоранимая, на ее поверхности виден беловатый или желтоватый налет, который без затруднений удаляется, однако, под ним обнаруживаются эрозии, воспаленная ткань. Выделяют три типа поражения пищевода:
- отдельные очаги, налет которых состоит из ороговевших клеток эпителия, грибковых нитей и лейкоцитов. Псевдомицелий внедряется между клетками плоского эпителия;
- образовываются плотные наложения. Нити проникают в подслизистый слой;
- псевдомембранозные наложения, которые развиваются на изъявлениях слизистой оболочки. Псевдомицелий пронизывает некротическую ткань, проникают в мышечную оболочку пищевода и поражают сосуды.
Разрастается грибок интенсивнее там, где больше выражен некроз. При хроническом течении вокруг очага воспаления разрастается соединительная ткань или формируется гранулема. Во время эндоскопического исследования берутся материалы на гистологию для того, чтобы провести дифференциальную диагностику между кандидозом, аспергиллезом и нокадиозом.
Для быстрой диагностики пищеводных инфекций может применяться цитологическая щетка или баллонный катетер, которые водятся через рот или нос, а чтобы предотвратить контаминацию используется специальный зонд. В лаборатории с помощью определенных методов можно рассмотреть сам дрожжеподобный грибок, его псевдомицелий и фагоцитированные элементы.
Определение серотипа и идентификация вида кандиды осуществляется с помощью специфической иммунофлюоресцении. Культуральный метод, который заключается в выращивании колонии в течение нескольких дней на питательной среде, дает возможность судить об этиологии инфекционного процесса. Важным диагностическим критерием является увеличение титров антител, повышение количества грибов при повторных исследованиях патологического материала.
Лечение
Лечение кандидозного эзофагита должно быть комплексным. Больному назначается медикаментозная терапия и специальная диета. Поскольку развивается заболевания на фоне сниженного иммунитета, то необходимо восстанавливать защитные силы организма и устранять первичное заболевание. Так, нормализация углеводного обмена и восстановление функций щитовидной железы может приводить к исчезновению клинических проявлений кандидоза.
Средства этиологического воздействия ускорят излечение. Существует множество пероральных и внутривенных лекарств, которые применяются для лечения грибкового эзофагита. Но лечение все еще требует времени и терпения, поскольку некоторые из этих средств оказываются недостаточно сильными, к другим быстро формируется резистентность, третьи дают серьезные побочные эффекты.
При лечении кандидоза первоначально назначаются пероральные средства, а если они оказываются неэффективными, то прописываются внутривенные медикаменты.
Азолы считаются наиболее эффективными. Они принимаются перорально. Делятся на не всасывающиеся (Клотримазол, Миконазол) и системного действия (Кетоконазол, Флуконазол, Итраконазол).
Первая группа не всасывается в ЖКТ, поэтому применяется только для лечения легкой степени кандидоза у больных без иммуннодефицита. Препараты на основе кетоконазола (Низорал, Ороназол) быстро проникают в органы и ткани, но не могут пройти гематоэнцефалический барьер и, кроме того, для их всасывания необходима кислая среда в желудке, а действующее вещество может препятствовать синтезу тестостерона и кортизола.

Интраконазол (Споранокс) также может хуже всасываться при сниженном рН желудочного сока. Флуконазол (Дифлюкан, Дифлазон, Флюкостат, Форкан) всасывается одинаково независимо от кислотности желудочного сока, может применяться как перорально, так и внутривенно, не влияет на выработку андрогенов, проникает через гематоэнцефалический барьер, у него длительный период полураспада, а значит, он дольше действует и частота его приема снижена.
Все препараты из группы азолов при повышении дозировки могут вызывать тошноту, головокружение, замедляют продукцию стероидов, негативно влияют на печень и метаболизм циклоспорина. Антибиотики полиены (Амфотерицин, Нистатин) изменяют проницаемость грибковой мембраны, нарушают ее барьерную функцию, что и вызывает гибель клетки.
Нистатин (Антикандин, Микостатин, Фунгицидин) почти не всасывается в ЖКТ, поэтому его чаще используют для лечения кандидозного стоматита и профилактики поражения пищевода. Амфотерицин В принимается внутривенно капельно. Он не всасывается в пищеварительном тракте, проникает в органы и ткани и способен там накапливаться, благодаря чему увеличивается его терапевтический эффект.
Препараты на основе амфотерицина очень эффективны, однако, они имеют достаточно серьезные пробочные действия (нейротоксичны, гематоксичны, нефротоксичны, вызывают лихорадку, аллергию, диспепсические расстройства), поэтому их назначают только для лечения системных микозов или если азолы не дают результата. По эффективности амфотерицину В не уступают новейший класс антимикотических препаратов — кандины (Капсофунгин).
Важно во время терапии укреплять иммунитет и правильно питаться. Диета больных предполагает употребление большого количества пищи богатой белками и витаминами, но ограничивает поступление углеводов, поскольку сахара являются питательной средой для дрожжеподобного грибка.
Лечение грибковой инфекции довольно длительное, требует соблюдение диеты, приема антимикотических препаратов, иммуностимуляторов, также необходимо проводить терапию основного заболевания, вызвавшего снижение иммунитета. Важно выполнять все предписания врача, поскольку, если терапия приостановлена до полного излечения, то грибок становится резистентным к противогрибковым средствам и заболевание переходит в хроническую форму, которая тяжело поддается лечению.
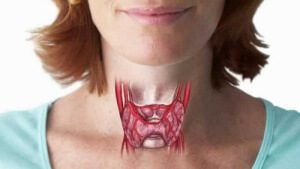
Длительное применение антибиотиков, снижение иммунитета и многие другие причины приводят не только к дисбактериозу кишечника. Нарушение местного микроклимата происходит в любом органе. Если на слизистых оболочках рта появился белый налёт — это кандидоз ротовой полости, такие же изменения при определённых условиях возникают и на пищеводе, только симптомы значительно отличаются.
Причины болезни
Что такое кандидозный эзофагит? Кандидоз или поражение слизистых оболочек грибами рода Кандида встречается часто в ротовой полости. Именно этот начальный отдел пищеварительной системы содержит в норме небольшое количество грибов. В пищеводе их меньше. Они, как и многие другие микроорганизмы, всегда присутствуют на слизистых оболочках, не нарушая самочувствия человека. Их количество увеличивается, когда резко ухудшаются условия существования. С пищей и жидкостью они могут попадать в нижние отделы системы пищеварения.
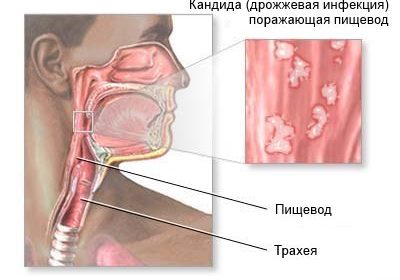
Какие самые частые причины кандидозного эзофагита? — это выраженное снижение иммунитета вследствие определённых заболеваний или состояний, к которым относятся:
Ситуацию ухудшает воспаление пищевода или эзофагит. Частыми причинами которого бывает грубая и острая пища или обратный заброс содержимого желудка, хронические болезни желудочно-кишечного тракта.
Кандидозный эзофагит чаще проявляется в средней трети пищевода и характеризуется длительным течением.
Симптомы кандидозного эзофагита
Встречается кандидозный эзофагит редко, течение во многих проявлениях схоже с другими заболеваниями начальных отделов пищеварительной системы. По этой причине диагностика эзофагита затруднена — врачи начинают неэффективное в этом случае лечение до полноценного обследования.

Какие жалобы предъявляет человек с таким грибковым поражением пищевода?
- Изжога — жгучие боли во время глотания, позднее они появляются независимо от приёма пищи. Человека в течение дня постоянно беспокоит дискомфорт за грудиной, жжение. Некоторые его путают с болью в горле или в области сердца, что объясняется близким расположением этих органов.
- Дисфагия — нарушение акта глотания. Если в начале развития эзофагита трудности при проглатывании пищи возникают после употребления твёрдых больших кусков еды — то впоследствии даже жидкие блюда вызывают боль.
- К симптомам кандидозного эзофагита относится тошнота и рвота. Они чаще появляются при употреблении грубой, острой пищи или раздражающих напитков. Такие продукты царапают поражённую слизистую пищевода.
- Возникновение болей в грудной клетке во время еды.
- Нарушается общее самочувствие: ухудшается сон, появляется тревожность, человек становится раздражительным, нервным, снижается его работоспособность.
Проявления кандидозного эзофагита в большинстве случаев напоминают течение многих заболеваний желудочно-кишечного тракта, поэтому до полноценной функциональной диагностики выставить диагноз практически невозможно.
Диагностика и классификация заболевания
Классификация кандидозного эзофагита зависит от степени поражения пищевода. Диагностика эзофагита основывается на эндоскопическом исследовании. Сложно выставить диагноз без проведения ФГДС. Только так можно увидеть типичный белый налёт, характерный для всех кандидозов.
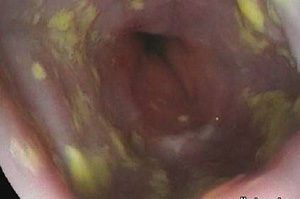
Выделяют четыре степени грибкового поражения пищевода.
- Кандидозный эзофагит первой степени выставляется при обнаружении белых выпуклых бляшек на стенках пищевода, которые занимают менее 50% слизистой. При этом нет отёка и гиперемии ткани.
- Вторая степень поражения характеризуется появлением белого налёта на слизистой, покрывающего более 50% пищевода, появляется гиперемия ткани без язвенных дефектов.
- При развитии третьей степени кандидозного эзофагита белые бляшки сливаются в складки, ткань отёчная, возникают единичные язвы.
- Четвёртая степень поражения пищевода грибком выставляется в случае обнаружения сливающихся бляшек, отёка и рыхлости ткани, появления язв на слизистой оболочке. Обильный белый налёт не отстаёт от пищеводной ткани после вдувания воздуха.
Нет чёткой классификации или определённого кода кандидозного эзофагита по МКБ-10. Его можно отнести:
- к группе грибковых поражений других локализаций — B37.8;
- и к другим болезням пищевода — K22.
Лечение кандидозного эзофагита
Важная роль в лечении кандидозного эзофагита принадлежит противогрибковым препаратам. Это основа терапии этого заболевания. Её эффективность зависит от своевременно поставленного правильного диагноза, обнаружения грибов рода Кандида и определения чувствительности к препаратам. Поэтому во время проведения ФГДС обязательно берут небольшой кусочек ткани на гистологическое исследование с последующим посевом на грибы.
Назначаются и другие препараты при эзофагите, в зависимости от выраженности симптомов.
Нужно воздействовать на причину развития кандидозного эзофагита. Поэтому разрабатываются схемы лечения с использованием препаратов против основного заболевания, из-за которого возникло поражение пищевода.
Для любителей народной медицины важно помнить главное правило такого лечения — не навреди. Поэтому все возможные и доступные методы лучше перед применением обсудить с лечащим врачом.
В лечении кандидозного эзофагита народными средствами допускается применение витаминных препаратов, обволакивающих и противовоспалительных средств. Используются иммуностимулирующие, успокоительные сборы и травы.

К таковым относятся:
- зверобой;
- ромашка;
- женьшень;
- эхинацея;
- календула;
- в чай можно добавлять плоды шиповника, засушенные ягоды черники и бруснику.
Такое средство лечения эзофагита, как мёд использовать нельзя. Это очень сладкий продукт и при употреблении засахаренного мёда можно поцарапать слизистую пищевода.
Осложнения и профилактика эзофагита

Отсутствие лечения или быстрое прогрессирование заболевания может привести к осложнениям:
- кровотечение в месте образования язв;
- прободение язвы;
- развитие сепсиса — заражения крови.
Профилактика кандидозного эзофагита заключается в правильном питании, лечении основного заболевания, контроле за правильным назначением лекарственных препаратов при других болезнях. Если приходится назначать антибиотики длительным курсом, то нужно своевременно менять препараты и использовать иммуностимулирующие вещества.
Кандидозный эзофагит — это одно из самых неприятных поражений пищевода, которое в большинстве случаев начинается с развития других болезней. Избавиться от эзофагита можно, если следовать рекомендациям врача, а профилактика заключается в соблюдении диеты и лечении хронических заболеваний в организме.
Многие люди сталкиваются с такой проблемой как кандидозный эзофагит. Для того, чтобы разобраться в причинах и симптомах этого заболевания, для начала нужно понять что же представляет собой эрозивный эзофагит.
Описание болезни
Эрозивным эзофагитом именуется заболевание воспалительного характера с поражением слизистой пищевода, на котором дополнительно могут появляться эрозивные дефекты. Появляется этот вид эзофагита в результате перенесенной острого или хронического катарального воспалительного процесса в пищеводе.
Причинами эрозий на слизистой оболочке пищевода также является сильное воздействие на его оболочку:
- избыточной соляной кислоты, встречающейся при язвах желудка и двенадцатиперстной кишки, ГЭРБ (пептический эзофагит, желчный его тип);
- в результате проведенной операции на органах грудной клетки;
- при химических ожогах органа, появляющихся от приема кислот или щелочей;
- из-за длительного приема некоторой группы лекарств (микозный эзофагит);
- от механического повреждения (проглатывания рыбной кости и мелких твердых предметов);
- когда организм поражает грибок, вирусные или бактериальные инфекции (кандидозный эзофагит);
- как аллергическая реакция (умеренный вид патологии);
- при стенозе кардиальной части желудка (выраженный тип заболевания иногда отягощенный некротизированной тканью);
- когда диагностирован гастродуоденит.
В группу риска тех, кто может заболеть эрозивным эзофагитом, входят курильщики. Такие люди часто, выкуривая сигарету натощак, сразу пьют после нее крепкий кофе. К негативным факторам, влияющим на пищевод, относятся стрессы, переживания, нервные расстройства.
По локализации эрозивных воспалений классифицируют:
-
пищевода дистальный эзофагит, при котором дефекты находятся в нижней его части;
Различают следующие виды патологии:
- пептический эзофагит;
- кандидозный эзофагит;
- билиарный рефлюкс эзофагит;
- терминальный эзофагит;
- острый эзофагит;
- некротический эзофагит;
- грибковый эзофагит;
- гиперпластический эзофагит;
Заболеванию характерны 4 степени развития, определяет которые охват окружности пищевода эрозивным процессом:
- Единичная эрозия, имеющая размер, не превышающий 5 мм, она не выходит за пределы ближайших складок (чаще это дистальный тип заболевания, эрозический).
- Множественные язвочки, имеющие диаметр, превышающий 55 мм.
- Повреждено более трех четвертей просвета пищевода.
- Крупные очаги, а также многочисленные язвы, охватившие 75% и больше окружности пищевода.
Симптомы
Признаки этого заболевания у человека наблюдаются самые разнообразные:
- сильная изжога;
- охриплость голоса (поверхностный эзофагит);
- боли при глотании;
- рвота с прожилками крови, слизи;
- давление в области желудка;
- ночной сухой кашель;
- тошнота после еды;
- анемия;
- головокружение;
- боли за грудиной, проявляющиеся сразу после еды;
- боли в верхней области брюшины;
- кислая отрыжка, когда присутствует дистальный вид болезни;
- изжога;
- повышенное слюноотделение;
- ночное слюнотечение;
- проблемы с проглатыванием пищи;
- повреждение голосовых связок;
- повреждение эмали на зубах;
- воспаление десен;
- периодические сбои в работе сердца;
- противный запах изо рта.
Пептический эзофагит характеризуется болевыми ощущениями, которые появляются по ходу пищевода. Больше всего они заметны во время приема пищи.
Диагностика
Диагностируется это заболевание на основании жалоб пациента с включением в список необходимых исследований:
- Ренгенография пищевода.
- Фиброгастроскопия с прицельной биопсией. Она помогает обнаружить очаг воспаления, гиперемию слизистого слоя и эрозии в разных состояниях (начиная с кровоточащих ран и заканчивая рубцами). Кроме того, этот вид инструментальной диагностики обнаруживает гнойнички, мелкоточечные кровоизлияния гиперемию слизистой оболочки.
- Рентгеновское исследование позволяет увидеть неполное смыкание просвета внизу пищевода (сфинктера) и усиленную перистальтику (дистальный эзофагит). В биоптатах специалист оценивает структуру пищеводной слизистой: присутствие повреждений, дисплазий и метаплазий.
- Общий анализ крови назначается для определения степени анемии и выявления бактерии хеликобактер или кандиды (кандидозный эзофагит).
Лечение
После определения степени тяжести заболевания и особенностей организма больного, врач подбирает методы лечения эрозивного эзофагита. В ходе лечения могут быть назначены:
- фармацевтические препараты;
- специальное питание;
- средства народной медицины.
Медикаментозное лечение включает использование таких лекарственных препаратов, как антациды. Антацидные средства образуют на поверхности пищи густой консистенции пену, которая попадает в желудок. Затем, при очередном рефлюксе она возвращается в пищевод, выполняя терапевтическое действие. Такой препарат необходимо употреблять часа через два после еды и, непременно, на ночь.
Высокой эффективностью на повышение в нижнем сфинктере пищевода давления обладают прокинетики:
Эти медикаменты, помимо прочего, способствуют более оперативному опорожнению пищевода, а также улучшают его клиренс. Вследствие нормализации моторики верхних отделов ЖКТ пища вместе с соляной кислотой достаточно интенсивно продвигаются в кишечник из желудочной полости. Рекомендовано применять эти медикаменты 4 раза ежедневно, необходимая их доза – 10 мг.
При лечении этого заболевания могут понадобиться ингибиторы протонной помпы (Париет или Рабепрозол). Эта группа препаратов позволяет обеспечить быстрый результат для такого вида патологии, как кандидозный эзофагит. Терапия длится 2 месяца. Кратность приема этих средств ежедневно по 20 мг за прием. Если у больного обнаружена тяжелая форма заболевания – острый эзофагит, ему прописывают комбинированную группу лекарств, например, ингибиторы протонной помпы с прокинетиками.
При осложнении течения заболевания назначается антирефлюксная операция. Манипуляцию выполняют разными способами – расширяют пищеводный просвет специальной трубкой, при наличии грыжи в пищеводе ее удаляют.
Для лечения эрозивного состояния пищевода назначаются блокаторы Н с рецепторами на 1–3 месяца. К ним относятся:
- париет 20 мг;
- лосек 10 мг;
- группа антацидов (Рении, Фосфалюгель, Маалокс);
- альгинаты (Гевискон).
В ходе лечения такого состояния возможно применение противовоспалительных и обволакивающих средств – Вентер или Висмута субцитрат. При обратном забросе желудочного сока и расслаблении сфинктера пищевода назначается Домперидон. После основного курса лечения врач рекомендует больному продолжительный прием Омеза или Нексиума на протяжении 2–5 месяцев во избежание повторяющихся рецидивов, особенно, если присутствовал кандидозный эзофагит. Бывают случаи, когда в период лечения эзофагита развивается дисбактериоз, вот почему важно в этот момент уделить внимание восстановлению кишечной микрофлоры. В этом плане эффективными являются такие препараты:
- бифидо и лактобактерии;
- нормофлорин;
- бифидумбактерин;
- бифиформ.
Следующим шагом консервативного лечения является прием витаминов А, Е и D. Эти средства считаются жирорастворимыми, они усваиваются вместе с такой жирной пищей как:
Витамины Р, В, С – группа растворимых в воде веществ, они усваиваются именно одновременно с жидкостью, поэтому требуется запивать их водой. При этом рекомендуется часто пить натуральные, желательно свежеотжатые соки, поскольку они содержат оптимальный набор всевозможных различных витаминов.
Одним из самых действенных способов лечения, когда человек даже не знает, эрозивный эзофагит что это такое, является физиотерапия. В случаях, когда присутствует пептический рефлюкс эзофагита, отличный результат дает амплипульстерапия. Чтобы снизить болевой синдром, используют электрофорез или гальванизацию. Не менее полезными становятся также грязелечение и бальнеотерапия.
Эффективное лечение такого заболевания, как дистальный эрозивный эзофагит, практически невозможно, если не соблюдать правила питания. Помимо медикаментов предписывается специальная диета, которая исключает употребление раздражающих и вредных продуктов питания. Особенно противопоказаны острые блюда.
Важным моментом в период оздоровления является ограничения курения, употребление спиртных напитков и кофе. Желательно употреблять термически мягкую пищу в виде супов размазни, киселей и слизистых каш, способствующих заживлению эрозий.
Народное лечение
Из народных рецептов для лечения используют травяные отвары, обладающие противовоспалительным, бактерицидным, ранозаживляющим, а также кровоостанавливающим эффектом:
- ромашка аптечная;
- листья мяты;
- календула;
- дубовая кора;
- листья крапивы;
- шалфей.
Прекрасным средством народной медицины признан сироп, сваренный из цветков растения одуванчик. Его достаточно просто получить самостоятельно:
- Необходимо заготовить трехлитровую банку.
- Слоями заложить в нее сахар и цветки одуванчика.
- Содержимое банки необходимо активно истолочь, чтобы получить сироп.
- Принимать его следует трижды за день, набрав чайную ложку средства и разбавив ее 100 мл воды.
Также неплохим анальгезирующим и одновременно противовоспалительным свойством обладает такой препарат:
- Состав: душица обыкновенная, цветки календулы, яснотка белая, мята перечная и корень аира болотного.
- Взять по 1 ст. л. каждого ингредиента, залить все стаканом воды.
- Греть смесь на водяной бане полчаса.
- Процедить раствор.
- Употреблять полученный настой до 6 раз за день, разбавляя 50 мл воды 2 ст. л. средства.
Отлично снимает воспалительный процесс приготовленный из пары столовых ложек аптечной ромашки и взятых по 1 ст. л. корень голой солодки, листья лекарственной мелиссы и пустырника настой. Смесь залить двумя стаканами кипятка. Настоять 2 часа, затем полученную жидкость процедить. Употреблять по 0,5 стакана четырежды за сутки.
Ориентировочные ценники лечения в основных центрах
| Рентген пищевода | Средняя стоимость процедуры |
| Москва | 2000 руб. |
| СПб | 1700 руб. |
| Екатеринбург | 1050 руб. |
| Киев | 900 грн. |
| Днепропетровск | 760 грн. |
| Минск | 60 бел. руб |
| Алма-Ата | 6000 тенге |
| Омск | 717 руб. |
| Новосибирск | 1033 руб. |
Профилактика
Чтобы улучшить собственное состояние, требуется исключить из повседневного рациона жирные блюда, поскольку именно они провоцируют появление довольно ощутимого болевого синдрома. Также противопоказано кофе, лук и чеснок, перец и шоколад.
Категорически запрещены спиртные либо газированные напитки. Питаться необходимо часто, однако нельзя есть перед сном. Действенной мерой профилактики признана диета, разработанная Певзнером. Согласно ей разрешается употреблять яйца всмятку, молочные каши и иные молокопродукты, запеченные фрукты, тефтели и паровые котлеты.
Советы и рекомендации
Необходимо всячески избегать напитков, в составе которых присутствует кофеин. Заменой им послужат травяные чаи и обыкновенная вода. Овощные бульоны и сладкие фруктовые соки – прекрасная альтернатива напиткам. Только требуется следить, чтобы не выпить сок из кислых овощей либо фруктов. Также нельзя пить минеральную газированную воду, поскольку присутствующие в ней пузырьки газа провоцируют расслабление НПС.
Читайте также:


