Белый налет после лечения молочницы
Молочница после родов

Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Урогенитальный кандидоз – заболевание мочеполовой системы, вызываемое дрожжеподобными грибами рода Кандида – нередкое явление, особенно у женщин.
Однако эта проблема легко решается с помощью современных фармакологических препаратов. Главное не затягивать с визитом к врачу.
Роды и послеродовой период – огромный стресс для женского организма. Гормональная система перестраивается, что требует многих энергетических затрат. Поэтому неудивительно, что защитные силы организма снижаются и позволяют развиваться многим инфекциям, которые находились до этого в латентном (скрытом) состоянии.
Течение родов также может обуславливать развитие кандидоза половых органов. Кровотечения, хирургическое вмешательство — все это сказывается на общем состоянии организма роженицы, сказываясь на ее иммунном статусе и увеличивая риск развития молочницы.
Если были созданы все условия для развития заболевания, оно быстро даст о себе знать, поэтому пропустить молочницу, заботясь о своем здоровье, невозможно.
Основными признаками урогенитального кандидоза после родов считаются:
- Зуд и жжение в области наружных половых органов;
- Творожисто-белые выделения из влагалища;
- Белый налет;
- Болезненное мочеиспускание.
При обнаружении данных симптомов женщине немедленно следует обратиться к врачу-специалисту. Если оттягивать визит к доктору, то можно не только увеличить длительность лечения, но и заразить кандидозом ребенка. Дело в том, что при острой форме заболевания, частицы гриба могут циркулировать в крови и попадать в разные ткани организма, в том числе и в молочные железы и выделяться с молоком при лактации.
Кормление ограничивает прием многих системных препаратов из-за их токсичности, однако они необходимы для того чтобы уничтожить клетки гриба, паразитирующие в толще стенок влагалища. В период лактации в общей схеме назначаются безвредный пимафуцин – он не токсичен даже в высоких дозах, но при этом достаточно эффективен.
К препаратам местного действия относят тот же пимафуцин и нистатин, но в форме вагинальных свечей и кремов. Они сочетаются с системными лекарственными средствами и являются препаратами выбора при беременности и в период лактации.
Подробнее о лечении молочницы в период лактации можно узнать в статье молочница при время лактации.
Во-первых, так снижается риск заражения ребенка кандидозным стоматитом с последующими осложнениями. А во-вторых, даже самый безвредный лекарственный препарат – это дополнительная нагрузка для еще не адаптированного детского организма. Поэтому лучше отказаться от грудного кормления в период лечения.
Не стоит запускать молочницу, считая ее неопасным заболеванием. В первую очередь не стоит забывать, что это воспалительный процесс, который без лечения имеет тенденцию распространяться на ближайшие ткани органы, вызывая их дисфункцию. Так, запущенный урогенитальный кандидоз может распространиться и на все мочеполовую систему.
Однако и это далеко не самые тяжелые осложнения данного заболевания. Молочница так же может стать благоприятной почвой для развития вторичной бактериальной инфекции, которая трудно поддается терапии. Все это в целом может вести к бесплодию.
Среди осложнений кандидоза после родов так де выделяют заражение ребенка от матери со всеми вытекающими последствиями. Поэтому все же лучше отказаться от кормления грудью на период лечения, даже если ребенок уже заразился. Это так же может стать причиной повторного заражения матери кандидозом груди у мамы.
Квалифицированный специалист обязан объяснить женщине после родов. Как ухаживать за собственным телом в период после родов, соблюдая правила личной гигиены. Стоит так же прислушиваться к его советам по поводу рациона питания: не передать сладкого, употреблять в пищу больше витаминов, кисло-молочных продуктов.
- Молочница при беременности
- Лечение молочницы груди
- Чем лечить молочницу при лактации
- Острая молочница
Молочница: предпосылки и лечение

Мне 23 года, и молочница у меня возникла лет в семнадцать. Поначалу она была едва заметной, особо никак себя не проявляла, выделения были очень скудными, и внимания на проблему я не обратила. И очень зря, потому что молочница начала развиваться и со временем приносить все больше неудобств и неприятных ощущений.
Сначала я решила поискать решение проблемы в Интернете – все-таки не одна же я с такой проблемой – читала и женские тематические форумы, и задавала онлайн вопросы – в общем, перечитала массу информации по теме избавления от молочницы. Получив нужную базу, я решила действовать. Для начала скорректировала свой режим питания – я прекратила есть сладкую пищу, мучные продукты и включила в рацион больше овощей и фруктов – результат, правда, был небольшим – объем выделений уменьшился, да и зуд немного прошел, но проблему правильное питание не решило.

Помня советы из Интернета, я в аптеке купила сухой сбор ромашки – отвар ее цветов очень хорошо помогает при зуде, да и в принципе снимает воспаление. Конечно, подмывание настоем цветов ромашки – это полезно, но проблему молочницы не решило. Основные симптомы (зуд и белый налет на стенках влагалища) проходили, но через пол дня – день возвращались вновь. То же самое и с подобными ромашке отварами и настойками – сода, йод, даже хлоргексидин не помогали избавляться от болезни – они лишь снимали симптомы.

Устав от вечного дискомфорта, я решила обратиться к квалифицированному специалисту. Мой лечащий врач гинеколог – эндокринолог сказала, что молочница может возникнуть буквально от всего – начиная от неблагоприятной экологической ситуации в регионе, заканчивая гормональными нарушениями, и посоветовала мне сделать забор крови на основные гормоны. Оказалось, что она была права, когда сказала искать причину проблемы у истоков – гормональный фон у меня оказался нарушен, из семи сданных гормонов уровень трех был повышен. Основная причина – в повышенной концентрации мужских гормонов в крови – тестостерона и тестостерона свободного. От повышенных значений гормонов у меня и возникла молочница – потому что все остальные симптомы были в норме. Врач – гинеколог, видя результаты моих анализов, дала несколько ценных советов и рекомендаций, после которых молочница постепенно, но все же сошла на нет. Ими я хочу поделиться и с читателями.

Конечно, режим правильного питания нужно сохранить – молочница очень быстро возникает, если есть много углеводов, а они в огромном количестве находятся в сладостях и выпечке. Однако при повышенном уровне мужских гормонов вредно употреблять в пищу так же соленые продукты – высушенную рыбу, жареную картошку, жирное мясо и, конечно же, фаст-фуд.
Витамины с высоким содержанием цинка очень помогают при проблеме, а стоят довольно недорого, комплекс обычно пьют один месяц.

Обратить внимание следует и на лекарственные травы, продающиеся в аптеках. Мята перечная мне очень помогла – она не только способствовала снижению гормонов (вследствие чего исчезла молочница), но и прекрасно регулировала нервное напряжение. Однако все травы следует употреблять только согласно инструкции.
Исполнив все рекомендации врача, я не только вылечила молочницу, но и избавилась от проблем с гормонами. Помните – проблема может быть глубже, чем вы думаете.
Инкубационный период молочницы у женщин и мужчин
Какой инкубационный период молочницы у мужчин и женщин. Времени, за которое патогенный грибок попадает в организм и начинает проявлять признаки, не так уж и много. От нескольких дней до недель. У одних он вызывает заболевание, у других – только размножается, у третьих не происходит ничего…

Инкубационный период кандидоза может заявить о себе через несколько суток (2-5 дней) или пару месяцев после инфицирования. Но у определенной группы людей, которые обладают устойчивым иммунитетом, грибок не проявляется.

Чтобы понять, откуда берется кандидоз, нужно понимать его природу и возможные пути попадания.
- Для нормального существования микрофлоры всех слизистых оболочек, кожных покровов, внешних слоев внутренних органов необходимы дрожжеподобные микроорганизмы семейства Candida. Но по неопределенным причинам патогенные штаммы начинают делиться.
- От инфицированного сексуального партнера (среди мужчин часто встречается носительство грибка).
- Вследствие ослабленного иммунитета, приема антибиотиков или препаратов, направленных на лечение органов мочеполовой системы.
- У женщин – еще и гормональные изменения, которые происходят во время беременности или ежемесячных менструальных циклов.
- Наличие в питании продуктов с большим количеством глюкозы. Это наиболее благоприятное условие, при котором развивается кандидоз.
Но заболевание у женщин часто протекает с ярко выраженными симптомами (что редко можно заметить у мужчин), поэтому представительницу прекрасного пола некоторые считают носителем.
Простые правила гигиены после посещения туалета, привычка мыть руки с мылом, может препятствовать попаданию грибка из кишечника на кожу рук (оттуда – на слизистую рта или глаз), влагалище (у женщин).

Кандидоз может скрываться в организме разное количество дней, что зависит от вида болезни:
- Обычные 3-5 дней для латентной вагинальной молочницы могут продолжаться до 2 недель, если сопутствует вульвовагинит (воспалительные процессы в тканях влагалища).
- Молочница может идти в совокупности с кандидозным уретритом, когда поражается область мочевыводящего канала. Инфекция может не проявляться от 2 недель до пары месяцев, потом пойти вверх, до мочевого пузыря, в почки.
- Кандидоз полового члена также продолжается 5 дней-2 месяца.
- Возможное параллельное заражение другими заболеваниями, как стандартными инфекциями, передающимися половым путем, так и венерическими заболеваниями.

Инкубационный период молочницы условно проходит три-четыре стадии своего латентного срока.
- Попадание. Происходит процесс инфицирования, когда грибок от носителя (от зараженных мужчин к женщинам и наоборот) или с одной зоны инфицирования переходит на другую (например, ребенок с молочницей слизистой ротовой оболочки взял грудь). Патогенный микроорганизм может зафиксироваться исключительно в благоприятной для себя среде, когда ослаблен иммунитет или протекает гормональное заболевание или изменение. Если Кандида не встретила препятствий в виде активного сопротивления организма (лимфоциты, иммуноглобулины, те же микроорганизмы-антагонисты), происходит второй этап.
- Почкование. Грибок активно увеличивается в количестве, может остаться на внешнем слое слизистой оболочки и выжидать смены кислотно-щелочного баланса или ослабления защитный функций организма. Проявляются видимые признаки молочницы. Если ничто не мешает штамму Candida развиваться, он поражает оболочку ткани и переходит на следующий инкубационный уровень.
- Третий этап – проникновение в слои на глубину 5 – 7 мм, симптоматика прогрессирует. Желательно до этого периода предпринять попытки вылечить кандидоз, иначе настает запущенная форма недуга, терапия которой потребует больших усилий.
- Грибок проникает дальше в организм (через кровь) и поражает внутренние органы. Кроме почек, легких, молочница способна обострить воспаления простаты (у мужчин), навредить ребенку в утробе (у женщин). При всеобщем поражении внутренних органов может наступить летальный исход.

У женщин, этому способствуют анатомические предпосылки, молочница встречается часто, поэтому мужчин редко можно увидеть у кабинета андролога или терапевта с жалобами на неприятную симптоматику, а зря.
Только своевременный визит к профессиональному врачу поможет в ситуации, если:
У мужчин воспалительный процесс ярко проявляет себя на крайней плоти, под ней и скапливается творожистый секрет.
У представителей сильной половины человечества налет образуется вследствие отсутствия должной гигиены. Если вовремя не следить за собой, выделения приведут к воспалениям более глубоких слоев, появятся микротрещины, серозные образования. Инкубационный период, в среднем, продолжается 2-3 недели, на плоти полового органа – около 5-10 дней.
У женщин период скрытого развития кандидоза – около 3-5 дней, так что, прислушавшись к своим ощущениям, следует непременно прибегнуть к врачебной помощи. Из обследований на первых порах часто применяют осмотр и взятие мазков.
Лечение обязательно предполагает медикаментозные меры и для мужчины (в качестве профилактики). Если у партнера проявилась симптоматика, нужно посетить андролога или терапевта.
Получить бесплатную консультацию





Вагинальный кандидоз, или молочница, — заболевание, о котором слышала каждая взрослая женщина. К несчастью, очень многие представительницы слабого пола сталкивались хотя бы раз с этой напастью. Иногда излечение происходит в течение длительного периода времени с множественными рецидивами и вероятностью перетекания в хроническую форму. Но беспокоиться излишне также не следует, поскольку грибок может активизироваться еще и на фоне стресса.
Итак, во влагалище белый налет. Что это может быть? По какой причине образуется во влагалище белый налет? Об этом мы расскажем в данной статье.

Описание патологии
Молочница — патология, возникающая во влагалище женщины, получившая свое название из-за молочно-белых выделений на половых органах, сопровождающих ее. Это грибковое заболевание, возбудитель которого Candida albicans является частью микрофлоры у 80 процентов людей. Однако к проблемам его наличие приводит далеко не всегда. Женское влагалище априори не стерильно, в нем присутствуют разные микроорганизмы, в их числе и Candida albicans. Он поддерживает уровень рН в норме, что важно для процесса оплодотворения.
Кандидоз влагалищный возникает довольно часто, поддается лечению, но при наличии провоцирующих факторов возвращается вновь.
Микрофлора влагалища - своего рода защита от вредоносных микроорганизмов, в нормальном состоянии она помогает избежать инфекции. Иммунная система женщины держит под контролем количество бактерий и при необходимости сокращает их число. Однако иногда система дает сбой, что и повышает риск возникновения кандидоза, тогда во влагалище белый налет образуется.
Причины возникновения
Причин появления молочницы довольно много. Вот самые распространенные из них:

- Прием антибиотиков. В наше время без антибактериальной терапии не обходится практически ни одно заболевание. Это, безусловно, эффективно, так как смертельные заболевания стало возможно вылечить за пару дней приема вышеозначенных препаратов. Но они угнетают всю систему микробов в организме, не только вредоносную, но и полезную, что приводит к нарушению микрофлоры влагалища.
- Грибки. Антибактериальная терапия им не страшна, поэтому, когда противомикробный препарат убивает полезные микробы во влагалище, их место недолго остается пустовать и быстро занимается Candida albicans.
- Угнетение иммунной системы. Кандидоз очень распространен у пациентов с ВИЧ или любой другой болезнью иммунитета. Если молочница помимо влагалища появляется в других местах, таких как кишечник или ротовая полость, то есть смысл провериться на вирус иммунодефицита. Хронические воспалительные процессы также могут стать причиной снижения иммунитета. Бывает белый налет во влагалище без зуда.
- Нарушение метаболических процессов. Чаще всего первопричина — сахарный диабет. При данной болезни происходит сбой в белковом и жировом обмене, что может привести к размножению грибка.
- Неправильное питание. Например, когда женщина, называя себя сладкоежкой, налегает на мучное, газировку и сладости, есть риск сбоя в балансе белков, углеводов и жиров, что приведет в дальнейшем к возникновению кандидоза.
- Гормональный дисбаланс.

Признаки вагинального кандидоза
У молочницы довольно специфические проявления, спутать их с чем-то другим вряд ли возможно, что облегчает диагностику. Женщина и самостоятельно может определить данное заболевание, однако лечение назначать самой себе чревато неприятными последствиями. Основными симптомами молочницы являются:
- Белые творожистые выделения из влагалища.

Симптомы могут проявляться слабо либо по одному в отдельности. В такой ситуации поставить диагноз бывает довольно сложно без обследования. Только специалист может точно определить первопричину заболевания и назначить корректное лечение.
Первые признаки молочницы проявляются, как правило, незадолго до менструации. Зуд и жжение имеют свойство усиливаться после душа или ванны. Опасен ли во влагалище белый налет?
Возможные осложнения и последствия
При выраженном кандидозе есть несколько вариантов течения болезни. В первом случае женщина вовремя приняла необходимые для лечения меры, обратилась к специалисту и выполняла все его рекомендации. При этом варианте излечение происходит быстро и эффективно. Второй вариант предусматривает несвоевременное и некорректное вмешательство в ход болезни. В данном случае есть вероятность перетекания молочницы в хроническую форму с белым творожистым налетом во влагалище.
В 70% случаев хроническая молочница приводит к осложнениям, например, к:

- Непроходимости маточных труб.
- Иммунодефициту организма.
- Бесплодию.
- Спайкам в органах малого таза.
- Кандидозному сепсису (заражение крови грибком). Эффективное средство от молочницы рассмотрим ниже.
Когда пора к врачу?
К врачу непременно следует обратиться, если вы наблюдаете следующие признаки:
- Рецидивирующий кандидоз (чаще четырех раз в год).
- Недельный прием лекарственных средств не дает результата.
- Появление аллергической реакции на фоне приема противогрибковых препаратов.
- Если на фоне молочницы поднимается температура, появляется общее недомогание и боли в нижней части живота.
- Кровянистые выделения.

Лечение
Терапия также предполагает поддержание режима питания. Специальная диета исключает сладкие продукты, в том числе напитки и фрукты, крахмалосодержащие овощи и макаронные изделия, а также дрожжевые производные. Полезным считается добавление в рацион молочнокислых продуктов.
В заключение
Вот как проявляется молочница у женщин. Причины, симптомы, лечение - все это подробно описано в данной статье.
Специфические пятна на нижнем белье — главный признак того, что в зоне интимных органов началась грибковая инфекция.
Выделения при молочнице бывают разными по цвету, запаху и густоте: отличия данных параметров говорят о степени запущенности заболевания и причинах, которыми оно было вызвано. 
Грибок — это серьезно
Мирно существующий в микрофлоре человека грибок Кандида начинает интенсивно размножаться, если организм по разным причинам теряет свои защитные силы.
Результатом его бурной деятельности будут:
Если не лечиться, болезнь может принять хронический характер и распространиться по всему организму.
Разные цвета — разные состояния
По мере развития заболевания бели могут поменять свою окраску на:
Изменение цвета — довольно серьезный симптом, который говорит, что болезнь переходит в тяжелую стадию, или сочетается с другими инфекциями.
В этом случае не стоит медлить с обращением к врачу, ведь ситуация может быть, действительно, опасной.
Бели — в комочках и хлопьях
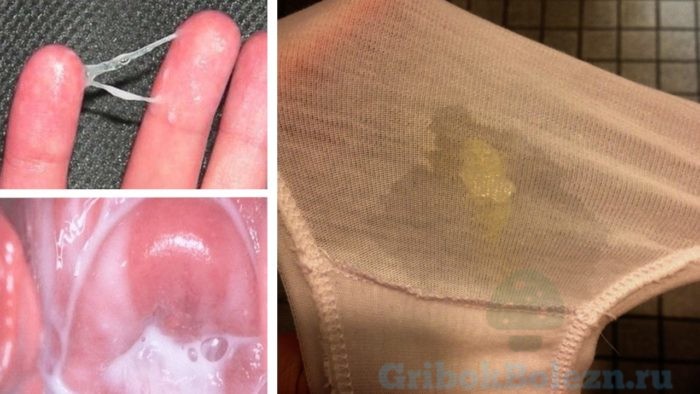
Если грибкового заболевания у вас нет, то подобные признаки исчезнут в течение нескольких дней. В противном случае ситуация будет только усугубляться.
Достоверный ответ о наличии или отсутствии кандидоза даст анализ мазка на микрофлору, проведенный в лаборатории.

Желтые выделения при молочнице — признак серьезной инфекции или воспаления.
Велика вероятность того, что идет развитие:
- дисбактериоза влагалища;
- гарднереллеза;
- сифилиса или трихомониаза;
- других ИППП.
Чтобы удостовериться может ли у вас быть половая инфекция или молочница, желтые выделения посредством мазка должны быть исследованы специалистами. Ведь если с терапией кандидоза можно повременить, то ИППП требуют безотлагательного лечения.
Коричневый цвет — опасности нет?
Откуда кровь?
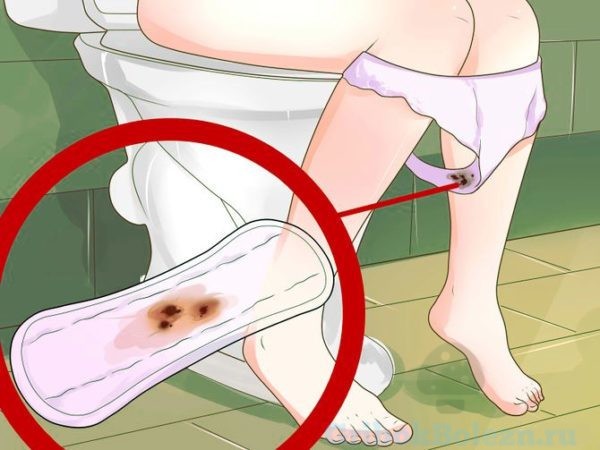
Молочница с кровяными выделениями может быть вызвана микротравмами, появившимися на слизистой из-за повреждения механическим путем, или из-за воспалительных заболеваний в зоне половых органов.
Если в начале развития кандидоза, приходится время от времени почесывать промежность из-за нестерпимого зуда, ненароком можно сделать там маленькие царапины, которые будут кровоточить.
Кровяные выделения могут появиться:
Если у человека развился кандидоз без выделений и долго оставался не леченным, заболевание может перетечь в хроническую, глубокую форму. Проникшие в сосуды и ткани грибки повреждают их и вызывают кровянистые выделения при молочнице.
Всякие кровотечения (помимо менструальных) — опасны. С таким симптомом надо обязательно показаться врачу.

Выделения во время молочницы с зеленоватым цветом — один из наиболее тревожных знаков. По сути, это гной, выходящий наружу из половых органов.
Когда выделений нет
То, как выглядят выделения при молочнице, может многое рассказать о продолжительности поражения, его серьезности и сопутствующих проблемах. Но иногда приходится сталкиваться с таким явлением, как молочница без выделений. Она опасна тем, что очень трудно распознается, а потому долго не лечится.
Если никакой особенной интимной слизи у вас не выделялось, насторожить, тем не менее, должны следующие факторы:
- Отек полового органа.
- Зуд в интимной зоне.
- Боль при сексе и посещении туалета.
Если присутствуют такие проявления, стоит посетить поликлинику и сдать мазок на микрофлору, чтобы удостовериться, все ли у вас в порядке. Это поможет своевременно распознать такое заболевание, как молочница без выделений, и не доводить его до серьезной стадии.
Мужской вариант

Какие бывают выделения при молочнице у мужчин? Этот признак наблюдается у них гораздо реже, чем у слабого пола. О развитии кандидоза говорит припухший и отекший половой член, на котором иногда образуется творожистый налет.
Интимные контакты на время лечения таких заболеваний должны быть прекращены, а внимание к гигиене и укреплению своего иммунитета усилены.
Обо всех изменениях в консистенции, объеме и цвете интимной жидкости будущая мама обязательно должна сообщать своему врачу.
Молочница нередко вызывает другое опасное заболевание у женщин — уретрит кандидозный. Зачастую болезнь трудно диагностировать, так как симптомы слабо выражены и их списывают на проявление молочницы. Кандидозный уретрит болезнь, которую вызывает тот же микроорганизм, что и молочницу — кандида.
Причины и признаки заболевания у женщин
Болезнь вовсе не является признаком беспорядочных половых связей, и может случится на фоне ухудшения эмоционального или физического состояния. Также заболевание передается половым путем во время незащищенного секса. В большинстве случаев у пациента обнаруживаются и другие заболевание, в том числе трихомоноз и хламидиоз. Если болезнь не начать вовремя лечить, то она повлияет на весь организм и может привести к инвалидности.
- жжение уретры, зуд в области ануса и половых органов;
- белый налет на уретре и вокруг нее;
- боль при мочеиспускании;
- белые выделения;
- поражение канала мочеиспускания.
Вызвать кандидозный уретрит может один или несколько факторов:
- курение;
- стресс;
- нарушение правил личной гигиены;
- незащищенный секс;
- диабет;
- алкоголь;
- ВИЧ-инфекция;
- заболевания иммунной системы;
- аллергия.
Зачастую женщины не замечают у себя признаков кандидозного уретрита, списывая недомогание на переохлаждение или простуду. При отсутствии лечения грибковая инфекция развивается сначала в уретре, после — в мочеиспускательном канале, затем охватывает другие органы. Постепенно молочница и уретрит способны перейти в хроническое состояние, протекая без симптомов, но разрушая организм.
Обратите внимание! Острое состояние у женщин может сохраняться до двух месяцев. При остром состоянии часто поражается мочеиспускательный канал.
Влажная среда мочеиспускательного канала способствует развитию и распространению инфекции по организму. Кандидозный уретрит сопровождается:
- болью в нижней части живота;
- частым мочеиспусканием;
- отеком в области уретры;
- белыми выделениями.
Важно: цистит — болезнь, знакомая многим женщинам. Установлено, что в большинстве случаев цистит спровоцирован грибком кандидой.
Обследование и диагностика

При подозрении на кандидозный уретрит или молочницу женщине необходимо обратиться к гинекологу. Диагноз ставится на основании осмотра и результатов анализа. При инфекции в мочеиспускательном канале требуется консультация уролога. Лечение кандидозного уретрита назначается после исключения наличия хронических болезней. Обычно следует пройти дополнительное обследование у венеролога на предмет наличия ЗППП. Кроме того, может понадобиться обследование у гастроэнтеролога или эндокринолога, так как первопричиной уретрита могут быть гормональные отклонения и заболевания ЖКТ.
На план лечения могут повлиять:
- степень тяжести болезни;
- наличие других болезней;
- белый налет на гениталиях;
- скорость распространения;
- возраст пациента;
- и другие факторы.
Лечение состоит из комплекса мер местного или общего характера. Лечить кандидозный уретрит самостоятельно, без анализов и обследования, нельзя. Это может вызвать необратимые последствия для организма.
Обратите внимание! Хронический кандидозный уретрит может спровоцировать другие проблемы со здоровьем, в том числе бесплодие. Ранняя диагностика уретрита у женщин позволит полностью вылечить грибковую инфекцию. Обращайтесь к врачу при первых симптомах заболевания мочеполовой системы!
Лечение кандидозного уретрита у женщин
Избавление от заболевания требует не только приема медикаментов, но изменения привычек и образа жизни. Стресс, нарушение правил гигиены, неправильное питание, незащищенный секс приводят к рецидивам болезни или ее усугублению.
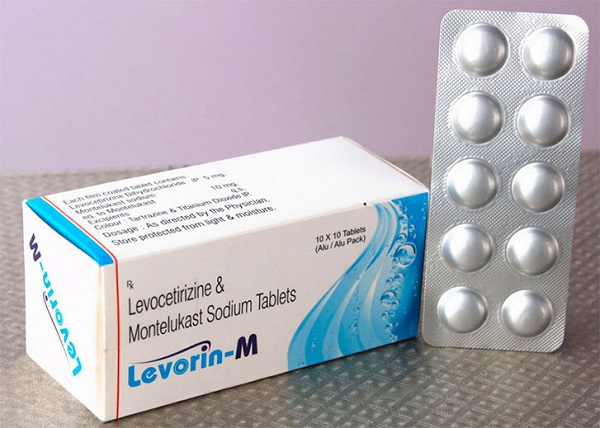
- Противогрибковая терапия. Врачом обязательно назначаются комбинации местных и системных препаратов. Курс лечения может включать средства:
- Леворин;
- Флуконазол;
- Нистатин;
- Фуцис.
- Также может быть назначен Клотримазол — крем, свечи или мазь. Препараты следует пропивать курсом, даже если признаки болезни проходят.
- Регулярная санация. Для очищения урогенитальной зоны можно использовать растворы: соды, марганцовокислого, антисептиков. Кроме того, для снятия отечности и воспалений можно использовать отвары трав для подмывания. Для отвара против кандиды подходят ромашка, крапива, гвоздика, барбарис, календула.
Важно! Чтобы терапия принесла ожидаемый эффект, необходимо лечение полового партнера пациента. Иначе случится повторное инфицирование.
- Здоровое питание. Злоупотребление алкоголем, сладостями, соленым, шоколадом, копченостями приводит к изменению микрофлоры влагалища и усугублению кандидозного уретрита. Для излечения необходимо изменить диету, введя в рацион больше круп, фруктов, кисломолочных продуктов, овощей, рыбы.
- Укрепление иммунитета. Пациенту необходимо принять меры, направленные на усиление сопротивляемости организма. Речь идет о физических нагрузках, воздушных ванных, приема витаминных комплексов.
- Уменьшение зуда. Сильный зуд может спровоцировать расчесывание кожи и слизистых в паху, поэтому следует начать прием антигистаминных препаратов и использования отваров трав для подмывания.
- Восстановление комфорта. Стресс, нервное перевозбуждение, хроническая усталость могут быть фактором, усиливающим кандидозный уретрит. На время лечения необходимо начать прием седативных препаратов, а также получать полноценный отдых. Желательно на время лечения взять отпуск и отказаться от общения с людьми, вызывающими стрессовые ситуации.
- Отказ от половой жизни. На время лечения следует отказаться от любых форм половой близости, а также отказаться от использования гормональных контрацептивов.
Кандидозный уретрит без лечения может привести к серьезным патологиям: бесплодию, системному кандидозу и даже сепсису. Поэтому лечение болезни необходимо начинать при первых симптомах, чтобы остановить распространение инфекции по организму и развитие патологических процессов. Здоровый образ жизни, соблюдение правил гигиены, правильный режим отдыха позволяют не только предупредить развитие заболевания, но и ускорить процесс излечения.
Читайте также:


