Воспаление лимфатических узлов при кори
Коронавирус: лимфоузлы, многие задаются вопросом, как себя ведут лимфоузлы при коронавирусе. И этот интерес вполне оправдан, ведь основной задачей лимфатических узлов является помощь организму в борьбе с заболеваниями. Лимфатические железы занимают ведущее значение в иммунной системе, обеспечивая выработку антител, перемещение лимфы и блокировку чужеродных веществ.
Воспаляются ли лимфоузлы при коронавирусе
Чтобы понять защитные механизмы организма , следует изучить особенности функционирования лимфатических желёз. А также, нужно разобраться в механизмах воздействия вируса на организм.
Лимфа – бесцветная жидкость, омывающая клетки и заполняющая межклеточное пространство. Важнейший элемент иммунной системы состоит из лимфоцитов, которые распознают возбудителя болезни. Протекая через лимфатические узлы, лимфа фильтруется. В них бактерии не только задерживаются, но и уничтожаются.
Воспаление лимфоузлов при коронавирусе развивается аналогично другим заболеваниям. Глубина ВП (воспалительного процесса) адекватна ИДС (иммуносупрессии). Проникновение любого вирус в организм происходит постепенно:
- Возбудитель попадает на слизистые оболочки с кожи или из внешней среды.
- Вирус встречается иммунными клетками и переносится в близлежащие лимфоузлы с целью выработки иммунного ответа.
- Далее, возбудитель проникает в кровь, откуда достигает печени, потом селезёнки и лёгкие.
Следовательно, поражение лёгких является самой глубокой степенью воспалительного процесса. Речь идёт о неспецифической форме лимфаденита, которая при несвоевременном обращении к врачу может стать причиной развития осложнений.
Происходит ли увеличение лимфоузлов при коронавирусе
Коронавирус является возбудителем ОРВИ (острой респираторной инфекции), которая проявляется поражением пищеварительной системы или респираторного тракта и интоксикационным синдромом. Патологический процесс протекает в форме гастроэнтерита или ринофарингита.
Коронавирус отличается доброкачественным течением. Только иногда заболевание даёт осложнение на лёгкие, поражая альвеолярный аппарат, что сопровождается развитием такого осложнения, как атипичная пневмония.
По статистике коронавирус определяется в 10% случаев от общего числа заболеваемости ОРВИ. Передаётся преимущественно контактным и воздушно-капельным путём. Имеет выраженную гриппоподобную симптоматику.
При отсутствии своевременной медикаментозной терапии осложняется стойкой респираторной недостаточностью. Смертельные случаи связаны с развитием атипичных пневмоний, что составляет от 10 до 15%.
Увеличение лимфоузлов при коронавирусе происходит не во всех случаях. Рассматривать данный симптом в качестве основного недопустимо. Возбудители коронавирусов – микробы сферической формы, которые содержат одноцепочную молекулу РНК. Проникая внутрь клетки, они начинают размножаться в цитоплазме, оседая на иммунокомпетентных структурах и используя их в качестве транспортного средства.
Стадии поражения коронавирусной инфекцией:
Как известно, коронавирус подавляет иммунитет, что сопровождается активацией бактериальной или грибковой флоры. Возбудитель провоцирует гастроэнтериты, поскольку тропен к эпителиоцитам ЖКТ.
Специфические симптомы не характерны для коронавируса. Болезнь имеет клиническую картину, схожую с другими инфекционными заболеваниями. Среди основных признаков можно рассматривать профузный ринит, который появляется на второй день болезни. Из носовых пазух отмечаются обильные выделения, которые в первые дни имеют водянисто-серозный характер, а потом становятся слизистыми.
Вирус ослабляет защитные силы организма, что приводит к присоединению бактериальной инфекции, для которой характерно слизисто-гнойное отделяемое из носовых пазух. У больных коронавирусом наблюдается воспаление слизистой оболочки гортани, и увеличение регионарных лимфоузлов.
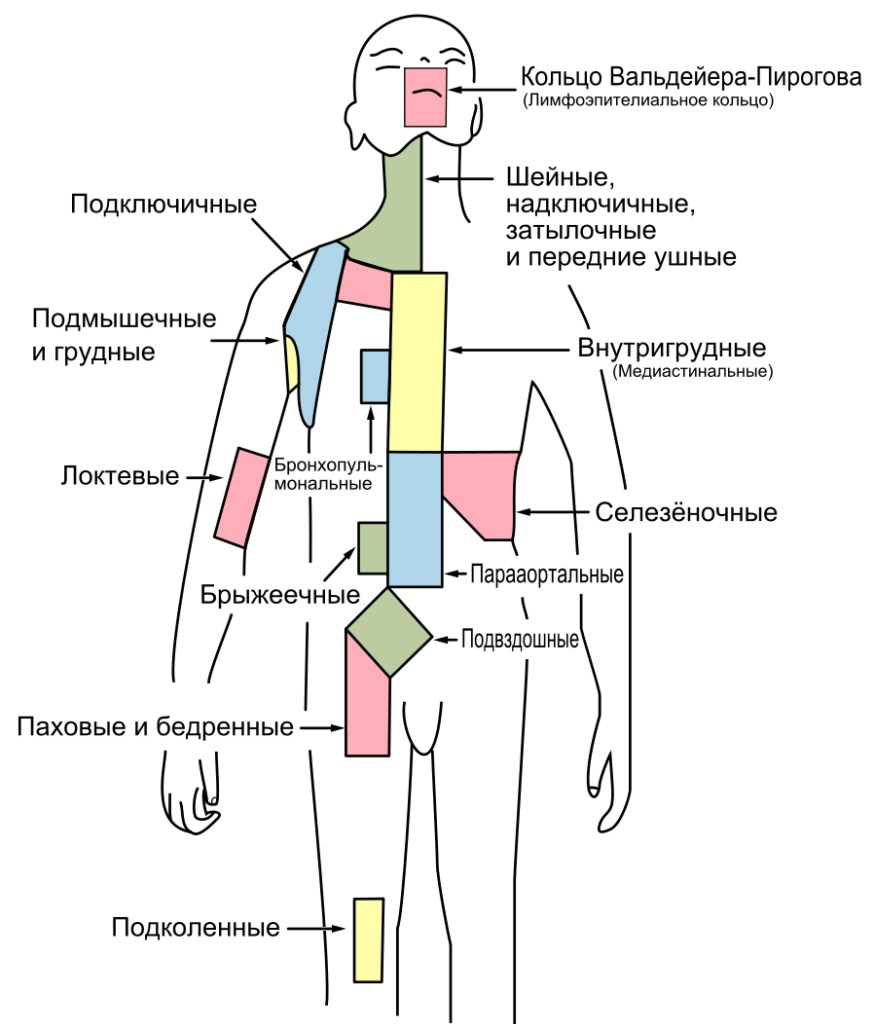
У пациентов наблюдаются признаки отёка слизистой, что сопровождается ринореей, болью в горле и чиханием. Симптомы интоксикации практически незаметны и выражены ознобом, слабостью и ломотой в конечностях. Кожа становится бледной, слизистая носа краснеет и отекает, наблюдается гиперемия зева. На языке появляется белый налёт. Аускультативно определяется жёсткое дыхание без хрипов.
Выздоровление наступает через 5-7 суток. Только в запущенных случаях воспалительный процесс опускается на нижние отделы респираторного тракта. Это сопровождается сухим кашлем, одышкой и болью в груди. Характерная особенность – свистящие хрипы. У ослабленных пациентов и у маленьких детей наблюдается развитие бронхита или пневмонии в качестве осложнения.
Подробнее о COVID-2019 (штамм SARS-CoV-2)
Коронавирус SARS-CoV-2 представлен особыми молекулами, содержащими одну цепочку РНК, которая окружена липидно-белковой оболочкой. Снаружи патоген имеет своеобразные шипы, которые образуют подобие кроны, используемые для фиксации. Они ошибочно воспринимаются клетками за молекулы, необходимые для метаболизма. По этой причине наблюдается связь с ними, приводящая к беспрепятственному введению РНК в клетку. Новый вирус более заразен, но менее опасен.
При подозрении на заражение коронавирусом SARS-CoV-2 проводится диагностика, в которую включена:
1. Составление эпидемиологического анамнеза.
2. Проведение физикальной диагностики:
- оценка дыхательных путей;
- аускультация, перкуссия лёгких;
- пальпация лимфоузлов;
- определение размеров органов брюшины;
- измерение температуры тела.
3. Инструментальные исследования:
- электрокардиограмма сердца;
- КТ лёгких (если нет возможности в проведении рентгенографии).
4. Лабораторная диагностика:
- общая – биохимический и ОАК, пульсоксиметрия;
- специфическая – ПЦР для выявления РНК SARS-CoV-2.
Основная симптоматика: высокая температура тела, сухой кашель с выделением небольшого количества мокроты, одышка на 6-8 день, утомляемость и болезненность в мышцах, тяжесть в области грудной клетки. Среди клинических проявлений следует выделить лёгкое ОРВИ, пневмонию (с ОДН или без), ОРДС, сепсис и септический шок.
На основании представленной информации можно сделать вывод, что среди симптомов коронавируса рассматривается воспаление лимфоузлов. Но данный признак характерен не для всех пациентов.

Увеличены ли лимфоузлы при коронавирусе COVID-2019
Распространяясь через слизь по дыхательным путям коронавирус штамма SARS-CoV-2, вызывает большой выброс цитокинов (небольших пептидных информационных молекул), что сопровождается иммунным ответом организма. Но при этом количество лимфоцитов в крови резко снижается, в частности и Т-лимфоцитов.
Специалисты предполагают, что на борьбу с вирусом человеческий организм затрачивает большое количество агранулоцитов (главных клеток иммунной системы). При уменьшении их количества наблюдается снижение защитных способностей организма, что может спровоцировать обострение болезни.
Увеличенные лимфатические узлы рассматриваются в качестве симптома коронавируса. В результате воспалительного процесса возможно образование гноя. В местах поражения кожный покров становится горячим и появляется гиперемия.
При инфицировании в организме наблюдается повышенная секреция лимфоцитов. Но в случае с коронавирусом дела обстоят иначе, т. к. при проведении лабораторной диагностики количество иммунных клеток часто бывает заниженным. В основном лимфоузлы на шее при коронавирусе опухают при присоединении бактериальной инфекции на фоне снижения защитных сил организма.
В качестве дополнительного симптома коронавируса у человека следует рассматривать опухание лимфоузлов под подбородком, под челюстью, в районе ушей, с задней и передней стороны шеи и на затылке. Увеличенные железы могут достигать 7 см, поэтому становятся заметными невооружённым глазом. Консистенция и структура органа изменяется, он становится бугристым. В запущенных случаях появляются спайки с окружающими тканями.
Значительное воспаление лимфоузлов на шее при коронавирусе сопровождается выраженным дискомфортом в процесс глотания и поворота головы. Речь идёт о незначительной затруднённости или о болезненности.
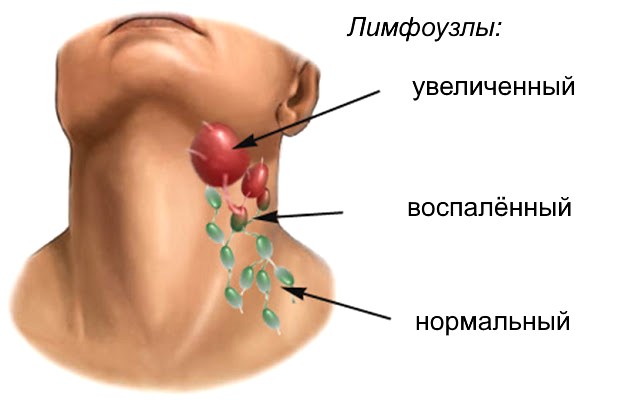
Болеть лимфоузлы на шее при коронавирусе могут как у взрослых, так и у детей. Недопустимо оставлять этот признак воспалительного процесса без внимания, необходимо обратиться к врачу. Специалист проведёт объективный осмотр, назначит лабораторные и аппаратные исследования, а также биопсию.
Что делать если воспалились лимфоузлы при коронавирусе
Лечение лимфаденита назначается в соответствии со стадией и клиническими проявлениями основного заболевания. Медикаментозная терапия необходима только при катаральной форме воспалительного процесса. При вирусном поражении назначаются антивирусные препараты, при бактериальном – антибиотики.
Для начала специалисты принимают меры для устранения первопричины воспаления лимфатических узлов – коронавируса. После того как, пациент выздоравливает, лимфоузлы, как правило, возвращаются в нормальное состояние в течение 1-2 недель. Если этого не происходит, то возникает необходимость в проведении корректирующей терапии.
[youtube.player]
- Высыпания на небе
- Высыпания на языке
- Насморк
- Повышенная температура
- Потеря аппетита
- Появление пятен на коже
- Светобоязнь
- Слезотечение
- Сухой кашель
- Увеличение лимфоузлов
- Увеличение лимфоузлов на шее
Корь представляет собой острое инфекционное заболевание, степень восприимчивости к которому составляет практически 100%. Корь, симптомы которой заключаются в повышении температуры, воспалительным процессом, поражающим слизистые ротовой полости и верхних дыхательных путей, появлением пятнисто-папулезной сыпи на коже, общей интоксикацией и конъюнктивитом, является одной из основных причин смертности среди детей раннего возраста.
Общее описание

Особенностью вируса является то, что он крайне неустойчив к условиям внешней среды, потому находясь вне среды организма человека он быстро погибает по причине пагубного для него воздействия физических или химических факторов. В качестве таких факторов можно обозначить кипячение, облучение, дезинфицирующие препараты и пр. Активность вируса в условиях комнатной температуры сохраняется до 2 суток, если же температура в помещении низкая, то это срок увеличивается до нескольких недель. Таким образом, оптимальными температурными условиями для этого вируса является -15-20 градусов.
Между тем, несмотря на то, что вирус неустойчив к воздействию со стороны внешней среды, существует риск его распространения на достаточно значительные расстояния посредством тока воздуха, например, через вентиляционную систему. Это может быть вариант отдельно рассматриваемого здания в период холодного времени года. За счет получения ослабленных штаммов вируса кори имеется возможность создания вакцины от этого заболевания.
Причины, пути заражения, особенности
Основной путь передачи вируса – воздушно-капельный путь. Выделение вируса происходит в значительном количестве от больного человека во внешнюю среду, в частности происходит это во время кашля, разговора, чихания и пр. Соответственно, в качестве источника инфекции выступает человек, больной корью. Его заразность для окружающих возможна с завершающих дней инкубационного периода (точнее – последние два дня этого периода) и до четвертого дня появления у него высыпаний. Таким образом, уже с пятого дня проявления заболевания больной с корью для окружения незаразен.
В основном корью болеют дети от 2 до 5 лет, значительно реже оно диагностируется у взрослых пациентов, такие случаи в частности актуальны для тех из них, кто не переболел корью в детстве. У новорожденных детей к этому заболеванию имеется колостральный иммунитет, получают они его от матерей – опять же, при условии, если мать ранее болела корью. Такой иммунитет сохраняется на протяжении первых трех месяцев жизни ребенка. Также допускается возможность такого варианта заболевания, как врожденная корь, в этом случае попадание возбудителя заболевания произошло, вероятно, трансплацентарным путем через больную мать к плоду.
Уже после того, как человек переболел корью, у него развивается к ней стойкий иммунитет, по этой же причине сомнительным выглядит вариант повторного перенесения кори, если, конечно, нет какой-либо сопутствующей патологии, актуальной для иммунной системы. Несмотря на сомнительность такого варианта, на практике такие случаи, тем ни менее, прежде имели место, потому исключать их не приходится.
В большинстве случаев корью заболевают в период зима/весна, то есть с декабря по май. Эпидемия заболеваемости отмечается с периодичностью в 2-4 года. Между тем, сейчас в странах, в которых проводится массовая вакцинация от кори, заболевание это встречается практически в единичных случаях, иногда – в виде мини-эпидемий.
Этому, в свою очередь, сопутствует фиксация вируса в различных органах, его вторичное накопление в макрофагальной системе (в ее клетках). Далее в органах (миндалины, лимфоузлы, легкие, печень, кишечник, селезенка, миелоидная ткань костного мозга) начинают формироваться воспалительные инфильтраты – клеточные элементы с включенными в них примесями в виде лимфы и крови. Происходит процесс пролиферации ретикулоэндотелия (разрастания за счет размножения клеток путем деления), что приводит к образованию гигантских многоядерных клеток.
Инкубационный период заболевания характеризуется тем, что вируса в организме еще не так много, потому допускается возможность его нейтрализации при введении препарата противокоревого иммуноглобулина тем лицам, которые были в контакте с больными корью. Уместно использование этого препарата в период не позднее чем через пять дней после такого контакта.
Проявление катаральной симптоматики соответствует проявлению второй волны стадии вирусемии. Сохранение максимальной концентрации в крови вируса актуально на срок проявления катарального периода заболевания, а также на первый день появления у больного высыпаний. Далее эта концентрация сокращается, и к пятому дню появления высыпаний обнаруживаются вируснейтрализующие антитела в составе крови, в то время как самого вируса в ней уже нет.
Учитывая актуальность такого фактора, как тропность вируса (иначе – привязка) к клеткам эпителия ЦНС и слизистых, в основном поражению им подлежат верхние дыхательные пути, в некоторых случаях включая легкие и бронхи, конъюнктива, в некоторой мере – ЖКТ. Начинает развиваться воспаление, при котором формируются гигантские клетки, сосредотачиваемые в лимфоидных образованиях ЦНС и кишечника, из-за этого, в свою очередь, развиваются такие осложнения, как менингит, менингоэнцефалит.
В качестве ответа на постоянную циркуляцию вируса происходит высвобождение биологически активных веществ и белковых элементов вируса, что обуславливает приобретение катаральным воспалением в среде пораженных органов несколько иного характера, а именно – инфекционно-аллергического. Из-за такой специфичности очагового воспалительного процесса, дополняемого аллергической реакцией, с сопутствующей дистрофией эпителия и повышенной проницаемостью сосудов в сочетании с отеком и периваскулярной инфильтрацией, формируется корневая энантема, на слизистой губ и щек образуются пятна Бельского-Филатова-Коплика, а впоследствии развивается экзантема (в качестве экзантемы принято в общем определять появление того или иного типа сыпи на коже).
Из-за системного поражения макрофагальных элементов, лимфоидной ткани и отделов ЦНС развивается транзиторное подавление иммунных реакций (клеточных и гуморальных). Ввиду ослабленной активности специфических и неспецифических защитных факторов на фоне кори, а также из-за дефицита витаминов (A, C) и снижения витаминного обмена в целом, указанные изменения определяют собой группу факторов, обуславливающих развитие различных форм бактериальных осложнений.
Уже после выздоровления пациента у него формируется иммунитет, при котором в крови пожизненно сохраняются противокоревые антитела. Одновременно с этим считается также, что вирус на протяжении длительного времени может сохраняться в среде организма человека, становясь, таким образом, причиной развития в нем медленной инфекции. Формы, в качестве которых может проявляться его дальнейшее существование здесь: рассеянный склероз, склерозирующий панэнцефалит. Допускается также возможность его участия в таких системных заболеваниях, как системная склеродермия, красная системная волчанка, ревматоидный артрит.
Если рассматривать микроскопическую картину заболевания, то можно выделить следующие изменения. Так, со стороны дыхательных путей отмечается полнокровие сосудов, отек, появление очагов некроза, очаговая инфильтрация в среде слизистого слоя, участки метаплазии на эпителии. Что касается кожи, то здесь обнаруживаются изменения в среде сосочкового слоя дермы, изменения эти проявляются в форме полнокровия сосудов и отека, фокусов некроза, отмечаемых в эпидермисе, а также кровоизлияний, сочетающихся с лимфогистиоцитарной инфильтрацией.
Симптомы заболевания
Длительность инкубационного периода в среднем составляет от 8 до 14 дней (иногда до 17), то есть, как уже было обозначено, в этот период заражение уже произошло, но заболевание не проявляется какой-либо симптоматикой. Заражение происходит воздушно-капельным путем, крепление вируса происходит на слизистых верхних дыхательных путей или, если мокрота от больного человека изначально попала сюда, то на конъюнктиве. Далее вирус оказывается в подслизистом слое, а также в регионарных лимфоузлах, где начинается его первичная репликация (размножение). Симптомы кори в рамках этого периода отсутствуют, однако отмечается увеличение лимфоузлов, в основном это шейные лимфоузлы. Завершение этого периода характеризуется тем, что вируса становится настолько много, что он уже свободно попадает в кровь, это, в свою очередь, дает начало следующему периоду заболевания.
- катар области верхних дыхательных путей – в этом случае у больного появляются обильные носовые выделения (насморк), кашель (сухой, навязчивый, грубый), осиплость;
- лихорадка с подъемом температуры в пределах до 38, 5 градусов;
- конъюнктивит – здесь отмечается покраснение и отечность слизистой глаз, светобоязнь, обильное серозное отделяемое из глаз, обильное слезотечение;
- общая интоксикация организма, что проявляется в виде снижения аппетита у больного, раздражительности, вялости, нарушения сна;
- у некоторых больных отмечается появление кашеобразного стула (в течение непродолжительного периода времени);
- пятна Бельского-Филатова-Коплика (или энантема) – речь идет о появлении белесых пятен в красноватой каёмке, напоминающих внешне манную крупу и сосредоточенных в области слизистой щек вблизи зубов, на слизистой десен и губ. Такие пятна образуются за 2-3 дня до того, как начинают появляться высыпания на коже (спустя 1-2 дня с момента начала катаральных проявлений). Кроме того, когда появляются высыпания на коже, пятна Бельского-Филатова-Коплика со слизистых исчезают.
- Появление на нёбе и на языке точечных мелких высыпаний – их можно обнаружить ко 2-3 дню начала заболевания, сохраняются они на весь период наличия сыпи при кори.
Длительность периода высыпаний составляет 3 дня, начинается этот период к моменту завершения продромального периода, то есть спустя 2-3 дня после появления на слизистых оболочках сыпи. Здесь же, как уже было обозначено, вирус в крови по концентрации достигает значимых отметок, он легко попадает во внутренние органы, поражая ЦНС, кишечник, лимфоузлы, кожу, печень, селезенку, костный мозг, лёгкие. В пораженных органах вирус находится в стадии вторичного размножения, что, в свою очередь, приводит к развитию вторичной вирусемии. На фоне этого происходит перестройка к уже также отмеченной инфекционно-аллергической форме заболевания, в связи с чем оно сопровождается следующей симптоматикой:
Вслед за вторичной вирусемией вирус кори оказывается в коже (в ее эпидермальных клетках), где к нему начинают подступать лимфоциты, что провоцирует своеобразный конфликт, результатом которого и становятся пятнисто-папулезные высыпания. Отметим, что под папулами понимаются небольших размеров пузырьки, несколько возвышающиеся над кожей.
Причиной шелушения кожи является наличие воспалительных процессов, на фоне которых развивается нарушение межклеточных связей эпидермиса. Добавим, что чем интенсивнее проявляются высыпания, тем интенсивнее проявляется и симптоматика интоксикации, сопровождающая корь.
Длительность периода пигментации составляет около 1-1,5 недель. Сопровождается она тем, что на участках высыпаний появляются коричневатого цвета пятна, и, опять же, имеются участки шелушения там, где были высыпания. Период пигментации проявляется со следующими особенностями:
- симптомы интоксикации исчезают, температура падает;
- симптомы поражения верхних дыхательных путей также исчезают;
- развиваются осложнения (данный пункт обуславливается тем, что вирус кори подавляет защитные функции Т-лимфоцитов, из-за чего происходит беспрепятственное поражение клеток тех органов, к которым этот вирус, оказываясь в их среде, имеет непосредственное отношение).
В целом корь характеризуется нисходящей последовательностью проявления высыпаний, что одновременно является и достаточно важным признаком для дифференциальной диагностики. Сыпь у взрослых обычно проявляется в более обильной форме, чем сыпь у детей.
Самым частым осложнением этого заболевания становится пневмония. При проявлении такого осложнения у детей группы младшего возраста, как ларингит или ларинготрахеобронхит может развиться ложный круп. Также нередко развивается стоматит. Такие осложнения, как менингит и менингоэнцефалит, в основном выявляются у взрослых пациентов, и в основном их развитие приходится на период пигментации. Самым грозным, хотя и довольно редким осложнением, является корневой энцефалит, и в основном он также диагностируется у взрослых.
Диагностирование
В диагностике кори применяется серологический и вирусологический методы. Вирусологический метод позволяет выделить из носоглотки или из крови возбудителя заболевания за три дня до того, как стали проявляться его симптомы. Метод серологический дает возможность обнаружить антитела и антигенные компоненты в отношении вируса.
Также используются такие методы диагностики как РТГА и ИФА. РТГА, или реакция торможения гемагглютинации, заключается во взятии у больного крови в рамках катарального периода заболевания или в первых трое суток с того момента, как появилась сыпь. Далее, через 14 дней вновь берется кровь, что делается для сравнения результатов и выявления интенсивности нарастания титра антител. Метод ИФА заключается в иммуноферментном анализе, при котором обнаруживаются специфические иммуноглобулины lgM, за счет которых в частности можно определить, что коревой процесс находится в острой своей стадии, а также G, за счет которых можно обнаружить, переносил ли больной ранее это заболевание и сохранился ли к нему иммунитет.
Лечение
По данному пункту следует сразу отметить, что специфического лечения кори на данный момент не существует. Вместе с тем, принимаемые в его адрес меры воздействия являются комплексными, требующими индивидуального подхода в выборе конкретных препаратов, а также учета тяжести актуального процесса и возраста пациента.
Назначается постельный режим, витаминизированная диета, в особенности упор делается на витамин A, и при обязательном назначении дозировки врачом, в противном случае может развиться неинфекционная желтуха на фоне передозировки. Назначается этиотропное лечение с применением иммуномодуляторов и противовирусных препаратов, иммуностимуляторов. Тяжелые случаи заболевания могут потребовать внутривенного приема иммуноглобулинов.
Помимо этого, проводится также симптоматическое лечение кори. Так, при конъюнктивите может применяться альбуцид (20%), левомицитиновые капли (0,25%). Катаральная симптоматика требует приема муколитиков, отхаркивающих препаратов, противовоспалительных аэрозолей. Ротовую полость можно полоскать, используя раствор хлоргексидина, настой ромашки.
При появлении симптомов, указывающих на корь, необходимо обратиться к лечащему педиатру (терапевту).
[youtube.player]
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Увеличение лимфатических узлов одной группы называют локальной (регионарной) лимфаденопатией, увеличение лимфатических узлов двух и более групп - полиаденопатией или генерализованной лимфаденопатией.
Различают острую (до 3 мес), затяжную (до 6 мес) и хроническую (персистирующую) лимфаденопатию (свыше 6 мес).
При инфекционных болезнях чаще развивается лимфаденит - воспаление лимфатических узлов, обычно ближайших к месту проникновения возбудителя; при этом характер воспалительного процесса в лимфатических узлов может быть различным (серозное, серозно-геморрагическое, гнойное воспаление). Лимфаденит может сочетаться с первичным аффектом или полиаденопатией (при туляремии, чуме, листериозе, сифилисе, доброкачественном лимфоретикулёзе, кори, краснухе, токсоплазмозе).
Лимфадениты характерны для туляремии, чумы, иерсиниозов, сибирской язвы, скарлатины, рожи, ангины, листериоза, стафилококковой и стрептококковой гнойной инфекции, дифтерии, иксодового клещевого боррелиоза, содоку, клещевого сыпного североазиатского тифа, герпетической инфекции, ящура, коровьей оспы.
Острые и (реже) хронические лимфадениты могут сопровождаться нагноением и некрозом поражённых лимфатических узлов (гнойная стрептококковая и стафилококковая инфекция, скарлатина, ангина, доброкачественный лимфоретикулёз, чума, туляремия). Исходом может быть полное рассасывание лимфатических узлов или его склерозирование.
Нередко воспалительный процесс в лимфатических узлах носит специфический характер. При этом гистологическое исследование биоптата или постмортальное исследование позволяют обнаружить специфические гранулёмы (бруцеллёз, доброкачественный лимфоретикулёз, псевдотуберкулёз, листериоз, туляремия, туберкулёз, сифилис и др.).
Туляремия (её бубонные формы, в том числе язвенно-бубонная, глазо-бубонная, ангинозно-бубонная) - один из самых демонстративных представителей группы болезней с локальной лимфаденопатией. Бубон, чаще паховый, подмышечный, шейный, обычно формируется в лимфатических узлах, ближайших к месту проникновения возбудителя, и сочетается с общеинфекционным синдромом - лихорадкой, умеренной интоксикацией, а также с местными изменениями (первичным аффектом) - небольшой безболезненной язвочкой на коже в месте укуса насекомого, либо односторонним конъюнктивитом, либо тонзиллитом (односторонним, язвенно-некротическим или плёнчатым). Величина туляремийного бубона - 3-5 см в диаметре, но может быть и больше (до 10 см); он характеризуется чёткими контурами, отсутствием периаденита, подвижностью, незначительной болезненностью при пальпации. Кожа над бубоном вначале не изменена, но при отсутствии адекватной антибиотикотерапии через 3-4 нед возможно нагноение бубона (тогда кожа краснеет, лимфатический узел с ней спаивается, становится болезненным, появляется флюктуация), его самопроизвольное вскрытие с образованием свища. При склерозировании бубона увеличение лимфатических узлов сохраняется длительно после выздоровления. Один из вариантов эволюции бубона - рассасывание, происходящее медленно, на протяжении нескольких месяцев.
Доброкачественный лимфоретикулёз (болезнь кошачьих царапин, фелиноз) может быть причиной лимфаденита, особенно у детей и подростков. Диагноз основывается на данных эпидемиологического анамнеза (контакт с кошками, их царапины и укусы), обнаружении на месте царапины первичного аффекта в виде папулы-везикулы-пустулы, увеличении диаметра регионарного лимфатического узла до 2,5-4,0 см и более, повышении температуры тела. Лимфатические узлы плотноэластической консистенции, малоподвижный вследствие периаденита, умеренно болезненный при пальпации, кожа над ним гиперемирована, окружающие ткани отёчны. Возможно развитие лимфаденита не только регионарного (например, локтевого) лимфатического узла, но и последующих за ним по току лимфы (например, подмышечных); иногда увеличивается не один, а несколько лимфатических узлов одной или соседних групп. Через 2-4 нед лимфатические узлы могут нагнаиваться, образуются фистулы и выделяется гной. Процесс склонен к затяжному рецидивирующему течению, лихорадка, интоксикация, лимфаденит могут сохраняться нескольких месяцев.
Болезнь от укуса крыс (содоку). В месте укуса появляется припухлость, гиперемия кожи, болезненность и увеличение регионарного или группы лимфатических узлов, которые плотны на ощупь, спаяны между собой и с окружающими тканями. От области укуса, где могут образовываться язвы, очаги некроза, до увеличенных лимфатических узлов заметна отёчная красная полоса - лимфангит. В биоптате увеличенного лимфатического узла обнаруживают гиперплазию лимфоидной ткани, мелкоклеточную инфильтрацию. Возбудитель может быть выделен при посеве пунктата лимфатических узлов.
Сравнительная характеристика гнойного лимфаденита и бубона при чуме, туляремии
При периадените нечёткие
Кожа над бубоном
Не изменена, при нагноении синюшная
Нагноение и вскрытие
Как правило, на 8-10-е сут болезни
Непостоянно, через 3-4 нед
Возможно в первые дни
Редко при кожной форме
Гнойный очаг (фурункул, панариций и др.)
Появляется одновременно или позже местных изменений
При инфекционном мононуклеозе, вызванном ЭБВ, возникает симметричное увеличение прежде всего заднешеиных и поднижнечелюстных лимфатических узлов, в меньшей степени и реже - подмышечных и паховых. Обычно лимфатические узлы увеличиваются группами, реже - по одному, размер их может варьировать от 0.5 до 5 см. При пальпации лимфатические узлы плотноватые, не спаяны между собой и с окружающей клетчаткой, безболезненны или слегка болезненны, окраска кожи над ними не изменена. Иногда вокруг увеличенных лимфатических узлов на шее видна пастозность подкожной клетчатки. Для инфекционного мононуклеоза характерно несоответствие между степенью увеличения лимфатических узлов и выраженностью изменений в ротоглотке: миндалины могут быть значительно увеличены, отёчны, покрыты сплошным плотным налётом, выходящим за их границы. Размеры лимфатических узлов при этом незначительно превышают обычные. И наоборот, тонзиллит может быть катаральным, а шейные лимфатические узлы достигают больших размеров, иногда образуют сплошной конгломерат. Как правило, шейные лимфатические узлы при инфекционном мононуклеозе чётко контурируются и хорошо видны при повороте головы. У некоторых больных лимфаденопатия достигает такой степени, что изменяется конфигурация шеи - так называемая бычья шея. Нагноения лимфатических узлов при инфекционном мононуклеозе не бывает.
Присоединение оппортунистических инфекций сопровождается уплотнением лимфатических узлов, консистенция их становится плотноватоэластической, локализация и размеры лимфатических узлов зависят от конкретных вторичных заболеваний. В терминальной стадии ВИЧ-инфекции размеры лимфатических узлов заметно уменьшаются, некоторые ранее увеличенные вовсе перестают пальпироваться. Таким образом, и размеры, и консистенция лимфатических узлов, равно как длительность и локализация лимфаденопатии, могут быть при ВИЧ-инфекции самыми разнообразными, что обусловливает необходимость лабораторного обследования на ВИЧ-инфекцию всех пациентов с лимфаденопатией неустановленной этиологии.
Краснуха - одна из наиболее значимых инфекций, характеризующихся периферической лимфаденопатией. Уже в продромальном периоде, ещё до появления каких-либо других клинических симптомов, увеличиваются затылочные, заушные и задне-шейные лимфатические узлы, при этом они становятся плотноватыми и болезненными при пальпации. Увеличение лимфатические узлы - патогномоничный симптом краснухи, он может быть столь выраженным, что его можно определить визуально.
При кори увеличиваются те же группы лимфатических узлов, что и при краснухе, однако они безболезненны при пальпации. Лимфаденопатия - не ведущий симптом кори, сочетается с более яркими проявлениями этой болезни, в том числе с выраженным катаральным синдромом, пятнами Бельского-Филатова-Коплика на слизистой оболочке ротовой полости, обильной пятнисто-папулёзной экзантемой, появляющейся и исчезающей поэтапно, оставляющей после себя пигментацию.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Читайте также:


