Удаление папиллом кондилом в интимных местах
Эти проявления ВПЧ-инфекции медикам известны - они описаны еще врачами Древней Греции под названием "кондилома". Гиппократ называл их также "половыми бородавками". В конце 60-х годов ХIX века, когда появились новые возможности изучения инфекций, из них врачами были выделены возбудители - вирусы папилломы человека.
Особенности заболевания:
• Восприимчивость человека высокая.
• Инкубационный период от 1 до 5 месяцев.
• Источник заражения: человек.
• Передача кондилом сексуальному партнеру происходит в 45-70% случаев.
• Возможен их перенос от родителей к детям и внутри детских коллективов.
Интимные кондиломы гинекологи относят к заболеваниям, передаваемым половым путем, а также контактно-бытовым путем. Заразиться кондиломами женщина может при половых контактах во влагалище, прямую кишку, реже - при оральном сексе. Обычный презерватив часто не становится для них непреодолимой преградой. Возможно самораспространение половых бородавок с возникновением новых очагов вне зоны первичного образования. У 50-70% детей, родившихся у инфицированных матерей, происходит вертикальная передача вируса.
Кондиломы у женщин
Вирус способен находиться и размножаться в поверхностном слое эпителия длительно и скрыто, чем определятся сложность своевременной диагностики и высокая частота рецидивирования кондилом в интимной зоне. В настоящее время известно более 100 типов ВПЧ, которые условно делятся на онкогенные и неонкогенные.
10% клинически здоровых женщин являются носителями вирусов. 85% пациенток с типичными остроконечными кондиломами наружных половых органов при обследовании выявляются дополнительные очаги ВПЧ-инфекции влагалища и шейки матки в выраженной и маловыраженной формах. Возбудитель обитает в коже и слизистых оболочках половых органов. Количество его находится в четкой связи с состоянием иммунитета - чем он выше, тем меньшее количество вируса содержится в них. Для того, чтобы ВПЧ мог проявить себя, должно накопиться определенное его количество. А это возможно только при условии снижения местного иммунитета.
Эти данные позволяют рассматривать женщин с кондиломами интимных мест и носительством вируса папилломы как группу высокого риска возникновения интраэпителиальной карциномы шейки матки.
- Область половых губ,
- Мочеиспускательный канал,
- Слизистая влагалища и его преддверие,
- Малые половые губы,
- Шейка матки,
- Промежность,
- Околоклиторальная зона и
- Область ануса.
Чем опасны ВПЧ и кондиломы? У женщин они могут вызывать:
* дисплазии шейки матки (62%),
* инвазивный рак шейки матки (38%),
* кондиломы на интимных местах (51%);
Известны четыре наиболее возможных пути развития:
- Регресс кондилом (15-17%), особенно развившихся во время беременности;
- Более или менее длительная стабилизация процесса без увеличения их числа;
- Интенсивный рост, вызывающий необходимость оперативного вмешательства;
- Озлокачествление в 5% случаев в течении пяти лет.
У женщин кондиломы могут быть различных форм, цвета и размеров. Их цвет может варьировать от бледно-розового, до сероватого или красного. Плоские - чуть возвышаются над поверхностью слизистой оболочки, их практически невозможно обнаружить без специальных методов диагностики, особенно если эти наросты располагаются на слизистой оболочке шейки матки. Например, остроконечные кондиломы внешне напоминают сосочки на тонкой ножке. При слиянии между собой образуются конгломераты, которые напоминают "соцветие цветной капусты" или выглядят как "петушинный гребешок". В любом случае, каждый из видов половых бородавок смотрится на интимном месте неэстетично.
Фото кондилом у женщин
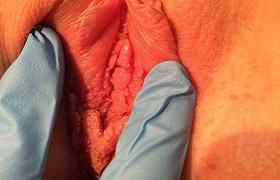




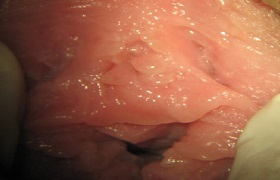
1. "Врач обнаружил кондиломы - что делать?"
Не паниковать. Для начала - сдать анализы на типы ВПЧ. При отрицательном результате, т.е. онкотипы не обнаружены, просто удалить кондиломы. Если анализ положительный, т.е. выявлен тот или тип ВПЧ, то помимо обязательного удаления кондилом с интимных мест, может потребоваться и медикаментозное лечение. Последний вопрос решается в индивидуальном порядке.
2. "Кондилома на попе - отчего выскочила и как избавиться?"
Папиллома на попе появляется из-за внедрения в клетки эпителия вируса. Они иногда чешутся, краснеют и несильно выступают над поверхностью кожи, то это плоская разновидность. Чаще анальные кондиломы и в области ягодиц у девушек выглядят типично, напоминая цветную капусту или петушиный гребень. Риск злокачественного перерождения низкий, но он может повыситься, если образование часто травмируется при бритье, эпиляции глубокого бикини, тесной и грубой одеждой. Избавиться от кондиломы на попе у ребенка или взрослого несложно - обратиться в клинику к врачу!
3. "ВПЧ не обнаружен, а кондиломы есть!"
Очень частый вопрос у молодых женщин и девушек, которым гинеколог находит в интимные кондиломы, связан с недопонимаем того, как может отсутствовать вирус в анализах при наличии этих бородавок. Типичная ситуация, которая возникает от недостатка информации. Надо знать, что если есть кондиломы, не обязательно диагностика покажет наличие ВПЧ, т.к. вирус может быть не активен и наоборот. Из всего известного числа вирусов папилломы (а их медицина знает около 100), только несколько могут вызвать папилломатозные разрастания в аногенитальной зоне. Поэтому отрицательный результат анализа на кондиломы и необнаружение его в анализе мазка не исключает возможность наличия остроконечных кондилом на интимных местах. И, наоборот, их обнаружение при гинекологическом осмотре совсем не обязательно приведет к "+" заключению лабораторного теста на ВПЧ!
4. Как выявить кондилому?
Опытные врачи нашей клиники имеют большой практический опыт в диагностике и лечении кондилом у женщин, девушек, подростков и детей младшего возраста. В зависимости от предполагаемой локализации патологического очага, возраста пациентки и ее генитального статуса, анализы могут быть следующими:
- Осмотр на кресле,
- Вульвоскопия,
- Аноскопия,
- Кольпоскопия и вагиноскопия,
- Ректоскопия,
- Пальпация уретры,
- Пальцевое исследование прямой кишки,
- Тест с уксусной кислотой,
- Проба Шиллера,
- Онкоцитология.
5. К какому врачу обращаться с кондиломами?
Что касается образований в интимном месте, то здесь все максимально понятно: женщины и девушки могут обратиться к гинекологу, девочкам и подросткам до 16 лет - следует идти к детскому гинекологу, молодые люди - направляются к дерматовенерологу или урологу. Если Вы нащупали кожный нарост на теле, то обращайтесь к дерматологу или онкологу. Проведя осмотр, по показаниям - с помощью специального прибора, специалист поставит точный диагноз и порекомендует, как лучшее и эффективнее избавиться от папиллом.
Как удаляют кондиломы и чем лучше
Обнаружили кондиломы, которые нужно удалить срочно и желательно безболезненно? У женщин прижигание во влагалище, на шейке матки, уретре, анальной зоне, малых половых губах и т.д. заключается в ликвидации непосредственно самих образований, а также атипически измененного, окружающего их эпителия. Медицинские центры Москвы, в том числе и наш, могут предложить разные методы воздействия, которые кардинально отличаются друг от друга: лазерный, радиоволновой, криодеструкция, медикаментозный (смесь кислот). В каждом отдельном случае хороший врач выбирает для конкретной пациентки наиболее ей подходящий, эффективный способ удаления интимных папиллом.
ПРЕДВАРИТЕЛЬНАЯ ДИАГНОСТИКА
• Прием гинеколога + осмотр;
• Расширенная кольпоскопия;
• Онкоцитология (по показаниям);
• ПЦР "скрытые инфекции";
• Анализ на ВПЧ;
• Анализы крови (сифилис, ВИЧ, гепатит В,С).
.jpg)
Обследование позволит точно установить характер процесса, степень распространенности поражений, их локализацию. На основании этих данных наш гинеколог индивидуально для каждого пациента подбирает оптимальный способ. Специалисты клиники прибегают к различным методам устранения этих образований. Индивидуальный подход позволяет добиться наилучших результатов.
В настоящее время наиболее щадящими и эффективными являются следующие способы прижигания кондилом: химический (Солкодерм) и физический (радиоволновым аппаратом).
Удаление кондилом стало значительно эффективнее с появлением такой разработки, как радиохирургия. Преимуществом радиоволнового метода являются быстрота, отсутствие косметических дефектов и послеоперационных осложнений.
Чем меньше новообразование и чем раньше провести процедуру лечения, тем выше шанс избежать распространения вируса папилломы человека на соседние ткани. В отличие от "прижигания" жидким азотом, электрокоагулятором или "выпаривания" лазером, при удалении кондилом в интимных местах радиоволновым методом "снимается" тончайший слой измененной кожи или слизистой. Не вызывая ожога окружающих здоровых тканей, радиоволна обеспечивает хороший результат лечения и быстрое заживление. В особо чувствительных зонах интимной области при удалении кондилом / папиллом Сургитроном проводится местное обезболивание.
К химическим методам прибегают в основном в случаях единичных, немногочисленных образований слизистой наружных половых органов. Препарат Солкодерм или Солковагин, смесь органических и неорганических кислот, выбирается в зависимости от месторасположения образования - на кожной поверхности или на слизистой оболочке. Наш центр удаления кондилом с успехом применяет данный метод в течение последних 20 лет. После процедуры рекомендуется дважды в день (утро-вечер) обрабатывать участок раствором антисептика (Октенисепт, Мирамистин) с последующим нанесением на него противовирусной мази. После отхождения корочки полное заживление происходит в течение 1-2 недель (в зависимости от площади обработки).
Кондиломы в интимных местах могут доставить массу неприятных ощущений. Очень важно диагностировать болезнь на ранних этапах и не дать инфекции распространиться по коже.
Чтобы не допустить инфицирования ВПЧ, нужно понимать какие существуют пути заражения, и если уж случилось заболеть – знать методы устранения симптоматики.

Пути заражения кондиломатозом
ВПЧ или вирус папилломы человека неслучайно имеет такое название, так как передаётся он только при человеческом контакте. Основной путь заражения – через незащищенный половой акт.
При этом риск заражения также остаётся и при использовании презерватива, так как телесный контакт все равно неизбежен. В зоне риска – люди с пониженным иммунитетом, нарушенным режимом сна и нервным истощением.
Факторы риска
Кондиломы одинокого часто встречаются как у мужчин, так и у женщин. Чаще всего это неединичные бородавки, а целые группы мелких высыпаний.
У мужчин кондиломы располагаются на:
- Половом члене.
- Головке.
- Мошонке.
- Уретре.
- Вокруг анального отверстия.
У женщин кондиломы появляются на:
Даже при условии использования барьерной защиты, риск заражения от партнёра с остроконечными кондиломами предельно высок и составляет 80%. Болезнь может не проявиться сразу, так как инкубационный период в среднем длится от месяца до года. В некоторых случаях вирус может дремать в организме всю жизнь, а носитель не будет об этом знать.

Классификация и симптомы новообразований
Современная медицина классифицирует несколько разновидностей кондилом:
- Микрокондилома – появляется на первых этапах развития ВПЧ. Выглядит как маленький узелок эпителия. Нередко перерастает в остроконечную кондилому. Не регрессирует.
- Гиперпластический кондиломатоз – наиболее распространённая форма кондилом. Представляет собой разрастание эпителия с острыми верхушками.
- Папулезный кондиломатоз – кондиломы, располагающиеся в промежности. Этот тип новообразований сочетается с гиперпластическим типом кондилом.
- Бородавочная кондилома – образование, локализующиеся в области паховой складки и снаружи больших половых губ.
- Остроконечная кондилома – новообразование на ножке, сосочкообразной формы, размер которой не превышает нескольких миллиметров. Не является единичным высыпанием. Множество остроконечных кондилом часто сливаются в одно довольно большое новообразование. Располагаются на половом члене или на стенках влагалища.
Кондиломы – это частая проблема мужчин в возрасте от 18 до 25 лет, так как именно на эту пору приходится самый высокий пик сексуальной активности. Из-за месторасположения кондилом больной постоянно испытывает дискомфорт в пазовой зоне.
Бородавки, расположенные на головке полового члена, в пазу или в области заднего прохода очень легко травмировать одеждой и при ходьбе, что приводит не только к боли и микроранам, но и к ещё большему распространению инфекции.
Тем не менее, кондиломы в большей степени доставляют психологический дискомфорт носителю, нежели физиологический. Кроме того, ВПЧ из организма мужчины выводится намного легче, чем у женщин.
Могут располагаться на половых губах или клиторе, но в большинстве случаев заболевание протекает легко и бессимптомно, так как кондиломы располагаются внутри влагалища.
Но тем же опаснее для носительницы, ведь до обнаружения проблемы может пройти достаточно много времени, а за этот срок папилломы разрастутся и бороться с ними будет гораздо сложнее. Самое опасное для женщины месторасположение кондилом – на шейке матки. Такое новообразование чревато развитием рака. Поэтому для женщины очень важно регулярно посещать гинеколога для контроля собственного состояния здоровья.

Опасность папилломы на половых органах
Сам ВПЧ не смертелен, однако, последствия заражения зачастую наносят непоправимый вред организму и делают человека инвалидом.
Некоторые кондиломы могут преобразоваться из доброкачественных в злокачественные, в том числе и генитальные бородавки. В результате попадания вируса ВПЧ в организм женщина рискует заработать рак шейки матки. У мужчин же онкология развивается намного реже.
Генитальные бородавки часто являются причиной осложнений во время родов. Более того, вирус ВПЧ передаётся из поколения в поколение.
Диагностика генитальных папилломы
Распознать кондилому на гениталиях можно и самостоятельно, однако, для постановки точного диагноза и подбора лечения необходимо записаться на приём к специалисту.
На врачебном приёме доктор проводит тщательный осмотр половых органов и может установить наличие новообразований даже в тех местах, где больной не смог рассмотреть из самостоятельно.
После того как наличие кондилом было установлено, врач может взять мазок и образец тканей, чтобы точно установить природу заболевания.
Для чего назначается их удаление
Генитальные бородавки не только усложняют жизнь человеку и причиняют массу дискомфорта, но и увеличивают вероятность развития более тяжёлых и опасных для человеческого организма заболеваний.
- Остроконечные кондиломы на пенисе или шейке матки увеличивают вероятность развития онкологических заболеваний на 50%.
- Новообразования могут постоянно травмироваться одеждой или во время полового акта.
- Кондиломы на гениталиях причиняют не только физический, но и психологический дискомфорт.
- Кондиломы на шейке матки являются препятствием для естественных родов.
Так как кондиломы не проходят сами по себе они требуют радикального иссечения.
Радикальное удаление

Если подавить кондилому медикаментозно не получается – врач направляет пациента на радикальное удаление. Какой способ будет использоваться – зависит только от месторасположения, размеров и особенностей новообразования.
- Криодеструкция – удаление кондилом при помощи жидкого азота. Процедура очень быстрая и не требует от пациента специальной предоперационной подготовки. Совершенно безболезненна, так как замораживает ткань, уже спустя 20 секунд воздействия, после чего бородавка просто отпадает, оставляя на своём месте маленькую ранку. Врач назначает обработку антисептиками, и при правильном уходе, рана заживает в течение недели абсолютно бесследно.
- Электрокоагуляция – прижигание бородавок электрическими импульсами. Под действием тока кровообращение и подпитка тканей ухудшается, из-за чего новообразования усыхают и отваливаются. Процедура немного болезненна для пациента и после электрокоагуляции на слизистых часто остаются рубцы.
- Лазерное удаление – современный и высокоточный метод иссечения новообразований. Травматизация тканей и риски осложнений отсутствуют. Реабилитация проходит в кратчайшие сроки.
- Радиоволновая хирургия – при помощи специального аппарата врач производит коагуляцию кровеносных сосудов, благодаря чему распространение инфекции приостанавливается. Регенерация тканей после процедуры происходит максимально быстро и, как правило, следов хирургического вмешательства после этого не остаётся.
Лечение, как вылечить: обзор популярных препаратов
Для избавления от симптомов ВПЧ врач назначает пациенту приём препаратов, укрепляющих иммунитет – иммуномодуляторы. А также мази, крема и гели местного, подсушивающего действия.
- Солкодерм – одно из самых эффективных средств по борьбе с наростами на коже. Активные компоненты вещества проникают вглубь эпителия и полностью обезвоживают поражённые ткани, после чего они быстро отмирают и исчезают. Во время использования препарата кожа будет желтоватого цвета, чего совершенно не стоит пугаться. Однако за дозировкой препарата нужно тщательно следить – иначе не избежать рубцов. Длина курса лечения подбирается индивидуально для каждого пациента. Препарат противопоказан беременным и кормящим женщинам, детям младше 5 лет, а также при наличии открытых ран и ссадин рядом с новообразованиями.
- Циклоферон – в составе препарата числится большое количество интерферонов – протеинов, которые борется с появившейся в организме вирусной инфекцией. Укрепляет иммунную защиту организма, оказывает профилактику роста опухолей. Курс лечения подбирается для каждого пациента индивидуально.
- Ацикловир – имеет несколько форм выпуска – мазь, таблетки, крем и раствор для инъекций. Часто используется при лечении кондилом и других ЗППП. Если терапевтическая задача – вылечить только ВПЧ, то целесообразнее выбрать другое лекарственное средство.
- Алпизарин – иммуномодулятор, основное действующее вещество, которого – магниферин. Эффективен только на начальных стадиях заболевания.
- Бетадин – назначается для приёма уже после удаления кондилом хирургическим путём. Является противомикробным средством для местного применения. (Вагинальные свечи). Курс лечения составляет 2 недели – по 1 свече перед сном.
- Панавир – противовирусный препарат местного действия (Вагинальные и анальные свечи). Рекомендуется использовать в течение 2 недель по одной свече перед сном.
Народная медицина
При единичных кондиломах врач может рекомендовать средства народной медицины. Многие растения обладают свойствами, необходимыми для прижигания бородавок. Однако, не стоит их использовать, самостоятельно не проконсультировавшись со специалистом.
- Йод – прижигание йодом часто используется для удаления бородавок, однако, пользоваться этим средством нужно с большой осторожностью, в противном случае можно получить ожоги и рубцы.
- Зубчики чеснока – их нужно разрезать и приложить к наростам на ночь. Как правило, кондиломы достаточно быстро отсыхают под воздействием чесночного сока.
- Смесь из красного вина, яблочного, лимонного и чесночного сока – вино, сок яблока и лимона смешивается в равных пропорциях, после чего добавляются 2 зубчика чеснока. Пить смесь нужно один раз в день до полного исчезновения симптомов.
- Картофельный сок – свежевыжатый сок картофеля нужно принимать по утрам за полчаса до завтрака и вечером, перед ужином.
- Яичный белок – создаёт подсушивающую плёнку на наросте, благодаря чему тот быстрее обезвоживается и подсыхает.
- Рябина – кашица из ягод рябины благодаря своей кислоте оказывает подсушивающее действие на кондиломы. Пюре из рябиновых ягод хорошо помогает при единичных наростах.

Последствия и осложнения
Чаще всего кондиломы не представляют серьёзной опасности для здоровья носителя. После терапии болезнь затихает, и может никак не давать о себе знать, или проявляться только в моменты снижения иммунитета. Поэтому лицам, перенёсшим кондиломы, врачи рекомендуют с особой тщательностью следить за состоянием своего иммунитета.
Особую опасность кондиломы представляют для будущей матери и её ребёнка. Младенец может заразиться от матери в момент прохождения по родовым путям, через плаценту или же в быту.
Последствия заражения ВПЧ также неблагоприятны для женщин, только планирующих свою беременность, так как вирус папилломы человека может вызвать дисплазию шейки матки, способную переродиться в онкологию. Вылечить подобный недуг можно будет только при помощи хирургического иссечения.
Для представителей сильного пола вирус ВПЧ менее опасен в плане последствий. Риск развития онкологии на фоне остроконечных кондилом крайне низкий.
Из всего вышеперечисленного можно сделать вывод, что последствия заражением ВПЧ следующие:
- Бородавки на половых органах.
- Риск передачи инфекции зародышу.
- Развитие эрозии шейки матки.
- Риск развития рака.
Меры профилактики кондиломатоза
Чтобы не допустить инфицирования ВПЧ и роста остроконечных папилломы, нужно придерживаться следующих профилактических мер:
- Всегда использовать презервативы.
- Следить за состоянием иммунитета.
- Не допускать физического и умственного переутомления.
- Отказаться от вредных привычек.
- Сбалансировать питание.
- Получить вакцину от рака шейки матки. (Девочек трёхкратно вакцинируют в возрасте от 11 до 12 лет).
Заключение
Каждый человек, которому удалось избавиться от остроконечных кондилом должен понимать, что отсутствие новообразований вовсе не значит отсутствие вируса в организме.
[youtube.player]
- Что такое кондиломы?
- Виды
- Симптомы
- Причины
- Мнение эксперта
- Диагностика
- Методы лечения
- Хирургическое лечение
- Консервативное лечение
- Профилактика
- Реабилитация
- Вопросы
- Источники
- Врачи
- Клиники
- Лицензии

Что такое кондиломы?
Кондиломы – это бородавки, которые располагаются в аногенитальной области (промежность, прямая кишка, половые органы). Такое патологическое состояние является проявлением папилломавирусной инфекции низкого онкогенного риска. Однако в исключительно редких случаях кондиломы представляют онкологическую опасность, т.к. за короткий отрезок времени могут прогрессировать до злокачественной опухоли Бушке-Левенштейна.
Диагностика заболевания основана на данных объективного осмотра. Молекулярно-биологические методы позволяют установить степень злокачественности возбудителя.
Лечение преследует 2 цели – удаление остроконечной кондиломы и назначение консервативной терапии, направленной на предупреждение рецидива.
Вакцинация позволяет защититься от большинства патологий, ассоциированных с папилломавирусной инфекцией.

Кондиломы могут быть 2 видов:
- генитальные – у мужчин располагаются на пенисе, а у женщин – в области вульвы и на шейке матки;
- анальные – локализованы на промежности вокруг ануса, а также в начальном отделе прямой кишки.
Симптомы

Симптомы после инфицирования появляются не сразу. Инкубационной период в среднем у мужчин составляет 11-12 месяцев, а у женщин меньше в 2 раза – 5-6 месяцев.
Кондиломы – это остроконечные образования на коже в области аногенитальной зоны, которые выступают над ее уровнем. Цвет эпителия в патологическом участке не изменен. При трении тесной одеждой или при расчесывании может развиваться воспалительная реакция – кондилома краснеет, отекает и начинает беспокоить (болеть).
Другими проявлениями и последствиями папилломавирусной инфекции являются:
- рак шейки матки;
- анальный рак (особенно характерен для мужчин);
- злокачественные неоплазии вульвы и влагалища;
- рак ротовой полости и ротоглотки;
- неоплазия пениса;
- рецидивирующий респираторный папилломатоз – бородавки формируются на голосовых связках и других отделах дыхательной системы.
Причины
Непосредственная причина образования кондилом – это папилломавирус. Инфицирование происходит половым путем. В группе риска – подростки и молодые люди, которые ведут активную сексуальную жизнь. Особенно подвержены те юноши и девушки, которые имеют ранний половой дебют. Он ассоциирован с большим количеством партнеров. В этом случае инфицированию также способствует незрелость физиологических механизмов защиты полового тракта.
Несмотря на то, что кондиломы вызываются штаммами с низким онкогенным риском, может быть совместное инфицирование несколькими разновидностями вируса. Стоит помнить, что папилломавирус в 100% случаев ассоциирован с раком шейки матки, в 90% - с раком прямой кишки, в 40% - с раком вульвы и влагалища, в 12% - раком ротоглотки и в 3% - с раком ротовой полости.
Проникнув в организм, папилломавирус поражает базальный (ростковый) слой эпителия. В клетке может существовать в 2 формах:
- доброкачественной, которая не затрагивает хромосомы;
- злокачественной, когда происходит интеграция генетического материала клетки с генетическим материалом вируса.
Инфекционный процесс может проходить несколько стадий:
- Персистенция – вирус не приводит к патологическому изменению клеток, т.к. не затрагивает хромосомный набор эпителиоцита-хозияна. На этой стадии симптоматика отсутствует, но специальные лабораторные тесты уже могут определить факт произошедшего инфицирования.
- Клинические проявления без дисплазии – именно на этой стадии находится большинство аногенитальных кондилом.
- Дисплазия разной степени выраженности – характерна для вирусов с высоким онкогенным потенциалом. Конечным результатом этого процесса может быть развитие карциномы – появление измененных атипических клеток (злокачественная опухоль).
Мнение эксперта
Папилломавирусная инфекция в настоящее время приняла характер эпидемии. Всемирная организация здравоохранения провела исследования, которые показали повсеместную распространенность этого заболевания по всему земному шару. Каждый год заражается примерно 6 миллионов новых людей, причем в 70-80% это сексуально активное население.
Скрытая опасность этой инфекции кроется в онкологическом потенциале возбудителя. Поэтому так важно своевременно предпринимать меры профилактики. Но если же заболевание все же развилось, то следует как можно раньше пройти комплексное обследование, определить степень возможной злокачественности процесса, а также подобрать персонифицированную схему лечения. Современные достижения медицины помогают взять под контролем любые проявления папилломавирусного инфицирования, в т.ч. кондиломы.
Калинина Наталья Анатольевна,
врач акушер-гинеколог, врач-репродуктолог, УЗ-диагност

Диагностика
Установить диагноз аногенитальной кондиломы несложно. Достаточно провести объективный осмотр. Сделать это может дерматолог, гинеколог/уролог или проктолог в зависимости от того, к какому специалисту первоначально обратился пациент.
Однако основное направление в диагностике папилломавирусной инфекции занимает определение степени онкогенности возбудителя. С этой целью показана полимеразная цепная реакция (ПЦР). Это исследование выявляет ДНК вируса разных штаммов, а также предполагает количественное определение разных видов. Вирусная нагрузка, определяемая с помощью ПЦР, позволяет прогнозировать вероятность развития диспластического процесса.
У некоторых пациентов папилломавирусная инфекция может наслаиваться на урогенитальные заболевания. Поэтому проводится обследование на микоплазмоз, уреаплазмоз, хламидиоз, герпес и т.д.

Методы лечения
Не каждая встреча с папилломавирусом сопровождается инфицированием. Примерно 80% заканчиваются спонтанным выздоровлением, и только 20% пациентов сталкиваются с кондиломами или другими проявлениями инфекции. Именно эта вторая категория (20%) нуждается в проведении комплексного лечения.
Хирургическое лечение
Хирургическое лечение позволяет устранить патологические участки разрастания эпителия. С этой целью применяются различные малоинвазивные методы:
- криотерапия – обработка кондилом жидким азотом, который имеет крайне низкую температуру кипения, т.е. производится замораживание тканей;
- лазерная вапоризация – лазер выпаривает жидкость из клеток, вследствие чего инфицированные эпителиоциты вместе с вирусом погибают;
- электрокоагуляция – прижигание кондилом электрическим током, вызывающим денатурацию белка и гибель клеток;
- хирургическое иссечение – в настоящее время практически не применяется, т.к. вызывает образование грубых рубцов.

Консервативное лечение
Удаление патологических очагов можно также проводить химическими препаратами, которые вызывают гибель инфицированных клеток (химическая деструкция). Однако эти методы менее эффективны, чем малоинвазивное хирургическое выведение.
После удаления кондилом все же нельзя говорить о полном выздоровлении, т.к. вирусные частицы остаются в окружающих тканях в латентном состоянии. Поэтому в рамках комплексного лечения показано применение иммуномодуляторов. Эти препараты повышают активность противовирусного иммунитета и помогают избежать повторного формирования кондилом.
При наличии урогенитальных инфекций показано их параллельное лечение, т.к. они снижают активность иммунитета и способствуют прогрессированию папиломавирусной инфекции.
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы

Профилактика
Основное место в профилактике занимает ведение половой жизни с проверенным партнером. Лабораторную диагностику рекомендуется пройти как женщинам, так и мужчинам до вступления в интимную близость. На сегодня не существует неспецифических методов, которые бы надежно предупреждали заражение папилломавирусом. Даже использование презервативов не дает 100% защищенности, только до 40% снижается вероятность инфицирования.
Единственно оправданный способ защитить организм от папилломавируса – это проведение вакцинации. Вакцины содержат вирусоподобные частицы, которые синтезированы из белков, подобных белкам вируса. Они способствуют выработке иммунного ответа, но при этом полностью исключена вероятность заражения на фоне введения иммунного препарата.
Титр антител достигает пика после 3-кратного введения вакцины. Напряженный иммунитет сохраняется в течение не менее 5-8 лет (в зависимости от типа вакцины). Важно, что проведенные исследования определили отсутствие негативного влияния прививок от ВПЧ на организм. Эти вакцины не нарушают фертильность и не провоцируют развитие аутоиммунных реакций.
Реабилитация
После удаления кондилом пациент сразу же может отправиться домой, госпитализация не требуется – это амбулаторная процедура. Однако в домашних условиях следует придерживаться ряда правил:
- соблюдать гигиенические мероприятия;
- тщательно вытирать промежность и половые органы одноразовым бумажным полотенцем;
- использовать ежедневные прокладки, если имеются необильные сукровичные выделения (они являются вариантом нормы).
Для контроля за эффективностью заживления ранок требуются контрольные осмотры у лечащего врача.
Вопросы
- Какой врач занимается удаление кондилом?
Малоинвазивное удаление кондилом может провести дерматолог, гинеколог (если бородавки располагаются на половых органах женщины), уролог (когда кондиломы расположены на пенисе) или проктолог (когда кондиломы локализованы в анальной зоне).
Почему на промежности появились кондиломы?
Единственная причина кондилом – это папилломавирус. Инфицирование чаще всего происходит при половых контактах, другие пути передачи не имеют существенного значения. Важно, что кондиломы в аногенитальной зоне появляются не сразу после причинного контакта. Обычно проходит от полугода до года (у женщин проявления развиваются быстрее, чем у мужчин).
После удаления кондилом требуется еще какое-то лечение?
Да, так как удаление патологического очага не приводит к полному выздоровлению и не предупреждает появление рецидивов. Для уменьшения этой вероятности могут применяться иммуномодулирующие препараты.
Как защититься от появления аногенитальных бородавок?
Защититься от высокоонкогенных штаммов вируса, которые вызывают различные диспластические процессы, в т.ч. кондиломы аногенитальной зоны, помогает вакцинация. Ее рекомендуется проводить до начала половой жизни, чтобы в организме успел выработаться иммунный ответ. Важно, что такая вакцина защищает в первую очередь от злокачественных опухолей шейки матки, вульвы, влагалища и прямой кишки. Всемирная организация здравоохранения рекомендует делать прививки не только девочкам, но и мальчикам.
Какую вакцину лучше вводить, чтобы защититься от кондилом?
От аногенитальных кондилом защищает четырехвалентная вакцина. Ее введение рекомендовано как женскому, так и мужскому населению. Остальные виды вакцин в первую очередь защищают от высокоонкогенных штаммов вируса, вызывающих рак, и не проявляют перекрестных реакций.
Читайте также:


