Сколько времени должно пройти между прививками от кори
Прививка против кори включена в Национальный календарь прививок. Двукратное введение вакцины детям вошло в практику со второй половина 90-х гг. Прививка может ставится как планово, так и по эпидемиологическим показаниям. Ниже рассмотрим основные правила вакцинации малышей и детей младшего школьного возраста.
График
О том, когда делают прививку от кори детям, говорит приказ Минздрава РФ от 13.04.2017 г. №175н с последующими изменениями. Плановое вакцинирование детей согласно Нацкалендарю проводится два раза: в 1 год и в 6 лет. Существуют как моновакцины, так и комплексные вакцины против кори и ряда других заболеваний (краснухи, эндемического паротита, ветряной оспы).

Если срок вакцинации пропущен независимо от причины, вакцинация против кори может быть проведена после осмотра ребенка педиатром. Если есть эпидемиологические показания, то вакцинацию ребенку можно проводить, начиная с 1 года до 6 лет в любое время. Важно соблюдать интервал в 3 месяца после первой дозы.

Решение относительно того, во сколько делать прививку от кори, принимают родители или другие законные представители ребенка. Законодательство дает возможность отказаться от любых прививок, сделав отметку в медицинских документах ребенка.
Если оснований для отказа от прививки нет, то первая и вторая дозы вводятся согласно Нацкалендарю: в 12 месяцев и в 6 лет.

Сдвинутый график вакцинации — нередкое явление. Поэтому если родители принимают решение прививать ребенка не в сроки, указанные в Нацкалендаре, стоить помнить следующее:
- Минимальный интервал межу вакцинациями согласно инструкциям к коревым вакцинам должен быть не менее полугода. Например, если ребенок впервые получает коревую вакцину в 5 лет, то следующую прививку против кори можно делать в 5 лет и 6 месяцев.
- Нацкалендарь и международные медицинские рекомендации оперируют минимальными сроками в 3 месяца и 4 недели соответственно относительно детей однократно привитых.

Если у родителей нет достоверных данных о двукратном введении вакцины против кори, то можно проверить напряженность иммунного ответа у ребенка. Национальные санэпидправила говорят о том, что иммунитет к кори проверяется лишь в рамках госсанэпидконтроля.
Если ребенок дважды привит и об этом имеются сведения в медицинских документах, проверять его иммунный статут международные рекомендации не советуют, поскольку есть вероятность ложноотрицательных результатов.
Согласно Нацкалендарю допускается введение разных вакцин, за исключением профилактических противотуберкулезных вакцин, т.е. БЦЖ, в один день. Важно, чтобы уколы проводились в разные участки тела.
Нацкалендарь не говорит, должны ли это быть только живые или только инактивированные вакцины. Соответственно, можно вводить вместе с коревой (или коревой комбинированной) и другие вакцины.

Интервалы для введения других вакцин указываются в инструкции к соответствующей вакцине против кори. Тексты этих инструкций могут содержать информацию о необходимости 1-месячного перерыва между введениями, тексты других — не дают разъяснений по этому поводу. Поэтому в вопросе, какого интервала придерживаться, стоит руководствоваться либо инструкцией, содержащей указание на срок, либо международными медицинскими рекомендациями.
- для двух живых вакцин — 4 недели,
- для инактивированной, вводимой после живой, — любой.
Соответственно, вопрос об интервале будет зависеть от того, живая ли коревая вакцина вводится ребенку или нет.
Вакцинация против кори может осуществляться даже в случае, если у ребенка нету тех прививок, которые стоят в Нацкалендаре раньше. Начиная с 1 года его можно (и нужно, если того требует эпидемиологическая обстановка) прививать как можно скорее, и, как говорилось выше, одновременно с прочими вакцинами, соблюдая правило введения в разные места. Таким образом очередность прививок не имеет значения относительно вакцинации против кори.
Напомним, что реакция Манту является диагностическим тестом, а не прививкой. Поэтому что касается совместимости противокоревой вакцинации и туберкулинодиагностики, медицинские разъяснения по этому поводу сводятся к следующему:

Краснуха, паротит: можно ли вводить одновременно
Прививаться от этих трех инфекций одновременно можно. Сегодня это может быть комбинированная двухкомпонентная вакцина против кори-паротита или против трехкомпонентная вакцина против кори-паротита-краснухи.
Согласно документам ВОЗ при вакцинации комбинированными вакцинами ответ иммунитета на каждый отдельный антиген, а также побочные реакции от вакцинации остаются, как правило, неизменными. Эффективность вакцины, как однокомпонентной, так и комбинированной — одинакова. Воз также указывает на одинаковую иммуногенность при одновременной вакцинации против дифтерии, столбняка, коклюша, ветрянки, пневмококковой инфекции, гепатита В, гемофильной b палочки, а также при одновременном введении полиовирусной вакцины (в т.ч. оральной) или инактивированной полиовакцины.
Куда ставят
Коревая вакцина может вводится подкожно и внутримышечно. Способ введения зависит от конкретной вакцины. Используемые сейчас вакцины, такие как, например:
- M-M-R II — вводится подкожно,
- Рувакс — вводится подкожно или внутримышечно,
- Приорикс — вводится подкожно или внутримышечно.
О точном способе введения необходимо осведомиться заблаговременно у педиатра, чтобы подготовить ребенка к процедуре.

Рекомендации педиатрических ассоциаций говорят следующее:
- Отвлеките и успокойте ребенка, обнимая, поя или тихо разговаривая с ним.
- Если позволяют условия, то малыша можно кормить грудью до прививки и во время нее. Кормление грудью, естественно, предполагается во время введения инъекционных вакцин, а не оральных.
- Улыбайтесь и смотрите ему в глаза. Пусть ребенок знает, что все в порядке.
- Утешайте ребенка любимой игрушкой или книгой. Одеяло, которое пахнет домом, поможет ему ребенку чувствовать себя более комфортно.
- Держите ребенка крепко на коленях, если он уже уверенно сидит.
- Как только ребенок получит все прививки, будьте особенно терпеливы. Держите его на руках и обнимайте. Успокаивающий голос в сочетании с похвалой и объятиями поможет ему понять, что все в порядке.
- Если у ребенка прежде случались обмороки, то во время вакцинации ему лучше лежать.
- Если малышу вводится несколько вакцин за один раз, то первой следует вводить самую неболезненную.
Противопоказания
Противопоказания к вакцинации делятся на общие и специальные. Противопоказания это такие состояния, при которых прививать ребенка нельзя. Однако часто они являются временными и прививка может быть сделана с отсрочкой (Ссылка на cdc.gov).

Кроме этого, стоит различать противопоказания и меры предосторожности. Их наличие (или отсутствие) должен проверить медицинский работник до вакцинации.
Именно поэтому важно пройти допрививочное обследование у педиатра. А родителям необходимо сообщить ему достоверную информацию о состоянии ребенка. Если он болен и врач оценивает его состояние как заболевание средней или тяжелой степени, прививка откладывается до улучшения состояния.
Таким образом, именно тяжесть состояния ребенка и клинические проявления симптомов будут являться маркерами для принятия решения об отсрочке. Легкая степень заболевания поводом к отложению вакцинации не будет.

Перечислим основные общие противопоказания к вакцинации:

Если же врач наблюдает состояние, требующее мер предосторожности, то вакцинация, как правило, откладывается. Однако при явной большей пользе от прививки, чем опасности от соблюдения мер предосторожности, вакцинация проведена будет. Если у ребенка обострение болезни хронического характера, о которых обязательно нужно сообщить доктору, вакцинация также не рекомендуется. В таком случае прививку необходимо отложить до периода ремиссии или выздоровления (это касается острых инфекционных заболеваний).
Во многом специальные противопоказания к коревым вакцинам повторяют общие и касаются:
- детей с серьезным нарушением иммунной системы в связи с врожденными заболеваниями;
- тяжело протекающих ВИЧ-инфекций;
- прогрессирующих лейкемий или лимфом;
- тяжелых онкологических заболеваний;
- лечения большими дозами стероидных гормонов, алкилированными или метаболическими препаратами или детей, получающих лучевую подавляющую иммунитет терапию.
Кроме того, противопоказания разделяются на временные и постоянные. Ко временным относятся инфекции в острой стадии, протекающие тяжело или среднетяжело. К постоянным относятся аллергические реакции (в т.ч. на белок кур или перепелок и аминогликозиды), состояния первичного иммунодефицита, новообразования, а также заболевания крови злокачественного происхождения.

Противопоказания против введения MMR, т.е. тривакцины против кори, краснухи и паротита:
- аллергия тяжелой степени на первую вакцинацию (как на саму вакцину, так и на ее компоненты),
- диагностированный иммунодефицит тяжелой степени у самого прививаемого ребенка либо иммунодефицит у близких родственников (может быть как наследственным, так и приобретенным).
Меры предосторожности при данном виде вакцинации должны соблюдаться, если:
- введение препарата, в составе которого были антитела (≤11 месяцев),
- диагностированные ранее состояния, характеризующие снижением количества.
Вакцинация откладывается, если есть подозрение, что у ребенка туберкулез (активная форма).

Таким образом, вакцинировать против кори не запрещено в тот же день, когда назначены вышеназванные тесты и проба. Однако эти анализы потребуется отложить минимум на 4 недели (и дольше), если их не провели до дня вакцинации MMR.
Последствия
Согласно статистике ВОЗ в целом последствия после вакцинации (т.е. побочные реакции) будут легкими и временными. К этим побочным реакциям можно отнести:
- местные реакции: припухлость и болезненность места прививки;
- температуру до 37,5 градусов;
- увеличение лимфоузлов;
- лихорадка и подъем температуры до 39 градусов (через неделю и позже). Эти состояния могут длиться до 2 дней;
- кореподобная сыпь (через 1-4 недели);
- фебрильные судороги (редко);
- тромбоцитопения (менее 1:30 000 по данным ВОЗ за 2001 г.);
- высыпания, имеющие временный характер;
- тромбоцитопеническая пурпура (1 случай на 30 000 привитых);
- аллергически реакции на такие компоненты, как неомицин, стабилизаторы, желатин, сорбитол;
- анафилактические реакции;
- энцефалопатия (менее 1:1 000 000 по данным ВОЗ за 2001 г.)
- отсроченные реакции с симптомами вирусных заболеваний в слабой форме, штаммы которых включены в вакцину (например, краснухи или ветряной оспы). Это в основном касается живых вакцин. Дети даже при наличии проявлений болезни не заразны для окружающих. Лечения они не требуют и самостоятельно проходят;
- при одновременной вакцинации против паротита может наблюдаться припухлость в районе слюнной железы (околоушной). Как правило, такое наблюдается через 11-23 дня после прививки.

Тем не менее, есть различия в побочный реакциях у детей, привитых КПКВ (вакцинной против кори, краснухи, паротита и ветрянки) и детей привитых КПК и вакцину против ветряной оспы раздельно, но в одно посещение. В первом случае фебрильные судороги наблюдались чаще.

Чем опасна болезнь для тех, кто остался без прививки

Согласно ключевому документу ВОЗ по позиции относительно коревых вакцин корь является высоко контагиозной инфекцией, передающейся воздушно-капельным и контактным путем.
Большинство болевших корью до внедрения вакцинации болели ею с проявлением клинических признаков. До 6-9 месяцев малыши защищены материнским иммунитетом против кори.
Инкубационный период заболевания — до 14 дней, т.е. до появления сыпи может пройти две недели. Заразен заболевший примерно за 4 дня до появления сыпи и следующие 4 дня.
Конец инкубационного периода характеризуется следующими симптомами:
- высокая температура,
- кашель,
- острый ринит,
- коньюктивит,
- сыпь.
Появление последнего признака сопровождается подъемом температуры до 39 градусов, пятна сыпи на слизистой рта — голубовато-белая. Спустя 3 дня после появления сыпи, состояние улучшается. Полное выздоровление при адекватной терапии наступает минимум к 7 дню, максимум — к 10-му.
Риск тяжелого течения заболевания или смерти выше:
- у малышей до 5-ти лет,
- у плохо питающихся детей (особенно при недостатке витамина А),
- у детей с иммунными нарушениями.
Среди осложнений кори наблюдаются, например, средний отит, энцефалит, пневмония, диарейная энтеропатия, острый дефицит витамина А.
Если ребенок проконтактировал с больным корью, это будет являться эпидемическим показание к экстренной вакцинации. Санитарно-эпидемиологическими правилами предусмотрено, что ребенок подлежит вакцинации, если:
- имел место контакт с заболевшим корью (или с подозрением на корь) и
- ребенок ранее корью не болел или
- не был ранее привит или
- нету данных или
- был привит однократно.

Для экстренной профилактики используется нормальный человеческий иммуноглобулин и т.н. титрованные иммуноглобулины, в которых содержатся в т.ч. антитела против кори. Они будут вводится не позднее 5 суток с момента контакта.
Глоссарий. Иммуноглобулин — это препарат из донорской крови, содержащий противокоревые антитела, и формирующий иммунитет в пассивной форме на несколько недель.
Важным последствием для контактных не привитых и не болевших детей является то, что они не будут допускаться к госпитализации согласно указанным санитарным правилам по причине неинфекционного заболевания, а также в социальные организации в течение срока медицинского наблюдения за ними. Эта норма не будет действовать при экстренных патологиях, т.е. в экстренном порядке при угрозе жизни ребенка госпитализируют.
Полезное видео
Доктор Комаровский рассказывает о кори:
О прививке от кори:
[youtube.player]В РФ существует Национальный календарь вакцинации, согласно которому прививают детей и взрослых. Отступление от рекомендуемых нормативным документом сроков, возможно только в определенных (обоснованных) ситуациях. Календарь содержит информацию, касающуюся видов используемых вакцин, доз иммунопрепаратов, возраста, в котором они ставятся, а также того, какой интервал между прививками должен быть соблюден.
Важность соблюдения перерывов между вакцинациями

В момент первичной вакцинации в организм вводят специальные антигены, которые стимулируют выработку антител. В зависимости от типа прививки, они могут обеспечивать надежную защиту в течение определенного периода, например, нескольких месяцев или лет.
Проще всего, рассмотреть необходимость соблюдения интервалов вакцинопрофилактики, можно на примере АКДС. После первого укола происходит выработка антител, максимальное количество которых, наблюдается через 2-3 недели. Затем их объем постепенно снижается.
Повторная вакцинация через 45 дней после первой, вновь стимулирует защитные функции организма, способствуя формированию адекватного ответа. В случае с АКДС для образования полноценного иммунитета против коклюша, дифтерии и столбняка требуется три укола и одна ревакцинация.
Что же будет, если нарушить рекомендуемые сроки? Если не выдержать интервал и ввести иммунные препараты раньше, уже образовавшиеся антитела будут практически нейтрализованы. Это значит, что эффективность вакцинации будет сведена к нулю, кроме того, высок риск нанесения вреда здоровью (возможно развитие тяжелых побочных эффектов).

Если срок, наоборот, увеличить, это никак не скажется на силе защиты от инфекционных заболеваний — в такой ситуации снижается лишь иммунная прослойка.
Если же говорить об интервале между разными препаратами, то здесь объяснение еще более простое — вакцинация серьезно нагружает организм, поэтому соблюдение перерывов дает ему возможность восстановиться. На это уходит около месяца.
Минимальный интервал между прививками у детей
Согласно официальным рекомендациям Министерства здравоохранения РФ, минимальный интервал между двумя дозами той же вакцины не должен быть менее 1 месяца.

Допускается одновременное введение разных вакцин (кроме БЦЖ), применяемых в рамках Национального календаря профилактических прививок, в один день отдельными шприцами в разные участки тела.
Оптимальный промежуток между введением вакцин от разных инфекций
Инактивированные прививки могут ставиться совместно, как в соответствие с Национальным календарем, так и по индивидуальному графику.
Официальные рекомендации по проведению вакцинации:
Одновременное применение большого количества антигенов, серьезно нагружает иммунную систему. Однако, это оправдано в целом ряде случаев: у ребенка пропущено сразу много прививок, в регионе сложилась неблагоприятная эпидемиологическая ситуация, женщина планирует беременность, человек готовится к поездке за границу и т.д.
Сколько времени должно пройти между прививкой и введением иммуноглобулина?
Нарушенные сроки вакцинации: чем грозит слишком большой промежуток между инъекциями?
Родители беспокоятся о том, грозит ли несоблюдение графика снижением эффективности иммунизации, нужно ли делать повторный укол, если прошло много времени и т.д.
Специалисты утверждают, что несмотря на незначительное снижение качества иммунного ответа, организм все равно получит необходимую защиту.
Кроме того, ставить ребенку дополнительные прививки не требуется, даже если сроки нарушены сильно. Обычно таких деток вакцинируют по индивидуальному графику. Но составлять его должны не родители, а специалист.
Хорошо, если им будет грамотный иммунолог, который при наличии каких-либо сомнений, назначит специальный серологический анализ с целью выявления антител к тому или иному вирусу в крови у ребенка.
Через сколько дней после болезни можно прививаться?
Оптимальным периодом считается 2-4 недели, при этом, все зависит от тяжести заболевания. Например, если ребенок или взрослый перенес легкое ОРВИ, то 14 дней будет вполне достаточно. А вот на восстановление после пневмонии, ангины или других серьезных заболеваний, уходит не менее месяца.
Видео по теме
Доктор Комаровский о календаре прививок:
Иммунизация позволяет защитить организм сразу от множества опасных инфекций. Только за последние десятилетия, благодаря проводимым мероприятиям удалось сократить смертность среди грудничков в несколько раз.
Родителям и медработникам предлагается придерживаться официальных рекомендаций Минздрава, а при невозможности соблюсти последние — прививать ребенка по индивидуальному графику с соблюдением принятых в стране интервалов.
[youtube.player]Корь – это опасное инфекционное заболевание, характеризующееся острым течением и высокой летальностью (до 20% детского и 30% взрослого населения). Обладает 100% степенью заражения воздушно-капельным путем. Болезнь распространена во всех континентах. Вспышки эпидемий кори в разных странах фиксируются каждые 10 лет. Основным противостоянием распространению этого заболевания врачи считают всеобщую вакцинацию. Как профилактика кори вакцинация считается одной из самых эффективных методов максимального снижения риска осложнений до и после болезни.
Сегодня выпускаются моновакцины, содержащие ослабленный вирус кори. Прививка провоцирует иммунную систему на выработку антител и формированию стойкого иммунитета. В последующем, при встрече с больным корью вакцинированный человек не заражается.
Вспышка кори 2018-2019 года
Эпидемия кори 2018-2019 года по праву названа самой большой ошибкой человечества. Недостаточность медицинской помощи Украины привела к распространению инфекции по всему миру. Только в европейских странах зафиксировано более десяти тысяч случаев заболевания. По данным МОЗ Российской Федерации заболеваемость корью в 2018-2019 году увеличилась в 12 раз.
Основными причинами развития эпидемии 2019 года вирусологи называют:
- Необоснованный отказ от вакцинации местного населения.
- Туризм или миграция.
- Жизнестойкость вируса в воздухе более 2 часов после ухода носителя.
- Пассивно распространение инфекции носителем с первого дня заражения.
Зачастую самой мощной защитой от инфекции является не противовирусная терапия, а качественная профилактика. Действенность иммунизации против кори показывает хорошую эффективность. За последние 50 лет с момента введения вакцины заболеваемость среди населения снизилась на 85%. Учитывая быструю циркуляцию инфекции очень важно вовремя делать вакцинацию, чтобы уберечь себя и близких от опасной болезни.
Сроки вакцинации у детей раннего возраста
График вакцинации каждого ребенка разрабатывается лечащим педиатром отдельно исходя из показателей здоровья малыша.
При условии грудного вскармливания, грудничок находится под защитой иммунной системы матери до года, получая необходимые ему антитела с молоком. По плановой схеме вакцинации прививку от кори делают малышам от 9 месяцев до года. В связи с получением материнских антител в 15% привитых детей не устанавливается свой иммунный ответ на введение вируса. Поэтому врачи рекомендуют обязательную ревакцинацию в период от 2 до 6 лет.
Если малыш искусственник и не получает материнского молока, ребенку необходимо сделать первый коревой укол в 8 месяцев.
Ранее не привитому и не болевшему корью подростку иммунизация делается с 15 до 17 лет. Повторная ревакцинация проводится через 3 месяца. Для взрослых плановая профилактика имеет такую же схему – повторная инъекция через 3 месяца после первого введения.
Внеплановая коревая иммунизация проводится в случаях, когда имел место контакт не привитого ребенка (взрослого) с предполагаемым носителем. Метод экстренной вакцинации эффективен при условии, что прививка сделана в первые трое суток после контактирования.
Показания к вакцинопрофилактике
По медицинским показаниям коревая вакцинация без согласия пациента показана людям в случаях угрозы жизни, в отношении лиц, нарушивших закон или имеющих тяжелое психологическое расстройство, а также в случае проведения психической экспертизы.
Прививание детей не носит обязательный характер и родители вправе отказаться от коревой инъекции. По данным МОЗ, первая противокоревая иммунизация защищает ребенка на 95%, вторичная на 99,6%. Вовремя сделанная прививка – залог стабильного иммунитета ребенка против опасной болезни. Поэтому, прежде чем отказаться от вакцинации, подумайте о будущем здоровье вашего малыша.
Если вы решились на иммунизацию, следует помнить о правилах:
- на иммунизацию ребенок приходит здоровым. Если у малыша есть проявления ОРВИ, врач рекомендует подождать с прививкой до полного выздоровления;
- перед прививкой необходимо сдать лабораторные анализы и пройти медицинское обследование. Посредством клинических данных врач узнает о состоянии здоровья ребенка и примет решение о необходимости прививка в данный момент;
- после инъекции не находиться в людных местах в течение трех дней и не мыть место укола;
- чтобы исключить аллергические проявления необходимо исключить из рациона питания малыша новые продукты.
Противопоказания к прививке от кори
К противопоказаниям для иммунизации против кори относятся:
- беременность и лактация;
- случаи развития тяжелых осложнений после предыдущей вакцинации;
- состояние первичного иммунодефицита;
- наличие злокачественных образований;
- введение иммуноглобулиновых веществ или крови – вакцинация откладывается на три месяца;
- ВИЧ-инфицированный без активных клинических проявлений. Допускается введение живой вакцины под строгим контролем врача;
- аллергическая реакция на аминогликозиды, куриный белок.
Виды вакцин от кори и их особенности
Современная фармакология выпускает вакцину от кори в виде живого вируса или ослабленного (аттенуированного). Живые противокоревые препараты состоят из производных вирусов штамма Эндмонстон (Моратен или Шварц), лишенных патогенных свойств. Аттенуированные средства относятся к непроизводным вирусов Ленинград-16 или Шанхай-191.
Живые прививки содержат только ВСК – исключительный коревой компонент инфекции. Их еще называют моновалентными. К комбинированным вакцинам относятся соединения ВСК с вирусами паторита, оспы или краснухи. На практике оба вида прививки одинаково эффективны.
Принцип действия вакцинации состоит в выработке организмом антител на введение неспособной к размножению инфекции. Применение комбинированных инъекций формирует стойкий иммунитет к каждому из возбудителей.
В настоящее время в мире сертифицированы и разрешены к использованию противокоревые средства:
- Сухая коревая моновакцина отечественного производства. После введения концентрация антител в организме сохраняется до 18 лет.
- Моновакцина Рувакс французского производства. Иммунитет вырабатывается в течение месяца после инъекции. Длительность действия до 20 лет.
- Комбинированная вакцина паротитно-коревая. Препарат российского производства.
- Приорикс (Британия). Комбинированное средство от патотита, кори и краснухи.
- MMR (США). Спектр выработки антител – корь, паротит и краснуха.
Препараты отличаются высокой эффективностью и хорошей переносимостью. Активный штамм для импортных средств выращивается на эмбрионах курей, поэтому такие вакцины противопоказаны людям, имеющим аллергическую реакцию на куриный белок. Штаммы отечественной вакцины выращиваются на материале эмбриона японского перепела, поэтому пригодны для использования в вакцинации аллергиков.
Побочные эффекты
После попадания в организм вакцины иммунная система сразу же начинает противостояние вирусу – активно вырабатывает антитела. В месте инъекции может появиться небольшой отек или краснота. Ребенок может жаловаться на боль и зуд в области укола. Эти симптомы после инъекции считаются вполне естественной реакцией организма.
Первые 2-3 дня постинъекционного периода малыша могут беспокоить:
- бессонница;
- насморк или конъюнктивит;
- плохое самочувствие;
- незначительные мышечные боли;
- аллергическая реакция в виде высыпаний на коже;
- повышение температуры.
Если симптомы не исчезли через 3 дня после укола, необходимо сразу же обратиться к педиатру.
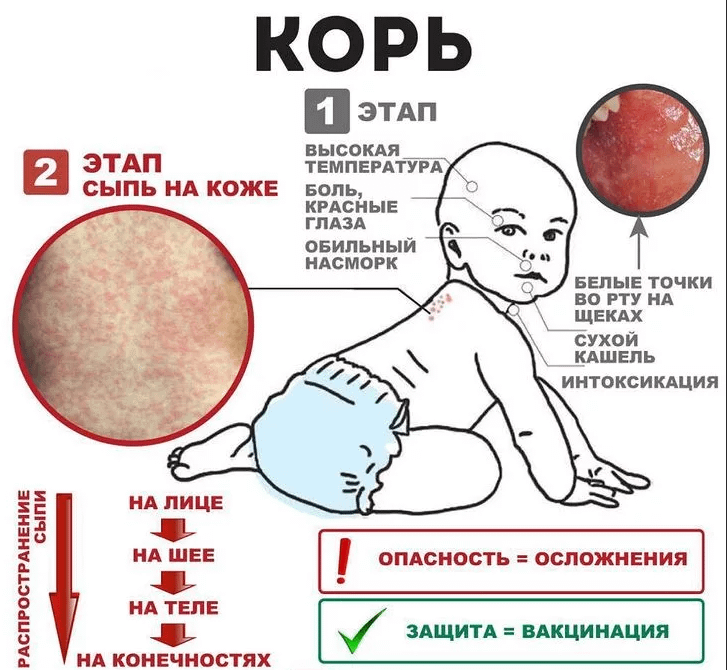
Появление серьезных признаков реакции организма на вакцину требует незамедлительного врачебного вмешательства. К серьезным симптомам побочного эффекта относятся:
- повышение температуры свыше 39 градусов;
- сильная аллергическая реакция;
- появление гноя в области укола, образование фурункула;
- обширная гипертония места инъекции;
- судороги;
- длительная симптоматика постинъекционного периода (более 4 дней).
Стоимость прививки
В государственных клиниках прививка от кори бесплатна. По данным МОЗ иммунизация проводится моновалентными вакцинами, в редких случаях используются 2-компонентные.
Ценовая политика частных клиник зависит от закупочных цен производителя и прейскуранта за услуги педиатра.
Примерная цена вакцины от кори
- корь+паротит – 600-1000 рублей.
- Приорикс – 1000-1200 рублей.
- MMR (США) – 1200-1400 рублей.
- ЖКВ – 450-800 рублей.
Цена самой процедуры коревой иммунизации зависит от региона.
Российская моновакцина (живая коревая)
Прививочная доза (0,5 мл) порошкового лиофилизата содержит до 1000 живых цитопатогенных доз (ЦПД) вируса кори Ленинград-18, культивированных на перепелиных эмбрионах.
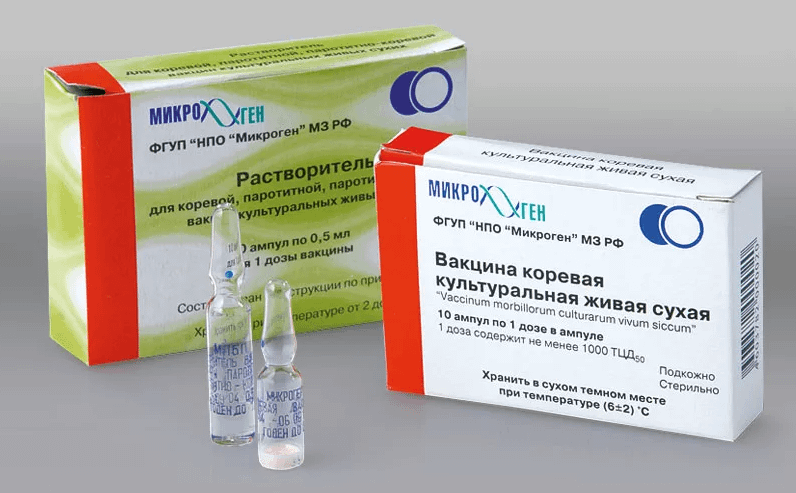
Стимулирует выработку антител в организме через месяц после введения у 96% привитых. По данным ВОЗ, моновакцина допущена к плановой и экстренной иммунизации.
- беременность;
- аллергия на аминогликозиды (в т.ч. сульфат гентомицина);
- иммунодефицитное состояние;
- злокачественные образования.
По врачебным показаниям допускается иммунизация моновакциной ВИЧ-больных 1 и 2 стадии.
Перед инъекцией вакцину разводят в коревом растворителе из расчета 0,5 мл растворителя на одну дозу, до образования прозрачно-розового раствора. Полученная субстанция подлежит немедленному использованию.
К побочному действию укола моновакцины относятся легкая гиперемия в месте инъекции, зуд, редко повышение температуры до 37 градусов.
Моновакцина подходит для одновременной вакцинации с другими прививками.
Лиофилизат французского производства, получаемая из окультуренного коревого штамма Schwarz, выращенного на куриных эмбрионах. Вакцина имеет пониженную реактогенность и соответствует требованием ВОЗ. Содержит не менее 1000 ЦПД и человеческий альбумин.
Иммунная защита формируется после 2-х недельного срока вакцинации. Вакцина подходит как для плановой, так и для экстренной иммунизации. Основное применение – профилактика заражения вирусом кори Schwarz. В основном используется при условиях постоянного нахождения в коллективе, например перед оформлением в детский сад или школу.
Противопоказания к вакцинации Рувасом
- белковая непереносимость;
- инфекционная болезнь;
- аллергическая реакция на неомицин;
- лактация;
- опухолевидные образования;
- хроническое обострение болезни;
- почечная недостаточность;
- ВИЧ-инфекция.
К побочным эффектам от прививки Рулаксом относят легкое головокружение, метаболизм, незначительная слабость, повышение температуры первые три дня до 37 градусов.
Комбинированная вакцина MMR (США)
Аутенуированная (живая) вакцина против кори, паторита и краснухи является полноценным аналогом Приорикса. Это высушенный леофилизат из ослабленного вирусов кори Edmonston, краснухи Wistar RA 27/3 и паротита Jeryl Lynn. Прививка вырабатывает иммунитет действием до 10 лет. Показана к применению детям с 8 месяцев. В экстренных случаях эффективная в первые 3-е суток после контакта с носителем.
Противопоказания к использованию MMR
- аллергия на желатин и неомицин;
- энцефалопатия и мозговые патологии;
- непереносимость яичного белка;
- беременность и период лактации;
- ВИЧ-инфицирование;
- пересадка органов;
- туберкулез в активной стадии.
После введения инъекции иммунитет формируется в течение 2-х недель. Такие симптомы как незначительная сырь, слабые мышечные и суставные боли, и невысокая температура являются естественной реакцией организма на укол.
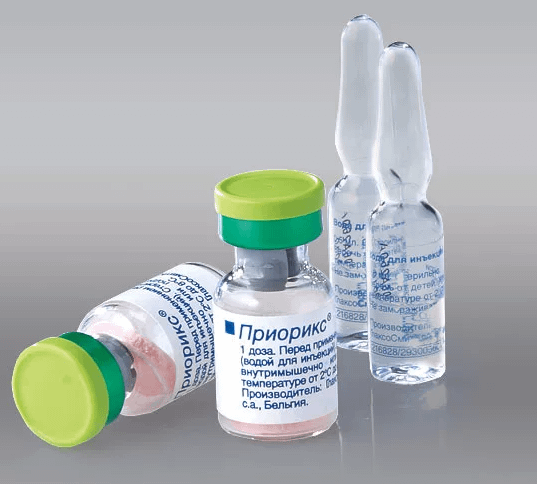
Стимулирует выработку иммунных антител к вирусам кори, краснухи и паротита. Состоит из основных компонентов – ослабленных коревого штамма Schwarz, паротитного штамма Jeryl Lynn и вируса краснухи Wistar RA 27/3. Препарат относится к инактивированной группе вакцин, поэтому переносится хорошо.
Первую инъекцию ребенок получает в год жизни. Последующие ревакцинации проводятся в 6 и 15-17 лет. Перед иммунизацией ребенок должен пройти полный медицинский осмотр, чтобы минимизировать риски развития последствий.
Противопоказания к применению
- реакция на куриный белок;
- выраженное иммунодефицитное состояние;
- простуда;
- инфекционные или неинфекционные болезни в стадии обострения;
- беременность;
- индивидуальная непереносимость одного из компонентов.
Такие побочные явления как легкое подташнивание, гиперемия в месте укола, диарея и отсутствие аппетита, а также капризность или вялость ребенка считаются нормальной реакцией на действие вакцины.
Паротитно-коревая вакцина
Представляет собой культуральную живую вакцину, выпускаемую лиофилизатом желтоватого цвета. Иммунный ответ после введения инъекции формируется через 1-1,5 месяца. Разрешена к вакцинации детей с годовалого возраста.
- возраст до года;
- беременность и лактационный период;
- недомогание неустановленной этиологии;
- индивидуальная непереносимость или аллергические реакции;
- иммунодепрессивное лечение;
- химиотерапия;
- злокачественные опухоли;
- первичный иммунодефицит;
- хронические патологии в стадии активации.
При вакцинации допустимые реакции организма – незначительное покраснение и повышение температуры тела, вялость и подташнивание.
Осложнения после вакцинации от кори
Поствакцинальный период – это время клинических проявлений реакции организма на введение препарата. Первое время после прививки желательно находиться под наблюдением лечащего врача, чтобы вовремя заметить и предотвратить осложнения.
По наблюдению врачей, осложняющая реакция организма на прививку бывает по причинам:
- неправильной техники введения вакцины;
- введенный препарат некачественный;
- не учтенные при предварительном осмотре противопоказания к вакцинации;
- индивидуальная непереносимость организма.
Обычно реакция организма непродолжительна, и проходит в течение трех дней. Если симптомы не прошли или вызывают беспокойство, следует немедленно показаться врачу.
Возможные побочные действия от вакцины:
- интоксикационные реакции – головная боль, повышение температуры, сыпь по телу, слабость. Если симптомы продолжаются более 5 дней, необходимо обратиться к врачу;
- обострение кожных или дыхательных заболеваний (аллергия) – рассматривается как кратковременный эффект на прививку;
- сыпь или суставная (мышечная) боль;
- судороги;
- бактериальная инфекция – рассматривается как присоединение вторичного осложнения как следствие несоблюдения правил поствакцинального периода;
- постинъекционный энцефалит – очень редкое осложнение, характеризующееся появлением неврологических симптомов специфического характера.
Появление симптомов часто приводит в замешательство родителей. Стоит ли делать прививку, если она так опасна для здоровья детей? Чтобы опровергнуть это убеждение, давайте посмотрим на факты. Заболеваемость корью каждый год уносит миллион жизней Северной Америки, где высокий процент смертности приходится на маленьких детей. После инъекции ребенок приобретает иммунитет от болезни на всю жизнь. Привитый малыш не заболеет, даже если будет находиться рядом с инфицированным носителем. А вот вероятность развития энцефалита при заболевании корью увеличивается в тысячу раз.
На практике, чтобы облегчить возникшие осложнения после вакцинации, врачи используют симптоматическую терапию, жаропонижающие и противоаллергические средства. В осложненных случаях проводится стационарно лечение кортикостероидными препаратами и антибиотиками.
Подготовка к вакцинации от кори
В первую очередь перед вакцинацией обязательно необходима консультация педиатра. Во время осмотра врач выясняет, чем болел ребенок до прививки, и имеются ли противопоказания. В процессе иммунизации важно исключить возможность присоединения вторичных инфекций, поэтому ребенок проходит комплексное обследование.
Противокоревая вакцинация необходима для защиты ребенка от серьезного заболевания. В медицинской практике есть единичные случаи заболевания малышей корью после прививки. Это возможно только при несоблюдении процедуры укола или в период резкого снижения иммунитета. Однако врачи констатируют факты – привитый ребенок гораздо легче переносит болезнь и быстрее выздоравливает, чем не вакцинированный. Значение коревой вакцинации подтверждается многочисленными наблюдениями и клиническими исследованиями. Вакцина не только останавливает пагубное развитие заболевания, но и предотвращает появление тяжелых осложнений. Привитый человек приобретает иммунитет к кори на длительное время. Поэтому противокоревая инъекция – актуальная мера профилактики человечества от опасной болезни по настоящее время, эффективность которой доказана десятилетиями.
[youtube.player]Читайте также:


