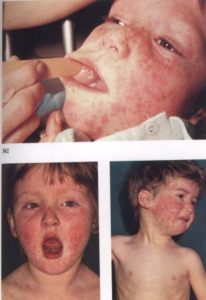
Розеолезная сыпь при кори
Наглядный путеводитель по болезням.
В 2018 году в Украине произошла вспышка кори, и пока что ситуация остаётся неутешительной.
По данным Министерства здравоохранения, с начала 2019 года более 5000 человек заболели корью. Неудивительно, что люди паникуют, завидев у себя или своих детей на коже сыпь.
Но как понять, что за болезнь сразила вас или вашего ребёнка, если она сопровождается красными высыпаниями?
Вот какая сыпь бывает при кори:
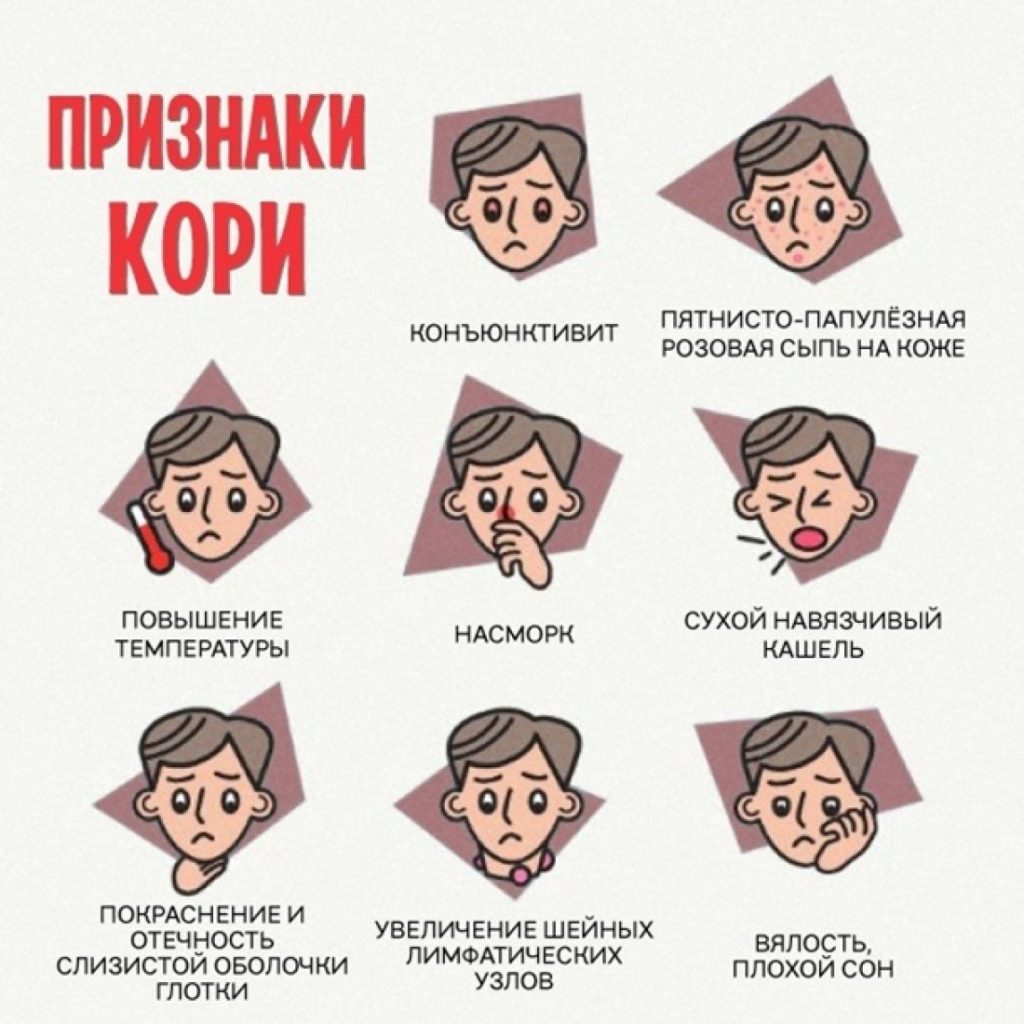
1. Пятна Коплика.

Это одно из проявлений кори: красные пятна с белым центром, которые появляются во рту. Обычно пятна Коплика появляются раньше сыпи на лице и теле и могут держаться всего несколько часов.
Изредка симптом Коплика может появиться и после высыпания на теле.
2. Коревая сыпь.

Коревая сыпь появляется на 3–5 день болезни. Она распространяется от головы до стоп.
Сначала папулы красного или коричневатого цвета можно заметить за ушами, постепенно они распространяются на шею и далее на туловище.
3. Конъюнктивит

Конъюнктивит наблюдается почти у всех больных корью и часто является одним из первых проявлений наряду с жаром, кашлем и насморком.
Корь часто поражает глаза. Эта болезнь — одна из основных причин детской слепоты в развивающихся странах.
А вот какие высыпания бывают при других болезнях:
1. Ветрянка.

Сыпь при ветряной оспе напоминает водянистые пузырьки, похожие на капли росы. Они могут быть как обильными, так и единичными, и часто вызывают зуд.
Сыпь начинается в районе груди и спины и постепенно распространяется на лицо, голову и конечности. Причём на голове сыпь появляется под волосами.
2. Коксаки.

При заражении вирусом Коксаки сыпь появляется на тех же частях тела, что и при ветрянке, и часто имеет форму пузырьков.
Главное отличие между этими двумя болезнями в том, что при Коксаки сыпь, как правило, не чешется.
3. Розеола.

Это герпетическая инфекция, основной симптом которой — высокая температура, которая длится около трёх дней в отсутствии других симптомов ОРВИ. Затем температура падает, состояние улучшается, и появляется сыпь.
Важное отличие от кори в том, что при кори симптомы не облегчаются с появлением сыпи.
При розеоле сыпь сначала появляется на туловище, а затем распространяется на шею и на верхние и нижние конечности.
4. Краснуха.

Главное отличие от кори: сыпь появляется в первый же день болезни и не сливается, оставаясь локализованной. Также краснуха обычно протекает легче, чем корь.
Для краснухи перед появлением сыпи характерны боль при движении глазами в сторону и вверх и увеличение затылочных лимфоузлов.
5. Инфекционная эритема.

Эта вирусная болезнь начинается с сыпи на щеках, напоминающей следы от пощёчин. Затем сыпь постепенно распространяется на туловище и конечности.
6. Инфекционный мононуклеоз.

При мононуклеозе высыпания появляются примерно у 10% больных. Причём сыпь сразу покрывает всё тело (при кори, напомним, она распространяется сверху вниз).
Если при мононуклеозе больной получил антибиотик пенициллинового ряда (это врачебная ошибка, увы, нередкая в наших краях), вероятность сыпи возрастает до 90%. Такая сыпь называется ампициллиновой и свидетельствует об аллергии на антибиотик.
7. Аденовирусная инфекция.

Аденовирусная инфекция часто сопровождается конъюнктивитом и сыпью, поэтому её можно спутать с корью. Но при этой болезни, как и в случае с розеолой, с появлением сыпи состояние больного улучшается.
8. Синдром Кавасаки.

Как и во время кори, при синдроме Кавасаки наблюдаются сыпь и конъюнктивит. Однако есть и дополнительные симптомы: малиновый язык, трещины на губах, покраснения на ладонях и ступнях.
Синдром Кавасаки — тяжёлое заболевание, которое требует лечения в стационаре и даёт осложнения на сердце.
Корь – очень заразное заболевание. Ежегодно в мире болеет около 70 миллионов людей. Наиболее неблагоприятный возраст для заболевания корью –1,5 года , 8 лет. Корь сильно снижает иммунные ответы в организме, открывая доступ бактериальным и вирусным осложнениям.
За 2014-2019 год началась новая эпидемия кори, которую связывают с массовыми отказами от вакцинации и игнорированием ранних симптомов заболевания. При начале своевременного лечения и поддержки пациента, риск осложнений уменьшается в 2-3 раза, а прогноз на выздоровление увеличивается.
Возбудитель кори
Причиной появления кори является Polinosa morbilliarum. Это вирус из семейства парамиксовирусов. В вирусе содержится РНК и 3 слоя для защиты, которые включают: фосфолипиды, белки и гликопротеиды. Вирус кори обладает геммалютинирующей и гемолизирующей способностью, за счет чего и происходят все клинические проявления болезни.
Распространяется вирус исключительно от больных людей. Выделение вируса происходит в последние 2-3 дня перед началом болезни и до 3-4 дня после появления высыпаний. Вирус попадает к здоровым людям через воздух.
ВАЖНО! Заболеть корью можно в любом возрасте при отсутствии прививки и ранее перенесённого заболевания.
Что происходит в организме
Вирус проникает в организм и оседает на слизистой оболочки носа, носоглотки, ротоглотки, миндалинах. В эпителии происходит размножения вируса кори и распространение вируса по всему организму с током крови в органы с высокой иммунной активностью: печень, легкие, селезёнку, тимус. Вирус накапливается в соединительной ткани, где есть много тканевых макрофагов.
После того, как прошло заражение органов, количество вирусов увеличивается и начинается вторая волна кори. Вторая волна более выраженная и опасная для детей. Вирус кори способен провоцировать приступы эпилепсии у детей раннего возраста. На второй волне вирус поражает слизистые оболочки, глаза, вызывая конъюнктивит.
Возбудитель кори способен поражать трахею и бронхи. В редких случаях выделение вируса происходит с мочой. На 3-4 день циркуляции в крови проявления болезни снижаются.
Возбудители кори способны проникать в головной мозг и вызывать коревой энцефалит.
После перенесения кори, у детей и взрослых идёт перестройка иммунитета на аллергический тип. Это может быть причиной формирования бронхиальной астмы, аллергических ринитов и других проявлений аллергии. У привитых детей такая перестройка менее выражена. Это подтверждается изменением реакции на пробы с аллергенами.
Подробную информацию о вакцине против кори читайте в этой статье.
Классификация
Болезнь может иметь типическую и атипическую клиническую картину. Ко второму варианту относят стёртую, митигированную, абортивную и бессимптомную форму.
По тяжести болезни выделяют легкую, среднюю и тяжёлую формы. Критериями тяжести являются проявления изменений в органах и тканях, а также клинические проявления интоксикационного синдрома.
Клиническая картина
Инкубационный период занимает в среднем 8-12 дней с момента контакта вируса со слизистой оболочкой верхних дыхательных путей. Иногда инкубационный период кори удлиняется до 16-25 дней. Это происходит при профилактическом введении антикоревого иммуноглобулина.
До начала основных проявлений у инфицированного человека появляются такие симптомы:
![]()
повышение температуры тела до 38,5-39,5 градусов,- потеря аппетита,
- серозные выделения из носа,
- лающий кашель как при коклюше, но не такой длительный и без репризов,
- покраснение слизистой оболочки ротовой полости и конъюнктивы.
Поражение слизистой оболочки глаз при кори происходит по типу обычного конъюнктивита, за исключением появления симптомов в других органах. При поражении глаз корью, утром веки могут слипаться из-за большого количества выделений.
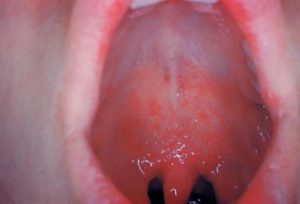
При кори появляются мелкие пятна на слизистой рта, преимущественно на твердом и мягком нёбе.
Клинически важным симптомом являются пятна Филатова-Бельского-Коплика. Они могут появляться в полости рта на щеках. На вид это мелкие возвышения белесоватого оттенка. Вокруг каждого пятна есть ободок красного цвета. Эти пятна часто сравнивают с манкой. Когда появляется сыпь на теле, пятна, как правило, исчезают.
Где-то на 3-5 день состояние улучшается. Падает температура, появляется аппетит. В это время возникает вторая волна кори, и состояние снова ухудшается, сильнее, чем в начальном периоде.
При вирусной нагрузке увеличиваются лимфатические узлы на шеи и затылке. Они безболезненные в 90% случаев.
Сыпь появляется поэтапно. Сначала местом появления являются зоны лица в области щёк, на боковой и задней поверхности шеи. На второй третий день сыпь переходит на корпус. Появляются высыпания на руках в паху, на верхней части ног. На 3-4 день сыпь доходит до колен, голени и стопы.
Высыпания в большей части появляются на верхних частях тела: голове, шеи
Спустя 72 часа высыпания могут терять свою интенсивность, но на их месте появляются тёмно-красные пятна, которые начинают подсыхать и шелушиться.
Наглядный путеводитель по болезням.
По данным Министерства здравоохранения, с начала 2019 года более 5000 человек заболели корью. Неудивительно, что люди паникуют, завидев у себя или своих детей на коже сыпь, сообщает lifter
Но как понять, что за болезнь сразила вас или вашего ребёнка, если она сопровождается красными высыпаниями?
Вот какая сыпь бывает при кори:
1. Пятна Коплика.
Это одно из проявлений кори: красные пятна с белым центром, которые появляются во рту. Обычно пятна Коплика появляются раньше сыпи на лице и теле и могут держаться всего несколько часов.
Изредка симптом Коплика может появиться и после высыпания на теле.
2. Коревая сыпь.
Коревая сыпь появляется на 3–5 день болезни. Она распространяется от головы до стоп.
Сначала папулы красного или коричневатого цвета можно заметить за ушами, постепенно они распространяются на шею и далее на туловище.
3. Конъюнктивит.
Конъюнктивит наблюдается почти у всех больных корью и часто является одним из первых проявлений наряду с жаром, кашлем и насморком.
Корь часто поражает глаза. Эта болезнь — одна из основных причин детской слепоты в развивающихся странах.
А вот какие высыпания бывают при других болезнях:
1. Ветрянка.
Сыпь при ветряной оспе напоминает водянистые пузырьки, похожие на капли росы. Они могут быть как обильными, так и единичными, и часто вызывают зуд.
Сыпь начинается в районе груди и спины и постепенно распространяется на лицо, голову и конечности. Причём на голове сыпь появляется под волосами.
2. Коксаки.
При заражении вирусом Коксаки сыпь появляется на тех же частях тела, что и при ветрянке, и часто имеет форму пузырьков.
Главное отличие между этими двумя болезнями в том, что при Коксаки сыпь, как правило, не чешется.
3. Розеола.
Это герпетическая инфекция, основной симптом которой — высокая температура, которая длится около трёх дней в отсутствии других симптомов ОРВИ. Затем температура падает, состояние улучшается, и появляется сыпь.
Важное отличие от кори в том, что при кори симптомы не облегчаются с появлением сыпи.
При розеоле сыпь сначала появляется на туловище, а затем распространяется на шею и на верхние и нижние конечности.
4. Краснуха.
Главное отличие от кори: сыпь появляется в первый же день болезни и не сливается, оставаясь локализованной. Также краснуха обычно протекает легче, чем корь.
Для краснухи перед появлением сыпи характерны боль при движении глазами в сторону и вверх и увеличение затылочных лимфоузлов.
5. Инфекционная эритема.
Эта вирусная болезнь начинается с сыпи на щеках, напоминающей следы от пощёчин. Затем сыпь постепенно распространяется на туловище и конечности.
6. Инфекционный мононуклеоз.
При мононуклеозе высыпания появляются примерно у 10% больных. Причём сыпь сразу покрывает всё тело (при кори, напомним, она распространяется сверху вниз).
Если при мононуклеозе больной получил антибиотик пенициллинового ряда (это врачебная ошибка, увы, нередкая в наших краях), вероятность сыпи возрастает до 90%. Такая сыпь называется ампициллиновой и свидетельствует об аллергии на антибиотик.
7. Аденовирусная инфекция.
Аденовирусная инфекция часто сопровождается конъюнктивитом и сыпью, поэтому её можно спутать с корью. Но при этой болезни, как и в случае с розеолой, с появлением сыпи состояние больного улучшается.
8. Синдром Кавасаки.
Как и во время кори, при синдроме Кавасаки наблюдаются сыпь и конъюнктивит. Однако есть и дополнительные симптомы: малиновый язык, трещины на губах, покраснения на ладонях и ступнях.
Синдром Кавасаки — тяжёлое заболевание, которое требует лечения в стационаре и даёт осложнения на сердце.
Напоминаем, что лучшая защита от кори — прививка! Не отказывайтесь от вакцинации!
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
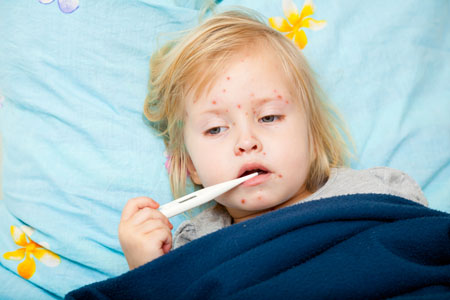
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
В дерматологии выделяется большое количество первичных кожных элементов. Из них формируются различные виды сыпи у человека.
Одними из самых частых вариантов являются папулезная и макулезная сыпь. Несколько реже встречаются узелковые виды высыпаний.
Пятнистая сыпь

Пятно (макула) представляет собой кожный элемент, обладающий рядом характеристик. К ним относятся:
- Ограниченное изменение окраски кожного покрова.
- Полностью сохранен рельеф дермы.
- Нормальная консистенция, тургор и эластичность кожи.
- Не выступает над здоровыми тканями.
- При пальпации не имеет особенностей.
- Имеет различные границы – четкие или размытые.
- При надавливании может исчезать, если пятно вызвано сосудистыми изменениями.
- Выделяют пигментированные и гипопигментные макулы.
Такая сыпь характерна для следующих состояний:
- Витилиго – нарушение пигментации кожных покровов, которое возникает по невыявленным причинам. Единственный симптом – появление депигментированных пятен на коже.
- Разноцветный лишай – это заболевание вызывается грибком. Пятна при такой патологии имеют темную окраску и четкие границы. Передается при длительных бытовых контактах.
- Пограничный невус – доброкачественное образование, которое в народе называется родинкой. Именно этот вид невусов не выступает над поверхностью кожи.
- Краснуха – болезнь вызывается вирусом, чаще встречается у детей. Имеет особую опасность при беременности.
- Вторичный сифилис – этот период болезни наступает спустя несколько месяцев после заражения. В крови появляются бледные трепонемы, возникает интоксикация и генерализованная сыпь.
При появлении высыпаний рекомендуется обратиться к врачу. Самостоятельная постановка диагноза не всегда приводит к правильным результатам.
Розеолезная сыпь
Розеолой дерматологи называют особый вариант пятна. Этот первичный элемент обладает такими свойствами:
- Имеет те же свойства, что и макула.
- Всегда исчезает при надавливании стеклом.
- Имеет сосудистый генез.
- Цвет от розового до красного.
- Размеры редко превышают 1,5 см.
- Форма обычно округлая.
Розеолезная сыпь встречается в следующих клинических случаях:
- Детская розеола – инфекционное заболевание, вызывается вирусами из группы герпеса. Редко поражает детей старше 2 лет. Сопровождается лихорадкой, без существенного недомогания. Чаще всего проходит самостоятельно без особых последствий. Родители могут перепутать такую сыпь с атопическим дерматитом.
- Брюшной тиф – эта тяжелая инфекция вызывается особым видом сальмонелл. Передается через пищу и воду. Кроме сыпи, характерны высокая температура, увеличение печени и селезенки, боли в животе.
- Корь – это распространенное заболевание вызывается одноименным вирусом. Проявления болезни включают температуру, интоксикацию, насморк и конъюнктивит. Специфического лечения нет, применяют симптоматические средства.
Такая экзантема может быть неправильно диагностирована. Крапивница также сопровождается высыпаниями розового цвета, но они возвышаются над поверхностью кожи и называются волдырями.
Для уточнения диагноза могут потребоваться дополнительные методы диагностики.
Узелковая сыпь

Папула, или узелок – это название имеет первичный элемент сыпи, обладающий следующими характеристиками:
- Выступает над поверхностью здоровой кожи.
- Не имеет внутри полости.
- Диаметр обычно небольшой – до 1 см.
- Окраска кожи меняется только в области узелка.
- Уплотняется консистенция.
- Узелки могут располагаться в различных слоях эпидермиса и дермы.
Папулезная сыпь может встречаться при следующих заболеваниях:
- Папулезный акродерматит – особый вариант иммунного ответа на внедрение вирусов в организм ребенка. Такой папулезный дерматит встречается нечасто и проявляется, кроме сыпи, увеличением лимфоузлов и селезенки. Лечение зависит от вида вирусной инфекции.
- Невусы – родимые пятна могут возвышаться над поверхностью кожи, тогда они представляют собой узелки. Обращайте внимание на такие образования, они могут стать причиной развития меланомы.
- Бородавки – вызываются такие узелки внедрением в кожу вируса папилломы человека. Имеют различную форму. Лечение в основном хирургическое.
- Акне – простая угревая сыпь также представляет собой узелки. Возникает из-за воспаления сальной железы вследствие проникновения в нее микробов и избыточной продукции кожного сала.
- Псориаз – довольно частое аутоиммунное кожное заболевание. Имеет различные клинические формы, но довольно часто представлено узелками на коже.
Папулезная сыпь имеет различные способы лечения в зависимости от конкретной причины, которая ее вызвала.
Смешанные варианты

Существуют заболевания, при которых сыпь является полиморфной (на коже имеется сразу несколько различных видов первичных элементов). Случаются такие варианты смешанных высыпаний:
- Розеолезно-папулезная сыпь – такой вариант встречается наиболее часто при инфекционном мононуклеозе. На коже возникают пятна, некоторые из которых приобретают вид узелка. Стоит помнить, что такой вид сыпи может встречаться также при брюшном и сыпном тифах.
- Макуло-папулезная сыпь – иногда к пятнам на коже присоединяются узелки при энтеровирусной и аденовирусной инфекции, кори и краснухе.
- Папуловезикулезная сыпь. Везикулой в медицине называется пузырек, который имеет водянистое содержимое. Такой тип сыпи чаще всего возникает при чесотке и является результатом реакции гиперчувствительности на антигены клеща.
Стоит помнить, что существует еще большое количество первичных кожных элементов. С ними также необходимо проводить дифференциальную диагностику. Поэтому осмотром и оценкой кожного покрова должен заниматься специалист.
Читайте также: