Прививка от кори гноиться
По данным ВОЗ туберкулез занимает 10 место в списке ведущих причин смерти. В 2017 году из 1000000 детей различного возраста для 230 000 это заболевание завершилось летальным исходом. Туберкулез легких является глобальной проблемой для всего мира, а предотвратить развитие эпидемии может только своевременная иммунизация населения. Согласно прививочному календарю БЦЖ детям делают дважды – на 3-5 сутки жизни, а затем ревакцинацию в 7 лет (в некоторых странах делают вторую ревакцинацию в 14-ти летнем возрасте). Прививка стимулирует синтез антител к возбудителю болезни. Если место введения БЦЖ гноится – это адекватный иммунный ответ организма. На протяжении года после проведения иммунизации ребенку необходимо медицинское наблюдение для того, чтобы исключить развитие неблагоприятных последствий.
Почему гноится БЦЖ после введения вакцины
Профилактика туберкулеза проводится вакциной БЦЖ, в состав которой входят ослабленные живые микобактерии туберкулеза бычьего типа. Они не вызывают развитие заболевания у ребенка, поскольку выращены искусственно на стерильных питательных средах. Основная задача иммунизации – вызвать развитие иммунитета к палочке Коха, являющейся возбудителем туберкулеза.
В результате активного синтеза антител происходит образование гнойной папулы, то есть место введения прививки БЦЖ гноится, поскольку развивается местная реакция, характеризующаяся скоплением, а затем разрушением лимфоцитов, а также введенных ослабленных бактерий. Этот процесс в норме проявляется образованием небольшого гнойничка.

При адекватной реакции организма на прививку появляется гнойник со следующими характеристиками:
- размер не превышает 10 мм;
- цвет может не отличаться от окружающих кожных покровов, быть красноватым, синюшным, коричневатым или почти черным;
- ткани вокруг не имеют признаков воспалительного процесса (покраснения, припухлости, болезненности);
- нет системных проявлений, таких как повышение температуры тела, озноб, слабость, увеличение лимфатических узлов.
Итак, если после вакцинации место прививки БЦЖ загноилось, это не стоит считать патологией.
Как формируется и когда проявляется гнойничок
Процесс формирования гнойничка и окончательного заживления происходит в несколько этапов на протяжении 10-12 месяцев. Длительность и клинические проявления каждого этапа варьируют в зависимости от индивидуальных особенностей организма, техники выполнения вакцинации и качества препарата.
В норме можно наблюдать следующие стадии:
- Непосредственно после введения кожа в месте укола и у новорожденного, и у ребенка в более позднем возрасте белеет и уплотняется (напоминает по виду апельсиновую корку). На протяжении 30-40 минут эта реакция проходит.
- Через сутки после иммунизации появляется покраснение и небольшая отечность, которые проходят на протяжении 2-4 дней, не оставляя следов. После этого на протяжении 30-45 дней никаких проявлений быть не должно.
- В 1,5-2 месяца прививка БЦЖ начинает гноиться. На этом этапе образуется покраснение и уплотнение в месте введения препарата, свидетельствующее о нормальном формировании иммунитета и завершающееся образованием пустулы (пузырька с гнойным содержимым).
- В 5-6 месяцев нагноение на месте БЦЖ прорывается с истечением гноя или покрывается корочкой, впоследствии высыхающей и отпадающей самостоятельно.
- Чаще всего до года у ребенка происходит полное заживление гнойника и на месте укола остается небольшое углубление (рубец БЦЖ).
Сколько времени может длиться нагноение и сколько раз появляться
При нормальном формировании иммунного ответа от момента появления нагноения до полного заживления ранки должно пройти 2-5 месяцев. То есть если прививка БЦЖ загноилась у ребенка в возрасте 2 месяца, рубчик появится в 6-8. Гнойник в месте введения вакцины возникает только 1 раз, если он появляется повторно, необходима срочная консультация врача-фтизиатра. Появление гноя несколько раз возможно только при развитии осложнений.
Гноится БЦЖ, что делать
Что делать родителям, если БЦЖ прививка нарывает, должен решать только врач. Самостоятельные манипуляции могут нарушить формирование иммунитета к туберкулезу и вызвать развитие осложнений.

Когда появляется гнойник после БЦЖ, нельзя выдавливать его, прокалывать, обрабатывать место введения вакцины антисептиками или заклеивать пластырем. В месте введения препарата для борьбы с возбудителем заболевания собираются лимфоциты. Если нарушить целостность кожного покрова в этот момент или начать обрабатывать любыми антисептиками (зеленкой, йодом, спиртом), полноценный иммунитет не сформируется.
В первую очередь в такой ситуации необходимо обратиться к семейному врачу или педиатру. Если он подтвердит, что это нормальная реакция ребенка на прививку, за ранкой требуется только наблюдение. До образования корочки ее нужно прикрывать стерильной сухой салфеткой из марли, чтобы исключить присоединение вторичной инфекции.
Чтобы не спровоцировать негативных реакций на прививку и развития осложнений, нужно придерживаться несложных правил:
- в первую очередь нельзя прививаться при наличии противопоказаний к вакцинации;
- введение инъекции осуществляется через 30-40 мин. после кормления, через полчаса после прививки можно дать малышу грудь;
- в первые сутки после прививки нельзя мочить место введения вакцины;
- на протяжении нескольких недель не стоит тереть кожу жесткой мочалкой, чесать;
- на протяжении нескольких недель после вакцинации необходимо избегать контактов с незнакомыми людьми, поскольку иммунитет в этот момент ослаблен;
- если ребенок из семьи, где есть больные туберкулезом, прививка не делается или производится после исключения контакта с заболевшим.
Если инфицирование ребенка произошло, особенности иммунитета при туберкулезе таковы, что вакцинация против других инфекций противопоказана до полного выздоровления.
Чем должно закончиться нагноение
Вне зависимости от выраженности процесса нагноение должно закончиться образованием рубца, который выглядит как небольшое углубление на коже верхней трети плеча. Нормой считается образование рубца до года, если этого не произошло, необходимо обратиться к педиатру или семейному врачу. При осложненном течении процесс может закончиться следующими явлениями:
- Лимфаденит – воспаление лимфатических узлов при проникновении микобактерии туберкулеза в них.
- Развитие обширного поражения кожных покровов в области инъекции может свидетельствовать о наличии иммунодефицита.
- Образование изъязвления больших размеров говорит о повышенной чувствительности организма к компонентам вакцины – причины аллергии чаще бывают врожденными.
- Туберкулез кости развивается при недостаточном функционировании иммунной системы ребенка.
- Развитие холодного абсцесса происходит при неправильном введении препарата.
- Появление остеомиелита при низком качестве вакцины.
- Образование келоидного рубца.
- Полное отсутствие рубца наблюдается при слишком глубоком введении вакцины или сильном иммунитете, при котором влияние микроорганизмов сразу подавляется.

В каком случае нужно обращаться к врачу
Если загноилось место прививки БЦЖ у грудничка, сразу обращаться к врачу не надо. Посетить педиатра необходимо при наличии следующей симптоматики:
- повышение температуры после процедуры до 38 и выше;
- появление местной воспалительной реакции (покраснение, отечность, гипертермия) в месте введения вакцины;
- болезненные ощущения;
- образование слишком большого нагноения (более 15 мм в диаметре);
- увеличение подмышечных лимфатических узлов.
В некоторых случаях может потребоваться консультация фтизиатра или хирургическое вмешательство. В большинстве случаев развитие осложнения связано с инфицированием места укола в домашних условиях. Реже причиной являются неправильное введение вакцины или индивидуальная реакция организма на ее компоненты. И крайне редко осложнения развиваются по причине низкого качества иммунобиологического препарата или нарушения режима его хранения.
Для того, чтобы защитить ребенка от тяжелого заболевания, вакцинация необходима. Лучше, если новорожденному ее проведут в роддоме, соблюдая все нормативные требования. Для того, чтобы избежать осложнений, необходимо соблюдать все рекомендации врача и тщательно наблюдать за местом введения препарата. Если область введения вакцины БЦЖ у новорожденного гноится, но он чувствует себя хорошо, как правило, причин для беспокойства нет.
Доктор Бутрий возражает антипрививочникам на фоне эпидемии кори
На Украине за полгода корью заболели десятки тысяч человек, неутешительная обстановка и в странах Европы. Вспышки кори весной 2019 года были зафиксированы во многих российских городах. Надо ли прививать ребенка от кори перед началом учебного года, если он не получил положенные дозы вакцины в 1 год и 6 лет? Или ждать, пока переболеет корью?
Иногда кажется, что глупость "антиваксов" непобедима. Выкладывал в блоге видеоролик, в котором показана мать, отказавшаяся от прививок: ее ребенок заболел корью, получил осложнение в виде энцефалита, но даже после этого она не очень-то впечатлилась и не торопится предавать свои антипрививочные принципы. Хотя, казалось бы, что может быть убедительнее?
Зато если что-то плохое случится после вакцинации (зачастую даже без теоретической возможности причинно-следственной связи), то все, пиши пропало: пострадавшая семья не только откажется от всех последующих прививок, но и через интернет отговорит еще десятки и сотни семей делать вакцинацию детям. Складывается упорное ощущение игры в одни ворота.
Утром по дороге на работу читал ленту, попался очередной антипрививочный активист, настойчиво призывающий всех водить детей на коревые вечеринки (то есть заражать своих детей корью намеренно). Чтобы вы осознали всю подлость и социальную опасность происходящего: этот человек живет в Одессе, в эпицентре эпидемии кори, от которой рядом с ним продолжают умирать дети.
В который раз удивляюсь, как же легко стать звездой в мире антипрививочников. Пиши против вакцинации что-то мало-мальски складное, передергивай факты, играй на распространенных когнитивных искажениях, манипулируй родительскими страхами, приводи побольше пространных аналогий, пускай в ход примитивную ложь, и аудитория твоя. А уж если внизу приложишь список использованной литературы, то и вовсе станешь "авторитетным экспертом по вакцинации", будь ты на деле хоть сантехником.
Прививка от кори или намеренное заражение ребенка?
Я взял самые одиозные идеи одного из постов автора и провел работу над ошибками. Он сравнивает безопасность и эффективность вакцинации с теми же показателями у болезни (!) после целенаправленного заражения ребенка (. ).
1. Цитата: "После „вечеринки“ ребенок с большой вероятностью заболеет, будет температурить несколько дней, появится сыпь. Однако и после прививки у ребенка на пару дней может подняться температура, да и сыпь вполне возможна".
Это стандартное передергивание в стиле "И в чашке чая можно насмерть захлебнуться, поэтому давайте забудем о правилах безопасности на воде". Риски здесь несопоставимы.
От дикой инфекции умирает каждый тысячный ребенок (иногда летальность достигает 30%!), а риск летальных осложнений от вакцинации менее одного случая на миллион привитых.
Неужели эти показатели можно хотя бы теоретически сопоставлять?! Неужели не очевидно, что человек, который позволяет себе надругаться над фактами в стиле "Вероятность встретить динозавра на улице 50/50 — или встречу, или нет", — это дилетант и шарлатан?
На этом можно было бы и закончить разбор, поскольку если автор допускает такие грязные приемы в посте, то он не заслуживает доверия и дальнейшего внимания. Но его пост лайкают и репостят, то есть его ложь и подтасовки очевидны не всем. Поэтому доведем разбор до конца.
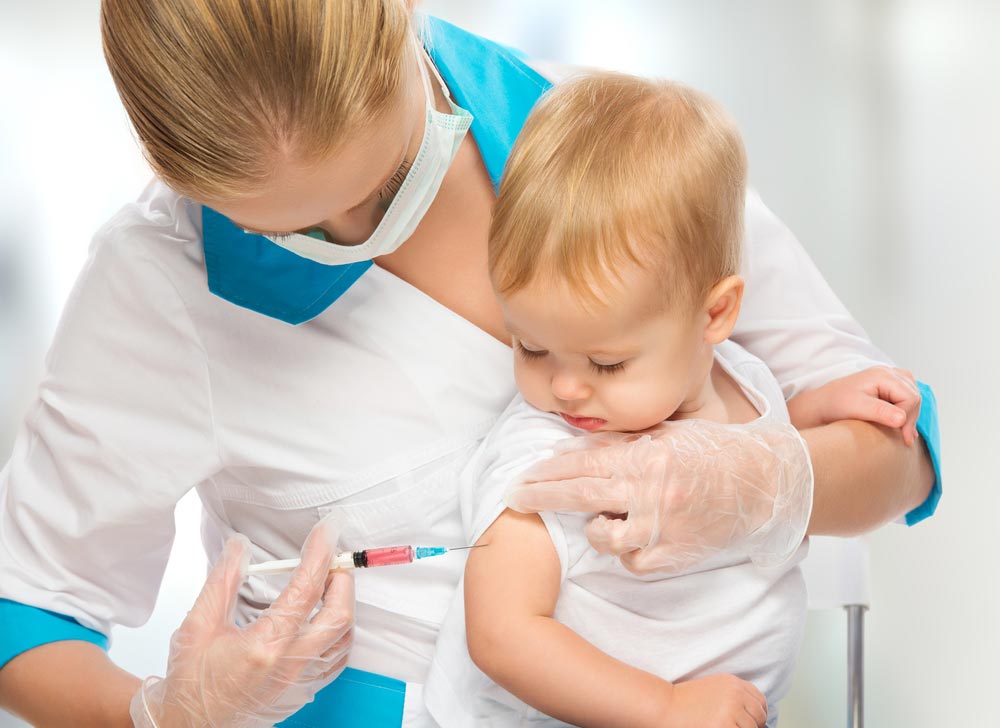
Чем опасна корь и зачем прививаться
2. Цитата: "Но при этом прививку надо делать два раза, а корью болеют один раз в жизни".
А когда учатся опасным трюкам, тысячи раз проводят безопасные тренировки, пока наконец не решатся на полный трюк без страховки. Это разве аргумент против занятий спортом? Надо сразу ставить начинающего лыжника-прыгуна на большой олимпийский трамплин, зато один раз — и все?
3. Цитата: "После кори возможны осложнения. Но они возможны и после прививки".
Блестяще! Опять пренебрежение разницей несопоставимых рисков? Давайте я продолжу аналогию про летающего лыжника: "После прыжка с большого трамплина у неподготовленного лыжника возможны травмы. Но они возможны и у подготовленного".
4. Цитата: "Никто не водит на „вечеринки“ нездоровых детей. Кроме того, есть возраст, при котором вероятность осложнений кори минимальная — от трех до восьми лет".
Никто не предлагает ставить травмированного новичка на трамплин, только здорового. Кроме того, если прыгать в безветренную погоду, вероятность приземления на голову минимальная.
5. Цитата: "Прививка, как мы теперь знаем, не защищает от болезни, но позволяет перенести ее в легкой форме. Корь у привитых сейчас — обычное дело. Привитые взрослые болеют все чаще".
Регулярные тренировки с постепенным увеличением нагрузки и степени риска не защищают от травм, они всего лишь делают увечья легкими. Падения у тренированных лыжников сейчас — обычное дело. Ветераны лыжного спорта калечатся все чаще.
6. Цитата: "Перенесенная в детстве болезнь дает сильный пожизненный иммунитет. Случаи повторного заражения корью — редчайшие".
Да, здесь аналогия с лыжником заканчивается; даже те, кто получал ранее травмы от падений, не застрахованы от новых травм. Но если бы это было возможно и если бы новичок, который при первом прыжке не разбился насмерть, получал бы пожизненный иммунитет от падений, вы бы поставили своего ребенка на этот трамплин? Рискнули бы обречь его на множественные травмы или вполне вероятную смерть ради такой "выгодной" лотереи?
7. Цитата: "Наиболее опасный возраст для кори — первые месяцы жизни. Если мать переболела, она передаст своему ребенку антитела и защитит в эти первые месяцы. Если мать была привита по календарю (в год и в шесть лет) и не переболела, не передаст и не защитит. Увы, сейчас это обычная ситуация".
К сожалению, это самый правдоподобный из всех наездов автора на вакцинацию. Прививка от кори объективно дает меньшее количество антител, чем дикая инфекция, и довольно слабо защищает младенца, особенно когда заболела мать — человек, с которым младенец постоянно в контакте, а значит, он получает от нее огромную дозу вирусов. Этот факт известен врачам и учитывается нами.
И все же это только полуправда, а вовсе не истина. Четкое соблюдение всеми людьми программ иммунизации привело бы к тому, что матери совсем не заболели бы, даже учитывая недостаточный эффект вакцинации, благодаря коллективному иммунитету.
Вакцина от кори не защищает на 100 процентов
Вся стратегия обвинения вакцин этого антипрививочника (как и большинства других) строится на том факте, что они не дают ста процентов защиты и ста процентов безопасности. А раз так, то они не нужны вовсе.
Это кристаллизованный инфантилизм, а не позиция взрослого здравомыслящего человека. Простите, но профиль безопасности "коревых вечеринок" настолько низок, что это как минимум — жестокое обращение с ребенком, а как максимум — покушение на убийство! Как вообще можно сравнивать вакцинацию и заражение дикой корью?!
Да, вакцины не идеальны, но это лучшее, что у нас есть для профилактики кори и ее осложнений. Возможно, в будущем мы разработаем более эффективные препараты, которые полностью исключат возможность даже легких форм кори у привитых и будут защищать младенцев через трансплацентарные антитела, но пока этого не произошло, это совсем не повод тащить ребенка на коревую вечеринку.
Вот такой разбор получился. Несмотря на обилие грубых фактических, статистических и логических ошибок в текстах этого автора, он продолжает пороть чушь и вносить смуту в умы неискушенных в антипрививочных уловках родителей.
Уважаемые родители, еще раз: не ведитесь на россказни дилетантов! Вакцинируйте своих детей своевременно и в полном объеме.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Корь – это опасное инфекционное заболевание, характеризующееся острым течением и высокой летальностью (до 20% детского и 30% взрослого населения). Обладает 100% степенью заражения воздушно-капельным путем. Болезнь распространена во всех континентах. Вспышки эпидемий кори в разных странах фиксируются каждые 10 лет. Основным противостоянием распространению этого заболевания врачи считают всеобщую вакцинацию. Как профилактика кори вакцинация считается одной из самых эффективных методов максимального снижения риска осложнений до и после болезни.
Сегодня выпускаются моновакцины, содержащие ослабленный вирус кори. Прививка провоцирует иммунную систему на выработку антител и формированию стойкого иммунитета. В последующем, при встрече с больным корью вакцинированный человек не заражается.
Вспышка кори 2018-2019 года
Эпидемия кори 2018-2019 года по праву названа самой большой ошибкой человечества. Недостаточность медицинской помощи Украины привела к распространению инфекции по всему миру. Только в европейских странах зафиксировано более десяти тысяч случаев заболевания. По данным МОЗ Российской Федерации заболеваемость корью в 2018-2019 году увеличилась в 12 раз.
Основными причинами развития эпидемии 2019 года вирусологи называют:
- Необоснованный отказ от вакцинации местного населения.
- Туризм или миграция.
- Жизнестойкость вируса в воздухе более 2 часов после ухода носителя.
- Пассивно распространение инфекции носителем с первого дня заражения.
Зачастую самой мощной защитой от инфекции является не противовирусная терапия, а качественная профилактика. Действенность иммунизации против кори показывает хорошую эффективность. За последние 50 лет с момента введения вакцины заболеваемость среди населения снизилась на 85%. Учитывая быструю циркуляцию инфекции очень важно вовремя делать вакцинацию, чтобы уберечь себя и близких от опасной болезни.
Сроки вакцинации у детей раннего возраста
График вакцинации каждого ребенка разрабатывается лечащим педиатром отдельно исходя из показателей здоровья малыша.
При условии грудного вскармливания, грудничок находится под защитой иммунной системы матери до года, получая необходимые ему антитела с молоком. По плановой схеме вакцинации прививку от кори делают малышам от 9 месяцев до года. В связи с получением материнских антител в 15% привитых детей не устанавливается свой иммунный ответ на введение вируса. Поэтому врачи рекомендуют обязательную ревакцинацию в период от 2 до 6 лет.
Если малыш искусственник и не получает материнского молока, ребенку необходимо сделать первый коревой укол в 8 месяцев.
Ранее не привитому и не болевшему корью подростку иммунизация делается с 15 до 17 лет. Повторная ревакцинация проводится через 3 месяца. Для взрослых плановая профилактика имеет такую же схему – повторная инъекция через 3 месяца после первого введения.
Внеплановая коревая иммунизация проводится в случаях, когда имел место контакт не привитого ребенка (взрослого) с предполагаемым носителем. Метод экстренной вакцинации эффективен при условии, что прививка сделана в первые трое суток после контактирования.
Показания к вакцинопрофилактике
По медицинским показаниям коревая вакцинация без согласия пациента показана людям в случаях угрозы жизни, в отношении лиц, нарушивших закон или имеющих тяжелое психологическое расстройство, а также в случае проведения психической экспертизы.
Прививание детей не носит обязательный характер и родители вправе отказаться от коревой инъекции. По данным МОЗ, первая противокоревая иммунизация защищает ребенка на 95%, вторичная на 99,6%. Вовремя сделанная прививка – залог стабильного иммунитета ребенка против опасной болезни. Поэтому, прежде чем отказаться от вакцинации, подумайте о будущем здоровье вашего малыша.
Если вы решились на иммунизацию, следует помнить о правилах:
- на иммунизацию ребенок приходит здоровым. Если у малыша есть проявления ОРВИ, врач рекомендует подождать с прививкой до полного выздоровления;
- перед прививкой необходимо сдать лабораторные анализы и пройти медицинское обследование. Посредством клинических данных врач узнает о состоянии здоровья ребенка и примет решение о необходимости прививка в данный момент;
- после инъекции не находиться в людных местах в течение трех дней и не мыть место укола;
- чтобы исключить аллергические проявления необходимо исключить из рациона питания малыша новые продукты.
Противопоказания к прививке от кори
К противопоказаниям для иммунизации против кори относятся:
- беременность и лактация;
- случаи развития тяжелых осложнений после предыдущей вакцинации;
- состояние первичного иммунодефицита;
- наличие злокачественных образований;
- введение иммуноглобулиновых веществ или крови – вакцинация откладывается на три месяца;
- ВИЧ-инфицированный без активных клинических проявлений. Допускается введение живой вакцины под строгим контролем врача;
- аллергическая реакция на аминогликозиды, куриный белок.
Виды вакцин от кори и их особенности
Современная фармакология выпускает вакцину от кори в виде живого вируса или ослабленного (аттенуированного). Живые противокоревые препараты состоят из производных вирусов штамма Эндмонстон (Моратен или Шварц), лишенных патогенных свойств. Аттенуированные средства относятся к непроизводным вирусов Ленинград-16 или Шанхай-191.
Живые прививки содержат только ВСК – исключительный коревой компонент инфекции. Их еще называют моновалентными. К комбинированным вакцинам относятся соединения ВСК с вирусами паторита, оспы или краснухи. На практике оба вида прививки одинаково эффективны.
Принцип действия вакцинации состоит в выработке организмом антител на введение неспособной к размножению инфекции. Применение комбинированных инъекций формирует стойкий иммунитет к каждому из возбудителей.
В настоящее время в мире сертифицированы и разрешены к использованию противокоревые средства:
- Сухая коревая моновакцина отечественного производства. После введения концентрация антител в организме сохраняется до 18 лет.
- Моновакцина Рувакс французского производства. Иммунитет вырабатывается в течение месяца после инъекции. Длительность действия до 20 лет.
- Комбинированная вакцина паротитно-коревая. Препарат российского производства.
- Приорикс (Британия). Комбинированное средство от патотита, кори и краснухи.
- MMR (США). Спектр выработки антител – корь, паротит и краснуха.
Препараты отличаются высокой эффективностью и хорошей переносимостью. Активный штамм для импортных средств выращивается на эмбрионах курей, поэтому такие вакцины противопоказаны людям, имеющим аллергическую реакцию на куриный белок. Штаммы отечественной вакцины выращиваются на материале эмбриона японского перепела, поэтому пригодны для использования в вакцинации аллергиков.
Побочные эффекты
После попадания в организм вакцины иммунная система сразу же начинает противостояние вирусу – активно вырабатывает антитела. В месте инъекции может появиться небольшой отек или краснота. Ребенок может жаловаться на боль и зуд в области укола. Эти симптомы после инъекции считаются вполне естественной реакцией организма.
Первые 2-3 дня постинъекционного периода малыша могут беспокоить:
- бессонница;
- насморк или конъюнктивит;
- плохое самочувствие;
- незначительные мышечные боли;
- аллергическая реакция в виде высыпаний на коже;
- повышение температуры.
Если симптомы не исчезли через 3 дня после укола, необходимо сразу же обратиться к педиатру.
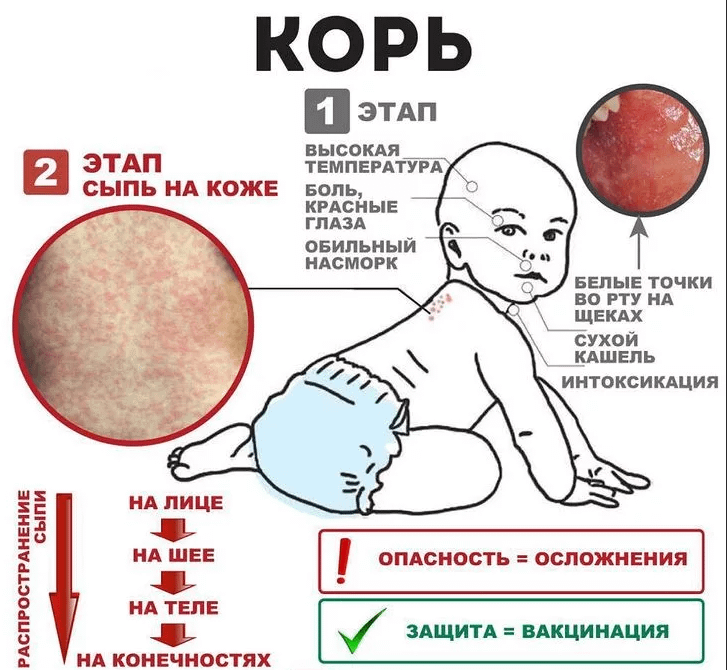
Появление серьезных признаков реакции организма на вакцину требует незамедлительного врачебного вмешательства. К серьезным симптомам побочного эффекта относятся:
- повышение температуры свыше 39 градусов;
- сильная аллергическая реакция;
- появление гноя в области укола, образование фурункула;
- обширная гипертония места инъекции;
- судороги;
- длительная симптоматика постинъекционного периода (более 4 дней).
Стоимость прививки
В государственных клиниках прививка от кори бесплатна. По данным МОЗ иммунизация проводится моновалентными вакцинами, в редких случаях используются 2-компонентные.
Ценовая политика частных клиник зависит от закупочных цен производителя и прейскуранта за услуги педиатра.
Примерная цена вакцины от кори
- корь+паротит – 600-1000 рублей.
- Приорикс – 1000-1200 рублей.
- MMR (США) – 1200-1400 рублей.
- ЖКВ – 450-800 рублей.
Цена самой процедуры коревой иммунизации зависит от региона.
Российская моновакцина (живая коревая)
Прививочная доза (0,5 мл) порошкового лиофилизата содержит до 1000 живых цитопатогенных доз (ЦПД) вируса кори Ленинград-18, культивированных на перепелиных эмбрионах.
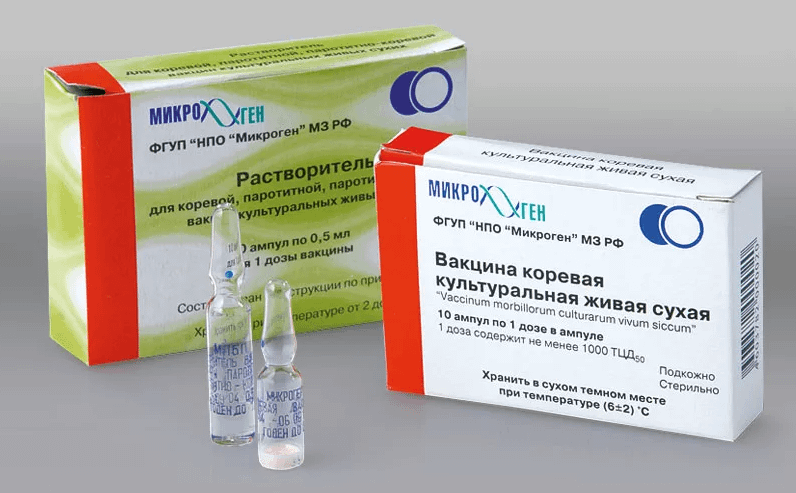
Стимулирует выработку антител в организме через месяц после введения у 96% привитых. По данным ВОЗ, моновакцина допущена к плановой и экстренной иммунизации.
- беременность;
- аллергия на аминогликозиды (в т.ч. сульфат гентомицина);
- иммунодефицитное состояние;
- злокачественные образования.
По врачебным показаниям допускается иммунизация моновакциной ВИЧ-больных 1 и 2 стадии.
Перед инъекцией вакцину разводят в коревом растворителе из расчета 0,5 мл растворителя на одну дозу, до образования прозрачно-розового раствора. Полученная субстанция подлежит немедленному использованию.
К побочному действию укола моновакцины относятся легкая гиперемия в месте инъекции, зуд, редко повышение температуры до 37 градусов.
Моновакцина подходит для одновременной вакцинации с другими прививками.
Лиофилизат французского производства, получаемая из окультуренного коревого штамма Schwarz, выращенного на куриных эмбрионах. Вакцина имеет пониженную реактогенность и соответствует требованием ВОЗ. Содержит не менее 1000 ЦПД и человеческий альбумин.
Иммунная защита формируется после 2-х недельного срока вакцинации. Вакцина подходит как для плановой, так и для экстренной иммунизации. Основное применение – профилактика заражения вирусом кори Schwarz. В основном используется при условиях постоянного нахождения в коллективе, например перед оформлением в детский сад или школу.
Противопоказания к вакцинации Рувасом
- белковая непереносимость;
- инфекционная болезнь;
- аллергическая реакция на неомицин;
- лактация;
- опухолевидные образования;
- хроническое обострение болезни;
- почечная недостаточность;
- ВИЧ-инфекция.
К побочным эффектам от прививки Рулаксом относят легкое головокружение, метаболизм, незначительная слабость, повышение температуры первые три дня до 37 градусов.
Комбинированная вакцина MMR (США)
Аутенуированная (живая) вакцина против кори, паторита и краснухи является полноценным аналогом Приорикса. Это высушенный леофилизат из ослабленного вирусов кори Edmonston, краснухи Wistar RA 27/3 и паротита Jeryl Lynn. Прививка вырабатывает иммунитет действием до 10 лет. Показана к применению детям с 8 месяцев. В экстренных случаях эффективная в первые 3-е суток после контакта с носителем.
Противопоказания к использованию MMR
- аллергия на желатин и неомицин;
- энцефалопатия и мозговые патологии;
- непереносимость яичного белка;
- беременность и период лактации;
- ВИЧ-инфицирование;
- пересадка органов;
- туберкулез в активной стадии.
После введения инъекции иммунитет формируется в течение 2-х недель. Такие симптомы как незначительная сырь, слабые мышечные и суставные боли, и невысокая температура являются естественной реакцией организма на укол.
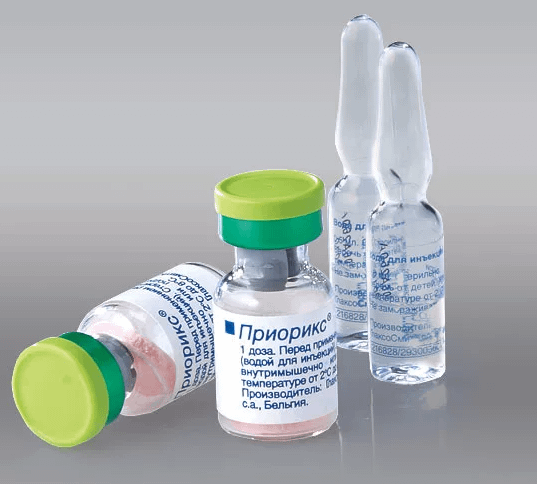
Стимулирует выработку иммунных антител к вирусам кори, краснухи и паротита. Состоит из основных компонентов – ослабленных коревого штамма Schwarz, паротитного штамма Jeryl Lynn и вируса краснухи Wistar RA 27/3. Препарат относится к инактивированной группе вакцин, поэтому переносится хорошо.
Первую инъекцию ребенок получает в год жизни. Последующие ревакцинации проводятся в 6 и 15-17 лет. Перед иммунизацией ребенок должен пройти полный медицинский осмотр, чтобы минимизировать риски развития последствий.
Противопоказания к применению
- реакция на куриный белок;
- выраженное иммунодефицитное состояние;
- простуда;
- инфекционные или неинфекционные болезни в стадии обострения;
- беременность;
- индивидуальная непереносимость одного из компонентов.
Такие побочные явления как легкое подташнивание, гиперемия в месте укола, диарея и отсутствие аппетита, а также капризность или вялость ребенка считаются нормальной реакцией на действие вакцины.
Паротитно-коревая вакцина
Представляет собой культуральную живую вакцину, выпускаемую лиофилизатом желтоватого цвета. Иммунный ответ после введения инъекции формируется через 1-1,5 месяца. Разрешена к вакцинации детей с годовалого возраста.
- возраст до года;
- беременность и лактационный период;
- недомогание неустановленной этиологии;
- индивидуальная непереносимость или аллергические реакции;
- иммунодепрессивное лечение;
- химиотерапия;
- злокачественные опухоли;
- первичный иммунодефицит;
- хронические патологии в стадии активации.
При вакцинации допустимые реакции организма – незначительное покраснение и повышение температуры тела, вялость и подташнивание.
Осложнения после вакцинации от кори
Поствакцинальный период – это время клинических проявлений реакции организма на введение препарата. Первое время после прививки желательно находиться под наблюдением лечащего врача, чтобы вовремя заметить и предотвратить осложнения.
По наблюдению врачей, осложняющая реакция организма на прививку бывает по причинам:
- неправильной техники введения вакцины;
- введенный препарат некачественный;
- не учтенные при предварительном осмотре противопоказания к вакцинации;
- индивидуальная непереносимость организма.
Обычно реакция организма непродолжительна, и проходит в течение трех дней. Если симптомы не прошли или вызывают беспокойство, следует немедленно показаться врачу.
Возможные побочные действия от вакцины:
- интоксикационные реакции – головная боль, повышение температуры, сыпь по телу, слабость. Если симптомы продолжаются более 5 дней, необходимо обратиться к врачу;
- обострение кожных или дыхательных заболеваний (аллергия) – рассматривается как кратковременный эффект на прививку;
- сыпь или суставная (мышечная) боль;
- судороги;
- бактериальная инфекция – рассматривается как присоединение вторичного осложнения как следствие несоблюдения правил поствакцинального периода;
- постинъекционный энцефалит – очень редкое осложнение, характеризующееся появлением неврологических симптомов специфического характера.
Появление симптомов часто приводит в замешательство родителей. Стоит ли делать прививку, если она так опасна для здоровья детей? Чтобы опровергнуть это убеждение, давайте посмотрим на факты. Заболеваемость корью каждый год уносит миллион жизней Северной Америки, где высокий процент смертности приходится на маленьких детей. После инъекции ребенок приобретает иммунитет от болезни на всю жизнь. Привитый малыш не заболеет, даже если будет находиться рядом с инфицированным носителем. А вот вероятность развития энцефалита при заболевании корью увеличивается в тысячу раз.
На практике, чтобы облегчить возникшие осложнения после вакцинации, врачи используют симптоматическую терапию, жаропонижающие и противоаллергические средства. В осложненных случаях проводится стационарно лечение кортикостероидными препаратами и антибиотиками.
Подготовка к вакцинации от кори
В первую очередь перед вакцинацией обязательно необходима консультация педиатра. Во время осмотра врач выясняет, чем болел ребенок до прививки, и имеются ли противопоказания. В процессе иммунизации важно исключить возможность присоединения вторичных инфекций, поэтому ребенок проходит комплексное обследование.
Противокоревая вакцинация необходима для защиты ребенка от серьезного заболевания. В медицинской практике есть единичные случаи заболевания малышей корью после прививки. Это возможно только при несоблюдении процедуры укола или в период резкого снижения иммунитета. Однако врачи констатируют факты – привитый ребенок гораздо легче переносит болезнь и быстрее выздоравливает, чем не вакцинированный. Значение коревой вакцинации подтверждается многочисленными наблюдениями и клиническими исследованиями. Вакцина не только останавливает пагубное развитие заболевания, но и предотвращает появление тяжелых осложнений. Привитый человек приобретает иммунитет к кори на длительное время. Поэтому противокоревая инъекция – актуальная мера профилактики человечества от опасной болезни по настоящее время, эффективность которой доказана десятилетиями.
Читайте также:


