Поражение слухового нерва при герпесе
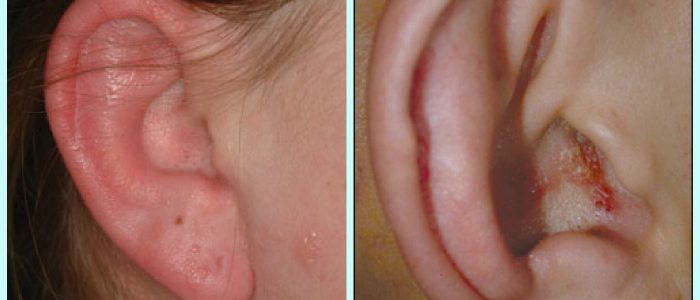
При поражении лицевого нерва, отвечающего за работу органов слуха, образуется герпес на ухе. Такая патология характеризуется появлением пузырьковых высыпаний, язвочек на мочке уха, внутри ушной раковины или на поверхности слухового прохода. Заболевание вызывает ухудшение слуха, нарушение работы вестибулярного аппарата и может спровоцировать частичный паралич мимических мышц.
Причины появления
Возбудителем заболевания является вирус Herpes zoster. Главной причиной появления герпеса на ушах является наличие в организме человека герпетической инфекции в латентном состоянии. При нарушении функций иммунной системы вирус активируется, через кожу или слизистую оболочку попадает в кровеносную систему и распространяется по нервным окончаниям. При поражении лицевого нерва, ответственного за деятельность органов слуха, вирус проявляется на ушах. К основным причинам образования герпеса на ушах относятся:
- сильное переохлаждение или перегревание организма;
- психологическое перенапряжение;
- прямой контакт с инфицированным вирусом герпеса человеком;
- незащищенный половой акт;
- истощение организма при беременности;
- изменение гормонального фона при менструации;
- перенесенные ОРВИ, грипп;
- злоупотребление алкоголем, наркотическими веществами;
- внутриутробное инфицирование.
Симптомы герпеса в ухе
Первичные симптомы образования герпеса в ушной раковине следующие:
- увеличение температура тела до 39 °C;
- появление слабости, головной боли;
- ощущение шума, дискомфорта, заложенности в ушах.
На фоне развития болезни в районе ушей появляется покраснение, отек, зуд. Начинается второй этап развития недуга, характеризующийся следующей симптоматикой:
- За ухом, на поверхности ушной раковины и вокруг нее образуются небольшие группы пузырьковых высыпаний. Появляется головокружение, нарушается координация. В слуховом проходе чувствуются сильная боль и зуд.
- Увеличиваются лимфоузлы. Происходит ослабление или обострение слуха. Часть лица в области поражения деформируется, что затрудняет плотное закрытие рта или глаза.
- Через 3—4 дня после образования пузырьков, они начинают лопаться, из них вытекает жидкость желтого цвета. На поверхности сыпи формируется коричневая корочка, которая через несколько дней отпадает. Поврежденные участки эпидермиса заживают, боль и свербеж угасают. На местах, пораженных герпесом, остается нарушение чувствительности и ощущение болезненного покалывания.
Герпес уха может вызвать частичное поражение мимических мышц и нарушение функций слухового нерва. Период их полного восстановления занимает около 12-ти месяцев.
Последствия заболевания
Основными последствиями появления такого недуга являются:
- поражение нервного ствола с улиткой;
- частичный или полный паралич лицевого нерва;
- распространение герпетических высыпаний на лицевую, затылочную часть головы, шею;
- развитие синдрома Рамзая-Ханта;
- появление длительных болей вдоль пораженных лицевых и слуховых нервов;
- полная потеря слуха.
Лечение герпеса на ушах
Чтобы предотвратить неприятные последствия ушного герпеса, необходима своевременная и эффективная лечебная терапия. Ее назначает врач-отоларинголог после диагностики заболевания. Герпес в ухе лечится противовирусными средствами и препаратами для восстановления деятельности нервных окончаний органов слуха. Эффективные препараты для лечения такой патологии представлены в таблице:
Для снятия отечности наружного слухового прохода и ускорения заживления герпетических высыпаний на ушах рекомендуются лечебные компрессы с эвкалиптовым, облепиховым или касторовым маслом. Необходимо пропитать небольшой тампон из ваты эфирным маслом и вставить его в ухо. Менять такое средство нужно раз в 4 часа. Прикладывания к пораженным местам ушной раковины листьев герани, капусты или лопуха значительно облегчат болезненные проявления болезни и успокоят зуд.
Лечение герпеса на ушах необходимо продолжать до полной ликвидации сыпи и устранения воспалительного процесса.
Методы профилактики
Для профилактики ушного герпеса рекомендуется:
- нормализовать рацион, насытив его полезными микроэлементами;
- избегать соприкосновений с человеком, инфицированным герпесом;
- укреплять иммунитет контрастным душем;
- поддерживать физическую активность;
- тщательно следить за гигиеной;
- пользоваться средствами контрацепции;
- соблюдать нормальный температурный режим в жилых помещениях;
- отказаться от вредных привычек.
Для предотвращения развития патологии необходимо укреплять защитные свойства организма, не допускать переохлаждения организма, своевременно лечить ОРВИ. При любых признаках ушного герпеса рекомендуется обращаться к врачу, т. к. несвоевременное лечение патологии может привести к полной потере слуха.
Герпетическая инфекция широко распространена среди населения. Первичный контакт с вирусами герпеса происходит обычно в раннем детстве. Уже в 3 года у 70–90 % детей имеются антитела к вирусу простого герпеса.
Классификация. По локализации поражения выделяют:
- поражение центральной нервной системы (энцефалит, менингит, миелит);
- поражение периферической нервной системы (ганглионеврит);
- сочетанное поражение центральной и периферической нервной системы;
- сочетанное поражение нервной системы и других органов.
Герпетический энцефалит. Относится к одной из наиболее тяжелых и частых форм вирусных энцефалитов. Встречается равномерно в течение всего года. В большинстве случаев заболевание вызывается вирусом простого герпеса 1-го типа. Вирус герпеса 2-го типа является возбудителем энцефалита у новорожденных, при этом заражение происходит от матерей с активной формой генитального герпеса. Он чаще вызывает генерализованные формы инфекции, когда кроме поражения мозга имеются симптомы поражения печени, легких, перикарда. Возможно развитие заболевания вследствие поражения вирусом опоясывающего герпеса (вирус герпеса 3-го типа). Вирус герпеса является дермато– и нейротропным. Входные ворота – кожа и слизистые оболочки. В месте внедрения происходит размножение вируса, возникает воспаление, очаговые изменения клеток шиповатого слоя кожи. В дальнейшем наступает вирусемия, благодаря которой происходит распространение возбудителя в различные органы и ткани, преимущественно в печень и центральную нервную систему. Кроме того, вирус по нервным окончаниям попадает в нервные ганглии, где персистирует долгие годы. Морфологически энцефалит представляет собой острый некротический процесс с преимущественной локализацией поражения в медиальной части височных долей. Вокруг зон некроза наблюдаются очаги воспалительной реакции.
Заболевание развивается остро, с резким повышением температуры тела, лихорадкой, головной болью. Менингеальный синдром выражен умеренно. Характерно наличие на ранней стадии заболевания фокальных или генерализованных повторных судорожных припадков. Быстро развивается нарушение сознания, сомноленция переходит в сопор и кому. Возникает очаговая неврологическая симптоматика, указывающая на поражение височных и лобных долей. Наблюдаются обонятельные и вкусовые галлюцинации, аносмия, поведенческие нарушения, расстройства памяти, афазия, гемипарезы. Возможно развитие внутричерепной гипертензии. Без лечения летальный исход наступает в 50–70 % случаев. Если причиной энцефалита служит вирус опоясывающего герпеса, то его течение более благоприятно. Редко развивается коматозное состояние. Клинически энцефалит проявляется общеинфекционными, общемозговыми и очаговыми симптомами. Достаточно часто обнаруживаются стволовые, мозжечковые синдромы. В ликворе определяются умеренный лимфоцитарный плеоцитоз (50—100 в 1 мм3), повышается содержание белка. На электроэнцефалограмме на фоне дизритмии возникают медленноволновая активность, а также периодические высокоамплитудные быстрые волны.
Герпетический менингит, вызванный вирусом простого герпеса, может не сопровождаться поражением слизистых оболочек и кожи. Редко сочетается с выраженными признаками респираторного заболевания. Температура тела обычно не превышает 37,5 °С. Склонен к затяжному течению. Часто имеется диссоциация оболочечного синдрома, когда преобладает ригидность затылочных мышц при незначительно выраженном симптоме Кернига. Менингиты, вызванные вирусом опоясывающего герпеса, часто протекают с более выраженной симптоматикой. Часто сопутствует поражение кожи, возникающее на 4—5-й день после развития опоясывающего лишая. Отмечается повышение температуры тела до 38–39 °С, резкие головные боли, возможна рвота. Выражены оболочечные симптомы, достаточно часто регистрируется очаговая неврологическая симптоматика. При люмбальной пункции ликвор бесцветный, прозрачный, давление повышено до 250–300 мм вод. ст. Лимфоцитарный плеоцитоз, содержание белка, глюкозы нормальное.
Диагностика. Наряду с данными анамнеза, жалобами больного и объективной клинической картиной заболевания используется комплекс лабораторно-инструментальных методов исследования. При подозрении на менингоэнцефалит обязательно проведение люмбальной пункции, при которой можно выявить симптомы воспалительного процесса. Информативными методами диагностики являются компьютерная диагностика и магнитно-резонансная томография, которые еще на ранней стадии заболевания позволяют выявить воспалительные изменения, отек, очаги мелких кровоизлияний в височных и лобных областях. Обнаружение участков пониженной плотности позволяет сделать вывод о некротическом характере процесса. В случае поражения периферической нервной системы обязательно проведение электронейромиографического исследования, которое позволяет выявить потенциалы фасцикуляций, снижение скорости проведения по двигательным и чувствительным волокнам. Обязательны лабораторные исследования проб крови и ликвора. Предпочтительно использовать методы амплификации нуклеиновых кислот – МАНК ( полимеразная цепная реакция (ПЦР) и ПЦР в реальном времени) . Чтобы выявить специфические антигены, используются реакция прямой иммунофлюоресценции (ПИФ) и иммуноферментный анализ (ИФА). Также с помощью ИФА определяют специфические антитела YgM и YgG и индекс авидности YgG.
Лечение. Лечение должно быть комплексным. Препаратом выбора при проведении этиотропной терапии является противовирусный препарат ацикловир (зовиракс). Препарат избирательно действует на ДНК вируса, подавляя ее синтез. В легких случаях препарат назначают внутрь по 200 мг 5 раз в сутки 5 дней или внутрь 400 мг 3 раза в день 5–7 дней. Возможно использовать фамцикловир внутрь по 250 мг 3 раза в день 5–7 дней или валацикловир внутрь по 500 мг 2 раза в сутки в течение 5—10 дней. При тяжелом течении заболевания назначают ацикловир внутривенно капельно каждые 8 ч. в суточной дозировке 30–45 мг/кг. Продолжительность лечения составляет 10–14 дней. Еще одним высокоэффективным препаратом, рекомендованным для лечения герпетических менингоэнцефалитов, является видарабин. Иногда применяется комбинированная схема лечения обоими препаратами: ацикловир вводится по 35 мг/кг 3 раза в сутки через день, видарабин – по 15 мг/кг 2 раза в сутки через день. Возможно применение комбинации ацикловира с интерфероном или индукторами интерферонов. Кроме того, важное значение придается патогенетической и симптоматической терапии, направленной на профилактику и устранение отека мозга, поддержание водно-солевого баланса организма, устранение эпилептического синдрома, купирование боли.
Появление мелкой сыпи в ушах может быть симптомом развития ушного герпеса. Заболевание может спровоцировать серьёзные осложнения, так как находится рядом с органами зрения, слуха и головным мозгом. Незамедлительное лечение поможет избежать тяжёлых последствий.
Все о возбудителе инфекции
Герпес – вирусно-инфекционное заболевание, характеризующееся появлением пузырчатых волдырей на поражённом участке тела.

Спровоцировать герпес в ушах может один из двух типов вируса:
- Вирус 1 типа. Это вирус простого герпеса, который чаще всего локализуется на губах, реже – на слизистой носа и горла, поверхности уха, шее. Он присутствует в организмах большинства людей.
Впервые вирусом заражаются в детском возрасте и остаются носителями этой инфекции навсегда. Она может не проявлять себя долгое время, но при ослаблении иммунной системы ее проявления не заставят себя долго ждать. - Вирус 3 типа. Его ещё называют Herpes Zoster. При первом попадании в организм (чаще в детстве) он вызывает ветряную оспу. В более зрелом возрасте, когда сильно ослаблен иммунитет, у переболевшего ветрянкой человека вирус проявится в виде опоясывающего лишая.
При попадании вируса на кожные покровы человека или слизистую он постепенно начинает переходить к внутренним органам. Затем герпес достигает нервных окончаний, где находится какое-то время, пока не исчезнет.
Возможные пути заражения
Вирусом герпеса можно заразиться:
- Воздушно-капельным путём. Вирус легко может передаться при разговоре, чихании, кашле, поцелуе. Инфекция распространяется через слизистые оболочки и микротравмы кожи.
- Контактно-бытовым путём. Инфицирование может происходить через пользование бытовыми предметами инфицированного. Обычно это полотенца, столовые приборы, косметические средства, зубные щётки и т. д.
- Трансплацентарным путём. В этом случае плод заражается через пуповину матери.
Факторы риска
Спровоцировать проявление герпеса могут:
- переохлаждение;
- перегревание;
- беременность;
- менструация;
- пребывание в постоянном стрессе;
- злоупотребление спиртным;
- средства общего пользования;
- иммунодефицитные состояния (ВИЧ, СПИД).
Симптомы
Несмотря на некоторую схожесть клинической картины, вирус герпеса 1 и 3 типа имеет характерные отличия в симптоматике.
При поражении уха простым видом герпеса заболевание не приносит особых неприятностей, проходит без боли и осложнений, при этом человек чувствует себя хорошо.
Герпес выступает на внешних участках ушной раковины, на территории наружного слухового прохода. Наряду с воспалением с внешней стороны уха инфекция может проявиться в носу и на губах.

Основные признаки при вирусе простого герпеса:
- поражённый участок слегка краснеет и немного отекает;
- появляется зуд;
- кожные покровы уха покрываются мелкими волдырями, наполненными прозрачной жидкостью;
- через пару дней пузыри лопаются, а затем покрываются сухой коркой, которая отваливается довольно быстро, не оставляя за собой никаких следов.
Вирус проявляется не только с внешней стороны уха, но и внутри слухового прохода. Сильная боль на воспалённых участках кожи свидетельствует о поражении вирусом нервных узлов лицевого нерва.
После вскрытия водянистых пузырей на их месте образуются заметные язвы, после затягивания которых остаются глубокие рубцы.
Опоясывающий лишай протекает более болезненно, чем простой вирус герпеса:
- на местах высыпаний появляются стреляющие боли;
- человек чувствует общее недомогание;
- повышается температура тела;
- увеличиваются лимфоузлы;
- герпес переходит и на другие участки кожи.
Если болезнь протекает без осложнений, то опоясывающий герпес проходит через 1-2 недели. При отсутствии должного лечения вирус может перейти в следующий этап, который называется синдромом Рамзая-Ханта.
При данном синдроме герпесная сыпь распространяется на:
- лице;
- шее;
- миндалинах;
- мягком небе;
- барабанной перепонке;
- спине;
- затылке.
Характерные симптомы при развитии синдрома Рамзая-Ханта:
- кружится голова и шумит в ушах;
- притупляется слух;
- появляются лёгкие судороги;
- нарушается координация движений;
- наблюдается обильное слюноотделение;
- развивается парез мимических мышц лица.
Лечение заболевания может затянуться на 1 год.

Как диагностировать?
Поражение уха герпесом требует немедленного обращения к врачу. Больной должен обратится к терапевту, который при необходимости направит его к инфекционисту, иммунологу и дерматологу.
Диагностику герпеса можно разделить на 2 этапа:
- осмотр врача;
- проведение соответствующих лабораторных исследований.
Для точного определения диагноза не обойтись без сдачи анализов. Лабораторные исследования помогут определить тип вируса, его концентрацию и фазу активности.
Классические методы лабораторной диагностики при определении герпеса:
- Полимеразная цепная реакция (ПЦР). Самый простой вид анализа, который позволяет выявить вирус даже при малейшем его присутствии в организме.
- Иммуноферментный анализ (ИФА). Этот анализ помогает вычислить наличие антител IgM и IgG и выявить их концентрацию, определить фазу болезни.
- Реакция иммунофлюоресценции (РИФ). При этом методе биоматериал обрабатывают специальным веществом, под воздействием которого антигены начинают излучать свет, при котором можно определить частицы вируса.
Как лечить герпес в ухе?
Правильное лечение предотвратит распространение вируса, смягчит симптомы и ускорит процесс выздоровления. Терапию следует начинать сразу же, после появления первых признаков заболевания.
Лечение опоясывающего герпеса более комплексное. Цель данной терапии – не только блокировать вирусную активность, но и восстановить функции поражённых нервов.
При лечении опоясывающего лишая применяют такие медикаменты:
Назначение препарата и его дозировка согласовывается с лечащим врачом. Во время терапии следует отказаться от спиртосодержащих напитков, соблюдать гипоаллергенную диету.

Народные средства помогут облегчить симптомы и в комплексе с лекарственными препаратами поспособствуют более быстрому выздоровлению:
- Места локализации герпеса протирают эфирными маслами пихты, лимона, чайного дерева, эвкалипта.
- Эффективен сок алоэ и каланхоэ. Для этого просто срезают лист и протирают им проблемные участки.
- Для повышения иммунитета советуют пить настойки пурпурной эхинацеи, элеутерококка.
- Можно делать антисептические примочки из сока лука или чеснока и прикладывать к уху, пока не высохнет жидкость.
- Эффективны паровые ванны из крапивы и тысячелистника.
Заразен ли герпес в ухе?
Герпес – очень заразная инфекция. Носителю простого герпеса достаточно просто чихнуть, чтобы инфицировать рядом находящихся людей. Носителями этого вируса является 90 % жителей нашей планеты.
Герпес 3 типа передается преимущественно контактным путем. Опасность представляет жидкость из лопающихся пузырьков. Вирус представляет угрозу только для людей, не болевших ранее ветряной оспой.
Длительность заболевания
Заболевание, спровоцированное вирусом простого герпеса, длится в среднем 5-7 дней, максимум 2 недели.
Опоясывающий лишай длится в лучшем случае 1 месяц, в среднем 3-6 месяцев, а при тяжёлых случаях – вплоть до 1 года.
Если случай запущен и не поддаётся лечению в домашних условиях, необходимо прибегнуть к услугам стационара, где потребуется находиться до полного выздоровления.
Осложнения
Простой герпес не представляет собой опасности, а вот опоясывающий может вызвать ряд осложнений:
- снижение слуха;
- ассиметрия лица за счёт сильного воспаления лицевого нерва;
- опорно-двигательные расстройства (чаще этим страдают люди пожилого возраста);
- присоединение бактериальной инфекции – стрептококков и стафилококков, которые могут спровоцировать пневмонию и кожные заболевания воспалительного характера.
Методы профилактики
Чтобы предотвратить риск заражения герпесом или не дать активизироваться уже находящемуся в организме вирусу, следует придерживаться несложных правил:
- вести здоровый образ жизни, много двигаться;
- придерживаться правильного, сбалансированного питания (употреблять в пищу достаточное количество белков, жиров, углеводов, витаминов);
- избавиться от вредных привычек, снижающих иммунитет;
- соблюдать правила личной гигиены;
- остерегаться переохлаждения и перегревания (одеваться по погоде);
- избегать стрессовых ситуаций;
- вовремя лечить все возникшие заболевания.

Соблюдение данных методов профилактики надолго избавит от многих болезней и укрепит иммунитет. Вирусу в таком случае сложно будет атаковать организм.
Полностью защититься от попадания вируса герпеса в организм практически невозможно, но бережное отношение к своему здоровью поможет снизить риски заражения этим заболеванием и обеспечит скорейшее выздоровление и отсутствие осложнений в случае инфицирования.
Во всем мире конец XX — начало XXI столетий отмечены значительным ростом герпесвирусной инфекции (ГВИ) человека. По данным ВОЗ, высокий уровень инфицированных одним или несколькими серовариантами вирусов герпеса (до 90–100%) и больных клиническими манифестными, субклиническими и латентными формами дает повод считать, что ГВИ имеет эпидемиологическое распространение среди населения Земли. Высокий уровень больных ГВИ в структуре общей инфекционной заболеваемости в мире и в Украине можно объяснить увеличением среди населения популяции иммунокомпроментированных лиц. Данные отечественных и зарубежных исследователей обосновывают необходимость повышенного внимания к проблемам ГВИ, важности широкого использования методов ее своевременного выявления и повышения эффективности антигерпесвирусной терапии, а также снижению риска передачи ГВИ.
На сегодняшний день открыто более 80 представителей семейства герпесвирусов, из которых 8 типов патогенны для людей. Согласно современной классификации по типу клеток, вовлеченных в инфекционный процесс, характеру репликации вирусов, структуре их генома герпесвирусы делятся на три подсемейства: α, β, γ-герпесвирусы. К подсемейству α-герпесвирусов относят вирусы простого герпеса (ВПГ) I и II типов и варицелла зостер вирус (ВЗВ), к β-герпесвирусам — цитомегаловирус (ЦВМ) и вирусы герпеса VI и VII типов, к γ-герпесвирусам — вирусы Эпштейна — Барра (ВЭБ) и герпеса VIII типа. В зависимости от типа герпесвируса назначаются определенные противогерпетические препараты. В современной классификации противогерпетические препараты разделяют на классы.
Причины острых нейроинфекций у обследованных больных
Были проведены сомато-неврологическое и отоневрологическое обследования; ядерная магниторезонансная томография (яМРТ) и спиральная компьютерная томография (СКТ) головного мозга; полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ИФА), исследования для определения в крови титра специфических антител к ВПГ I–II типов, ВЗВ, ВЭБ, ЦМВ и вирусу герпеса человека VI типа. Положительным результатом считалось превышение оптической плотности титров специфических иммуноглобулинов класса G в 3 и более раза или появление в крови специфических иммуноглобулинов класса М в сочетании с позитивным результатом ПЦР-теста.
Проводилось динамическое исследование слуховой функции: субъективными (шепотная и разговорная речи, камертональный метод, пороговая и надпороговая тональная аудиометрия, речевая аудиометрия) и объективными методами (коротколатентные слуховые вызванные потенциалы — КСВП). При полном клинико-неврологическом обследовании наших пациентов и по вовлечению в патологический процесс структур центральной и периферической нервных систем были диагностированы такие клинические варианты нейроинфекций, как энцефалит — 42 человека (45,2%), арахноэнцефалит — 29 человек (31,2%), менингоэнцефалит — 17 человек (18,3%), рассеянный энцефаломиелит — 5 человек (5,3%). Пациенты 1-й группы с верифицированными ВПГ I и II типа и ВЗВ предъявляли жалобы на незначительные головные боли, головокружения, шум в ушах, некоторые — на онемение половины лица, высыпания на лице, в основном в наружном слуховом проходе (синдром Ханта). Общее состояние было ближе к удовлетворительному или средней тяжести. При осмотре невропатологом обнаружены парез мимической мускулатуры, гипестезия на лице на стороне поражения, слезотечение, слюнотечение, спонтанный горизонтальный нистагм. На яМРТ или СКТ головного мозга определялись расширение конвекситальных субарахноидальных пространств, желудочковая гидроцефалия; как правило, имело место одностороннее нарушение слуха.
В опыте Вебера латерализация звука была в лучше слышащее ухо, наблюдалось снижение восприятия звучания камертона С4 и укорочение костной проводимости. При тональной пороговой аудиометрии снижение слуха отмечалось на высоких частотах (4000–8000 Гц) параллельно по костной и воздушной проводимостям. Разность порогов восприятия при аудиометрии составила 5–10 дБ. Пациенты отмечали локализацию шума в ухе. При анализе кривых КСВП фиксировалось увеличение интервала I–III преимущественно при ипсилатеральной стимуляции, что свидетельствует в пользу поражения на уровне слухового нерва — дистального и проксимального его отделов и кохлеарных ядер. Больным 1-й группы с первых часов пребывания в клинике назначался зовиракс (ацикловир) внутривенно капельно по 5мг/кг массы тела каждые 8 ч в течение 10–14 дн. Для улучшения слуховой функции они получали терапию по схемам лечения сенсоневральной тугоухости, предложенным Т. В. Шидловской [15]. Пациенты с ЦМВ-инфекцией жаловались на выраженные головные боли, сопровождающиеся тошнотой и рвотой, головокружение, заторможенность, сонливость, затруднение речи, слабость в конечностях.
Их состояние было тяжелым, реже средней тяжести. В неврологическом статусе преобладала стволовая или полушарная симптоматика. На яМРТ или СКТ головного мозга выявлялись гиподенсивные очаги в полушариях мозга или в его стволе с отеком прилежащих отделов коры и сдавлением подпаутинных пространств. У этих пациентов было преимущественно двустороннее снижение слуха; латерализация звука в опыте Вебера отсутствовала, пациенты отмечали локализацию шума в голове. При тональной пороговой аудиометрии наблюдалось снижение слуха в основном в зоне высоких частот (4000–8000 Гц). Разность порогов восприятия при аудиометрии составила 20–40 дБ. При анализе кривых КСВП у этих пациентов отмечалось увеличение интервала III–V преимущественно при контрлатеральной стимуляции, уменьшение амплитуды кривой КСВП, что указывает на поражение слухового анализатора в области ствола мозга (верхний оливарный комплекс — нижние бугры четверохолмия). У всех пациентов с ЦМВ-инфекцией был множественный грубый спонтанный нистагм как горизонтальный, так и вертикальный при взгляде вверх, различной амплитуды и степени выраженности.
При проведении калорической пробы выявлялось повышение вестибулярной возбудимости на фоне снижения слуховой функции. После получения результатов ПЦР и ИФА пациенты, у которых были верифицированы ЦМВ, получали ганцикловир (цимевен) по 1 г 1 раз в день внутривенно медленно капельно в течение 7–10 дн. Во 2-й клинической группе, как правило, нарушение слуха было двустороннее. При тональной пороговой аудиометрии слух снижался по всей тональной шкале, но преимущественно в зоне высоких частот. При изучении кривых КСВП обращает на себя внимание увеличение интервалов I–III, III–V, I–V, что свидетельствует в пользу поражения слухового анализатора — от корешков слухового нерва до бугров четверохолмия. Эта группа пациентов отличалась более тяжелой неврологической симптоматикой, сходной с симптоматикой при поражении ЦМВ.
При отоневрологическом исследовании отмечалось как снижение, так и повышение вестибулярной возбудимости. У 38 пациентов с выявленным ЦМВ как в моно, так и в микст-поражении ЦНС на яМРТ были обнаружены гиподенсивные очаги в полушарии мозга, а у 14 человек — поражения стволовых структур в виде гиподенсивных очагов. Пациенты с верифицированным ВЭБ получали вальтрекс по 1000 мг 3 раза в день в течение 7–10 дн. После проведенной антигерпетической терапии у них практически нормализовались значения специфических иммуноглобулинов класса М к вирусам герпетической группы в крови и появилась тенденция к снижению специфических иммуноглобулинов G на фоне отрицательных результатов ПЦР-исследования, что отражало торможение вирусной репликации. После курса лечения по разработанным схемам антивирусной и противоневротической терапии отмечалась тенденция к улучшению функции слуха у пациентов обеих групп.
При анализе кривых КСВП наблюдалось уменьшение интервалов I–III, III–V, I–V и увеличение амплитуды, при аудиометрии констатировалось улучшение слуха с подъемом на 10–20 дБ в основном на частотах 4000–8000 Гц. Результаты исследований показали, что определение ИФА и ПЦР в динамике у лиц с нарушениями функции слуха при выявлении у них герпесвирусной инфекции указывает на необходимость исследования функции слуха методом КСВП. Пики КСВП характерны для определенного типа герпесвирусной инфекции. Специфическая терапия при выявлении конкретного типа герпесвирусной инфекции позволяет получить положительный эффект в виде улучшения функции слуха с подъемом на 10–20 дБ на частотах 4000–8000 Гц.
Читайте также:


