Поражение ногтевых пластин при красном плоском лишае
Красный плоский лишай – это хронический дерматоз, который поражает покровы кожи, слизистые оболочки и ногти. Болезнь характеризуется продолжительным течением и многообразием клинических проявлений. Как правило, инфекция поражает пожилых людей. В отличие от иных видов, плоский красный лишай незаразен и не передается от контакта с зараженным человеком.
Исследованию такого вида дерматоза было посвящено множество научных исследований, но конкретная причина появления вируса до сих пор не найдена. Многие ведущие врачи считают это аутоиммунной инфекционной болезнью. Также есть еще ряд гипотез появления этого заболевания:
- аллергическая;
- неврогенная;
- вирусная;
- наследственная.
Как правило, лишай красный плоский поражает внутреннюю поверхность голени, предплечий, туловище, локтевые сгибы, ногти, волосистую часть головы, слизистую ротовую оболочку. Этот дерматоз может появиться в любом возрасте, реже всего болезнь проявляется у детей. Некоторые виды плоского красного лишая больше распространены у людей пожилого возраста.
Чаще всего кожные покровы заражаются у представителей возрастной группы в районе 45-50 лет, а слизистые оболочки обычно подвержены инфицированию после 55 лет.
Причины заболевания
Главным фактором, который провоцирует это новообразование, считается дисбаланс иммунитета человека. Кроме этого, отмечается, что появлению дерматоза могут способствовать такие причины:
Гормональные изменения (нарушение работы щитовидки, сахарный диабет);- Хронические заболевания ЖКТ;
- Стрессовые ситуации и неврозы;
- Гипертония;
- Длительное лечение противовоспалительными средствами и анальгетиками;
- Расположенность к аллергии;
- Наследственная причина;
- Вирусные и инфекционные болезни (туберкулез, гепатит С);
- Травмы слизистой гортани;
- Пожилой возраст.
Так, клинические исследования, за категорией людей, инфицированных красным лишаем, доказали, что рецидив или проявление заболевания возникает на фоне сильного стресса, сопутствующих заболеваний, отрицательных эмоций и переутомления. Красный лишай в ротовой полости обычно образуется в результате постоянных травм слизистой оболочки пломбами, краями зубов, натиранием десен протезами плохого качества. Также причиной бывает аллергическая реакция, которая появляется на металлы или химические составы, входящие в конструкцию протеза.
Симптомы заболевания
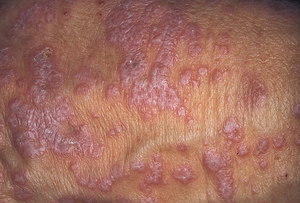
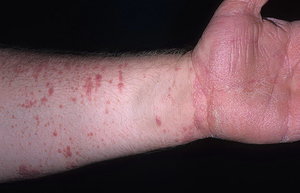
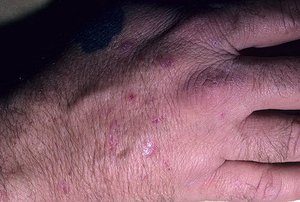
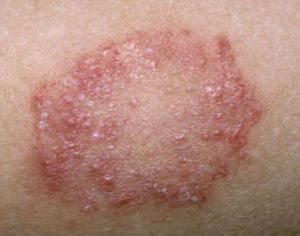
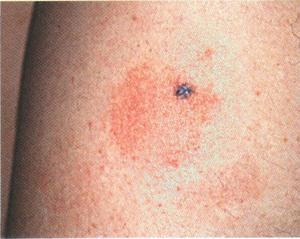
Клиническая картина инфицирования значительно зависит от типа заболевания, особенностей ее течения и места локализации. Классическим симптомом считается образование на коже мелких и блестящих красных папул, постепенно увеличивающихся до размера пшеничного зерна.
Обычно первые очаги проявляются на руках и ногах в районе суставов, через 1-2 дня высыпания переходят на другие участки тела. Папулам не характерны слияния, они имеют небольшое вдавление в центре и правильные очертания.
Небольшие плоские папулы могут образовываться или группироваться по окружности в линии и гирлянды, где они плотно прилегают между собой, но не объединяются в бляшки. Образование высыпаний проявляется интенсивным зудом кожи. Размер этих образований может доходить до сантиметра.
Поверхность бляшек через время покрывается небольшими серыми чешуйками и становится шероховатой. Непосредственно папулы становятся синюшного или бардового цвета. После прохождения сыпи на теле остаются коричневые пигментированные места.
Если красный плоский лишай заражает ногти, то происходит деформация пластин, ногти становятся бугристыми, на поверхности образуются бороздки и канавки, меняется цвет. Ногти очень легко сломать, они истончаются и крошатся.
Во время поражения слизистой оболочки гортани, на небе, деснах, внутренней боковой поверхности, кайме губ, спинке языка образуются блестящие и белесоватые папулы. Они располагаются так, что могут напоминать кружевную сетку белого или серого цвета. Во рту появляется жжение, чувство стянутости, боль во время приема острой или горячей еды.
При появлении осложненной, эрозивно-язвенного типа лишая, сильная боль проявляется во время приема любой пищи, на слизистой гортани начинают появляться кровоточащие язвы. Плоский красный лишай может проявляться по разным причинам. Есть несколько основных видов этой инфекции.
Виды красного плоского лишая
Остроконечная форма. Этот вид заражает волосяную луковицу, на этом месте появляется нарост похожий на шип и выпирающим над поверхностью кожи. Остроконечный вид лишая, как правило, наблюдается при заражении волосистой части головы. После удаления болезни на месте образований остаются впадинки и рубцы.
Бородавчатая форма. Сыпь на коже имеет вид бородавчатых наростов, которые тяжело поддаются лечению и сильно зудят. Бородавчатые папулы, в отличие от обычных высыпаний, плотные и более утолщенные. Главным местом образования этих бляшек являются голени, на остальных участках тела бородавочный вид проявляется редко.
Пузырчатая форма. Наблюдается довольно редко. Отличается образованием волдырей, заполненных жидкостью с примесью крови или серозной жидкостью. Чаще всего месторасположение этих высыпаний, это стопы и голени.
Кольцевая форма. Этот тип инфекции отличает быстрый рост очагов поражения с одновременным заживлением ткани в центре бляшки, от этого они получают форму кольца. Как правило, высыпания образуются на мужских половых органах. Кольцевую форму зачастую путают с появлениями сифилиса, это в свою очередь приводит к неверной диагностике и неправильному лечению.
Атрофическая форма. Прохождение плоского лишая на первом этапе ничем не отличается от классических симптомов, но после прохождения сыпи на месте бляшек появляются ороговевшие плотные кожные участки. Как правило, эти уплотнения образуются на сгибах конечностей. Появление атрофического лишая на волосистой части может привести к частичному облысению.
Склерозирующая форма. Появления плоского лишая этой формы встречаются нечасто, этот тип ведет к атрофии покровов кожи и отличается проявлением коллоидоподобных образований.
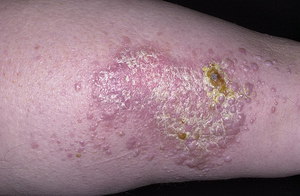
Эрозивно-язвенная форма является наиболее тяжелой, появляется при заражениях слизистых оболочек, вызванных факторами травм (протезы плохого качества, сколы зубов). Причем на гиперемированной и отечной слизистой ротовой оболочке образуются язвы, около которых появляются характерные для красного лишая небольшие папулы. Эрозии или язвы неправильной формы, как правило, покрыты фибринозным слоем, после снятия, которого проявляется кровоточивость.
Данные эрозии бывают множественными или единичными, они характеризуются сильно выраженной болезненностью. При лечении язвы эпителизируются, но по завершении терапии появляется склонность к рецидивированию и через время образуются опять. Иногда на участках длительно находящихся язв появляются места атрофированной оболочки. Наиболее опасным осложнением считается переход эрозий в злокачественные опухоли.
Во время прогрессирования болезни новые высыпания будут проявляться в местах травмирования покровов кожи (на ушибах, трещинах, ссадинах). Прохождение заболевания в острой форме более месяца, как правило, переходит в хроническую болезнь, и проходит с рецидивами несколько лет.
Причем сыпь начинает захватывать все новые места на теле, а по прохождении оставлять медленно заживающую коричневую или практически черную пигментацию. Как вылечить плоский лишай, чтобы не допустить последующего прогрессирования болезни?
Как вылечить плоский красный лишай?
Перед прохождением лечения больные, которые имеют лишай красный плоский, обязаны пройти тщательное обследование для удаления хронических инфекций и определения сопутствующих заболеваний. Во время поражения слизистой ротовой полости требуется качественное и полное исключение и санация травмирующих факторов. Курс лечебной терапии зависти от типа лишая.
При любых формах болезни целесообразно использования седативных средств (настойки валерианы, пустырника, антидепрессантов, транквилизаторов и препаратов брома). Это сможет помочь вылечить дисфункцию нервной системы. Часто используют витаминотерапию, прописывая продолжительный (до 3-х месяцев) прием витаминов группы В, РР, витамина А, Е, С, никотиновую кислоту и кальций.
В роли основной терапии прописывают прием кортикостероидных лекарств (триамцинолона, дексаметазона, преднизолона). Дозировку и схему приема препаратов указывает врач.
При эрозивно-язвенных заражениях хорошо себя показало обкалывание суспензией гидрокортизона. Обкалывание выполняется раз в три дня. Курс терапии обычно имеет 7-10 уколов. При назначении гормональных средств нужно учитывать вероятные побочные эффекты, использовать их непродолжительными курсами, в процессе терапии делать анализы крови и следить за артериальным давлением.
Вместе с кортикостероидами прописывают поливитамины, препараты кальция, калия, особую диету с ограничением потреблением соли. Если лечение кортикостероидами невозможно по каким-то причинам, то прописывают терапию инъекциями гистаглобина. Обкалывание выполняют дважды в неделю. Курс состоит из 7-10 уколов.
Во время лечения рецидивирующей хронической формы лишая используют средства, которые улучшают проходимость кислорода в тканях (Цито-Мак, Актовегин).
Наружное лечение красного лишая проводят растворами с анестезином, аппликациями гормональных мазей, лимонной кислотой, ментолом. Для удаления сильного зуда используют антигистаминные лекарства.
Гормональная мазь сможет помочь быстро справиться с мучительным раздражением и сильными симптомами зуда. Неплохой эффект при ограниченной сыпи показали мази с кортикостероидными гормонами:
Эти мази наносятся на высыпания ежедневно до четырех раз. Бородавчатый тип лишая лечат мазями, где в составе находится сера или деготь. Отлично препятствует образованию новых папул и устраняет зуд салицилово-дегтярная мазь. Помимо этого, для лечения лишая применяют мази с кортикостероидами (Адвантан, Целестодерм). Для лечения язвенных поражений используют заживляющие мази (Солкосерил, облепиховую мазь).
В комплексном лечении плоского лишая немаловажную роль играют физиотерапевтические способы (электрофорез с никотиновой кислотой, лазеротерапия, электросон, УФО). Большие бляшки при бородавчатом типе разрушают с помощью коагуляции (прижигания) или криодеструкции (замораживания).
Профилактика болезни
Требуется сбалансированное и правильное питание, также тщательное выполнение правил гигиены.
Чтобы не допустить повторные рецидивы заболевания нужно своевременно лечить сопутствующие болезни и устранять очаги инфекции и травмирующие факторы в организме.
Занимайтесь различными видами спорта, закаляйте организм, повышайте иммунитет.
Откажитесь от употребления спиртного и курения, ведите здоровый образ, пытайтесь избегать стрессовых ситуаций.
При появлении каких-либо неблагоприятных симптомов, которые проявляют себя сыпью на коже, сразу же обращайтесь к доктору. Своевременно лечение даст возможность быстро справиться с инфекцией и не допустит серьезных осложнений.
Пытайтесь избегать чрезмерной инсоляции и травм кожи, продолжительное нахождение на солнце сможет спровоцировать нежелательные реакции.
Плоский красный лишай у людей не всегда может полностью поддаваться лечению, зачастую после завершения курса терапии заболевание возвращается рецидивами. Потому немаловажное значение имеет соблюдение правил профилактики, они помогут добиться устойчивой ремиссии.
[youtube.player]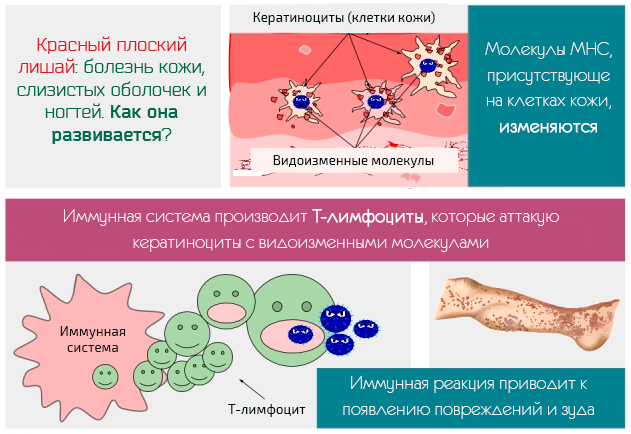
Красный плоский лишай человека поражает различные участки тела: кожу, язык, ногти и другие органы. Каковы причины? Какая терапия наиболее эффективна в лечении повреждений и болезненного зуда?
Что такое красный плоский лишай
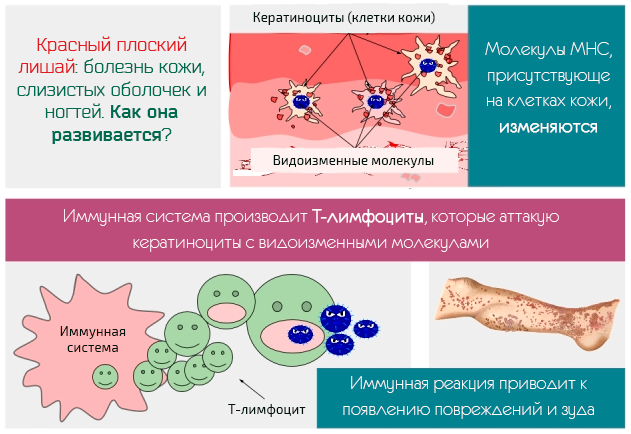
Красный плоский лишай является заболеванием, которое влияет на кожу, слизистые оболочки и ногти. Говоря детальнее, следует добавить, что красный плоский лишай имеет воспалительный характер и хроническую динамику, проявляется, как правило, в виде папул и зуда, который в некоторых случаях становятся даже болезненным.
Причина, которая определяет возникновение болезни пока неизвестна или, по крайней мере, неопределенна. Однако, известен патогенез.
Исходя из вышесказанного, очевидно, что красный плоский лишай является абсолютно незаразным.
Симптомы и признаки красного плоского лишая
Красный плоский лишай может поразить кожу, слизистые оболочки и ногти, и, следовательно, может касаться различных анатомических областей тела. Конечно, в зависимости от пострадавшего участка, будет меняться клиническая картина и, следовательно, симптомы и признаки заболевания.
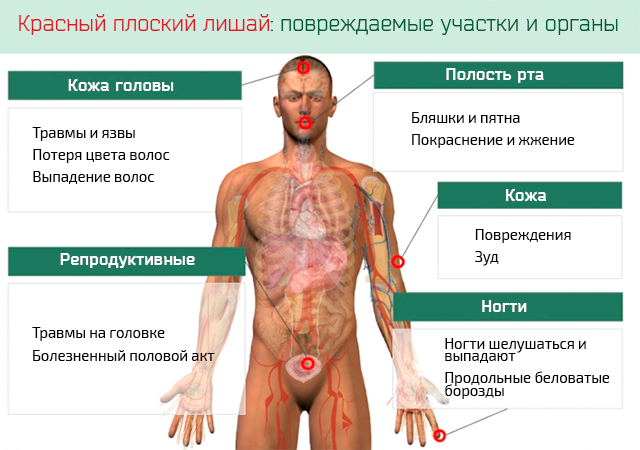
В случае, если затронуты кожные покровы:
В случае, если затронуты слизистые оболочки ротовой полости:
- Покраснение и жжение языка, десен, нёба, внутренней щеки.
- Точки и полосы, бляшки и пятна белого цвета на деснах, языке и внутри щёк.
- Язвы, которые вызывают жжение и/или боль.
В случае, если поражения касаются кожи головы:
- Травмы и язвы на коже головы, которые могут болезненно зудеть.
- Шрамы и потеря окраски волос в области формирования язв.
- Выпадение волос в области поражения.
В случае, если поражения появляются на ногтях рук и/или ног:
- Ломкие и слоящиеся ногти.
- Ногти, покрытые вертикальными бороздами, которые идут по всей длине.
- Выпадение ногтей, которые затем вновь вырастают.
- Полное выпадение ногтей.
Независимо от пораженного участка, заболевание приводит к изменениям тканей:
- Изменения нормальной структуры, наблюдаемые в микроскоп, утолщения и изменения роговой ткани, запрограммированная гибель кератиноцитов. В слизистой оболочке обнаруживается скопление Т-лимфоцитов, которые образуют полосы.
- В клетках появляется полость, состоящая из фибриногена (гликопротеин, который является предшественником фибрин-белка).
Причины развития красного лишая
Как уже упоминалось, этиология красного плоского лишая неясна.
О возможных причинах, которые могут вызывать изменения клеток кожи, было сделано много различных предположений, но ни одно из них не было подтверждено экспериментально.
Вину приписывают лекарственным препаратам и химическим веществам, а также непереносимости на продукты питания, такие как сахар, содержащийся в молоке, или лактозы.
Как уже упоминалось, причины красного плоского лишая неизвестны. Но, экспериментально можно убедиться, что существует ряд элементов и ситуаций, которые обусловливают зарождение в организме патологии.
- Заражение вирусом гепатита типа C.
- Получение вакцина от гепатита типа B.
- Применение некоторых специальных вакцин, защищающих от гриппа.
- Некоторые формы лекарственной терапии. В частности, некоторые нестероидные противовоспалительные препараты, такие как ибупрофен. А также препараты против гипертонии и для лечения артрита.
- Пигментные чернила, используемые для татуировок.
- Возможные осложнения дерматозов.
Была найдена также связь между возникновением красного плоского лишая и увеличением вероятности развития некоторых видов рака кожи.
Диагностика патологии
Дерматолог, который является специалистом, занимающийся лечением красного плоского лишая, формулирует гипотезу диагноза на основе наблюдаемой клинической картины, то есть обследование пациента, анализ симптомов и признаков, анализ истории болезни.
Позже диагноз подтверждается одним из следующих тестов:
- Биопсия кожи. Берут образец кожи в несколько миллиметров из места повреждения и наблюдают его под электронным микроскопом, исследуя типичные модели, которыми проявляется лишай.
- Маркер гепатита C. Проводят анализ образца крови, чтобы выявить инфекцию вируса гепатита C.
- Тестирование на аллергию. Для выявления возможной непереносимости.
Как искоренить красный плоский лишай
Красный плоский лишай – это хроническое заболевание, которое полностью не излечивается, даже если удается достигнуть регрессии заболевания, оно может повториться.
- Кортизон. Уменьшает воспаление, однако, имеют много серьезных побочных эффектов. Следует использовать с осторожностью и под строгим наблюдением врача.
- Антигистаминные препараты. Тормозят образование медиатора воспаления – гистамина. Тем самым, предотвращают появление воспаления и зуда.
- Ретиноиды. Регулируют дифференцировку клеток эпителия слизистых оболочек. Однако, имеют побочные эффекты, противопоказаны при беременности, поскольку могут вызывать повреждения плода.
Ультрафиолетовое излучение приносит пользу пациентам, которые страдают от красного плоского лишая. Излучение должно быть надлежащим образом откалибровано, чтобы избежать ожогов и увеличения риска развития опухолей кожи.
В лечении красного плоского лишая часто используют большое количество альтернативных методов, большинство из которых не имеет никаких научных доказательств реальной полезности.
- Гель алоэ вера. Получают из растения алоэ древовидное, которое является суккулентным растением теплого и сухого климата. Активные ингредиенты экстракта обладают противовоспалительным и обезболивающим действием.
- Масло печени трески. Чрезвычайно богато витамином A, который оказывает благотворное влияние на клетки кожи.
- Термальные воды, богатые серой. Имеют противовоспалительные свойства и, кажется, стимулируют организм к борьбе с эндогенными воспалительными процессами.
- Масло чайного дерева. Эфирное масло, добывается из листьев Melaleuca antemifolia – растение родом из Квинсленда, Австралия. Обладает признанными противовоспалительным, антибактериальным, противогрибковым действием.
Плоский лишай ногтя:
- Плоский лишай ногтевой пластинки наблюдается примерно у 10% пациентов с плоским лишаем кожных покровов.
- В большинстве случаев поражение ногтей не сочетается с высыпаниями в полости рта, на коже, в том числе головы.
- Плоский лишай матрикса ногтя приводит к истончению ногтевой пластинки, на которой наблюдаются продольные трещины, дорсальный птеригий и трахионихия.
- Часто встречается плоский лишай ногтевого ложа, особенно на стопах, однако клинические признаки неспецифичны.
- В большинстве случаев вовлекаются несколько ногтей. Возможным осложнением может быть рубцевание матрикса ногтевой пластинки с атрофией ногтя.
- Диагноз должен быть подтвержден биопсией ногтя. С целью предотвращения рубцевания необходимо системное лечение.
Плоский лишай ногтей встречается нередко, причем очаги на ногтях могут развиваться в отсутствие поражения кожи и слизистых оболочек. К развитию плоского лишая в области ногтей следует относиться серьезно, поскольку заболевание может разрушить ногти. Поэтому важно как можно раньше установить диагноз и начать лечение.
Хотя плоский лишай часто поражает как ногтевой матрикс, так и ногтевое ложе, клиническое подозрение должны вызвать в первую очередь проявления на ногтевом матриксе, такие как истончение ногтей с продольными бороздками и трещинами дорсальный птеригий встречается редко. Он возникает вследствие разрушения ногтевого матрикса в форме v-образного разрастания кожи проксимального ногтевого валика, плотно прилегающего к ногтевому ложу. Идиопатическая атрофия ногтей — редкий вариант плоского лишая матрикса с характерным острым прогрессирующим разрушением ногтей, что приводит к диффузной атрофии ногтей иногда с образованием птеригия. Онихолизис часто наблюдается на ногтях пальцев кистей и пальцев стоп.
Тяжелое поражение ногтей на пальцах стоп проявляется признаками, которые напоминают синдром желтых ногтей с утолщенными ногтями желто-коричневого цвета. В более редких случаях плоский лишай ногтей проявляется эрозивными очагами в ногтевом ложе и околоногтевых тканях. К другим возможным клиническим проявлениям относятся трахионихия и утолщение ногтевой пластинки.
а) Дифференциальная диагностика плоского лишая ногтя. У пациентов с ломкими ногтями аномалии ногтей выражены слабее. Ногти тонкие и бороздчатые, однако многочисленных трещин не наблюдается. Это состояние часто сочетается с онихошизисом. Травма, которая повреждает матрикс на участке шириной более 3 мм, вызывает перманентное истончение и растрескивание ногтя. Обычно поражается только один ноготь, на котором может быть единственная трещина. Аномалии ногтей могут быть первым признаком системного амилоидоза в форме истончения, бороздчатости и растрескивания ногтя, что очень похоже на плоский лишай ногтевого матрикса.
Для амилоидоза типичны геморрагии ногтевого ложа. Диагноз зависит от результатов биопсии ногтей. Полосовидный лишай может развиться в виде истончения и растрескивания ногтя, ограниченного одним или двумя соседними пальцами. Типичны изменения кожи, которые возникают от пораженного ногтя в линейной форме. Наследственные (например, буллезный эпидермолиз) и приобретенные (например, буллезный пемфигоид) буллезные заболевания могут приводить к образованию птеригия. Обычно наблюдаются очаги на коже и слизистых оболочках. Ишемия пальцев проявляется их выраженным охлаждением и признаками нарушения кровоснабжения сосудов кожи.
в) Лечение плоского лишая ногтя. При плоском лишае ногтевого матрикса требуется лечение системными стероидами, которые принимают per os или вводят внутримышечно, что в большинстве случаев приводит к ремиссии заболевания. Пациентам с поражением менее трех пальцев рекомендуются внутриочаговые (в отличие от перорального приема) инъекции кортикостероидов. Нередко случаются рецидивы, но они обычно отвечают на терапию.
Дорсальный птеригий необратим и, если он является единственным признаком заболевания, то лечению не подлежит. Плоский лишай одного ногтя в форме трахионихии не приводит к рубцеванию ногтя и поэтому лечение в таких случаях необязательно.
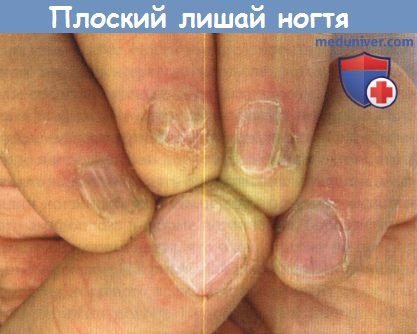
Плоский лишай ногтевого матрикса:
обратите внимание на продольные бороздки и трещины ногтевой пластинки. 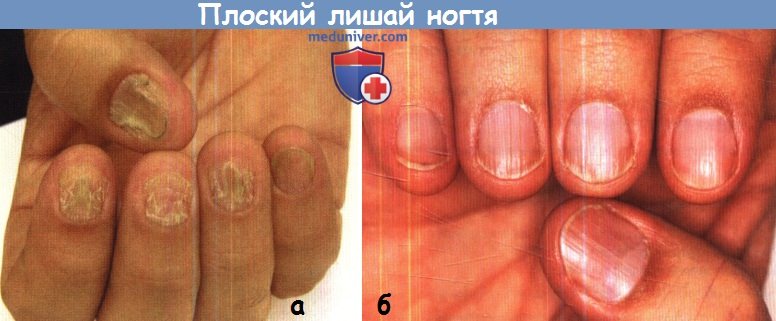
а - Плоский лишай ногтевого матрикса до терапии системными стероидами.
б - Плоский лишай ногтевого матрикса после терапии системными стероидами.
Болезни ногтей, при которых изменяется их форма и размер, всегда вызывают большой дискомфорт у человека и значительно снижают качество его жизни. Ногти являются зеркалом, отражающим состояние здоровья человека, и часто первыми указывают на серьезные заболевания организма. Половину всех случаев заболеваний составляет грибок ногтей. На разных этапах развития этого заболевания изменения ногтей выражены в той или иной форме и часто имеют большую схожесть с целым рядом других заболеваний. Часто поражаются ногти при красном плоском лишае, псориазе и экземе.
Болезни ногтей при некоторых общих заболеваниях
При онихомикозах меняется цвет, теряется блеск, появляются полосы и пятна, увеличивается толщина ногтевых пластин. Со временем ногти деформируются, крошатся, разрушаются или отторгаются от ногтевого ложе.
Рис. 1. На фото онихомикоз.
Истончение ногтевых пластин, изменение их цвета, расслаивание у свободного края, отделение от ногтевого ложе и поражение ногтевых валиков — основные признаки красного плоского лишая. Ногти уменьшаются в размерах. Часто на их поверхности появляются трещины и ребристость. Причины красного плоского лишая до сих пор не установлены. На развитие патологического процесса влияет множество факторов.
Рис. 2. На фото красный плоский лишай.
Причины псориаза до сих пор не установлены. Заболевание считается мультифакторным. Несомненно, что изменения иммунной системы играют большую роль в развитии заболевания. Ногтевые пластины при псориазе изменяются задолго до появления основных проявлений заболевания — псориатических бляшек на кожных покровах. Чем больше вовлечена в патологический процесс матрица, тем более выражено изменение ногтевой пластины.
Основные проявления псориатического поражения при первичном псориазе: точечные углубления и истыканность, отделение от ногтевого ложе, появление дымчатых линий, нарастающая сухость ногтей, их ломкость, развитие подногтевого кератоза.
При вторичной форме заболевания ногтевые пластины меняют форму, на их поверхности появляются чешуйки, глубокие борозды, меняется цвет, часто отмечается расслаивание и шелушение.
Рис. 3. На фото ногти при псориазе.
Экзема, как и красный плоский лишай, и псориаз, является мультифакторным заболеванием. Ногтевая пластина при заболевании меняет свою форму и расслаивается. Ее поверхность тусклая и шероховатая, исчерчена поперечными бороздами. Степень поражения ногтевого матрикса влияет на толщину самого ногтя. Частые воспаления приводят к тому, что ногтевая кожица исчезает, появляются трещины и раны.
Рис. 4. На фото экзема.
Изменения формы, размера и внешнего вида ногтей
Хрупкие, крошащиеся и ломкие ногти чаще возникают от воздействия химических веществ, воды и лака для ногтей. Они появляются при сбоях в работе щитовидной железы. В пожилом возрасте являются признаком старения. Хроническое течение псориаза так же приводит к хрупкости и крошению. Иногда заболевание носит врожденный характер.
Рис. 5. Болезни ногтей — онихомикоз и псориаз.
Трахнонихия чаще всего встречается при экземе, псориатическом поражении, нейродермите и красном плоском лишае. Такие ногти выглядят сухими, тусклыми, шелушатся, иногда с точечными вдавлениями. Свободный край зазубрен, с большим количеством трещин.
Рис. 6. На фото болезни ногтей — псориаз и экзема.
Расщепление ногтевых пластин и ломкость может быть в продольном (онихорексис) и поперечном (онихошизис) направлениях.
Распространенной причиной этой патологии являются постоянные травмы, которые происходят у музыкантов при игре на струнных инструментах и проведении косметических процедур (маникюра). Причиной расщепления может стать экзема и красный лишай. Пластинчатое расщепление является чаще всего врожденной патологией. Онихорексис чаще всего является признаком старения организма.
Рис. 7. На фото расщепление ногтей в поперечном (онихошизис) и продольном направлении (онихорексис).
Подобная патология часто встречается у людей в старческом возрасте. Причиной появления продольных борозд может стать красный плоский лишай, стрессы и нарушение обмена веществ. Продольные борозды встречаются у совершенно здоровых людей. Каждая борозда и гребень соответствуют выступам, расположенным на нижней поверхности ногтевой пластины.
Рис. 8. На фото продольные борозды.
Данный вид изменения затрагивает ногтевые пластины больших пальцев рук. Явление характеризуется появлением борозды (широкого канала) чаще по центру, реже – ближе к наружному краю ногтевой пластины. Часто борозды появляются после травмы и нарушениях деятельности вегетативной нервной системы. Отмечается семейный характер патологии.
Рис. 9. На фото продольная каналообразная дистрофия.
Поперечные борозды встречаются при тяжелых соматических заболеваниях и воздействии ряда факторов внешней среды. Чем глубже канавка, тем сильнее поражена ногтевая матрица. Борозды часто появляются при ряде кожных заболеваний, инфаркте миокарда, после химиотерапии, болезни Рейно и воздействии низких температур.
Рис. 10. На фото поперечные борозды (борозды Бо-Рейли).
Причиной латерального поражения чаще всего являются грибковое поражение и подногтевые фибромы.
Рис. 11. На фото болезни ногтей, при которых отмечается латеральное поражение ногтевых пластин — онихомикоз и подногтевые фибромы.
Трещины всегда возникают на здоровых ногтевых пластинах внезапно. Явление связано с применением значительных усилий при процедуре обработки (маникюре) острыми инструментами.
Рис. 12. На фото трещина ногтя.
Самой частой причиной утолщенных ногтевых пластин является грибок и псориаз. Чуть реже патология выявляется при экземе, бородавках ногтевого ложе и красном плоском лишае.
Рис. 13. На фото болезни ногтей, при которых отмечается их значительное утолщение — онихомикоз и псориаз.
Основной причиной заболевания является наследственный фактор, когда отмечается выраженная продольная кривизна ногтевой пластины. Ее рост приобретает косое направление. Сам ногтевой валик значительно увеличен, а ногтевое ложе узкое.
Способствует заболеванию ношение узкой обуви, неправильная стрижка ногтей, изменение направления роста большого пальца стопы и травмы. Болезнь часто регистрируется у лиц некоторых профессий — балерин, танцовщиков, баскетболистов, боксеров и футболистов.
Утолщение и искривление ногтевых пластин встречается при травмах, ношении неудобной обуви, отморожениях, грибке ногтей, нарушениях кровообращения в нижних конечностях и у людей старческого возраста.
Часто заболевание носит врожденный характер, когда причиной онихогрифоза является нарушение питания тканей ногтевого ложе. Поражается один или все ногти. Они имеют каменистую плотность и продольные борозды желто-коричневого или бурого цвета. Подчас их длина достигает 3 — 3,5 см. Они могут перекручиваться, напоминая бараний рог.
Рис. 15. На фото когтеобразные ногти (онихогрифоз).
При онихолизисе ногтевые пластины отделяются от ногтевого ложе. Грибковое поражение (рубромикоз) и псориаз — основные причины данной патологии.
Тиреотоксикоз, тяжелые интоксикации, травмы и экзема так же иногда становятся причиной отслойки ногтей. Отделение начинается со стороны свободного края, который приобретает белый цвет.
Рис. 16. На фото частичное отделение ногтевых пластин на руках при рубромикозе.
Рис. 17. На фото болезни ногтей — грибок и псориаз.
Полное отделение ногтевой пластины начинается с проксимального края. Процесс развивается очень быстро и в основном регистрируется на больших пальцах кистей рук и стоп. Причина отделения ногтевой пластины сегодня не ясна, но известно, что при отделении значительно нарушается функция матрицы.
Иногда отделению предшествует травма, иногда проведение маникюра, с использованием острых инструментов. Причиной отслоения может стать грибок, псориаз, саркоидоз и экзема. Подобная патология отмечается при врожденном заболевании — эпидермолизе.
Рис. 18. На фото полное отделение ногтевых пластин: слева при псориазе, справа при травме.
Платонихия чаще всего представляет врожденную аномалию. К появлению этой патологии в течение жизни приводят такие заболевания, как цирроз печени и псориаз. Изменения всегда затрагивают все ногтевые пластины.
Рис. 19. На фото платонихия.
Койлонихия часто является симптомом железодефицитной анемии. Форма ногтевых пластин изменяется при травмах, длительном воздействии кислот и щелочей, при Аддисоновой болезни, грибковом поражении, псориазе, болезни Рейно и красной волчанке. Отмечается семейный характер данного вида патологии.
Рис. 20. На фото койлонихия.
Точечные углубления и вмятины в первую очередь говорят о проявлении псориаза и часто появляются задолго до основных симптомов заболевания. Чуть реже подобные изменения фиксируются при экземе. Иногда точечные углубления встречаются у совершенно здоровых людей.
Рис. 21. Поражение ногтей при псориазе — точечные углубления.
Рис. 22. На фото поражение ногтей при псориазе — точечные углубления.
Травмы ногтевых пластин часто заканчиваются значительным косметическим дефектом — деформацией, разрушением и кровоизлиянием. Иногда причиной кровоизлияний у основания ногтя может стать бактериальный эндокардит и ревматоидный артрит.
Рис. 23. На фото травма ногтя.
Красный плоский лишай, пузырчатка, врожденный буллезный эпидермолиз — болезни, при которых отмечается анонихия. Часто заболевание носит семейный характер и является врожденной патологией.
Рис. 25. На фото полное отсутствие ногтевых пластин (анонихия).
Маленькие ногти на руках и ногах и руках — врожденная патология. Привычка грызть ногти, эпилепсия, склеродермия, трофоневроз — основные причины приобретенной микронихии.
Рис. 26. Микронихия.
Рис. 27. На фото микронихия.
Пахионихия врожденная всегда вызывает большой дискомфорт у человека и значительно снижает качество его жизни. Ногти значительно утолщены, тусклые. Имеют серовато-желтый или коричневый цвет. Причины и развитие заболевания не известны. Болезнь чаще регистрируется у мужчин.
Рис. 28. На фото врожденная пахионихия.
Заболевания, при которых меняется цвет ногтей — см. статью
[youtube.player]Читайте также:


