Пневмо 23 от ветрянки
Стоимость — 4900₽
Записаться на прививку
Пневмо 23 — это полисахаридная вакцина против 23 типов пневмококков — Streptococcus pneumoniae. Производство Санофи Пастер С.А., Франция.
Против пневмококковой инфекции используют вакцины двух видов: полисахаридные и конъюгированные. Их основное отличие в том, что они вызывают разные варианты иммунного ответа.
Полисахаридные вакцины — Пневмо 23 — создают быструю, но не долговременную защиту против различных пневмококков. Они не эффективны у детей до 2 лет из-за возрастных особенностей иммунной системы.
Первичная вакцинация против пневмококковой инфекции проводится конъюгированными вакцинами (Превенар 13). Дополнительное однократное введение полисахаридной вакцины Пневмо23 показано детям старше 2 лет и взрослым, входящим в группы риска. Минимальный интервал между прививками в этом случае составляет 8 недель.
К группам риска относят детей старше 2 лет и взрослых:
- с иммунодефицитными состояниями (ВИЧ-инфекцией, онкологическими заболеваниями, получающих иммуносупрессивную терапию);
- с хроническими заболеваниями легких, сердечно-сосудистой системы, печени, почек, сахарным диабетом, серповидно-клеточной анемией, после операции по удалению селезенки;
- с установленным кохлеарным имплантом или планирующих эту операцию;
- имеющих алкогольную или никотиновую зависимость и др.
- Тяжелая аллергическая реакция на предыдущую дозу или на компоненты вакцины.
Не рекомендована вакцинация при острых инфекциях и обострении хронических заболеваний. При ОРВИ и кишечных инфекциях вакцинацию лучше отложить до нормализации температуры тела.
После вакцинации возможны местные реакции (покраснение, боль и отек в месте инъекции), а также кратковременное ухудшение самочувствия (подъем температуры тела, беспокойство). Эти реакции самостоятельно проходят в течение 1–3 дней.
Совместимость с другими вакцинами
Почему наши пациенты выбирают делать прививки в DocDeti?
8 очевидных причин
Все доступные
импортные вакцины
в наличии
Вакцинация
по российскому
и международному
календарю
Отдельная комната
ожидания для пациентов,
пришедших
на вакцинацию
Подарки детям
за смелость
Профессиональные
медсестры, которые
умеют отвлечь
и успокоить малыша
Осмотр педиатра перед
вакцинацией без доплат
Контроль после
вакцинации
Составление графика
догоняющей вакцинации

Екатерина Кайсина

Екатерина Трунова

Мария Ревенок

Татьяна Иванова

Иван Лукьянченко

Ксения Параничева

Ирина Шейкина
(Еловикова)

Александра Жуковская

Павел Гущин

Белла Брагвадзе

Елена Орлова

Екатерина Дюкорева
- M-M-R II
- АДС-М
- АКДС
- АС-анатоксин
- Адасель
- Альгавак М
- БиВак Полио
- Варилрикс
- Гардасил
- Инфанрикс
- Инфанрикс Гекса
- Инфлювак
- Клещ-Э-Вак
- Коревая
- Краснушная
- Менактра
- Паротитная
- Паротитно-коревая
- Пентаксим
- Пневмо 23
- Полимилекс
- Превенар 13
- Регевак
- РотаТек
- Синфлорикс
- Ульрикс Квадри
- Ультрикс
- Хаврикс
- Хиберикс
- Церварикс
- Энджерикс В
- Энцепур
- Эувакс В
Прививки детям. Частые вопросы:
Никакой специальной подготовки перед вакцинацией не требуется. На приеме врач оценит состояние маленького пациента и при отсутствии противопоказаний даст допуск на вакцинацию. Перед прививкой нет необходимости в профилактическом назначении антигистаминных препаратов и обезболивающих. Это не рекомендовано и никак не влияет на ход вакцинации.
Легкая ОРВИ и ОКИ не являются противопоказанием к вакцинации. Она может быть проведена сразу после нормализации температуры, но если в этом нет крайней необходимости, то оптимально дождаться, когда пройдет период заразности, чтобы другие пациенты в очереди не подхватили инфекцию.
После инфекционных заболеваний средней и высокой степени тяжести (ветряная оспа, грипп) неживые вакцины могут вводиться сразу после выздоровления. А вот перед живыми инъекционными вакцинами стоит сделать перерыв, так как вакцинация в более ранний срок может оказаться менее эффективной. Достаточно 1 месяца. Живые оральные вакцины можно делать сразу после выздоровления.
Большинство вакцин являются неживыми, и привитый человек никак не влияет на окружающих. Часть вакцин содержит живые ослабленные патогены, которые привитый может выделять в окружающую среду. Эти ослабленные патогены (вирусы) не опасны для абсолютного большинства, но в некоторых ситуациях следует соблюдать осторожность. Наибольшее количество ограничений существует для живой оральной вакцины от полиомиелита (ОПВ), так как привитый в течение 60 дней выделяет вакцинный вирус в окружающую среду:
1. Тесный контакт вакцинированных с полностью невакцинированными от полиомиелита детьми нежелателен из-за риска возникновения вакцино-ассоциированного полиомиелита у восприимчивых лиц. По этой же причине при вакцинации от полиомиелита первые две дозы делаются неживой вакциной. Игра в песочнице, совместная прогулка и даже поход в гости не являются тесным контактом! Передача вакцинного вируса происходит фекально-оральным путем, так что соблюдение правил гигиены нивелируют риски.
2. Вакцинация с применением ОПВ старших детей, если мама беременна и находится на поздних сроках, не желателен, так как разобщение старшего ребенка и непривитого новорожденного может быть проблематично. В этом случае вакцинацию ОПВ лучше отложить до момента, когда у малыша будет сделано 2 дозы инактивированной вакцины от полиомиелита (ИПВ) и сделать ОПВ обоим детям одновременно, либо, по возможности, заменить на ИПВ.
3. Взрослым и детям в состоянии иммуносупрессии также необходимо избегать тесных контактов с привитыми ОПВ.
Суммарный риск ВАПП для контактных непривитых и для детей, получивших ОПВ в качестве первой дозы — 2-4 случая на 1 000 000. Как правило, речь идет о детях с иммунодефицитными состояниями, которые сами по себе очень редкие.
Привитый оральной вакциной от ротавирусной инфекции также может выделять в окружающую среду вакцинный вирус, но для контактных он не опасен.
При совместном проживании с лицами в состоянии иммуносупрессии следует соблюдать меры гигиены, так как у них вакцинный вирус может вызывать гастроэнтерит.
Привитый от ветряной оспы может выделять вакцинный вирус в случае, если в качестве реакции на вакцину у него появляется сыпь. Для передачи вируса необходим непосредственный контакт с сыпью. Его рекомендуется избегать непривитым и ранее не болевшим людям, находящимся в состоянии иммуносупрессии, а также неимунным беременным женщинам. Для всех остальных контакт с привитым совершенно безопасен!
Привитые живыми вакцинами от кори, краснухи, паротита и туберкулеза не опасны для окружающих с любым иммунным статусом!
Некоторые прививки не входят в национальный календарь профилактических прививок, но это не значит, что они менее нужные. Просто государство не финансирует их закупку для массового применения. Дополнительные прививки, которые можно сделать по желанию и, как правило, за отдельную плату. Против:
— вируса папилломы человека
Кроме того, вы можете внести корректировки в календарь вакцинации своего ребенка, введя до года дополнительную дозу от пневмококковой инфекции, что обеспечит лучшую защиту, чем схема из 2-х доз, предусмотренная национальным календарем. Вакцинация от коклюша для подростков и взрослых, также не предусмотренная законодательством, защитит вашу семью и новорожденного от этой инфекции.
К нормальным вакцинальным реакциям, которые могут возникнуть примерно у 10% детей, относятся: повышение температуры; местные проявления (краснота, припухлость, отечность); изменение настроения, капризность, плаксивость, потеря аппетита.
Если речь идет о неживых вакцинах, то все эти явления, как правило, проявляются в первые сутки и в течение трех дней сходят на нет. После вакцинации живыми инъекционными вакцинами (КПК, ветряная оспа), реакции отсрочены и проявляют себя через 1-2 недели после прививки.
Есть и более редкие реакции на живые вакцины. В указанные выше сроки в зависимости от вакцины может появиться сыпь, увеличение слюнных желез, легкий кашель, першение в горле, небольшой насморк (уменьшенные симптомы болезни, от которой была сделана прививка).
Никакого специального лечения эти состояния не требуют. Облегчить симптомы можно при помощи жаропонижающих / болеутоляющих в возрастной дозировке. В редких случаях подъем температуры может вызвать фебрильные судороги.
Единственным способом сокращения риска осложнений является соблюдение противопоказаний к вакцинации. Для каждой вакцины еще на этапе клинических испытаний накапливается огромное количество данных о ее безопасности. Если выявляется, что у людей с состоянием Х вакцина приводит к неблагоприятному последствию Y, то указания об этом появятся в инструкции по применению и врач при сборе анамнеза должен будет выяснить, нет ли у вас состояния Х прежде, чем сделать вам прививку.
Никакие анализы и профилактический прием антигистаминных, жаропонижающих, витаминов никак не влияют на частоту истинных осложнений, которые невозможно предсказать.
Однако, следует отметить, что не все состояния, перечисленные в противопоказаниях в сочетании с вакцинацией обязательно дадут осложнения. Некоторые противопоказания существуют потому, что при вакцинации на их фоне невозможно различить истинную причину неблагоприятного события.

Вирус ветряной оспы (Varicella herpes zoster) известен с 1940 года, а с 1972 года была клинически доказана идентичность возбудителя ветрянки и опоясывающего лишая.
Ветряная оспа это высококантагиозное вирусное заболевание с острым течением, сопровождающееся симптомами общей интоксикации и везикулярной сыпью.
Болеют чаще дети пяти-девяти лет, посещающие детские коллективы.
Этиология
Varicella herpes zoster - это вирус семейства герпвирусов, очень не устойчив во внешней среде, погибает от высоких и низких температур, ультрафиолетового излучения, максимально активен в осенне-весенние периоды.
Обладает высокой летучестью, способен распространяться с этажа на этаж, по вентиляции.
Патогенез
Попадая в организм воздушно-капельным или контактным путем, проходя инкубационный период от 11 до 23 дней, вирус ветряной оспы проникает в эпителиальные клетки, накапливаясь там, в дальнейшем разносится по лимфатической системе, в ответ на это развивается выраженная иммунная реакция в виде лихорадки, недомогания, головной боли.
Вирус способен проникать в спинальные ганглии, оставаясь в неактивной форме, активизируясь уже в виде опоясывающего лишая спустя много лет.
Симптомы
Продромальный период длится не более суток, но может и вовсе отсутствовать. В дальнейшем появляется симптомы:
- подъем температуры тела до 38-39⁰С, головная боль, недомогание
- в первый же день повышения температуры появляются первые элементы сыпи – сначала в виде красного пятна, в течение нескольких часов превращающаяся в пузырек (везикула) с прозрачным, а затем мутным содержимым. В течение 3-5 дней везикула покрывается корочкой, отпадающей через 1-3 недели с образованием нежного розового рубчика, полностью исчезающего в дальнейшем. Сыпь появляется волнами в течение 5 дней, может поражать все части тела, половые органы, слизистые, глаза, сопровождается выраженным зудом.
- увеличение регионарных лимфоузлов.
Больной перестает быть заразным, когда все везикулы сменятся корками. Пожизненный иммунитет формируется в течение 3 недель, в то же время полностью отпадают все корки, стоит отметить, что около 3% людей заболевают вторично, обычно спустя много лет после первичного.
Осложнения ветряной оспы развиваются в том случае, если имеются сопутствующие хронические заболевания, ослабляющие иммунитет, либо в отсутствие надлежащей гигиены и вторичного инфицирования везикул.
Заражение женщины во время беременности несет потенциальный риск для плода связанный с различными пороками развития, с возможной внутриутробной гибелью.
Диагностика
Диагноз ставится на основании осмотра заболевшего и, обычно, не составляет труда. Иногда требуется лабораторное подтверждение:
- вирусологический метод - определение вируса в содержимом везикулы
- реакция иммунофлюоресценции – определение антител к вирусу
- иммуноферментный анализ – определение в крови иммуноглобулинов класса М и G
- общеклинические анализы крови и мочи
Лечение
В случаях легкого течения инфекции требуется только постельный режим, обильное питье, обработка везикул антисептиком (фукорцин, бриллиантовая зелень) для профилактики вторичного инфицирования. Полоскание горла, обработка конъюнктивы глаз.
В случае выраженной лихорадки, интенсивных высыпаний, у пациентов пожилого возраста и детей до года проводится лечение:
- противовирусные препараты
- иммуномодуляторы
- антибиотики в случае присоединения бактериальной флоры
- пробиотики, витаминные комплексы для ускорения выздоровления
Получение противовирусного лечения достоверно снижает количество случаев латентного течения и дальнейшего развития опоясывающего герпеса.
После исчезновения корок еще около 2-х недель соблюдается ограничение физической нагрузки, не делаются прививки.
Профилактика
В 90-х годах ХХ века учеными Франции была разработана сыворотка Пневмо 23 от пневмонии. В Российский прививочный календарь она введена 5 лет назад. В развитых странах обязательная иммунизация против таких инфекций является нормой.
Эта вакцина создана для профилактики инфекций пневмококка. После ее введения формируется иммунитет к 23 видам бактерий Streptococcus pneumoniae.
Описание препарата
Препарат выпускают в виде раствора для инъекций дозами по 0,5 мл. Каждая из них содержит смесь из 23 распространенных серотипов Streptococcus pneumoniae, вызывающих стрептококковые инфекции.
Бесцветная прозрачная жидкость содержит по 25 мкг каждого.
Вспомогательные вещества: хлорид натрия, фосфат натрия двуосновной, фенол, вода для инъекций.
Вакцину производят по технологии, разработанной международной фармацевтической компанией Санофи Пастер, Франция.
Активность действующего вещества
Заболевание вакцина не вызывает даже теоретически. Сыворотка содержит лишь частицы убитых микроорганизмов (они инактивированы).
В инструкции это очищенные капсульные полисахариды. Они не размножаются в лабораторных условиях или в организме человека.
Профилактика заболеваний
Вакцина Пневмо 23 защищает от многих заболеваний, которые вызывает стрептококковая инфекция. Все они дают тяжелые осложнения и опасны не только для здоровья, но и для жизни человека.
С помощью прививок проводят профилактику следующих заболеваний:
Применение вакцины даже однократно формирует стойкий специфический иммунитет к бактериям рода Streptococcus pneumoniae.
Возраст пациентов
Вакцинацию проводят детям старше 2 лет и взрослым. Также иммунизация показана пожилым людям старше 65 лет с ослабленным иммунитетом (хронические бронхиты, сахарный диабет, сердечная недостаточность).
Перед введением препарата врач-педиатр осматривает ребенка. Важно попасть на прием к семейному доктору, который знает о всех заболеваниях и особенностях развития малыша.
На момент вакцинации маленький пациент должен быть полностью здоров (нормальная температура тела, отсутствие выделений из носа, кашля, сыпи). С момента предыдущего заболевания должно пройти не менее 1 месяца.
После введения сыворотки родители с ребенком не покидают больницу в течение получаса. Если не проявилась аллергическая реакция, после консультации врача можно отправляться домой.
На момент посещения врача пациент должен быть полностью здоров. Если обострились хронические заболевания, стоит уведомить об этом доктора. Слабость, повышенная температура тела, аллергические реакции – противопоказания к проведению прививки.
Препарат взрослым вводят внутримышечно или подкожно. Внутривенное введение запрещено. Доза лекарства при первичной иммунизации равняется 0,5 мл.
После впрыскивания вакцины пациент остается в медицинском учреждении не менее 30 минут. В случае развития острых аллергических реакций проводится комплекс противошоковых действий.
Подготовка к вакцинации
За 14 дней до даты прививки (предполагаемой) сдают анализ крови на выявление скрытых инфекций. Если здоровье не беспокоит, от процедуры можно отказаться.
За несколько дней до вакцинации лучше избегать посещения общественных мест, чтобы не заразиться вирусной инфекцией. Если в окружении есть заболевшие люди, их компании лучше избегать за 3–4 дня до и после вакцинации.
В этот период отказываются от продуктов, вызывающих аллергию. За несколько дней до и после прививки аллергикам рекомендуют пропить антигистаминные препараты.
Прививка может не сочетаться с некоторыми видами медицинских препаратов. Перед введением вакцины врача уведомляют о принимаемом лечении, дают перечень используемых лекарств.
Схема вакцинации
Перед применением средство извлекают из холодильника и оставляют при комнатной температуре в течение нескольких минут. Затем его распечатывают и используют по назначению.
При первом введении назначают дозировку 0,5 мл. Подробная схема вакцинации препаратом Пневмо 23 определяется врачом.
Допустимо применение совместно с вакцинами от гриппа.
Специфический иммунный ответ развивается через 14–21 день после вакцинации.
Производитель
В России применяют вакцину Пневмо 23, разработанную французскими учеными еще в конце прошлого столетия. Это единственный в стране зарегистрированный официально препарат от пневмококковой инфекции. Производит его компания Санофи Пастер – лидер среди мировых фармацевтических корпораций.
Срок действия
После первичной иммунизации развивается стойкая защита от стрептококковой инфекции в течение 3 лет.
Спустя указанное время проводят ревакцинацию, чтобы сформировать резистентность организма к воздействию Streptococcus pneumoniae.
Пациентам со сниженным иммунитетом при возрастающем риске заразиться пневмококковой инфекцией повторное введение вакцины назначают через 2 года.
Если ревакцинация проведена ранее положенного срока, возможно развитие серьезных аллергических реакций.
Место укола
Детям – ставят прививку только внутримышечно, преимущественно в ногу.
Маленьким пациентам от 2 до 7 лет укол делают в бедро, взрослым и детям, старше 7 лет – в дельтовидную мышцу. В процессе введения важно не попасть в венозное русло.
Вакцина довольно болезненная, перед прививкой это важно учитывать.
Болезненные ощущения у ребенка
Введение вакцины у ребенка может быть связано с сильными болевыми ощущениями. Причиной являются буферные компоненты вакцины, дополняющие основное действующее вещество.
Осложнения вызывает незначительное количество алюминия, которое содержится практически в каждой сыворотке.
Неприятные симптомы проходят самостоятельно через несколько дней.
Первые сутки после процедуры место прокола нельзя мочить. Если оно припухло, ребенку дают антигистаминные препараты в дозировке, соответствующей его возрасту, строго по инструкции.
При сильных болевых ощущениях малышу дают препараты на основе парацетамола или ибупрофена в возрастной дозировке.
Появление сильных болей, повышение температуры до +39 °С, наличие нагноений в месте укола – повод обратиться к педиатру.
Пневмо 23 достаточно хорошо переносится пациентами. В редких случаях можно наблюдать такие побочные действия:
Болезненные ощущения и припухлость мышцы возле плеча – это иммунная реакция на введение препарата. Если боли сильные, принимают обезболивающие препараты.
Жаропонижающие лекарства взрослым пить не рекомендуют. Это снижает иммунную реакцию на введенный препарат.
Боль, жар, слабость должны пройти в течение 5 дней. Уплотнение может сохраняться и более длительное время. Если болезненные симптомы не исчезают в течение нескольких дней, нужна консультация врача.
Как переносится
Большинство пациентов после вакцинации Пневмо 23 не испытывают болезненных состояний. Иногда можно наблюдать чувствительность в месте укола или аллергию на компоненты препарата.
Редко наблюдается развитие аденопатии (увеличения лимфатических узлов), болей в суставах, крапивницы. В этих случаях требуется неотложная медицинская помощь.
Пневмо 23 хорошо переносится пациентами. В некоторых случаях после введения вакцины развивается гипертермия (повышение температуры), озноб, головная боль.
На месте укола появляется уплотнение, отек, пациент чувствует боль. Такие симптомы проходят самостоятельно в течение нескольких дней.
Противопоказания
Пневмо 23 не вводят некоторым группам лиц. Это пациенты, склонные к развитию реакции гиперчувствительности.
Также препарат не ставят в следующих случаях:
Пневмококковая инфекция, перенесенная в недавнем времени, не является противопоказанием к введению вакцины.
Места вакцинирования
Прививку проводят в поликлиниках по месту жительства или в частных клиниках. Учреждения должны быть оборудованы специальными прививочными кабинетами.
Важно обратить внимание на наличие противошоковых препаратов.
Аналоги препарата
Превенар – препарат, производимый в Великобритании. Он содержит 13 штаммов пневмококка. Вакцина зарегистрирована в 90 странах мира. Ее вводят детям от полугода до 2 лет.
Синфлорикс – это бельгийский препарат. Он содержит 10 штаммов бактерий. В мире его применяют не более 5 лет.
Заключение
Пневмо 23 – одна из самых старых и проверенных в мире вакцин. Она содержит все основные и опасные штаммы пневмококка. Показания к применению: профилактика Streptococcus pneumoniae у пациентов от 2 лет.
На территории Российской Федерации вакцина от ветрянки появилась сравнительно недавно. Поэтому она до сих пор вызывает массу споров среди населения. Многие считают, что данное заболевание является абсолютно безобидным и большое количество детей перенесли эту болезнь самостоятельно. Именно поэтому у них выработался иммунитет против нее.
Всемирная организация здравоохранения рекомендует вакцинацию против данной инфекции, но родители сами вправе решать, делать ли данную прививку ребенку или себе.
Производители, названия и состав
На данный момент существует два вида вакцины, которые официально зафиксированы:
Эти препараты являются очень эффективными и в их состав входят обессиленные штаммы возбудителей инфекции, которые способны вызвать ветряную оспу. Отличие между препаратами заключается в схеме вакцинации и особенностях инъекций.
Вакцина Варилрикс выпускается в Бельгии. В состав данного препарата входят ослабленные вирусные штаммы, которые способствуют выработке естественного иммунитета от ветрянки. В упаковку входит флакон с возбудителем вирусной болезни и шприц, наполненный специальным растворителем.
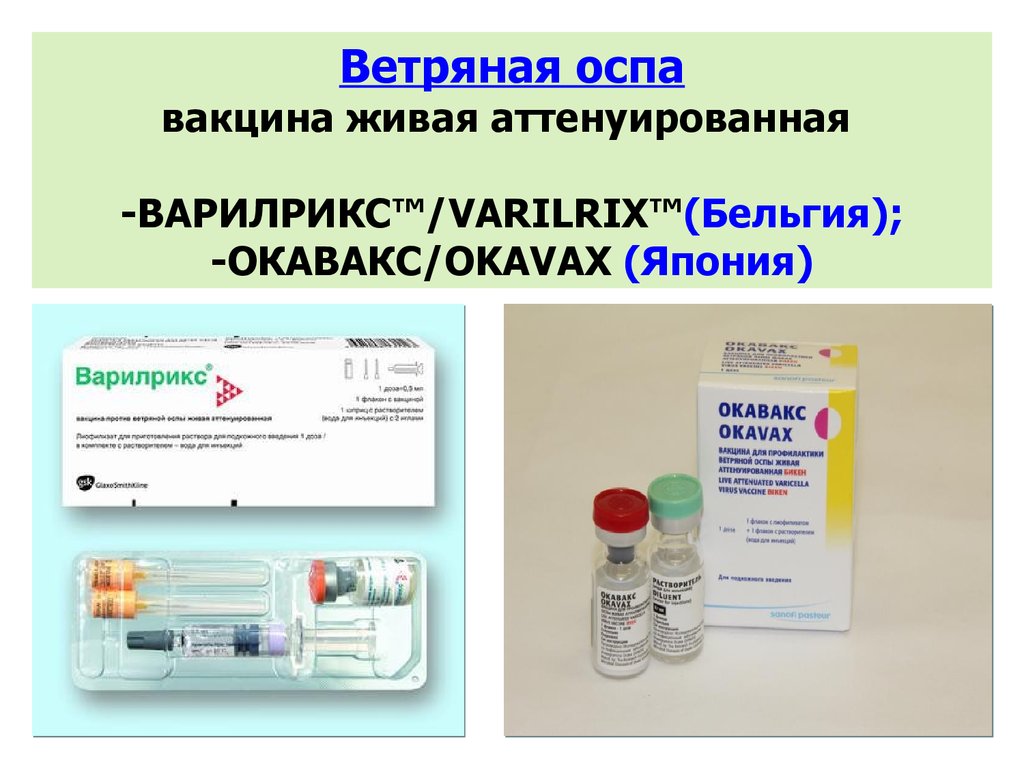
Вакцина вводится подкожно или внутримышечно. Данный препарат также можно использовать и если после контакта с инфицированным человеком не прошло более трех суток. Для того чтобы у организма выработался иммунитет, необходимо дважды ввести вакцину с временным промежутком от 60 до 90 дней.
Прививка очень хорошо переносится и практически не вызывает побочных реакций. Ее нельзя вводить при лейкозе, на фоне обострения хронических недугов, на фоне острой респираторной вирусной инфекции, при кишечных проблемах, а также в период беременности и кормления грудью.
Вакцина Окавакс выпускается на территории Франции и в её состав входят ослабленные живые вирусы герпеса. Упаковка состоит из двух флакончиков: в одном из них находится растворитель, а в другом — высушенной возбудитель.
Препарат необходимо инъецировать сразу же после вскрытия. После инъекции крайне редко возникают побочные реакции. Чаще всего они проявляются локально, то есть появляется отечность и покраснение в области введения прививки. Данную вакцину часто применяют среди детей старше 12 месяцев, а также среди взрослых. Её нельзя использовать во время вынашивание ребенка, при рецидиве хронических заболеваний и при аллергии на компоненты, входящие в состав препарата.
Инструкция
Для того чтобы принять верное решение: необходима ли вакцинация или нет, рекомендуется разобраться в том, что представляет собой болезнь.
Ветрянка представляет собой заболевание инфекционного характера, возбудителем которого является вирус зостер. Болезнь передается воздушно-капельным путём. После инкубационного периода, который длится достаточно длительное время, появляются первые типичные признаки:
- появляется полиморфная сыпь, то есть на кожном покрове встречается различные элементы: от красных пятнышек до пузырьков, которые впоследствии лопаются, на их месте образуется эрозия и корочки;
- повышается температура тела;
- больной становится более раздраженным;
- понижается работоспособность, повышается утомляемость;
- пропадает интерес к еде.
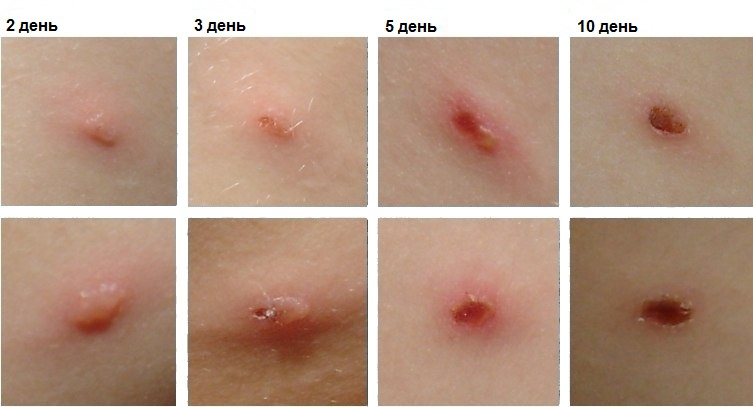
Изменение сыпи ветрянки
У детей, которые еще не достигли 12 лет, осложнения после перенесения ветрянки возникают редко. После выздоровления у человека/детей вырабатывается стойкий иммунитет, поэтому повторное заражение этим вирусом практически исключено.
Повторное заражение может встретиться лишь среди людей с сильным иммунодефицитом. Однако дети, находящиеся в подростковом периоде и взрослые, очень тяжело переносят данное заболевание. После него на протяжении полугода или даже года значительно снижается иммунитет, что ведет к развитию других инфекций и заболеваний.
Заболевание может привести к следующим осложнениям:
- ветряночный энцефалит (данное заболевание может привести к полному отсутствию произвольных движений);
- нарушение чувствительности;
- проблемы со зрением, вплоть до слепоты;
- образования парезов;
- развитие дерматита;
- образование рубцов на кожном покрове;
- опоясывающий лишай: это особый вид вируса герпеса, который может проникнуть нервную ткань и нервные клетки человека и остаётся в нём на протяжении 5-20 лет, а иногда и на протяжении всей жизни. При ослаблении иммунной системы возбудитель ветряной оспы активизируется и провоцирует развитие опоясывающего лишая. Данное заболевание характеризуется сильными болевыми ощущениями и может привести даже к развитию паралича;
- воспаление лёгких;
- заражение крови является достаточно серьезной патологией и при отсутствии необходимого лечения может привести к летальному исходу.
Выделяется также ряд ограничений, при которых не рекомендуется проводить вакцинацию против ветрянки. К основным относятся:
- рецидив хронических болезней;
- заболевания желудочно-кишечного тракта;
- менингит;
- тяжёлые иммунодефицитные заболевания;
- перед операцией и после нее;
- аллергия на компоненты, входящие в состав вакцины;
- острые инфекционные патологические процессы.
Также после введения вакцины могут возникнуть и осложнения, которые в большинстве случаев выражаются в таких реакциях:
- появляется покраснение в области введения инъекции, кожный покров становится более плотным, отекает, прикосновения к нему вызывают боль. Спустя несколько суток после введения вакцины данная симптоматика проходит самостоятельно;
- появление гипертермии;
- повышение температуры тела;
- кожная сыпь, которая напоминает собой полиморфную сыпь ветрянки;
- общее недомогание, чрезмерное утомляемость;
- апатия;
- незначительное минимальное увеличение лимфоузлов.
В особо редких случаях возникают следующие осложнения: понижается подвижность соединений костей скелета, развивается энцефалит, тромбоцитопении и так далее.

Прививка от ветрянки взрослым рекомендуется в том случае, если они находятся в особой группе риска. К особой группе риска относятся такие персоны:
- пациенты, страдающие хроническими заболеваниями, затрагивающими внутренние органы;
- больные, страдающие острой формой лейкемии и другими малигниризованными патологиями;
- больные, которые на протяжении длительного промежутка времени принимают иммунодепрессанты, влияющие негативно на иммунную систему;
- пациенты, проходящие курс радиотерапии.
Также иммунизацию рекомендуется проводить и сотрудникам, работающим в детских дошкольных и школьных учреждениях.
Проведение вакцинации также рекомендуется женщинам, которые планируют стать матерью. Если беременная в период вынашивания малыша была заражена ветрянкой, то это подвергает опасности состояние здоровья как самой женщины, так и малыша. В особо тяжёлых случаях может произойти самопроизвольный аборт, нарушается внутриутробный рост малыша, появляются патологии в развитии эмбриона и так далее.
Прививка от ветрянки детям ставится спустя 12 месяцев после их рождения. В более раннем возрасте вакцинация малоцелесообразна. Если женщина уже перенесла ветрянку, то иммуноглобулины попадут в организм грудничка вместе с молоком.
Иммунизация против ветрянки рекомендуется только в том случае если малыш еще не болел. Данная прививка необходима при зачислении в учреждения для дошкольников и детские лагеря. Рекомендуется делать прививку в младшем возрасте, так как с возрастом заболевание переносится сложнее и наблюдается более высокий риск возникновения нежелательных последствий.
Насколько эффективна инъекция Варилрикс
По данным статистики производителя, вакцина Варилрикс является достаточно результативной и ведёт к выработке стойкого иммунитета. Среди детей младше 12 лет эффективность составляет 98%, а у лиц старше 13 лет антитела вырабатываются почти в 100%.
У пациентов, которые входят в группу повышенной вероятности развития данного заболевания, эффективность не столь велика как у обычных пациентов и составляет 80%, у пациентов, страдающих лейкозом — 90%.
Где сделать прививку
Иммунизацию нужно проводить в государственных или частных медицинских учреждениях. Перед тем как пройти вакцинацию, рекомендуется заранее проконсультироваться с семейным врачом, обсудить все возможные противопоказания, побочные эффекты и подобрать наиболее подходящий вариант вакцины.
При появлении побочных эффектов рекомендуется также обратиться за повторной консультацией к специалисту, при возникновении аллергической реакции необходимо сразу же обратиться за профессиональной медицинской помощью. Такая реакция ведет к анафилактическому шоку, который в свою очередь, может привести к летальному исходу.
Пока прививка не входит в список национального календаря, поэтому её стоимость оплачивает пациент или родители малыша, который решился на вакцинацию. Данная прививка рекомендуется всемирной организации здравоохранения, поэтому она пользуется большой популярностью.
Стоимость зависит от препарата, региона страны, клиники и так далее. Средняя цена вакцины Варилрикс составляет около 3000 рублей, а препарата Окавакс — в среднем около 3500 рублей.
Читайте также:


