Плоскоклеточная папиллома бронха что это
а) Терминология:
1. Синонимы:
• Рецидивирующий респираторный папилломатоз (РРП)
2. Определение:
• Узелки вдыхательных путях (папилломы), обусловленные инфицированием вирусом папилломы человека (ВПЧ):
о Верхние отделы > нижние отделы дыхательных путей
• Инвазивный папилломатоз:
о Диссеминация в легких
б) Лучевые признаки трахеобронхиального папилломатоза:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Утолщение, в том числе узловое стенок дыхательных путей
о Множественные солидные и полостные узелки или объемные образования в легких
• Локализация:
о Чаще всего поражается гортань:
- Различная частота поражения дистальных отделов дыхательных путей
В 5-29% от всех случаев
о Инвазивный папилломатоз
- В коронарной плоскости центральная локализация или локализация в прикорневой зоне
- В аксиальной плоскости локализация в задних отделах
• Размер:
о Инвазивный папилломатоз:
- Различный размер
- Большинство узелков 1 -3 см в диаметре
• Морфологические особенности:
о Инвазивный папилломатоз
о Узелки меньшего размера обычно солидные
о Чем больше размер узелка, тем больше вероятность формирования в нем полости

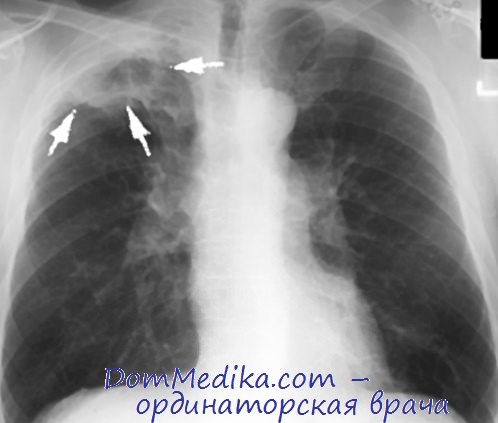
(а) У пациента с трахеобронхиальным папилломатозом при прицельной рентгенографии органов грудной клетки в ПП проекции в правом легком определяются множественные накладывающиеся друг на друга кольцевидные затемнения, соответствующие кистам. В левом легком выявляются аналогичные затемнения (не показаны). Выявляется объемное уменьшение нижней доли правого легкого.
(б) У этого же пациента при нативной КТ визуализируются узелки в области бифуркации трахеи и в правом верхнедолевом бронхе, а также множественные кисты с тонкими неровными стенками в верхней и нижней долях правого легкого.
2. Рентгенография:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
При рентгенографии может не визуализироваться
о Множественные узелки или объемные образования в легких:
- В структуре могут определяться полости
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой оптимальный метод визуализации узелков в дыхательных путях, выявления инвазивного папилломатоза легких и плоскоклеточного рака

(а) При КТ с контрастным усилением в обоих легких определяются множественные полостные узелки. В нижней доле левого легкого выявляется полостное объемное образование с неровным контуром. Наблюдается преимущественное поражение задних отделов нижних долей легких вследствие диссеминации.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в обоих легких визуализируются множественные солидные и полостные узелки и объемные образования. Чем больше размер узелка, тем больше вероятность формирования полости. Образование нижней доли левого легкого может соответствовать плоскоклеточному раку — известному осложнению папилломатоза.
в) Дифференциальная диагностика папилломатоза трахебронхиального дерева:
1. Остеохондропластическая трахеобронхопатия:
• Множественные мелкие узелки в дыхательных путях ± кальцифи каты
• Поражает переднебоковую стенку трахеи и стенки проксимальных бронхов
• Отсутствует поражение задней мембранозной стенки трахеи
• Асимметричный стеноз дыхательных путей
2. Гранулематоз с полиангиитом:
• Множественные полостные узелки или объемные образования в легких
• Стеноз подголосового отдела гортани
• Утолщение стенок дыхательных путей
3. Трахеобронхиальный амилоидоз:
• Кальцифицированные или некальцифицированные узелки в подслизистом слое трахеи, вызывающие сужение ее просвета
• Поражается задняя мембранозная стенка
4. Рецидивирующий полихондрит:
• Диффузное утолщение стенок трахеи и главных бронхов и сужение их просвета; отсутствие кальцификатов
• Поражение передней и боковой стенок трахеи, хрящей трахеи
6. Плоскоклеточный рак:
• Наиболее частая форма рака легких, при которой формируются полости
• Наблюдаются в 15% случаев
• Развитие тесно связано с курением
• Риск повышается при наличии инвазивного папилломатоза
7. Метастазы в легких:
• Множественные узелки или объемные образования в легких
• В метастазах плоскоклеточного рака и сарком могут формироваться полости
• Дыхательные пути поражаются не всегда
8. Септические эмболы:
• Узелки или объемные образования с нечетким контуром
• Количество полостей вариабельно

(а) У пациента с трахеобронхиальным папилломатозом при нативной КТ в нижней доле правого легкого определяется солидное объемное образование с дольчатым контуром, соответствующее плоскоклеточному раку. Плоскоклеточный рак встречается в 2% случаев. Ее наличие следует заподозрить при быстром росте узелка в легких.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируются солидный и полостной узелки. У пациентов с трахеобронхиальным папилломатозом наличие узелков в легких служит признаком инвазивного папилломатоза.
г) Патоморфология папилломатоза трахеи и бронхов:
1. Основные особенности:
• Этиология:
о Инфицирование дыхательных путей ВПЧ:
- Передача ВПЧ от матери ребенку при прохождении через родовые пути:
Факторы риска: первые роды, роды через естественные родовые пути, возраст матери Ж
3. Естественное течение заболевания и прогноз:
• У молодых лиц обычно купируется самостоятельно
• Узелки в легких обычно растут весьма медленно:
о При быстром росте следует подозревать плоскоклеточный рак
• Инвазивный папилломатоз:
о Летальный исход вследствие дыхательной недостаточности
о Уровень смертности достигает 50% о В 2% случаев выявляется плоскоклеточный рак:
- Обычно возникает спустя 15 лет после развития папилломатоза
- Карциномы часто характеризуются мультицентричным ростом
4. Лечение папилломатоза трахеи и бронхов:
• Если купируется самостоятельно, то лечение обычно не требуется
• При развитии обструкции дыхательных путей проводится хирургическое или медикаментозное лечение:
о Лазерная абляция образований дыхательных путей:
- Обычно требуется многократное повторение процедуры
- При поражении нижних отделов дыхательных путей выполнение процедуры сопряжено с техническими трудностями
- Меры предосторожности для медицинских работников, препятствующие передаче вируса:
Распространение аэрозольных вирусных частиц
о Трахеостомия:
- Устранение обструкции дыхательных путей
- Необходимость в проведении процедуры чаще возникает у пациентов молодого возраста
о Антивирусные препараты могут замедлить рост
о Интерферон может замедлить рост:
- Системное введение препарата либо непосредственное введение его внутрь образования
• Отказ от курения:
о Снижает риск развития плоскоклеточного рака о Канцерогенные вещества в табаке способствуют росту папиллом
5. Диагностические пункты:
1. Следует учитывать:
• У пациентов с множественными узелками в дыхательных путях следует подозревать трахеобронхиальный папилломатоз
2. Ключевые моменты при интерпретации изображений:
• Следует изучать легкие на предмет наличия инвазивного папилломатоза и патологических образований, которые могут соответствовать плоскоклеточному раку
е) Список литературы:
1. Jhun BW et al: The clinical, radiological, and bronchoscopic findings and outcomes in patients with benign tracheobronchial tumors. Yonsei Med J. 55(1):84-91, 2014
2. Yu JP et al: Heterogeneous 18F-FDG uptake in recurrent respiratory papillomatosis. Clin Nucl Med. 38(5):387-9, 2013
3. Colt HG et al: Multimodality bronchoscopic imaging of recurrent respiratory papillomatosis. Laryngoscope. 120(3):468-72, 2010
4. Marchiori E et al: Tracheobronchial papillomatosis with diffuse cavitary lung lesions. Pediatr Radiol. 40(7): 1301-2; author reply 1303, 2010
5. Prince JS et al: Nonneoplastic lesions of the tracheobronchial wall: radiologic findings with bronchoscopic correlation. Radiographics. 22 Spec No(S215-30, 2002
6. Guillou L et al: Squamous cell carcinoma of the lung in a nonsmoking, nonirradiated patient with juvenile laryngotracheal papillomatosis. Evidence of human papillomavirus-11 DNA in both carcinoma and papillomas. Am J Surg Pathol. 15(9):891 —8, 1991
7. Kramer SS et al: Pulmonary manifestations of juvenile laryngotracheal papillomatosis. AJR Am J Roentgenol. 144(4):687-94, 1985
Редактор: Искандер Милевски. Дата публикации: 2.2.2019
[youtube.player]Эндобронхиальные опухоли обычно манифестируют такими бронхиальными симптомами, как кашель, кровохарканье, одышка, хрипы и стридор. Пациентам может быть ошибочно поставлен диагноз бронхиальной астмы за много лет до обнаружения и лечения опухоли бронха. Доброкачественные папилломы дыхательных путей включают ювенильный папилломатоз, солитарную плоскоклеточную папиллому, смешанные плоскоклеточные и железистые или исключительно железистые папилломы и папиллярные аденомы. Все эти эпителиальные новообразования следует микроскопически отличать от редких мягкотканых эндобронхиальных новообразований и неопухолевых заболеваний, таких как воспалительные полипы, амилоидные опухоли, инородные тела и эндометриоз.
Это, как правило, плоскоклеточные папилломы, однако также были описаны железистые и смешанные (плоскоклеточно-железистые) папилломы.
В качестве этиологического фактора плоскоклеточных папиллом был выделен вирус папилломы человека. Солитарные плоскоклеточные образования встречают в основном у мужчин (средний возраст 53 года). Примерно в 1/5 части плоскоклеточных папиллом могут наблюдать атипию, описаны случаи малигнизации, хотя и редкие. Это подчеркивает необходимость по возможности полного иссечения образования. Железистые и смешанные папилломы крайне редки, возникают с одинаковой частотой у мужчин и женщин, средний возраст — 65 лет.
Множественные плоскоклеточные папилломы при ювенильном папилломатозе верхних отделов трахеи и гортани в редких случаях могут затрагивать нижние отделы трахеи или крупные бронхи. Как правило, эта форма развивается в молодом возрасте и также ассоциирована с вирусом папилломы человека.
Опухоли бронхиальных желез встречают с одинаковой частотой у мужчин и женщин. Всех их относят к редким опухолям, они могут возникать в любом возрасте.
Гистопатологически эти образования представлены слизисто-клеточными, онкоцитарными и плеоморфными аденомами.
Поскольку для этих опухолей не характерен инфильтрирующий рост, при бронхоскопии прилежащая слизистая оболочка, как правило, интактна.
Случаи эндобронхиального роста гамартомы и липомы хорошо описаны. Их проявления типичны для обструктивных эндобронхиальных опухолей; патогенез такой же, как и при образованиях более распространенных локализаций.
Воспалительные полипы бронхов. Это полипы, состоящие из грануляционной ткани, покрытой респираторным или метаплазированным плоским эпителием, и обусловленные воспалением дыхательных путей или травмой. Воспалительные полипы бронхов были описаны при хроническом бронхите, бронхоэктазах и MB, а также в качестве осложнения биопсии бронха. Полипы, как правило, одиночные, однако встречаются и множественные. Они полностью доброкачественные, не имеют злокачественного потенциала и разрешаются либо спонтанно, либо на фоне лечения антибиотиками.
Эта реактивная сосудистая пролиферация обычно развивается в коже и лимфатических узлах у ВИЧ-инфицированных пациентов. Тем не менее описаны случаи бациллярного ангиоматоза в дыхательных путях, где он приводит к образованию эндобронхиального полипа. Имеются опубликованные данные о вовлечении стенки грудной клетки при внутригрудном распространении.
При микроскопии обнаруживают капилляры, выстланные эндотелиоцитами, заполненные нейтрофилами, клеточным детритом и зачастую скоплениями микроорганизмов. Морфологическая картина отличается от саркомы Капоши отсутствием веретеновидных клеток и наличием воспаления.
При лечении этого заболевания назначают макролиды.
В опубликованных данных описан широкий спектр доброкачественных опухолей легких, хотя все они встречаются относительно редко, а некоторые — чрезвычайно редко. Эти опухоли часто протекают бессимптомно, их обнаруживают на обычной рентгенографии органов грудной клетки. Однако они могут сопровождаться эндобронхиальными симптомами при вовлечении дыхательных путей. Доброкачественные опухоли легких растут, хотя и медленно, и при отсутствии лечения вызовут симптомы, обусловленные сдавлением окружающих тканей.
Для окончательного диагноза почти всегда необходима биопсия, хотя истинная природа образования, в том числе его доброкачественный характер, часто требует полного исследования резецированной опухоли.
Методом выбора, если позволяет состояние пациента, признана хирургическая резекция.
Плоскоклеточные папилломы могут появляться как на кожных покровах, так и на слизистых оболочках больного. Число наростов варьируется от множественных мелких до единичных крупных новообразований. Такие высыпания отличаются разнообразием, а места их появления очень многочисленны.
Что это такое?
Плоскоклеточная папиллома (ПП) представляет собой доброкачественное новообразование, которое в будущем может переродиться в злокачественную опухоль. Эти наросты поражают несколько слоев эпителия, покрывающего место локализации папилломы. Обычно ПП покрывает гениталии, кожу лица, ротовую полость. Иногда новообразования могут затрагивать внутренние органы, например, пищевод.
Как это выглядит?
Плоскоклеточные папилломы всегда немного возвышаются над кожным покровом. Каждый нарост имеет небольшую ножку, на которой располагается широкое основание. Размер таких папиллом обычное не превышает 2-3 см, самые маленькие могут быть всего 1 мм.
При пальпации папилломы не причиняют боли. Наощупь наросты мягкие, по цвету не отличаются от тканей, располагающихся рядом. Однако протекание болезни может быть осложнено наличием гиперкератоза. В этом случае наблюдается ороговение кожи, а сама папиллома становится жесткой, начинает шелушиться. При этом она изменяет цвет на сероватый, бурый или коричневый.
ПП также отличаются по глубине своего расположения. Они могут врастать глубоко, локализуясь под эпителием, а могут располагаться на поверхности кожи.
Причины
Факторами, провоцирующими распространение папиллом, являются:
- пожилой или детский возраст;
- наличие других заболеваний кожных покровов;
- обострение хронических болезней;
- гормональные проблемы;
- период беременности.
Заражение вирусом может произойти несколькими путями:
- незащищенный половой акт с носителем ВПЧ;
- бытовой контакт с вещами зараженного;
- через естественные родовые пути от матери к ребенку.
При этом пути заражения передают разные типы вируса, различающиеся по степени онкогенности.
Симптомы
Главные симптомы развития папиллом:
- возникновение высыпаний;
- ороговение и шелушение кожи в пораженной области;
- отек или припухлость;
- зуд или жжение в месте высыпания;
- покраснение в месте локализации нароста.
При этом симптомы развития папиллом могут отличаться в зависимости от места нахождения.
Места локализации
Плоскоклеточные папилломы отличаются большой распространенностью и могут возникать на многих участках.
Именно кожа лица чаще всего страдает от наличия вирусных новообразований. Обычно они поражают веки, шею или область за ухом. В этих местах нежная кожа, склонная к повышенной травматизации, что может усугубить процесс протекания заболевания.
Если ПП появляется в области века, опасности могут быть подвергнуты глаза. Это влечет за собой потенциальную потерю зрения, поэтому наросты необходимо удалять. В этой области папилломы обычно имеют небольшой размер и отличаются медленным ростом.


Плоскоклеточные папилломы в области пищевода, как правило, единичны. При их наличии у больного отмечается такая симптоматика как:
- отрыжка;
- тошнота;
- интенсивное слюноотделение;
- боли в желудке.
Новообразования в пищеводе считаются редким видом наростов, который практически не встречается.
ПП на слизистых покровах шейки матки сложно диагностировать без осмотра гинеколога. Долгое время заболевание в этой области может протекать бессимптомно. Только спустя несколько лет ВПЧ приводит к развитию дисплазии шейки матки. При этом немногочисленные симптомы в виде зуда, изменения обильности выделений не прямо указывают на эту патологию.

Гинеколог определяет наличие проблемы при визуальном осмотре. В некоторых случаях для диагностики применяется кольпоскопия.

Заметить наличие нароста в области гортани можно по таким признакам как:
- появление охриплости голоса;
- затрудненное дыхание;
- проблемы с проглатыванием пищи.
Обычно такой тип новообразований характерен для детей. Наличие множественных наростов свидетельствует о папилломатозе гортани.
У этой разновидности папиллом присутствует ножка, которая может оторваться от своего места и оказаться в дыхательных путях. Это грозит пациенту опасностью задохнуться. Поэтому такие наросты необходимо удалять, не дожидаясь их разрастания.
Диагностика
Плоскоклеточные папилломы, располагающиеся в видных местах, возможно диагностировать уже при поверхностном визуальном осмотре у дерматолога. Если высыпания появляются на половых органах или в пищеводе, необходимо обращаться к гинекологу или гастроэнтерологу. Для уточнения диагноза проводятся специальные тесты, чувствительные к наличию вируса.
Для диагностики новообразований в труднодоступных местах, например, в желудочно-кишечном тракте, применяют зондовое обследование.
Ряд диагностических мероприятий включает в себя:
Часть из этих тестов направлена на определение онкогенности имеющейся папилломы. Специалисту важно проверить, не переродился ли нарост в злокачественную опухоль. Ее удаление может быть опасно для жизни и здоровья больного.
Чем это опасно?
Плоскоклеточные папилломы, вызванные ВПЧ, могут не проявляться долгое время, скрывая присутствие вируса. Кроме того, некоторые из наростов появляются в незаметных местах и отличаются медленным ростом, из-за чего заметить их самостоятельно становится невозможно.
При длительном пребывании в организме такие опухоли могут повлечь не только негативную симптоматику, но и переродиться в злокачественное новообразование.
Малигнизация плоскоклеточной папилломы
Малигнизация представляет собой процесс озлокачествления нароста. Больше всего этому подвержены больные мужского пола в возрасте 40-50 лет. Малигнизация может растягиваться на разный срок: от 1 года до 16 лет. Чаще всего злокачественное новообразование развивается в срок до 10 лет после появления папилломы.
Плоскоклеточная папиллома с гиперкератозом
Гиперкератоз – заболевание, характеризующееся значительным уплотнением кожных покровов. Верхний слой кожи перестает отшелушиваться, в результате чего происходит утолщение. Такой процесс может затрагивать не только кожу в пораженной области, но и сам нарост. В этом случае папиллома становится твердой на ощупь и начинает активно расти.
Однозначная причина возникновения гиперкератоза до сих пор не найдена. В числе возможных факторов генетическая предрасположенность: в организме больного может содержаться много кератина.
Другая причина, провоцирующая развитие заболевания, постоянное натирание папилломы. Это происходит за счет трения через одежду или белье, неудобную обувь, украшения, неосторожное движение мочалкой или расчёской. Например, гиперкератоз характерен для наростов в области подошв, постоянно соприкасающихся с твердым покрытием и находящимся под давлением веса.
Лечение
Терапия плоскоклеточных папиллом включает в себя как оперативное вмешательство, так и консервативное лечение. Первое необходимо для удаления нароста, представляющего потенциальную опасность для пациента. Деструкция папилломы проводится следующими способами:
- криотерапия;
- лазерное удаление;
- хирургическое иссечение;
- радиохирургия;
- электрокоагуляция.

Удаление папилломы
Консервативная терапия включает в себя прием противовирусных средств и иммуномодуляторов, обеспечивающих борьбу с вирусом изнутри.
[youtube.player]Небольшая плоскоклеточная папиллома кожи – доброкачественное новообразование, которое состоит из плоского эпителия и стромы, питающей бородавки. Нарост имеет небольшие размеры – до 2 см, бежевый или телесный цвет с розоватым оттенком, плотную или мягкую на ощупь структуру. По форме может быть похож на полусферу или округлый шар, прикрепленный к телу прочной ножкой. Возникает в основном у людей пожилого возраста лет, а также от 40 до 50 лет.
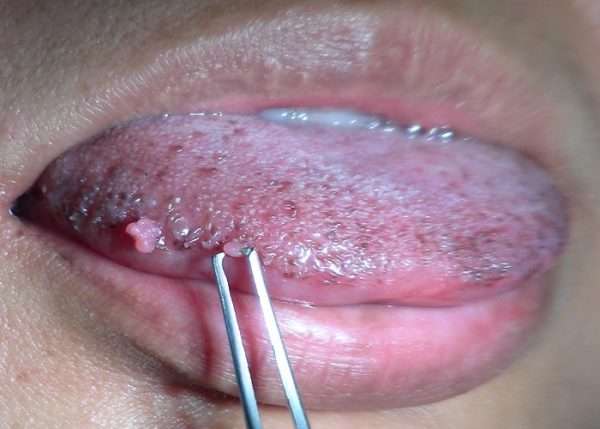
Этиология и патогенез заболевания
Чаще всего плоскоклеточное новообразование появляется в местах, где есть многослойный плоский эпителий: кожа, слизистая рта, гортани, пищевода, влагалища. Медики считают, что такое новообразование может быть вариантом метаплазии – изменением структур эпителия, приводящего к нехарактерным проявлениям. Так, например, появление дефекта на слизистой пищевода может спровоцировать ороговение бородавки.
Этиология и патогенез заболевания до конца не изучены. Существует две версии появления и развития дефекта, но ни одна еще не подтверждена.
По одной версии, плоскоклеточные папилломы появляются на участке, постоянно повергающемся механическим, физическим или термическим воздействиям. Кислоты, щелочи, высокие температуры, трение раздражают эпителий кожи или слизистой. Постоянное раздражение запускает процессы, при которых происходит разрастание обозначенных структур. Как следствие – формирование папилломы.
По другой версии, новообразования появляются в результате заражения ВПЧ. Их рост выявляется у носителей разных штаммов вируса папилломы человека. Заражение может произойти во время полового контакта с больным человеком, через микроскопические повреждения кожного покрова во время рукопожатия, при использовании чужого полотенца или мочалки. Риск передачи инфекции увеличивается в местах повышенной влажности: бассейнах, тренажерных залах, саунах.
Попав в организм, вирус активируется не сразу. Инкубационный период может длиться от шести месяцев до двух лет. Однако и потом развитие инфекции становится необязательным. Крепкий иммунитет способен сдерживать размножение вируса. Активация является возможной только при наличии иммунодефицитных состояний.
Подгруппы риска среди населения
В группе риска люди пожилого и старческого возраста, у которых есть в анамнезе заболевания ЖКТ, верхних дыхательных путей, кожных покровов и гормональные нарушения. Заболевание сегодня диагностируется и у людей после 40 лет. В группу риска попадают те, кто работает на вредных производствах, ведет нездоровый образ жизни, имеет наследственный фактор.
Характерные симптомы
Клинические проявления зависят от локализации новообразования. Появление папилломы на коже выражается покраснением эпидермиса. При пальпации участка ощущается выраженная болезненность. Нарост формируется на этом месте медленно.
Рост плоскоклеточного нароста во рту тоже сопровождается отечностью и болезненностью слизистой. В процессе заболевания появляется неприятный запах, который сохраняется после чистки зубов. Когда папиллома вырастает до максимальных размеров, возможно ее постоянное травмирование. Человек испытывает определенные неудобства во время разговора и при принятии пищи.
Появление новообразования в дыхательных путях вызывает чувство сухости и жжения. Меняется голос, больному трудно говорить и дышать.

Папиллома в пищеводе вызывает постоянную тошноту. Часто прохождение пищи повреждает целостность нароста, поэтому глотание становится болезненным. Его появление в нижней трети пищевода связано с наличием гастроэзофагеального рефлюкса – выброса желудочного сока через гортань. Он постоянно травмирует слизистую пищевода, провоцируя запуск процессов метаплазии. Как следствие, появление патологических разрастаний, способных переродиться в рак. Папилломы в верхней части пищевода чаще всего растут у курильщиков со стажем, у любителей чрезмерно острой пищи, еды, в состав которой входит большое количество вредных добавок.
Нередкими считаются случаи роста плоскоклеточных бородавок на шейке матки и в уретре. Чаще всего они диагностируются у тех, кто часто практикует жесткий секс с применением специальных игрушек. О наличии плоскоклеточных наростов могут свидетельствовать несвойственные выделения, болезненность при опорожнении мочевого пузыря, зуд и жжение во влагалище, длительные месячные и кровотечения.
Все описанные процессы могут спровоцировать малигнизацию. В этом и коварство описываемого дефекта.
Диагностика
Диагностика заболевания начинается с осмотра врача и сбора анамнеза. Дальнейшие назначения на лабораторные и диагностические процедуры производятся в индивидуальном порядке. Обязательно проводится развернутый анализ крови, цитология (исследование соскоба с папилломы), ПЦР. Последний анализ помогает подтвердить или опровергнуть наличие папилломавируса (ВПЧ), идентифицировать клеточного паразита и исключить или подтвердить наличие риска онкологического заболевания.

Больному могут назначить биопсию тканей папилломы и последующее их гистологическое исследование. При обнаружении поражения внутренних органов проводятся консультации с профильными специалистами и расширяется список диагностических процедур.
Помогает ли вакцина против ВПЧ не заболеть
Существует две вакцины против 16 и 18 типа папилломавируса, штаммов, которые вызывают рак шейки матки у женщин и рак простаты у мужчин. Их применение оказывается эффективным в том случае, если препараты были введены до начала половой жизни. Обычно прививки делаются девочкам в возрасте от 9 до 13 лет. Эффективность использования данных вакцин против других штаммов вируса не подтверждена.
Опасность и осложнения плоскоклеточных папиллом кожи

Риски перерождения видов папиллом кожи в злокачественные новообразования минимальны, но они увеличиваются в разы, если наросты начинают расти на слизистой. В случае появления дефектов следует посетить врача-дерматолога. Только он сможет поставить правильный диагноз и сформулировать прогнозы.
Как проводится лечение
Любые плоскоклеточные бородавки обязательно нужно удалять. Если они растут на коже, сделать это можно при помощи лазерной терапии, криодеструкции, электрокоагуляции. Папилломы на слизистой удаляют при помощи медицинских ножниц или металлической петли.
После удаления бородавок обязательно проводится комплекс мероприятий, направленных на предупреждение возможных рецидивов. В них входят:
- противовирусная терапия,
- прием иммуномодуляторов,
- укрепление организма.

Больным рекомендуют чаще бывать на свежем воздухе, правильно питаться, заниматься спортом, вовремя лечить любые инфекционные заболевания.
Удалять бородавки на коже можно средствами народной медицины. Для их прижигания можно использовать:
- сок чистотела – листья и стебли тщательно измельчают, отжимают и кипятят на водяной бане. Экстракт применяют для обработки новообразования. Пораженное место смазывают трижды в день. Результат должен появиться через месяц,
- чеснок – одну дольку чеснока нарезают пластинками и обкладывают ими бородавку. Аппликация фиксируется при помощи лейкопластыря (компресс можно держать не более трех часов). Для эффективности эту процедуру лучше делать дважды в день.
Профилактика
Чтобы свести риски появления плоскоклеточных бородавок к минимуму, необходимо прислушаться к рекомендациям врачей. Они советуют вести активный образ жизни, постоянно укреплять свой иммунитет, отказаться от беспорядочных сексуальных связей. Если на коже появились новообразования, нужно постоянно следить за их количеством, структурой, цветом. Резкое изменение цвета и формы новообразований – повод обратиться к дерматологу. Это поможет избежать развития опасных осложнений.
[youtube.player]Читайте также:


