Папилломы на невусе волосистой части головы
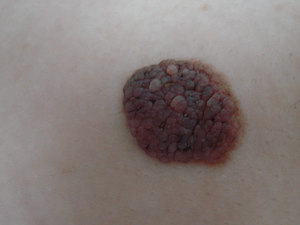
Папилломатозный невус — весьма неприглядное на вид новообразование, выступающее над поверхностью кожного покрова и напоминающее папиллому. Появление такой родинки пугает многих, однако, на самом деле невус не представляет никакой опасности для человека, так как носит доброкачественный характер и очень редко приводит к развитию меланомы.
Невус отличается бугристой структурой и чаще всего появляется на волосистой части головы, однако, может возникнуть и на других участках тела. Подобные новообразования часто диагностируются у новорождённых детей, но не исключено, что они могут появиться и в более поздний период, окончательно сформировавшись к 30 годам.
Папиллома невус: описание
Папилломатозный невус кожи — бугристое новообразование, состоящее из сосочковых разрастаний бородавчатого типа. Этот узелок имеет широкое основание, которым прикрепляется к эпителию. Чаще всего такую родинку можно обнаружить на шее, лице или на голове под волосами.
Подобная форма невуса, как и большинство других видов родинок, относится к группе врождённых образований. При этом пигментное пятно может оставаться незамеченным в течение длительного времени. Однако, при этом его рост продолжается до 20-30 лет.
Необходимо знать, что при локализации папилломатозной родинки под волосами в области головы увеличивается риск её повреждения при мытье или расчёсывании — это в дальнейшем может спровоцировать развитие злокачественной опухоли или воспалительного процесса.
Родинки такого типа обладают следующими отличительными признаками:
- Размер не менее 1 см;
- выпуклая форма, в виде бугорка;
- плотная структура; чёткие границы.
Подобные новообразования появляются как в единственном числе, так и целыми группами. Их цвет может быть как светлым, так и тёмным — это зависит от количества меланина, содержащегося в клетках.
Этот нарост сильно напоминает папиллому, однако, имеет некоторые отличия от неё.
Чтобы отличить папиллому от невуса рекомендуется проконсультироваться у дерматолога. Только квалифицированный специалист может точно определить вид пигментного новообразования. Однако, предварительный диагноз можно поставить и самостоятельно, если обратить внимание на следующие особенности:
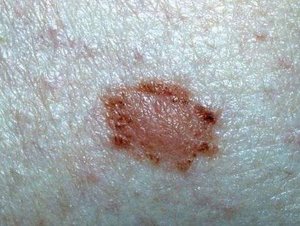
Папилломы мягкие на ощупь и обладают рыхлой консистенцией. Родинки же, наоборот, имеют плотную и твёрдую структуру.- Невусы могут иметь микроскопические размеры (несколько миллиметров) либо занимать большие участки на теле. В то время как папиллома достигает, как правило, 2-15 мм и увеличивается до 5-6 см только в случае механического повреждения.
- Родинка является индивидуальным признаком каждого человека и может передаваться по наследству. При этом папилломы распространяются только инфекционным путём — при половых и бытовых контактах.
- Невусы могут локализоваться на любых участках туловища, в том числе и на слизистых оболочках. Основной зоной поражения папилломами являются участки сильного трения, а также слизистые.
- Родинки могут иметь разнообразные оттенки — светлый, розовый, коричневый, чёрный и даже синеватый. Папилломы же всегда окрашены только в светлые тона — розовый или телесный.
- Невусы обычно появляются при рождении либо в первые годы жизни. Развитие папиллом происходит спустя несколько месяцев после заражения. Эти новообразования могут возникнуть уже через 1-2 месяца (быстрые папилломы), затяжные — через 4 месяца.
- Родинки имеют ровную симметричную форму — овальную или круглую, в то время как очертания папиллом могут быть различны.
Существуют различные критерии, по которым классифицируются папилломатозные невусы на коже. Так, по внешнему виду различаются следующие типы родинок:
- Волосяной тип. Можно заметить несколько волос, растущих из невуса, имеющих тёмный оттенок и внушительную длину.
- Пигментный тип. Родинка возникает на безволосой части тела, имеет тёмный цвет.
- Веррукозный тип. Внешне напоминает бородавчатое новообразование, однако, отличается глубокими складками и более бугристой структурой.
Кроме того, специалисты различают следующие формы папилломатозных новообразований на коже:
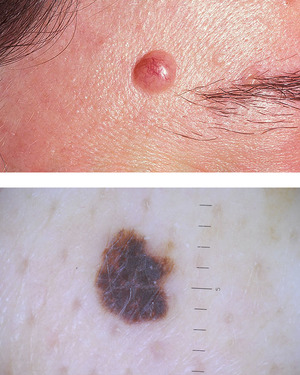
Диссеминированная. Такие родинки представляют собой группу бляшек коричневато-грязного оттенка, локализующихся на разных частях туловища. Подобная разновидность пигментных невусов может представлять некоторую опасность для организма человека. Объясняется это тем, что бугристые родинки, похожие на бородавки, нередко свидетельствуют о серьёзных нарушениях в работе ЦНС (центральной нервной системы) и даже могут быть признаком развивающейся эпилепсии. Иногда такие невусы сами по себе подсыхают и отваливаются без видимых причин.- Органическая. Наиболее часто встречающийся тип родинок. Доброкачественные образования этого вида обладают небольшим основанием и чуть-чуть возвышаются над поверхностью кожи. Обычно можно заметить единичные невусы, имеющие разные оттенки коричневого цвета. Такая родинка состоит из нескольких выростов, покрытых роговым слоем.
Даже если папилломатозное новообразование не доставляет вам никаких хлопот, его всё равно необходимо показать специалисту, который сможет установить является ли этот узелок доброкачественной опухолью или уже находится в стадии перерождения.
На сегодняшний день самым распространённым методом диагностики папилломатозного невуса является дермоскопия, которая не повреждает новообразование, но в то же время позволяет точно определить начало развития злокачественной опухоли. Помимо этого, используются и другие способы обследования, такие как лабораторные анализы, компьютерная диагностика и скиаскопия.
При согласии пациента на удаление невуса применяется биопсия, то есть иссечение поражённых участков с дальнейшим гистологическим исследованием.
О перерождении (малигнизации) новообразования могут свидетельствовать следующие признаки:
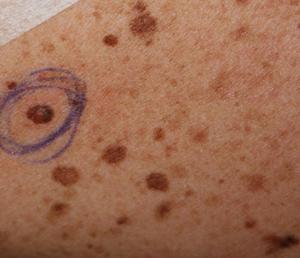
Асимметрия;- увеличение количества родинок;
- кровоточивость;
- возникновение дополнительных точек на поверхности невуса;
- изменения консистенции и размера новообразования.
Процесс перерождения папилломатозной родинки запускается, как правило, после длительного пребывания в солярии или под открытым солнцем, в результате механического воздействия или радиационного облучения. Попытки избавиться от невуса волосистой части головы при помощи нетрадиционной медицины также могут привести к образованию злокачественной опухоли.
Лечение и удаление невусов на коже
Обычно удаление папилломатозных родинок рекомендуется при развитии воспалений, появлении дискомфорта психологического характера или постоянном травмировании. Если в результате проведённой диагностики не удалось полностью исключить развитие меланомы, специалист также рекомендует удалить образование.
Для удаления папилломатозных невусов применяются следующие методы:
- Воздействие радиоволнами;
- электрокоагуляция;
- лазер;
- криодеструктция.
Также может использоваться хирургическое иссечение.
Все вышеперечисленные процедуры проводятся под местным наркозом.
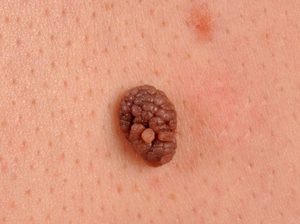
Если папилломатозное новообразование локализуется в области лица или шеи, как правило, используют лазерное удаление. При правильном уходе за раной после хирургического вмешательства можно добиться хорошего косметического эффекта. Но в сомнительных случаях лазерное удаление не применяется, поскольку такой метод исключает возможность получения материала для гистологического исследования.
Криодеструкция показана при локализации невуса на участках, скрытых под одеждой, а также на голове под волосами. Такой метод может применяться только квалифицированными специалистами. Связано это с тем, что при глубоком воздействии жидкого азота на эпителий возможно появление холодового ожога и формирование рубца. В таком случае проведение гистологии также исключается.
Весьма эффективным методом удаления папилломатозных невусов является применение радиоволн. После такой малотравматичной процедуры наблюдается полное восстановление кожного покрова без образования рубцов, что позволяет говорить об отличных косметических результатах. Кроме того, удалённый биоматериал можно без проблем отправить на гистологическое исследование.
Электрокоагуляция папилломатозной родинки проводится довольно редко, так как в результате такой процедуры формируется хорошо заметный рубец. Однако, электрокоагуляция также позволяет провести гистологию.
Невус больших размеров подлежит обязательному удалению. Чтобы избежать формирования большого рубца, после проведения процедуры накладываются косметические швы.
Поскольку эта разновидность доброкачественных образований возникает на шее, лице или волосистой части головы, это доставляет массу неудобств владельцу. Зарождение невуса происходит ещё в утробе матери в результате гормональных сбоев у беременной женщины, воздействия токсинов, радиации или ультрафиолета, поэтому предупредить формирование родинки у плода может только сама будущая мама.
Предотвратить перерождение доброкачественного образования в меланому можно в случае бережного с ним обращения и обеспечения защиты от прямых солнечных лучей. В косметических целях родинку лучше удалять лазерным или радиоволновым методом, так как они не оставляют рубцов.
Формирование родинки может произойти сразу же после рождения. Подобные новообразования не представляют опасности только в том случае, если его свойства не меняются, а сам невус не подвергается механическим повреждениям.
При регулярном травмировании и кровоточивости родинки необходимо обратиться к специалисту, который может принять решение об удалении травмированного невуса.
Во избежание негативных последствий для организма беременным женщинам необходимо избегать следующих факторов:
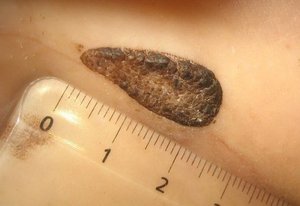
Воздействие токсических веществ;- радиационное излучение;
- поражения мочеполовой системы инфекционного характера;
- значительное изменение уровня содержания гормонов.
При воздействии вышеуказанных факторов на организм женщины возможно развитие воспалительного процесса и перерождение невуса.
Папилломатозный невус представляет собой доброкачественное новообразование, однако, при определённых обстоятельствах перерождается в злокачественное образование. Поэтому при появлении родинки необходимо сразу же обратиться к врачу для получения рекомендаций по уходу за невусом и его лечению.
[youtube.player]Папиллома на голове — доброкачественное новообразование, появляющееся в результате заражения ВПЧ. Оно не только причиняет моральные страдания, но и может стать причиной появления злокачественной опухоли. Известно, что существует более 120 штаммов вируса папилломы, способствующих появлению различных кожных наростов. Папилломатозный невус на голове образуется при проникновении нескольких типов ВПЧ, однако чаще всего в организме пациента обнаруживается тот, что способствует росту вульгарных бородавок.

Существуют и врожденные наросты на волосистой части головы, появление которых обусловлено внутриутробным инфицированием. Папилломы могут образовываться не только при активизации ВПЧ. Их возникновению способствуют возрастные изменения в организме. Подобные образования называются кератозными. Они не способны к злокачественному перерождению, являясь лишь косметическим дефектом.
Из-за чего появляются папилломы на голове?
Папилломатозный невус волосистой части головы чаще всего образуется при ослаблении защитных сил организма, приводящем к активизации ВПЧ. Способствуют появлению кожных наростов и следующие причины:
- заболевания пищеварительной системы;
- инфекции и воспалительные процессы;
- смена гормонального фона в период полового созревания, беременности и менопаузы;
- хирургические вмешательства;
- прием некоторых лекарственных средств;
- стрессы и психоэмоциональные перегрузки;
- курение и употребление алкоголя.

Заражение ВПЧ может происходить половым или контактно-бытовым путем. Возможна передача вируса ребенку от больной матери в период родов. При нормальном состоянии иммунитета вирус присутствует в организме в неактивном состоянии. Под воздействием неблагоприятных факторов он активизируется, в результате чего появляется папиллома на коже головы или любого другого участка тела.
Клиническая картина папилломатоза волосистой части головы
Папиллома представляет собой возвышенность небольших размеров плоской или нитевидной формы. Новообразования могут иметь различные цвета — от телесного до темно-коричневого. Папилломатозный невус на голове часто подвергается травмированию при расчесывании, стрижках и мытье головы. Из-за этого появляется зуд, окружающая кожа краснеет и воспаляется. Нередко наблюдается кровоточивость и отечность нароста, образование язв на его поверхности. Это может способствовать злокачественному перерождению. Для предотвращения развития осложнений рекомендуется удаление папилломы на голове. Кератозные наросты, связанные с возрастными изменениями на кожных покровах, несколько отличаются от обычных папиллом. Они схожи с родинками или пигментными пятнами, покрытыми ороговевшими клетками эпителия. Наросты имеют темно-коричневый или телесный цвет.

Для выявления папилломы достаточно визуального осмотра кожи головы. Однако для определения типа вируса, жизнедеятельность которого привела к образованию нароста, необходимо проведение лабораторных анализов. Наиболее эффективным считается ПЦР-исследование, при котором определяется тип и онкогенность ВПЧ. Данный анализ используется и для уточнения характера инфекции. Это может быть острый воспалительный процесс, возникший в результате первичного заражения или рецидив хронической формы папилломатоза.
Как избавиться от папилломы на голове?
Лечение включает хирургическое вмешательство, прием иммуностимуляторов и противовирусных препаратов. Для нанесения на кожные наросты используются следующие средства: мазь со фторурацилом; трихлоруксусная, ретиноевая или салициловая кислоты; противовирусные кремы или растворы. Гель Панавир на основе растительных экстрактов способствует снижению активности вируса. Он используется не только для лечения папилломатоза, но и для ускорения процессов заживления после удаления наростов. Противовирусная терапия подразумевает прием препаратов системного действия, эффективных по отношению к конкретному типу возбудителя инфекции. Укреплению иммунитета способствует применение иммуностимуляторов и витаминов.
Папиллома на голове в волосах может быть удалена несколькими способами. Химические препараты на основе кислот растворяют ткани новообразования, из-за чего нарост исчезает. Фотодинамическое удаление подразумевает воздействие световых волн определенной мощности, в результате которого вирусные клетки окисляются и погибают. Криодеструкция — удаление волосяной папилломы с помощью низкотемпературной обработки. Замораживание способствует разрушению тканей нароста. Удаление проникающего в глубокие слои кожи новообразования может проводиться в несколько этапов.

Электрокоагуляция — удаление папиллом электрическим током высокой частоты, она позволяет избавиться от нароста за один сеанс. Основным преимуществом такой операции считается возможность проведения гистологического анализа тканей. В основе лазерной деструкции лежит послойное разрушение тканей папилломы. Операция отличается низким риском развития осложнений, коротким восстановительным периодом и хорошим косметическим эффектом. Каких-либо болевых ощущений пациент не испытывает. Радиоволновое удаление проводится с помощью специального аппарата. Метод отличается высокой безопасностью, коротким периодом реабилитации, отсутствием послеоперационных рубцов.
Папилломы волосистой части головы являются доброкачественными новообразованиями, они очень редко приводят к возникновению рака. Постоянное травмирование нароста все же может стать причиной появления злокачественных клеток. Подобное происходит и при попытках самостоятельного удаления папилломы. Поэтому при появлении подозрительных образований на коже необходимо обратиться к врачу, который подберет наиболее эффективный способ избавления от них и расскажет как ухаживать за кожей после операции.
[youtube.player]Папилломатозный невус — это коричневая родинка с бугристой поверхностью. Внешне отдаленно напоминает папиллому. Образование локализуется преимущественно на волосистой части головы. Закладка меланоморфного разрастания происходит во внутриутробном периоде.

Что такое и код по МКБ 10 папилломатозного невуса
У папилломатозного невуса кода МКБ-10 не существует, представляет собой доброкачественное образование кожи.
По цвету разрастания отличаются. Некоторые имеют бурый или коричневый оттенок. Бывают элементы телесного цвета. Внутри может проходить пигментированный волос.
Наросты располагаются одиночно или группами. К характерным особенностям специфических родинок относятся:
- Медленно растут.
- Излюбленная локализация — подмышки, голова, шея, паховая область.
- Формируются во внутриутробном периоде, подростковом возрасте.
- Сначала могут быть незаметными. Постепенно увеличиваются. Образования больших размеров значительно усложняют жизнь пациента. Обладатель отметины легко травмирует ее. Если нарост располагается на волосистой части головы, повреждение происходит расческой, ногтями.
- Бугристая родинка передается по наследству.
- Выросты редко малигнизируются. Основная причина озлокачествления — повреждение.

Почему невус называется внутридермально папилломатозным
Внутридермальный папилломатозный невус представляет собой клеточную структуру, состоящую из островков эпидермиса вытянутой формы. Нарост имеет плотную консистенцию за счет верхнего рогового слоя. На нем находятся меланоциты. Пигментные клетки обеспечивают темный цвет элемента. Бугристую поверхность создают многочисленные сосочки, которые можно различить под увеличительным стеклом.
Нередко вокруг бородавки располагается ободок черного или коричневого цвета. Он не возвышается над уровнем кожи.
По международной классификации различают несколько видов родинок:
- Веррукозный тип внешне напоминает обычную бородавку. Образование бывает светло-коричневого, розового, телесного цвета. Оно имеет бугристую поверхность, дольковую структуру (2-3 родинки, которые тесно прилегают друг к другу). Веррукозный элемент редко кровоточит, не склонен к малигнизации.
- Меланоцитарный невус — выпуклое разрастание с внутридермальным или пограничным ростом. Локализуется в области шеи, лица. Нарост представляет серьезную опасность. Может перерождаться в злокачественную опухоль.
- Волосяной тип специфической родинки отличается от других образований наличием длинного волоса на своей поверхности. Периодическое выдергивание волос приводит к травматизации меланоцитов. Поврежденные клетки перерождаются в злокачественную опухоль.
- Смешанный или сложный тип относится к аномалиям развития кожи, имеет непростое строение. Зародышевые элементы располагаются сразу в двух слоях кожи: внутридермальном, пограничном. Нарост состоит из множества сосочков разных размеров. Образование вырастает до 10 мм. Смешанный невус врачи стараются не тревожить.
Наросты диссеминированной формы — коричневые бляшки, которые локализуются возле нервных стволов, крупных сосудов. Разрастания периодически самостоятельно отпадают, потом снова вырастают. Появление диссеминированных элементов свидетельствует о патологии нервной системы. Больные должны наблюдаться у невролога.
Отдельно стоить отметить классификацию по риску озлокачествления. Выделяют меланомоопасные, меланомонеопасные элементы. В первом случае риск перерождения высокий, во втором — минимальный.
Является ли ВПЧ причиной появления невуса
Внутридермальные папилломатозные невусы по внешнему виду напоминают папилломы. Появление меланоцитарного элемента не связано с папилломавирусом. Два похожих кожных нароста отличаются по этиологии, структуре. Папилломатоз (код D 23 по МКБ -10) — хроническая инфекция, спровоцированная активностью ВПЧ. Патология поражает детей, взрослых. Основной путь передачи вируса — контактно-бытовой, половой, интранатальный.
Меланоцитарный папилломатозный интрадермальный бородавчатый невус образован меланоцитами. Причины появления на человеческом теле до конца не изучены. Существует несколько теорий происхождения:
- Согласно первой теории, образования передаются по семейной линии. Подтверждает факт о сходной локализации у родителей, детей.
- Вторая теория основана на избыточном выделении меланина. Меланоциты скапливаются под кожей в одном месте, начинают интенсивно выделять красящий пигмент. Активная продукция меланина происходит под влиянием ультрафиолетового излучения.
- Согласно третьей теории, закладка интрадермального нароста происходит во внутриутробном периоде. Провоцируют появление бугристых образований пагубные привычки матери, воспалительные заболевания, контакт с вредными веществами.
- Четвертая теория связывает возникновение разрастаний с гормональными нарушениями. Меланоцитостимулирующий гормон гипофиза активирует меланоциты, которые начинают синтезировать меланин.

Схожие и различные черты папилломатозного невуса и папилломы
Схожесть проявляется в следующих моментах:
- Имеют бугристую поверхность, большие размеры, окрашены в коричневый цвет.
- Относятся к доброкачественным элементам.
- Редко малигнизируются.
- Не проявляются выраженными клиническими симптомами.
- Легко травмируются.
Отличия между данным видом невусов и папилломой состоят в следующих моментах:
- Разное строение, причины возникновения.
- Папилломы регрессируют под действием медикаментозных препаратов, народных средств.
- Меланоформные родинки чаще локализуются на волосистой части головы, шее. Излюбленное расположение папиллом — паховая область, спина, ладони, стопы.
Главная задача врача — правильно провести дифференциальную диагностику.
Нужно ли лечить меланоцитарный папилломатозный интрадермальный невус
Меланоцитарные выросты кожи не нуждаются в лечении при условии бессимптомного течения.
Рекомендовано обратиться к врачу дерматологу в следующих ситуациях:
- Образование стремительно увеличилось в размере.
- Появились боль, жжение, зуд.
- Вырост располагается на ножке, часто травмируется.
- Потемнение может быть связано с его злокачественным перерождением. Изменение цвета родинки — прямое показание для консультации врача.
- Наблюдается сильное шелушение, видимое эрозирование.
- Локализация на голове увеличивает риск механического повреждения элемента. Человек нарушает целостность, когда расчесывает или подстригает волосы. Поврежденные меланоциты могут переродиться в атипические клетки. Со временем возникает меланома. Травмированные наросты следует немедленно показывать дерматологам.
- Появление кровотечения, гнойных выделений из родинки требует немедленной консультации врача.
Дерматолог осмотрит папилломатозный элемент, определится с дальнейшей лечебной тактикой. Врач назначит общеклинические анализы крови, необходимые дополнительные исследования. После детальной диагностики, получения результатов обследований ставится вопрос о способе избавления от образований.
Существует несколько методов удаления:
- Хирургическое лечение применяется для борьбы с различными кожными наростами. Хирург вырезает родинки с помощью скальпеля под местной анестезией. Полученный материал отправляют на гистологию. Специалисты делают микропрепарат, который детально осматривают под микроскопом. После операции остается небольшая ранка, которая быстро затягивается. На месте бывшего невуса формируется шрам. На современном этапе развития медицины существуют нетравматичные методы лечения.
- Криодеструкция позволяет удалить кожные разрастания с помощью жидкого азота. Вещество замораживает клеточные элементы. Прекращается кровообращение, обменные процессы внутри родинки. Она высыхает, отпадает. Лечебное мероприятие проводится в амбулаторных условиях. Процедура занимает от 5 до 20 минут. Элемент отпадает через 2-3 дня. Важная особенность метода — не вызывает кровотечений, не оставляет рубцов.
- Лазерное удаление — современный способ избавления от папилломатозных разрастаний. Лазер безболезненно выжигает образование. Остается небольшая впадина, которая быстро затягивается. Лазерная деструкция никогда не осложняется кровотечением, не приводит к формированию келоидных рубцов.
- Радиоволновая хирургия основана на действии радиоволнового ножа.

ВПЧ-вирус, попав в организм человека, дает неприятные внешние проявления – кожные наросты на разных участках тела.
Чем опасна папиллома на голове?
Тем, что отдельные виды новообразований способны перерастать в злокачественную форму. При их повреждении возможно развитие воспалительного процесса, инфицирование окружающих тканей. Чтобы избежать неблагоприятных последствий, нужно своевременно пройти диагностику и начать лечение.
Каким путем можно заразиться ВПЧ?
Папиллома на голове – внешнее проявление внутренней проблемы – ВПЧ-вируса. По данным статистики, его носителями являются 70% жителей земли вне зависимости от возрастной категории и половой принадлежности.
Считается, что наиболее распространенный способ заражения вирусом – половой. Возможна также передача ВПЧ бытовым путем, от матери к ребенку во время внутриутробного развития, родов или грудного вскармливания. 
По данным статистики, внутриутробное заражение ребенка – редкое явление. Оно возможно, если имеют место изменения структуры плаценты, например, ее повреждение. У ребенка, находящегося в утробе матери, не сформированы альвеолы и бронхи, поэтому проникновение в его организм ВПЧ приводит к развитию респираторного папилломатоза. Реже оно становится причиной папиллом головы.
Последствия внутриутробного заражения – врожденные нарушения дыхания, для устранения которых требуется хирургическое вмешательство. Чтобы избежать неблагоприятных последствий, будущей маме при планировании беременности нужно пройти диагностику ВПЧ, а при его выявлении – лечение.
Почему у новорожденных детей бывают папилломы на голове, коже, слизистых? Причина – вертикальное заражение, т.е. проникновение вируса при родах. Как результат, у малыша возникают остроконечные кондиломы во рту, в гортани. В дальнейшем возможны проблемы, связанные с нарушениями дыхания, низким иммунитетом.
Если на половых органах женщины присутствуют папилломы, врачи рекомендуют ей отказаться от естественных родов, означающих большую вероятность заражения, и отдать предпочтение кесарево сечению. Дополнительным фактором риска становится грудное вскармливание. 
Папилломы волосистой части головы – следствие ВПЧ-вируса, проникшего в организм бытовым путем, т.е. через микротрещины, небольшие ранки, царапинки кожи и слизистых. Это происходит в домашних условиях следующими путями:
- Использование одного полотенца, постельного белья, мыла или мочалки.
- Ношение одной одежды, особенно нижнего белья.
- Еда из одной тарелки, одним столовым прибором, некачественное мытье общей посуды.
- Хождение босиком в общественных банях, саунах, бассейнах: влажная теплая среда – благоприятные условия для распространения вируса, вызывающего появление папиллом на голове.
- Рукопожатия, поцелуи при наличии на губах, руках микротрещин.
Дополнительно к перечисленным способам врачи выделяют особый путь – самозаражение. При бритье зоны бикини человек повреждает одну папиллому, чем способствует распространению вируса дальше.
Аналогичная ситуация может произойти при расчесывании головы.
Папилломы на голове в волосах – следствие заражения ВПЧ, наиболее распространенным путем проникновения которого признается половой. Чтобы произошла передача опасного штамма, достаточно одного интимного контакта любого типа: вагинального, анального или орального.
Вероятность заражения значительно возрастает, если у партнера имеются микротрещины на половых органах. Если практикуется анальный секс, возможно образование остроконечных кондилом в области ануса.
К числу факторов, повышающих вероятность заражения, относят:
- раннее начало интимной жизни;
- частая смена половых партнеров;
- наличие у партнера папиллом и бородавок на голове, в других местах.
Чтобы снизить вероятность передачи вируса, можно использовать презерватив, но он не гарантирует 100%-ную защиту. Особенно низкой его эффективность окажется, если у партнера имеются папилломы по всей области паха. 
Папилломавирусы волосистой части, однажды попав в организм, могут долгое время дремать, т.е. не давать внешних признаков. Их бурная жизнедеятельность начинается, если появляется провоцирующий фактор – снижение иммунитета. Толчками к нему могут выступать:
- простудные заболевания;
- обострения хронических недугов;
- постоянное нервное напряжение, стрессовые ситуации;
- преклонный возраст пациента;
- гормональные нарушения;
- бесконтрольный прием оральных контрацептивов;
- дисбактериоз влагалища или кишечника;
- вредные привычки (курение, любовь к спиртному) и т.д.
Когда появляется один или несколько из перечисленных факторов, возникают внешние проявления вируса. Одно из них – папилломы на голове, которые становятся косметическим дефектом, а в отдельных случаях могут перерождаться в злокачественные опухоли. 
Диагностика
Если у пациента обнаружены на голове папилломы, не стоит пытаться удалить их самостоятельно народными методами. Чтобы не нанести организму случайный вред, нужно пройти медицинскую диагностику. Первый и основной ее этап – внешний осмотр нароста врачом-дерматологом, сбор анамнеза.
Если симптомы указывают, что на голове возникла папиллома, пациенту необходим дополнительный анализ – ПЦР-тест. Он показывает, есть ли в организме ВПЧ-вирус, какого типа и в каком количестве. В зависимости от степени опасности обнаруженного штамма и его концентрации врач решает, какое лечение назначить.
Видео
Удаление папилломы волосистой части головы
Симптоматика недуга
Папиллома в волосах на голове бывает двух типов:
Это продолговатые отростки на тонкой ножке, длина которых варьируется от 1-2 мм до пары сантиметров. Это шероховатые новообразования слегка желтого цвета. Они не болят, не зудят и не способны перерастать в злокачественные опухоли. Папилломы такого типа диагностируются преимущественно у лиц старшего возраста.
Это папилломы на голове с широким основанием, чуть выпуклой формой, имеющие диаметр до 4 см. Они отличают от окружающей кожи по окрасу: их цвет буроватый, со временем делается темнее. Такие новообразования способны трансформироваться в злокачественные поэтому требуют обязательной врачебной диагностики. 
Методы лечения
Лечение папиллом включает следующие способы воздействия:
- удаление нароста;
- прием медикаментов;
- витаминотерапию;
- использование народных средств как дополнения к перечисленным мероприятиям.
Категорически запрещается удалять папилломы на голове самостоятельно, например, при помощи нитей или ножниц.
Подобное домашнее лечение приводит к печальным последствиям: воспалению окружающих тканей, распространению инфекции, кровотечению, перерождению новообразования в злокачественную опухоль. 
- Противовирусные средства – используются в форме таблеток, инъекций, вагинальных или ректальных свечей. Их задача – подавить активность ВПЧ. К этой категории препаратов относится Изопринозин (употребляется курсами два раза по две недели с десятидневным перерывом), Панавир (используется курсом из 5-10 приемов).
- Иммуномодуляторы – применяются в виде таблеток или уколов. Наиболее известные средства этой категории – Полиоксидоний, Ликопид.
- Витамины – применяются в качестве дополнения к медикаментозной терапии.
- Аптечные наружные средства – для борьбы с папилломами на голове используются выжигающие мази (Веррукацид, Колломак и т.д.), местные противовирусные препараты (наиболее известное – Эпиген Интим Спрей, который наносится на наросты).
Комбинацию медикаментозных средств подбирает врач по результатам диагностики. Лечение неспецифично для разных типов ВПЧ.
В качестве дополнения к медикаментозному лечению при папилломатозе головы используются народные средства. Многие из них спорные, поэтому их применение возможно исключительно после согласования с врачом-дерматологом. 
Существуют следующие рецепты, как удалить папиллому на голове в домашних условиях:
Из стебля свежесорванного растения выдавливается сок, который наносится на новообразование. Процедура повторяется до тех пор, пока оно не почернеет.
Это аптечный аналог свежевыжатого сока целебного растения. Папиллома распаривается, область вокруг нее смазывается кремом, на нарост точечно наносится средство. Число повторений процедуры – до почернения новообразования.
Исходный продукт натирается на терке, смешивается с водой до образования густой кашицы. Далее накладывается на папиллому, накрывается марлевой повязкой, оставляется на ночь.
Этот продукт известен способностью повышать местный иммунитет, стимулировать обменные процессы. Папиллома смазывается им ежедневно утром и вечером до полного исчезновения.
Этому средству приписывают обеззараживающие свойства. Его небольшое количество наносится на новообразование, не смывается.
После регулярных процедур папиллома должна почернеть и исчезнуть.
Чтобы определиться со способом удаления папиллом на голове в волосах, необходимо получить консультацию специалиста. Возможны следующие способы их резекции:
- использование аптечных выжигающих средств;
- лазерное удаление;
- электрокоагуляция;
- криотерапия;
- классическая резекция скальпелем.
Электрокоагуляция – это воздействие электрическим импульсом. Оно разрушает ткани новообразования, на его месте образуется корочка, которая отпадает по прошествии недели. Срок заживления прооперированного участка – около 14-ти дней. После хирургического вмешательства требуется обработка ранки обеззараживающими средствами, 1-2 дня носится пластырь или повязка.
Криотерапия признается современным и действенным способом борьбы с папилломами. Она предполагает, что происходит резекция жидким азотом. Новообразование белеет, после чего самопроизвольно отпадает. Методика применяется преимущественно при небольших размерах папилломы. Срок заживления – до 14 дней. Процедура противопоказана лицам с индивидуальной непереносимостью холода.
Для больших папиллом на голове и образований, перетекших в злокачественную форму, используется резекция хирургическим скальпелем. Она проводится под местным наркозом и оставляет вероятность образования шрамов. Если необходимы исследования взятого материала, ткани отправляются на гистологию.

Меры профилактики
Папиллома на коже головы – проявление заражения организма ВПЧ-вирусом. Современная медицина не предлагает 100%-ных методов его профилактики, но дает следующие рекомендации:
- ношение резиновых тапочек в общественных банях и саунах;
- отказ от частой смены половых партнеров;
- использование презервативов;
- соблюдение правил гигиены (мытье рук после посещения общественных мест);
- отказ от использования личных вещей человека, на коже которого имеются папилломы и бородавки.
Чтобы не допустить появления внешних признаков вируса папилломы, важно поддерживать иммунитет на высоком уровне.
Этому способствует своевременное лечение простудных заболеваний, курсы витаминов в осенне-весенние периоды, обеспечение сбалансированного рациона, достаточного отдыха и сна, умеренные физические нагрузки.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
[youtube.player]Читайте также:


