Папилломы лечение в чло
Папиллома – является ВПЧ часто проявляется на коже и слизистых. Многие даже не догадываются о том, что это- вирусное заболевание может быть достаточно серьезным. Проникновение папиллома вируса в организм человека приводит к тому, что на теле появляются новообразования (папулы) от бледно-розового до темно-корричневого цвета – это доброкачественные опухоли, по внешним признакам очень схожие с бородавками. Дальнейшее их развитие будет зависеть от того, насколько организм человека готов к сопротивлению. Ведь в одних ситуациях, они начинают стремительно распространяться на коже, обязательно дают о себе знать, а в других – долгое время будут оставаться незаметными.

Папилломы и беременность
Если на теле беременной девушки обнаружили папилломы или же период ее инфицирования пришелся как раз на этот период, то большой риск того, что плод может быть ими тоже инфицирован внутриутробным способом. Во время самой беременности папилломы не обязательно передается малышу, они могут вообще его не инфицировать или же передаться во время родов. Так же, новоиспеченным мамам, не следует забывать о том, что заразить своего малыша ВПЧ,они могут через кровь, одежду и грудное молоко. При этом удаление папиллом в данном случае индивидуальное.
Опасность внутрипротоковых папиллом. Папиллома на соске можно ли ее удалять?
Внутрипротоковая папиллома начинает проявляться вблизи соска. Для того, чтобы удалить папиллому, возникшую непосредственно на соске, лучше и эффективнее всего использовать электрокоагуляцию с местной анестезией. Человек должен постоянно следить за состоянием своего здоровья, При обнаружении первых признаков, обязательно обратиться к врачу. Обезопасить пациента на ранних этапах заболевания намного легче. Потому, следует знать, что первыми признаками папилломы соска является появление прозрачных или же кровавых выделений из соска. Следует обратить внимание на то, что в некоторых случаях потоковая папиллома может быть первой весточкой того, что скоро в организме начнет развиваться рак. Именно потому, к этому заболеванию следует относиться очень внимательно. В клинике Горбакова созданы все условия для быстрого реагирование на данное заболевание. Здесь удаление папиллом, проводится быстро и безболезненно, с консультацией онколога.
Папиллома на мочевом пузыре
Данный вид папилломы, так же как и папиллома протоков, является предраковым состоянием. В связи с этим, как только, специалисты клиники Горбакова обнаружат папиллому мочевого пузыря, она немедленно будет удалена, с использованием всех инновационных технологий и современных препаратов. Чаще всего с этой целью мы используем трансуретральную электрорезекцию.
На сегодняшний день на аптечных полках можно найти большое количество медикаментозных препаратов способствующим бороться с ВПЧ. Одним из таких препаратов, который действительно эффективен при лечении данного заболевания, является Изопринозин. Но насколько бы препарат не был прекрасен, все равно, чаще всего без хирургического вмешательства обойтись практически невозможно. Когда специалисты нашей клиники приписывают своим пациентам Изопринозин, они всегда наблюдают за состоянием их здоровья, замечают малейшие изменения. Потому применять его рекомендуется только под пристальным вниманием врача. Но следует обратить внимание на то, что основная задача Изоприноза – это повышение работы иммунной системы, ее сопротивляемости к вирусным инфекциям, но никак не борьба с самими папилломами. Потому удаление папиллом проводится с помощью лазера, радиоволн, или других эффективных методов.
Следует обратить внимание на то, что Вирус папилломы человека имеет свойства распространятся по всему организму и вызвать различные заболевания не только кожи, но и слизистых оболочек. На сегодняшний день существует чуть больше 100 вирусов данного типа. При этом, то, какие заболевания повлечет за собой вирус папилломы, зависит от того, какой ее тип сейчас находится организме человека. К примеру: 1 пит вирусной папилломы – привод к развитию подошвенных бородавок, 2 и 4 – обычные, знакомые многим бородавки, 3 и 10 – влечет к возникновению плоских бородавок, что же, касается 11 и 6, то они способствуют развитию остроконечной кондиломы. Но при этом удаление папиллом дело сложное, но так необходимое для многих.
Остроконечная кондилома – новообразования, имеющие телесные цвет. Чаще всего они образуются на половых органах и вокруг заднего прохода. Но иногда могут распространяться и в ротовой полости.



Многим не известно, как же можно заразиться вирусом папилломы человека, а все в этом вопросе достаточно просто и открыто. Заражение происходит во время контакта с зараженной кожей или слизистой. Иногда же передача вируса может происходить и бытовым путем. Все дело в том, что с момента инфицирования может пройти длительный период времени. Так как вирус может долгое время пребывать в спящем состоянии и совершенно не давать о себе знать. Тем более что вирус располагается в самой коже. Когда он в таком состоянии, то обнаружить его в лаборатории, как и заразить других людей, практически невозможно.
Всего существует две группы вирусов папилломы человека, которые поражают как кожу, так и слизистые.
Но все дело в том, что вирус папилломы переходит в остроконечную кондилому только в 2% случаев. Только у тех людей, у которых иммунная система очень ослаблена. Потому часто могут возникать рецидивы заболевания и другие проблемы связанные с этим.
Чаще всего остроконечные кондиломы локализируются в местах, которые могут получать травмы во время полового контакта. Следует заметить, что период проявления заболевания настолько неоднозначен, что иногда он начинает проявлять себя уже через несколько недель после заражения, а иногда выжидает по несколько лет.
После того, как вирус папилломы начал проявляться, на половых органах происходит образование небольших бородавок, имеющих либо розовый, либо телесный цвет. Если иммунитет слабый, то они начинают увеличиваться в размерах, образуя капсулы.
Что же касается мужчин, то у них образование папиллом происходит на головке полового члена.
У женщин – они инфицируют влагалище, половые губы, клитор, шейку матки и даже девственную плеву. В этом случае удаление кондилом становится несколько неудобным и вызывает некий дискомфорт.
Кроме того, не следует забывать о том, что папиллома может проявляться вокруг заднего прохода. Следует подметить, что возникновение данного заболевания именно в этом месте, чаще всего не имеет никакого отношения к половому контакту через анальное отверстие. Просто остроконечная кондилома приводит к поражению больших участков кожи, потому если началось поражение внешних половых органов, то большая вероятность того, что скоро и анальное кожа вокруг анального отверстия будет инфицирована.
Диагностика
Для того, чтобы распознать вирус кондиломы или же папилломы, необходимо, прежде всего, обратиться к высококвалифицированному врачу. Лечение заболеваний на теле может проводить дерматолог или косметолог, на мужских половых органах – уролог, на женских – гинеколог, возле анального отверстия – проктолог.
Для того чтобы точно установить диагноз, врач проводит полный осмотр пациента уже на первом приёме. Это необходимо для того, чтобы остроконечную кондилому отличить от других, подобных ей по внешним признакам, заболеваний.
Специалисты нашей клиники, всех пациентов с остроконечной кондиломой обследуют на наличие ВИЧ-заболеваний и сифилиса. При необходимости производится обследование и на наличие других заболеваний передающихся во время полового контакта. В данном случае удаление кондилом производится наиболее удобным и доступным для этого методом.
Лечение
На сегодняшний день специалистам все еще не удалось найти препарат, который был бы способен полностью избавить человека от папиллом. Потому медикаменты и терапия, направленная на лечение остроконечных кондилом способствуют скорее снятию симптомов, чем полному излечению. То есть, они не способны полностью избавить организм человека от вирусов, или же предотвратить дальнейшее их появление, так же, нет никакой гарантии того, что в дальнейшем никто не будет инфицирован. Ведь основная задача снять симптомы, предотвратить появление более серьезных раковых заболеваний и сделать жизнь человека нормальной. Ни одно лечение не гарантирует полного выздоровления, потому велика вероятность того, что в дальнейшем могут возникать рецидивы.
Преимущества лечения у нас:
Мы подберем для вас наиболее эффективные методы лечения. Наши специалисты готовы справиться с любыми заболеваниями.
Мы предлагаем нашим пациентам только инновационное оборудование, что позволяет удалить кондилому уже при первом посещении клиники.
Папиллома — доброкачественная опухоль, развивающаяся из многослойного эпителия, встречается во всех возрастных периодах, но чаще всего в 7—12 лет. Преобладает у девочек. Локализуется на языке, слизистой оболочке щек, альвеолярного отростка, реже на нижней и верхней губе, иногда в области угла рта, твердого и мягкого неба.
Имеет белесоватый вид, напоминает бородавку или цветную капусту, обычно величиной с чечевичное зерно и меньше. Папиллома может иметь широкое основание или ножку. У детей она чаще располагается на широком основании. На поверхности папилломы можно заметить тонкие ворсинки, иногда ветвящиеся. Сравнительно легко травмируется и воспаляется. У детей младшего возраста преобладают папилломы мягкие, состоящие из соединительнотканных сосочков, покрытых многослойным плоским эпителием. Папилломы с сильно ороговевшим эпителиальным покровом, шероховатой поверхностью, плотные, напоминющие бородавки, иногда наблюдаются у старших детей и подростков.
Лечение. Иссечение папилломы вместе с подслизистым слоем.
Острый эпидемический паротит: этиология, патогенез, лечение, осложнения.
ОСТРЫЙ ЭПИДЕМИЧЕСКИЙ ПАРОТИТ (свинка) - острое инфекционное заболевание, вызываемое вирусом, встречается преимущественно у детей от 3-5 до 16 лет. Однако может быть и в более раннем возрасте, и у взрослых. Регистрируется в холодное время года. Носителями инфекции служат больные, переболевшие паротитом, на протяжении 14 дней после клинического выздоровления.
Клиника: в продромальном периоде часто отмечается стоматит, который длится до 3 недель, затем резко поднимается температура до 38-39, хотя нередко она остается на уровне субфебрильной, лихорадка держится в течение 6-7 дней. Появляется разлитая припухлость в околоушно-жевательной, позадичелюстной и подчелюстной областях, припухлость желез в первые 3-5 дней нарастает, следующие 4-7 дней она достигает максимальных размеров, затем в течение 4-7 дней уменьшается. В целом она может удерживаться от 2 до 4 недель. Пальпаторно определяются три болевые точки: впереди козелка уха, у верхушки сосцевидного отростка, над вырезкой н/челюсти. Боль усиливается при жевании, а иногда при виде острой пищи. Отмечается отечность и гиперемия слизистой оболочки зева и вокруг отверстия выводного протока. Скудное отделяемое из протока.
Чаще в процесс вовлекается последовательно (реже одновременно) околоушные слюнные железы, могут поражаться подчелюстные слюнные железы. Отмечается изолированное поражение подчелюстных слюнных желез.
Кроме околоушных желез нередко патологический процесс захватывает ЖКТ, поджелудочную железу, органы зрения и слуха, яички (острый орхит), ССС и нервную систему.
^ Лабораторное исследование: в крови в первый период определяется лейкопения, затем умеренный лейкоцитоз.
Дифференциальную диагностику проводят с ложным паротитом Р..Л. Герценберга, неэпидемическим паренхиматозным паротитом, болезнью Микулича.
Лечение: проводят врачи - инфекционист, хирург-стоматолог и педиатр. Лечение симптоматическое: постельный режим, диета (неслюногонная), гипосенсибилизирующая терапия, местно - сухое тепло, мазевые повязки, согревающие компрессы с 30% раствором димексида, антибиотики и сульфаниламиды - для профилактики осложений. При нагноении - разрез.
^ Исходы и осложнения: паротит осложняется перечисленными выше заболеваниями: при нагноении - расплавление железы, некроз щеки, свищи, рубцовая контрактура н/челюсти. После перенесенного заболевания остается стойкий иммунитет. Однако есть возможность рецидива.
Профилактика эпидемического паротита заключается в изоляции больных на время болезни и на 14 дней после исчезновения у них клинических проявлений.
Одонтомы: этиология, патогенез, классификация, диагностика, лечение.
Одонтомы — это порок развития зубных тканей, их деление на сложную и составную является чисто условным. В сложной одонтоме обызвествленные зубные ткани расположены хаотично и представляют плотный единый конгломерат. Составная одонтома содержит отдельные зубоподобные структуры, в которых правильно представлены, как в нормальном зубе, все его ткани. Одонтома встречается сравнительно редко, наблюдается у лиц молодого возраста и проявляется в период прорезывания зубов. Обнаруживается нередко случайно или при возникновении воспаления. Рост одонтомы самоограничен, связан с окончанием формирования и прорезывания зубов.
Клинически одонтома обычно ничем себя не проявляет, лишь при большом размере истончает кость и вызывает деформацию челюсти. В случае дальнейшего роста перфорируются надкостница и слизистая оболочка над ней, одонтома как бы "прорезается". Нередко такая картина развивается под съемным зубным протезом. При зондировании через дефект слизистой оболочки инструмент упирается в плотную зубоподобную ткань. Часто присоединяется воспаление и заболевание неправильно диагностируют как хронический остеомиелит с наличием секвестра. В месте локализации одонтомы обычно отмечается задержка прорезывания зуба.
Рентгенограмма одонтомы характерна. Определяется четко ограниченная гомогенная тень, по плотности напоминающая тень коронки зуба с неровными краями и полоской просветления вокруг нее (капсула). При составной одонтоме тень неоднородна вследствие наличия участков разрежения, соответствующих фиброзным прослойкам между отдельными зубоподобными включениями. Диагностика одонтомы, как правило, не представляет затруднений.
Лечение одонтомы заключается в хирургическом удалении ее с капсулой. В случае обнаружения одонтомы показано ее удаление, так как, увеличиваясь в размере, она ведет к атрофии окружающей костной ткани, нарушению формирования и прорезывания зубов.
Дата добавления: 2019-02-12 ; просмотров: 97 ;
Доброкачественные опухоли мягких тканей челюстно-лицевой области: классификация (морфологическая), клиническая картина, диагностика, осложнения, лечение.
8. Атерома. Клиника
1. Папиллома — сосочковая опухоль
состоит из соединительнотканной основы и разрастающегося эпителиального покровнбго эпителия. Обычно эти образования одиночны, но встречаются и множественные. Чаще папилломы имеют тонкую ножку, реже —широкое основание. Размеры папиллом различны — от 1-2 мм до 2 см в диаметре. Цвет папиллом различный, обычно он не отличается от цвета окружающей слизистой оболочки, но при ороговении эпителия приобретает белесоватый оттенок, иногда буровато-белый или жемчужно-белый. Папилломы обычно безболезненны, часто обнаруживаются случайно; при локализации на кончике языка они могут причинять неудобство больному. При этом они часто повреждаются и кровоточат. В местах наибольшей травматизации цвет сосочков делается более красным, на поверхности иногда наблюдаются изъязвления.
Клинически папилломы иногда похожи на остроконечные кондиломы вирусной этиологии, но редко дают такие обширные разрастания. По консистенции различают мягкие и плотные папилломы. 2. Фиброма
Состоит из зрелой волокнистой соединительной ткани. Растут фибромы медленно, развиваются бессимптомно. Достигнув больших размеров, они могут обуславливать некоторые косметические или функциональные изменения. Фибромы ретромолярной области могут вызывать затрудненное открывание рта, фибромы на корне языка могут приводить к дисфагии. Фибромы, развивающиеся в подслизистом слое, обычно имеют небольшие размерь!, округлую форму, выступает над поверхностью, легко смещается по отношению к окружающим тканям. При травме опухоли имеется изъязвление покровного эпителия с последующим увеличением новообразования за счет воспаления.
Глубоко расположенные в толще тканевых образований фибромы кон-турируются хуже, однако границы их определяются четко, поверхность достаточно ровная или слегка бугристая.
Обычно различают фибромы мягко-эластические и более плотные, иногда хрящевой консистенции. 3.. Ринофима
Основную массу опухоли составляют разросшаяся соединительная ткань и гипертрофированные сальные железы. Коха над опухолью синюшной окраски, отверстия выводных протоков сальных желез расширены. Располагается опухоль на носу, чаще в области кончика, в виде бугристого образования, имеющего широкое основание.
Опухоль состоит из обычной зрелой жировой ткани и прослоек волокнистой соединительной ткани. При значительном разрастании соединительной ткани говорят о фибролипоме. На лице липома встречается в области лба или в толще щеки, причем лежит то ближе к коже, то ближе к слизистой оболочке, по переднему краю жевательной мышцы. Растет медленно, протекает безболезненно. При пальпации определяется дольчатость опухоли. Консистенция липомы мягко-эластическая, в подавляющем большинстве случаев границы опухоли контурируются четко, при поверхностном расположении она легко смещается,
Опухоль состоит из разрастания нервных волокон с большей или меньшей примесью фиброзной ткани, что делает опухоль то более плотной, то мягкой. Они обнаруживаются в мягких тканях лица. В одних случаях определяются одиночные, плотные опухоли, похожие на фиброму или липому, в других — имеется ряд обособленных опухолей неодинаковых размеров.
Особый вид представляет ветвистая неврома, которая обладает тенденцией к ползучему распространению по подкожной клетчатке и глубже, что приводит к обезображиванию лица. По внешнему виду удаленная ветвистая неврома напоминает вермишель. Невромы связаны с периферическими соматическими нервами. За редким исключением, они обычно чувствительны или даже болезненны при пальпации, чем отличаются от других доброкачественных опухолей. Одним из почти постоянных симптомокомплексов нейрофиброматоза тканей лица являются кофейного цвета пятна на коже, главным образом шеи и спины.
Это наиболее часто встречающаяся сосудистая опухоль. Внешний вид и размеры этого новообразования зависят от вида гемангиомы. По типу строения сосудистого русла принять различать капиллярные, кавернозные, ветвистые и комбинированные гемангиомы С другими видами доброкачественных опухолей говорят о смешанной гемангиоме.
а) простая, или капиллярная (гипертрофическая) гемангиома.
Основу гемангиомы составляют разрастания новообразованных капилляров, наряду с которыми встречаются мелкие артериальные и венозные сосуды. Капиллярные гемангиомы развиваются в виде пятна на коже или слизистых покровах. При венозных капиллярах гемангиома имеет синюшно-багровый цвет, мельчайшие артериальные сосуды образуют ярко-красные пятна. Размеры могут быть от ограниченных до значительных. При надавливании гемангиомы обычно бледнеют. Озлокачествление крайне редко (переходит в гемангиоэндотелиому).
б) кавернозная, или пещеристая, гемангиома.
в) ветвистая , или рацелюзная, гемангиома.
Состоит из сплетения расширенных сосудистых стволов, разбросанных среди тканей пораженного органа. Клинически определяется в виде узла мягкой консистенции, выбухающего над окружающими тканями. Локализуясь в каком-либо органе, дает его увеличение в размерах. Характерной особенностью является пульсация опухоли, соответствующая сокращениям сердца. Малейшая травма способна повлечь за собой кровотечение, угрожающее жизни больного.
Сосудистая опухоль, источником которой является врожденная патология формирования лимфатических сосудов. Выделяют капиллярный, кавернозный и кистозный типы лимфангиомы. Нередки сочетания этих форм, а также лимфангиомы и гемангиомы.
Образуется в результате задержки секрета сальных желез. Располагается на лице и волосистой части головы. Они бывают-единичными и множественными. Опухоль округлой формы, мягко-эластической консистенции. Цвет кожи обычно не изменен, но при нагноении атеромы появляются гиперемия кожи и отечность окружающих тканей.
Диагноз основывается на данных клиники и гистологического исследования.
В ротовой полости возможна травма и изъязвление опухоли. Атерома может нагнаиваться.
Чаще всего — это удаление опухоли в пределах, здоровых тканей. При лечении папиллом возможно применение криодеструкции,
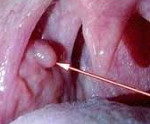
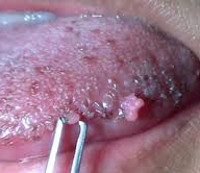
Общие сведения
Папиллома полости рта – наиболее часто диагностируемая истинная доброкачественная опухоль из многослойного плоского эпителия. Основную группу пациентов составляют женщины (в 60% случаев) в возрасте около 40 лет. В 20% случаев папилломы полости рта выявляют у подростков. Среди детей доброкачественное образование встречается в возрастной группе от 7 до 12 лет. У девочек папилломы полости рта диагностируют в 1,9 раз чаще, чем у мальчиков. У взрослых в большинстве случаев выявляют одиночные папилломы, тогда как в детском возрасте превалирует папилломатоз (множественные новообразования). У 50% обследованных пациентов папилломы полости рта локализуются на языке. Вирус папилломы человека (6, 11 типов) становится причиной образования папиллом в 55-70 % случаев.

Причины папиллом полости рта
Доброкачественные опухоли поверхностного эпителия полости рта в большинстве случаев возникают в результате воздействия вируса папилломы человека - HPV-6, 11 типов. Инфицирование происходит при прямом контакте с больным. Развивается новообразование на фоне нейтрализации активности опухолевых супрессорных генов. Запуск патогенетического механизма осуществляется после того, как группы HPV проникают и инфицируют клетки базального слоя эпителия, в результате чего нарушаются регуляторные процессы клеточной пролиферации.
Местными предрасполагающими факторами являются микроповреждения слизистой, глубина которых достигает базального слоя. Для развития инфекционного процесса достаточно внедрения единичных вирусных частиц. Процесс воспроизведения дочерних молекул ДНК на базе родительской происходит исключительно в базальном слое покровного эпителия. В результате инфицирования нарушается механизм дифференцировки клеток. Так как HPV является слабым антигеном, показатели синтеза эндогенного интерферона снижены. Наблюдается дефицит клеточного иммунитета.
Множественные папилломы полости рта возникают в результате хронического повреждения слизистой острыми краями разрушенных зубов, неотполированным базисом съемного протеза. У детей с укороченной уздечкой языка часто диагностируют папилломы полости рта в результате травмирования уздечки нижними резцами.
Микроскопически папиллома полости рта представляет собой опухоль, состоящую из высокодифференцированного многослойного плоского эпителия с признаками ороговения. Сохраняются целостность собственной мембраны, полярность клеток, комплексность. Нарушено соотношение структурных компонентов эпителия и стромы. Местами может наблюдаться очаговая воспалительная инфильтрация.
Классификация папиллом полости рта
В стоматологии различают одиночные папилломы полости рта и множественные новообразования – папилломатоз. По характеру этиологического фактора папилломы полости рта разделяют на 3 группы:
- Травматические (реактивные). Возникают в результате воздействия механических, химических или температурных раздражителей. Отличительной чертой папиллом полости рта реактивного происхождения является остановка их роста после устранения причинного фактора.
- Истинные (неопластические). Развиваются вследствие нарушения механизмов контроля деления, роста, дифференцировки клеток. Чаще диагностируют в дистальных участках щек, в ретромолярной зоне, ближе к крылонижнечелюстной складке.
- Вирусные. Возникают в результате инфицирования вирусом папилломы человека. Заражение HPV происходит после контакта с больным человеком. При нарушении целостности слизистой оболочки открываются ворота для внедрения вирусных частиц.
Симптомы папиллом полости рта
Папилломы полости рта представляют собой разрастание слизистой округлой формы на ножке с мелкозернистой, складчатой или бородавчатой поверхностью. Основание новообразования бывает тонким или широким. Слизистая оболочка вокруг основания папилломы бледно-розового цвета, без видимых патологических изменений. При пальпации доброкачественные новообразования мягкоэластичной консистенции, безболезненные. Слизистая, покрывающая опухоль, может иметь бледно-розовый или белесоватый оттенок, что связано с ороговением эпителия в результате мацерации слюной.
Размеры папилломы варьируют от 0,2 до 2 см. Встречаются как одиночные, так и множественные новообразования. Излюбленной локализацией папиллом полости рта являются язык, твердое и мягкое небо. Реже диагностируют опухоль в участке щеки, в области дна полости рта или в ретромолярной зоне. Множественные папилломы полости рта чаще выявляют на нёбе. После прикусывания зубами папиллома кровоточит, в результате травмирования приобретает темный цвет, что обусловлено кровоизлиянием в нее.
Папилломы полости рта характеризуются медленным экзофитным типом роста. Кожные покровы в цвете не изменены. Открывание рта свободное. Регионарные лимфатические узлы не пальпируются. Общее состояние у пациентов не нарушено. В случае хронической травмы на поверхности папилломы появляются участки изъязвлений, что может сигнализировать о малигнизации новообразования.
Диагностика папиллом полости рта
Диагностика папилломы полости рта базируется на основании жалоб пациента, анамнеза заболевания, данных клинического осмотра. Точное подтверждение диагноза удается получить после проведения гистологического исследования. При физикальном обследовании врач-стоматолог выявляет на слизистой полости рта разрастание в виде узелка округлой формы белесоватого или бледно-розового цвета без признаков воспалительного процесса. При пальпации папилломы полости рта безболезненные, мягкой консистенции. Общее состояние пациентов не нарушено.
При вирусной этиологии папиллом полости рта с помощью метода гибридизации ДНК обнаруживают вирус папилломы человека 6, 11 типов. Проведение ПЦР-диагностики позволяет подтвердить наличие в организме вируса папилломы человека, а также определить его тип и количественный состав. Решающими при постановке конечного диагноза являются результаты гистологического исследования материала, полученного в ходе оперативного вмешательства. При папилломах полости рта в эпителии сохраняется полярность клеток, стратификация, целостность собственной мембраны. Клеточный атипизм выражен слабо. Наряду с пролиферацией шиповатого слоя эпителия присутствуют явления гиперкератоза в сочетании с акантозом. Наблюдается гиперплазия базального слоя. Увеличивается митотическая активность. В соединительной ткани возрастает количество капилляров.
Дифференцировать папилломы полости рта необходимо от фибромы, желез Серра, бородавок, гиперплазии слизистой оболочки в результате соматической патологии. Обследование проводит стоматолог-хирург. При выявлении признаков малигнизации необходимо дополнительное консультирование онколога.
Лечение папиллом полости рта
Лечение папилломы полости рта хирургическое. Оперативным путем иссекают новообразование в пределах здоровых тканей. Методы электрокоагуляции, криохирургии, склерозирующей терапии используются редко, так как после их выполнения невозможно провести гистологическое исследование удаленного материала. При множественных папилломатозных новообразованиях применяют комбинированную технику: производят иссечение скальпелем наибольшего количества сгруппированных папиллом, удаление одиночных новообразований выполняют методом электрокоагуляции.
При папилломе полости рта вирусной этиологии наряду с хирургическим лечением назначают противовирусную и иммуномодулирующую терапии. Выраженными противовирусным и иммуностимулирующим эффектами обладает препарат на основе инозина - синтетического производного пуринов.
В результате высокой митотической активности истинной папилломы полости рта после проведенного хирургического лечения высок риск повторного образования опухоли. Если новообразование возникло вследствие травматизации слизистой, устранение местных раздражающих фактор сводит к нулю вероятность последующих рецидивов.

Удаление папиллом – необходимость, если они становятся косметическим дефектом, растут, травмируются при совершении гигиенических процедур или воспаляются.
Народная медицина предлагает множество рецептов избавления от наростов, но их самостоятельное использование не рекомендовано. Следует отправиться на диагностику к врачу, а затем пройти курс терапии, включающий прием медикаментов и хирургическую резекцию.
Аптечные препараты
Чтобы избавиться от папиллом, недостаточно их хирургического удаления. Необходима медикаментозная терапия, направленная на устранение первопричины появления кожных дефектов – вируса ВПЧ.
Она включает использование:
- противовирусных иммуностимулирующих препаратов;
- витаминов;
- антисептиков, местных прижигающих средств.
Дозировки и длительность лечения определяет врач. Игнорирование медикаментозной терапии – причина того, что удаление кожных наростов приводит к их повторному возникновению. 
Это вещество, способное разрушать кожные новообразования за счет своего химического состава, т.е. лечить папилломы. Это маслянистая жидкость с выраженным запахом фенола, которую используют строго наружно.
Для борьбы с новообразованиями средство наносят на кожу ватной палочкой или аппликатором. В зависимости от сложности случая и размера папиллом число нанесений может составлять от 1 до 4. Далее обработанный участок покрывают полиэтиленом или заклеивают пластырем.
Длительность курса и порядок проведения процедур согласовываются с лечащим врачом. При использовании средства нужно соблюдать аккуратность, чтобы не обжечь окружающие здоровые ткани.
Это прижигающее средство, позволяющее убрать папилломы за счет содержания в составе кислот. Его наносят на сухой предварительно вымытый нарост в количестве 1-2 капли. Сразу после этого новообразование белеет: это признак, что медикамент подействовал.
Для повышения эффекта обработанный участок можно заклеить пластырем. Порядок применения препарата следует предварительно согласовать с дерматологом. 
Это раствор, позволяющий удалить папиллому за счет прижигающего действия, способности блокировать деление клеток. Его наносят на пораженную кожу аппликатором в количестве, назначенном врачом. Важно предотвратить попадание медикамента на здоровые ткани.
Препарат используют в домашних условиях 2-3 раза за день на протяжении 3-х дней. Далее должен проследовать 4-х-дневный перерыв. Максимальная продолжительность лечения – пять месяцев.
Видео
Как лечить вирус папилломы человека
Народные средства
Народные способы удаления папиллом предлагают большой выбор рецептов, среди которых:
- использование самодельных гелей и кремов;
- компрессы на основе масел и сока целебных растений;
- применение отваров и настоев внутрь для укрепления иммунитета;
- перевязывание наростов нитками и т.д.
Многие из этих методик являются спорными, поэтому применять народные средства от папиллом можно только после консультации с врачом.
Практика показывает, что эффективная борьба с папилломами возможна при помощи натурального средства – чистотела. Наиболее простой вариант использования растения – смазывание пораженного участка кожи свежевыжатым соком из стеблей. Процедура повторяется 1-2 раза за день до тех пор, пока новообразование не почернеет и не исчезнет.
Для тех, у кого нет возможности сорвать стебли растения, подойдет аптечное средство – Суперчистотел.
Оно часто используется больными с ВПЧ для удаления косметических дефектов. Инструкция гласит, что новообразование следует распарить, смазать здоровую кожу кремом, а на выступающий участок нанести каплю препарата. Жжение и почернение говорят о том, что лечебный процесс дает результаты.
Третий способ применения чистотела для удаления папиллом – приготовление самодельного крема. Свежие стебли растения прокручиваются в мясорубке, затем из них через марлю отжимается сок и добавляется в глицерин или детский крем в соотношении 1:4. Полученным составом наросты смазываются 1-2 раза за день на протяжении 3-4 недель. Средство обязательно хранится в холодильнике. 
Простой и доступный рецепт, чем вывести папиллому, – использование хозяйственного мыла. Для проведения процедур необходимо выбирать продукт без ароматизаторов и добавок.
Он дает лечебный эффект благодаря мощному антисептическому действию, обусловленному содержанием следующих кислот:
Для борьбы с папилломатозом нужно смазывать мылом пораженный участок ежедневно на протяжении месяца перед сном. В результате такой терапии новообразование должно исчезнуть.
Чтобы повысить эффективность методики, хозяйственное мыло натирают на терке и соединяют с водой до образования кремообразной консистенции. Полученную массу подогревают до температуры 50 градусов и наносят толстым слоем на пораженный участок. Сверху средство накрывают полиэтиленом. Компресс держится 30 минут, затем пленка удаляется, чтобы состав засох. Он остается в таком виде на несколько часов. Срок использования рецепта – одна неделя. Если за этот период нарост не исчезнет, следует использовать альтернативные методы.
Касторовое масло известно мощными противомикробными свойствами, способностью стимулировать обменные процессы. Когда это средство наносится на новообразование, оно повышает сопротивляемость клеток к ВПЧ, что помогает избавиться от нароста.
Удаление папилломы касторкой производится двумя методами:
- на пораженный участок наносят 1-2 капли масла, втирают его в кожу, повторяют процедуру дважды в день до исчезновения папилломы.
- К пораженному участку прикладывают тампон, смоченный маслом, фиксируют повязкой, оставляют на 1-2 часа.
Практика показывает, что в первом случае удаление нароста происходит за 2-3 недели, во втором часто оказывается достаточно 3-4 дней регулярных процедур. Минус быстрой схемы – высокая вероятность возникновения аллергических реакций. До применения средство желательно протестировать на вероятность индивидуальной непереносимости. 
Перманганат калия – признанное антисептическое средство, используемое в устранении кожных проблем, одна из которых – папиллома на теле человека. Чтобы приготовить целебный состав, марганцовку разводят в воде до получения насыщенного фиолетового раствора. Далее его наносят по 2-3 капли на пораженный участок. Благодаря такой терапии новообразование чернеет, съеживается, а затем отпадает.
Чтобы повысить эффективность рецепта, можно использовать следующие советы:
- распаривать нарост перед применением марганцовки;
- готовить каждый раз свежий раствор: он обладает максимальной эффективностью;
- оставлять средство на папилломе на всю ночь.
Марганцовка не используется для удаления наростов на слизистых, противопоказанием для ее применения является индивидуальная непереносимость. Если папилломы убирают хирургическим методом, в восстановительном периоде рекомендуется регулярная обработка ранки слабым раствором перманганата калия.
Народные целители дают универсальный рецепт избавления от кожных наростов, согласно которому их выводят путем перевязывания ниткой.
Процедура проводится по следующему алгоритму:
- новообразование смачивается антисептиком.
- Нитка обрабатывается спиртом.
- Нить туго завязывается максимально близко к здоровым тканям.
- На папиллому накладывается стерильная повязка сверху.
- Проводится ежедневный контроль состояния обработанного участка, чтобы не допустить воспаления.
- Нитка держится 5-7 дней, за которые новообразование должно почернеть и отпасть.
Медики не рекомендуют пользоваться приведенным методом как минимум потому, что появившаяся на теле папиллома – это лишь внешнее проявление негативных внутренних процессов. Попытки перевязывания способны вести к воспалению новообразований, а в отдельных случаях – к их перерождению в злокачественные опухоли. 
Современные способы избавления от папиллом
Ответ на вопрос, как бороться с папилломами на теле, способен дать врач после проведения ПЦР-теста. Это исследование показывает, что причиной возникновения наростов стал вирус ВПЧ.
Для его лечения используется комплексный подход, включающий:
- прием противовирусных средств;
- использование иммуномодуляторов;
- витаминотерапию;
- хирургическое удаление новообразований.
Эффективно ли удаление без медикаментозного воздействия? Нет, потому что устраненные наросты могут появиться вновь, если организм пациента окажется ослаблен болезнью или другими негативными факторами.
Важно понимать, что самостоятельно удалять папилломы бритвой, ножницами, ниткой и другими подручными способами строго запрещено. Это способно приводить к инфицированию, загноению и другим негативным последствиям.
Это бесконтактный метод воздействия на кожные новообразования. Его суть заключается в том, что высокочастотные радиоволны разрушают патологические ткани, благодаря чему папилломы исчезают, не оставляя шрамов или рубцов.
Радиоволновая хирургия не используется для женщин во время беременности, в период менструации, для пациентов с онкологическими заболеваниями, хроническими недугами в фазе ремиссии, сахарным диабетом. 
Процедура удаления включает следующие этапы:
- пациент располагается в кресле.
- Место воздействия обрабатывается антисептиком.
- По желанию пациента ему делается местный наркоз.
- Врач воздействует на новообразование специальным аппаратом, продуцирующим радиоволны.
- На месте воздействия остается небольшая ранка, которую обрабатывают антисептическим средством.
Кровоизлияния не возникает, единственным недостатком метода признается его болезненность. После удаления папилломы перевязки не требуются, воздействие влаги не запрещено, достаточно отказаться от длительных банных процедур и использования мочалки.
Следует избегать прямых солнечных лучей, нельзя наносить на ранку косметику.
Важная особенность радиохирургии – возможность ее использования на тех участках, куда доступ лазера или электроскальпеля затруднен (половые губы, шейка матки).
Лазерное удаление папиллом – это процесс их выпаривания при помощи лазерного луча. Новообразования имеют тонкую ножку, поэтому легко поддаются деструкции. Процедура длится несколько минут, в отдельных случаях требуется несколько сеансов. Анестезия делается по просьбе пациента.
Удаление папиллом на теле при помощи лазера имеет следующие преимущества:
- безопасность;
- минимальный риск возникновения побочных эффектов;
- отсутствие шрамов и рубцов;
- безболезненность;
- низкий риск повторного возникновения папиллом на месте удаленных;
- короткий восстановительный период.
К числу показаний для лазерной деструкции относится рост папилломы, ее расположение на участке кожи, где высока вероятность травмирования, болезненность, косметический дефект. 
Процедура не проводится при наличии следующих противопоказаний:
- беременность;
- недавний загар;
- онкологические заболевания;
- простудные болезни;
- сахарный диабет.
Послеоперационный уход после лазерного лечения предполагает использование первые 2-3 дня мазей, ускоряющих заживление. Пациенту рекомендуется на протяжении 1-2 недель, воздержаться от загара, посещения бани, сауны, избегать переохлаждений.
Это метод удаления папиллом, предполагающий воздействие на пораженный участок кожи волнами электрического тока разной частоты и интенсивности. Его второе название – прижигание кожи, потому что под действием тепловой энергии доброкачественные новообразования нагреваются и отваливаются. Считается, что данный способ борьбы с наростами – бюджетная альтернатива лазерной коагуляции.
К числу преимуществ электрокоагуляции относится следующее:
- возможность избавиться от наростов за один сеанс;
- простота и безопасность процедуры;
- возможность использования удаленного материала для дальнейшего исследования (помогает выявить, что стало причиной наростов: папилломавирусы или иные факторы);
- точность, направленность воздействия электротоком;
- полный визуальный контроль над процедурой;
- относительно невысокая стоимость.
К числу недостатков удаления наростов электротока относится высокая вероятность возникновения рецидивов, болезненность, длительный период заживления ранки (до 10 дней). Возможно появление рубцов или пигментных пятен. 
Процедуру не проводят для лиц с индивидуальной непереносимостью электротока, пониженной свертываемостью крови, пациентов, страдающих острыми недугами или хроническими болезнями в фазе обострения.
Наросты удаляют под местным наркозом. Пациент удобно усаживается в кресле, врач выбирает нужную насадку электрокоагулятора, воздействует на новообразование. Кровеносные сосуды запаиваются, поэтому кровотечения нет. На обработанном месте появляется корочка, которая отпадает через 7-10 дней. Длительность сеанса – от нескольких секунд до 20 минут.
После удаления папилломы электротоком пациенту нельзя мочить обработанное место одну неделю. На кожу наносятся ранозаживляющие и антисептические средства.
Необходимо воздерживаться от загара, походов в баню, бассейн.
Это лечение папиллом при помощи жидкого азота, имеющего сверхнизкую температуру. Его воздействие на патологические ткани приводит к их заморозке, после которой новообразование отпадает.
Полученный эффект от удаления зависит от двух факторов:
- индивидуальной восприимчивости к действию жидкого азота;
- профессионализма косметолога.
Азот для удаления наростов наносится двумя способами:
- при помощи аппликатора;
- специальным приспособлением – криодеструктором.
Выбор методики определяется особенностями случая и техническим оснащением клиники. Средняя продолжительность процедуры – около 2-х минут. Она проводится без анестезии, возможно появление неприятных ощущений: холода, покалывания, легкого жжения. Кровоизлияния не возникает, потому что низкие температуры блокируют кровеносные сосуды.
Криотерапия не используется для лиц с индивидуальной непереносимостью холода, пациентов с онкологическими заболеваниями, воспалительными процессами в организме.
После проведения удаления азотом папиллома твердеет и белеет, затем образуется струп, который отпадает через 2-4 недели. На протяжении семи дней после процедуры пациенту рекомендуется исключить контакт обработанного участка кожи с водой, отказаться от загара, использования косметических средств для маскировки дефекта. 
Профилактика вируса
Чтобы свести к минимуму вероятность заражения ВПЧ, необходимо соблюдать следующие рекомендации специалистов:

Избежать заражения ВПЧ помогут правила здорового образа жизни, в числе которых отказ от вредных привычек, умеренные физические нагрузки, регулярные прогулки на свежем воздухе, обеспечение достаточного количества витаминов и минералов в рационе, соблюдение правил личной гигиены. Если новообразования возникают, важно своевременно обращаться к врачу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Читайте также:


