Папиллома сколько лежать в больнице
Как выглядит папиллома: фото ВПЧ у женщин и мужчин
Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Папиллома человека представляет собой доброкачественную опухоль, которая растет на поверхности кожи и имеет вытянутую форму. Состоит она из соединительнотканного материала и сосудов, покрытых тонким слоем эпителия.
Папилломы бывают врожденными, приобретенными в ходе воспалительного процесса или вирусными (на половых органах).
Кстати, я за натуральные препараты для лечения папиллом, например как капли Papillux.
Папилломы легко передаются от больного человека к здоровому, причем происходит это:
- Бытовым путем через предметы гигиены и домашнего обихода. Вследствие этого появляются папилломы на шее, лице, груди, в подмышечной впадине.
- Половым путем через непосредственный контакт. Папилломы на интимном месте возникают у мужчин рядом с головкой на половом члене, а у женщин на половых губах и во влагалище. Такие папилломы принято называть остроконечными кондиломами. Следует помнить, что в данном случае даже барьерный метод контрацепции не дает уверенности в невозможности заражения.

Кроме того, толчком к пробуждению болезни может послужить сильный стресс, любое инфекционное заболевание, курение, злоупотребление алкогольными напитками. Риск приобретения папилломы возрастает при частой смене партнеров, а презерватив в данном случае не помогает, ведь достаточно контакта с пораженной кожей или слизистой оболочкой.
Риск заражения достаточно высок при посещениях бани, сауны, бассейнов, когда кожа максимально открыта. Во время родов ребенок может заразиться от больной матери.

Папилломы на языке 
Под языком в виде отростков 
На теле большая россыпь папиллом 
Но особенно часто они появляются на шее 
Часто папилломы вылазят на глазах у самых ресниц 
Иногда на глазу их бывает несколько 
Слизистая — излюбленное место папиллом. Поэтому на губе они встречаются чаще всего. 
На половом члене ВПЧ также не редкость 
Так выглядит старая папиллома на теле 
Но если иммунитет ослаблен, папилломы вырастают множеством в одном месте 
Они также могут приобретать причудливые формы и окраски, но они все вызваны вирусом папилломы человека
При заражении вирус закладывается в организме человека и может не проявляться в течение долгого времени, длительность которого будет полностью зависеть от иммунитета. Если он достаточно сильный, то папиллома проявится лишь в случае его ослабления и в дальнейшем без лечения начнет разрастаться.
В любом случае папиллома даст о себе знать следующими проявлениями:
- Чувство жжения, боли при половом контакте, странные неприятные выделения из влагалища.
- Кондиломы в области гениталий имеют в начальной стадии остроконечную форму, при последующем разрастании она приобретает схожесть с цветной капустой и превращается в многослойное образование – сливную кондилому. Размеры их колеблются от нескольких миллиметров до пары сантиметров.
- Бородавчатые образования. В зависимости от иммунитета они могут появляться и самостоятельно пропадать. Имеют такую же форму, как у кондилом, а цвет сливается с оттенком кожи.
Как было описано ранее, у людей с сильным иммунитетом ВПЧ может не проявиться. Поэтому важно поддерживать его, принимая различные витаминные добавки, вести здоровую жизнь, избегать сырости и защищать места порезов (через них вирус проникает лучше всего).
При любом проявлении папилломы незамедлительно следует обратиться к дерматологу, который проведет обследование и в дальнейшем назначит индивидуальное лечение. При запущенном процессе, это чревато последствиям, и доброкачественная опухоль может перейти в злокачественную форму.
[youtube.player]
Как распознать заражение ВПЧ?
Вирус папилломы человека — ВПЧ — насчитывает не менее 100 генотипов. Именно они в своей активной стадии вызывают появление наростов разных форм и размеров. Сосочковые полипы возникают в ротовой полости, на лице и теле, на половых органах, внутри матки и мочевого пузыря.
Опухоли по консистенции бывают плотные или мягкие, чаще всего располагаются на тонких коротких либо длинных ножках. В этом основании находятся кровеносные сосуды, питающие папилломы. Удаление папиллом хирургическим путем проводят, если диаметр образований составляет 0,5–2 см. В иных случаях остается рубец, а это тоже косметический дефект.

Поверхность наростов на слизистых оболочках часто по виду напоминает петушиный гребешок, цветную капусту, скопление мелких зернышек. Окраска кожных папиллом — от белесой до коричневой — зависит от содержания пигмента в клетках эпителия, кровенаполнения сосудов. Бородавки на слизистых покровах обычно не имеют окраски, но могут приобретать жемчужно-белый или багрово-черны оттенки.
Надо ли удалять сосочковый полип?

- Повреждения папилломы могут привести к ее злокачественному перерождению.
- С наростами связаны проблемы в половой сфере, мочеиспускании и другие.
- Пот, белье и одежда вызывают раздражение и зуд в пораженной области.
- Кожные образования доставляют косметический дискомфорт.
Удаление родинок и папиллом проводится в поликлиниках и клиниках. Осматривает пациента дерматолог, при необходимости подключаются ЛОР специалист, гинеколог, уролог, хирург. Один из ответственных моментов для врача — выбор оптимального метода удаления. На усмотрение пациента остается анестезия, потому что болевой порог у всех людей разный. Одни могут потерпеть, другим требуется местное обезболивание.
Практикуется использование химических препаратов, например трихлоруксусной кислоты для удаления генитальных папиллом. Едкие вещества используются в косметической медицине с большой осторожностью, их применение может вызвать ожог.
Криотерапия — вариант избавления от доброкачественных образований.
Разрушение холодом или криодеструкция проводится специальным аппликатором, пропитанным низкотемпературным веществом (–196 °С). Метод обладает преимуществами перед другими — относительно простой и недорогой по меркам косметической медицины.
- последствия в виде рубцов при небольшой площади обработки — минимальные;
- обычно пациенты легко переносят низкотемпературный азот;
- кожа на месте ранки быстро восстанавливается;
- доступная стоимость процедуры;
- можно обойтись без анестезии.

С помощью этого метода в поликлинике удаляют доброкачественные новообразования на слизистых оболочках во влагалище, на коже шеи, лица, тела и конечностей. Папиллома после воздействия жидкого азота сначала белеет, ее ткани постепенно отмирают и чернеют, под ними идет образование корочки на здоровой поверхности.
Электрокоагуляция — воздействие тока разной частоты
Принцип действия коагулятора заключается в создании током высокой частоты температуры, достаточной для свертывания белков в тканях папилломы. Обезболивание зачастую применяется только при больших размерах образования.

Плюсы метода электрокоагуляции — возможность проведения гистологического анализа после удаления папилломы, низкий риск кровотечения и инфицирования. Недостатком считается появление рубцов и новых опухолей после разрушения электротоком.
Лазерный метод удаления папиллом
Анализы тканей опухоли и крови пациента позволяют своевременно распознать злокачественные новообразования. При лазерном удалении тесты приходится делать перед деструкцией папилломы (один из минусов).


Учитывая, что появление новообразований зачастую связано с ослаблением иммунитета, необходимо часть средств потратить на приобретение иммунномодуляторов и противовирусных лекарств. Здоровый образ жизни достигается почти без затрат, но тоже важен для борьбы с папилломами.
Данный материал размещен в познавательных и ознакомительных целях, не является профессиональным медицинским советом либо научным материалом и не может служить заменой врачебной консультации.
[youtube.player]Пару лет назад я обнаружила, что периодически из одной груди появляются какие-то выделения. Проявлялось это в том, что иногда на белье появлялись желтоватые пятна. По-началу я отнесла это к последствиям грудного вскармливания и неустоявшегося гормонального фона.
Но через некоторое время я заметила, что выделения появляются более регулярно после того, как мой организм слабеет (например, после простуды). И в районе ареолы в эти дни появлялись болезненные ощущения.
Тогда, я решила, что настал мой через познакомиться с ранее мне неизвестным врачом-маммологом. И по своему полису добровольного медицинского страхования я отправилась в Он-клиник на Цветом бульваре.
У меня взяли анализы (немного тех выделений), отправили на УЗИ молочной железы, а также на маммографию.
Анализы показали наличие внутрипротоковой папилломы, которую надо удалять.
Уплотнения нашли и на УЗИ, и на рентгеновских снимках.
Лечению внутрипротоковая папиллома не поддается и хотя нет 100%-ных подтвержденных данных о том, что это может приводить в раку, но некоторые врачи все же считают это заболевание предраковым.
Удаляется папиллома вместе с пораженной ей частью молочного протока.
Операция проводится под общим наркозом.
Перед операций необходимо сдать стандартные для любого подобного хирургического вмешательства анализы, а также сделать дуктографию - это та же маммография, но с предварительным введением в проток контрастного вещества. Это нужно для того, чтобы хирургу было ясно, какую часть протока надо удалять.
Оперировали меня в Больнице РЖД буквально на следующий день после того, как в эту больницу положили. А выписали уже на следующий день после операции.
Оперирующий хирург уточнял, не планирую ли я в дальнейшем еще рожать и кормить ребенка грудью. Это важный момент - если в дальнейшем грудного вскармливания не будет, то проток можно вырезать как говорится "с запасом", чтобы уж наверняка.
Сама операция занимает минут 15, шов проходит точно по области ареолы, то есть через некоторое время совершенно не виден. Швы (по сути две ниточки) снимают на 7 день.
Единственным визуальным признаком удаленного протока у меня было то, что сосок на оперируемой груди был некоторое время чуть короче, чем на другой. Но примерно через год это это уже перестало быть заметным.
Перед операцией необходимо подписать документы, которые разрешают при наличии оснований удалить не только зараженный проток, но и производить секторальную резекцию молочной железы (то есть удаление сектора) и даже на мастэктомию (удаление молочной железы полностью).
Основанием является подтвержденный анализ на наличие в молочной железе аномальных, раковых клеток. Анализ этот (биопсия или гистологическое исследование) проводится во время операции, если у хирургов есть подозрение на наличие раковых клеток, или несрочно после ее завершения (результат становится известен через 1-2 недели).
В моему случае все прошло успешно, ничего лишнего не вырезали, а биопсия не показала наличия чего-то нехорошего.
После операции (и в связи с тем, что на УЗИ нашли еще и небольшие фиброаденомы) маммолог прописала мне для устранения последствий несколько лекарственных препаратов - капсулы Индинол, таблетки Вобэнзим, капли Циклодинон и чай Мастофитон.
Лечение не очень приятное и весьма недешевое, но необходимое.
Некоторые неприятные ощущения в районе шва у меня ощущались около года.
Больше никаких последствий не обнаруживаю.
И еще конечно нехорошим моментом операции по удаления молочного протока является общий наркоз. В любом случае (даже если никакого видимого вреда не ощущается) в нем хорошего мало. Но на мой взгляд, это меньшее зло, чем папиллома.
Так что если Вам вдруг предстоит операция по удалению протока молочной железы, то постарайтесь ничего не бояться, косметические последствия вряд ли будут, а вырезать "бяку" и исследовать ее как следует надо обязательно.
[youtube.player]Молочные железы нередко подвержены появлению опухолевых образований. Одним из них становится внутрипротоковая папиллома. И женщинам, столкнувшимся с подобной проблемой, наверняка хотелось бы узнать о ней побольше, еще до посещения врача.
Что такое цистаденома?
Папиллярная цистаденома в грудной железе – это доброкачественное образование, развивающееся из эпителия млечных протоков. В общей структуре опухолевой патологии, поражающей эту зону, она занимает около 10%. С подобным заболеванием могут столкнуться женщины различного возраста – от подросткового до менопаузального.
Папиллома выглядит как сосочковое разрастание, зачастую расположенное на тонкой ножке. Сверху она покрыта кубическим эпителием, а внутри можно обнаружить измененный железистый. Опухоль способна развиваться из любой части железы – начиная от соска и заканчивая терминальными протоками внутри ацинусов. В классификации принято различать цистаденопапилломы по локализации и характеру клеточных реакций.
Под центральной папилломой понимают образование, растущее из крупного протока, расположенного в ареолярной зоне. Обычно это одиночная опухоль, практически несклонная к озлокачествлению. Довольно часто она принимает большие размеры – тогда в структуре цистаденомы обнаруживается два компонента:
Протоковый эпителий в структуре центральной папилломы расположен беспорядочно, сочетается с железистыми и мышечными элементами. Последние могут приобретать свойства, характерные для хрящевых и костных клеток. Гландулярный эпителий в отдельных участках может получать схожесть с апокринными железами. Признаки метаплазии при этом сочетаются с воспалительными.
Сосочковый (папиллярный) компонент – это ножка, в основе которой лежит фиброзно-мышечная структура, а сверху расположено два слоя эпителиальных клеток. Если же в структуре опухоли преобладают процессы формирования соединительной ткани, то подобные образования называют склерозирующими папилломами.
Центральная папиллома поражает крупные млечные протоки, впадающие в сосковую область.
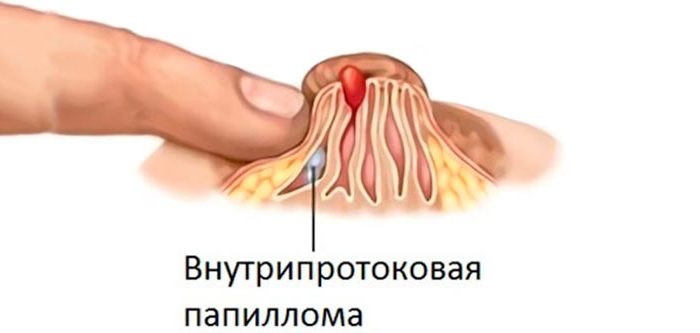
Опухоли, расположенные в периферических отделах, по морфологическим признакам такие же, как и центральные. Однако для них характерен более высокий риск трансформации в злокачественный процесс. В отличие от центральных папиллом, поражающих преимущественно женщин 40–50 лет, периферический процесс выявляют в основном у молодых пациенток.
Клетки, обладающие различной формой и размерами, усиленно делящиеся и склонные к злокачественной трансформации, образуют атипичную папиллому. Она вынесена в отдельную классификационную группу в связи с неблагоприятным прогнозом – рак груди на фоне такого процесса встречается значительно чаще, чем в остальных случаях.
Причины развития в груди
Основной причиной для развития цистаденомы становится гормональный дисбаланс, связанный с различными состояниями:
- Физиологические периоды (пубертатный, беременность, менопауза).
- Искусственные аборты.
- Яичниковая дисфункция.
- Фибромиома матки.
- Эндометриоз.
- Ожирение.
- Опухоли щитовидной железы.
- Прием некоторых медикаментов.
- Психоэмоциональные стрессы и пр.
Риск развития опухолевого поражения протоков более выражен у нерожавших и курящих женщин. Для пациенток также характерен семейный анамнез опухолевых заболеваний молочной железы.
Симптомы цистаденопапилломы

Если опухоль имеет небольшие размеры, она протекает бессимптомно. При центральных папилломах в клинической картине преобладают выделения из соска:
Они могут быть скудными, умеренными или обильными. А примесь крови в выделениях создает необходимость дифференциальной диагностики с внутрипротоковым раком.
Образование больших размеров можно обнаружить в виде локального уплотнения. Оно имеет эластичную консистенцию, ограничено от окружающих тканей, подвижно и безболезненно. После пальпации ареолярной области из соска могут появиться выделения, а размеры узла уменьшаются.
Когда присоединяется воспалительная реакция с дальнейшим фиброзированием, локальная картина изменяется. Размеры и плотность инфильтрата увеличиваются, он становится болезненным.
Симптоматика внутрипротоковой папилломы состоит из локальных признаков, определяемых при осмотре и пальпации молочной железы.
Методы диагностики

Для выявления болезни следует обратиться к врачу-маммологу. Сначала он проведет клиническое обследование, по результатам которого формирует программу дополнительной диагностики.
Ультразвуковое исследование – одно из наиболее распространенных и доступных для диагностики опухолей молочных желез. Оно позволяет дифференцировать доброкачественные состояния со злокачественными. Последние, имея выраженную плотность и распространяясь в межпротоковое пространство, хорошо видны на УЗИ. Большие папилломы также определяются при исследовании, хотя они и обладают мякготканной структурой.
Заболевание требует полноценного обследования, которое включает в себя набор лабораторно-инструментальных методов:
- Биохимический анализ крови (онкомаркер CA 15-3).
- Цитология выделений из соска.
- Дуктография (галактография).
- Магнитно-резонансная томография.
Наиболее точным, с точки зрения визуализации, можно считать дуктографию, при которой млечные протоки заполняются рентгеноконтрастным веществом. При исследовании четко видно размеры и контур патологического образования.
Интрадуктальная аденома и ЭКО
При подготовке к экстракорпоральному оплодотворению женщины принимают гормональные препараты для стимуляции суперовуляции. Поэтому им необходимо тщательное обследование для исключения противопоказаний. Учитывая свойство аденомы расти под влиянием гормональных изменений в организме, вопрос о проведении ЭКО необходимо решать вместе с врачом.
Лечение опухоли грудного протока

Поскольку цистаденома относится к предраковым состояниям, ее нельзя оставлять без лечения. В отношении опухоли применяется радикальная тактика, которая показывает наилучшие результаты и обеспечивает благоприятный прогноз.
Единственно верным решением при внутрипротоковой папилломе станет хирургическое вмешательство. Удалять опухоль приходится путем секторальной резекции молочной железы, выполняя разрез по контуру ареолы. В дальнейшем рубец станет незаметным, а вмешательство не приведет к изменению формы груди. Если же речь идет о злокачественном процессе, то приходится выполнять мастэктомию (удаление всей железы).
Лечебная тактика при цистаденоме предполагает оперативное вмешательство, когда удаляется весь сегмент молочной железы, содержащий опухоль.
Секторальная резекция при внутрипротоковой папилломе выполняется в стационаре, и в тот же день женщину обычно отпускают домой. После этого ей необходимо регулярно ходить в поликлинику на осмотры и перевязки. При благоприятном течении послеоперационного периода швы снимут на 7–8 сутки. И на все это время дается больничный лист.
Если женщина работает в условиях физических нагрузок, холода, вибрации, присутствия химических веществ и других факторов, способных оказать вредное влияние на грудь, сроки нетрудоспособности увеличиваются. Исходя из состояния послеоперационной раны и характера такого воздействия, больничный могут продлить на 1–3 недели.
Профилактика протоковой аденомы
Предотвратить развитие опухоли в молочной железе можно при соблюдении ряда превентивных мер. Они просты и не требуют от женщины существенных усилий:
- Самостоятельное обследование груди.
- Регулярное прохождение маммографии.
- Своевременное лечение гормонально-обусловленных заболеваний.
Цистаденома является доброкачественной опухолью в протоковой системе молочной железы. Но при определенных условиях она способна трансформироваться в рак. Это создает необходимость в ранней диагностике патологии и качественном лечении.
[youtube.player]На этапе подготовки к эндоскопической операции важно знать: удалив полипы в матке, сколько лежать в больнице и какие будут ограничения в повседневной жизни? Лечащий врач Клиники обязательно ответит на все вопросы и даст необходимые рекомендации, которые станут эффективной профилактикой осложненного течения послеоперационного периода.
На длительность нахождения в Клинике существенное влияние оказывает методика хирургического удаления полипов эндометрия. К возможным видам операции относятся:
- раздельный соскоб цервикального канала и полости матки, который выполняется без визуального эндоскопического контроля;
- диагностическая гистероскопия с осмотром внутренней поверхности матки и последующим раздельным соскобом;
- жидкостная гистерорезектоскопия (удаление полиповидных образований под постоянным контролем эндоскопического прибора);
- жидкостная или газовая гистероскопия с использованием метода лазерной коагуляции сосудистой ножки.
Эффективный метод лечения при полипозе эндометрия – гистероскопия, с помощью которой можно с высокой точностью обнаружить полиповидные образования в полости матки и произвести прицельное удаление с обязательным лазерным прижиганием сосудистого ложа полипа.

Кроме хирургической методики, длительность стационарного лечения может увеличиться за счет применяемого метода обезболивания и наличия послеоперационных осложнений.
Самая крупная и современная клиника гинекологии в Москве
Новейшие технологии и оборудование!
Специалисты, которым доверяют тысячи благодарных клиентов!
Выбор метода обезболивания – прерогатива врача-анестезиолога. В стандартных случаях используется внутривенная методика анестезии, когда врач перед проведением гистероскопической операции вводит в венозный сосуд лекарственный препарат, обеспечивающий полное и короткое обезболивание на весь период хирургического вмешательства. Через 2-3 часа после процедуры женщина способна самостоятельно покинуть лечебное учреждение. Местное обезболивание при полипэктомии не применяется.
Во время выполнения любой операции возможны неприятные последствия, связанные с техническими особенностями процедуры или состоянием здоровья женщины. Задержаться на несколько дней в больнице заставят следующие осложнения:
- маточное кровотечение;
- повреждение стенки матки во время процедуры (перфорация);
- сильный болевой синдром, связанный со скоплением жидкости в маточной полости при шеечном спазме (атрезия цервикального канала);
- обострение хронического воспаления (эндометрит, аднексит);
- выраженная анемия в случае обильной кровопотери (малокровие), при котором требуется переливание крови или длительная терапия лекарственными препаратами.
При использовании современных хирургических методик в Клинике с опытными специалистами риск осложнений минимален, поэтому время нахождения в больнице ограничено днем оперативного вмешательства.

При правильно проведенной подготовке к операции и применении высокоэффективных видов лечения (гистероскопия с лазерокоагуляцией) длительность нахождения в больнице составит не более 3-5 часов. В день хирургического вмешательства и первую неделю послеоперационного периода надо строго соблюдать следующие рекомендации:
- отказ от любых физических нагрузок (занятия спортом, перенос тяжестей, длительная ходьба);
- обязательное соблюдение интимной гигиены;
- применение назначенных врачом лекарственных средств (недопустимо заниматься самолечением и использовать препараты, влияющие на свертываемость крови);
- полный отказ от любых вагинальных вмешательств (нельзя использовать тампоны, спринцеваться, жить половой жизнью).
При выписке из больницы в день проведения полипэктомии врач обязательно расскажет о риске возможных осложнений и назначит лекарственное лечение. При аккуратном соблюдении врачебных рекомендаций можно продолжить восстановительную терапию в домашних условиях.
Гистероскопия является безопасной хирургической процедурой, которая занимает по времени не более 20-30 минут, позволяет гарантированно избавиться от заболевания без высокого риска осложнений и создает условия для выписки из стационара в день проведения операции.

Полипы у женщин климактерического возраста часто становятся предрасполагающим фактором для последующего развития онкологии в матке. Основной симптом - ацикличные вагинальные кровотечения.

Проведение полипэктомии всегда является стрессовым состоянием для системы репродукции. Поэтому у женщины может произойти гормональный сбой с изменением характера менструаций.

Полипы в матке – это доброкачественные участки гиперплазии эндометрия, которые могут прогрессировать в росте и вызывать ряд неприятных симптомов у женщины – кровотечения, боли внизу живота, железодефицитную анемию, бесплодие.

Патологии эндометрия, к которым относится возникновение в полости матки полипозных наростов, могут являться одним из факторов бесплодия, так как возникают препятствия для прикрепления эмбриона.

Известно, что основной причиной формирования опухоли в эндометриальном слое матки является гормональный дисбаланс. Большинство специалистов рекомендуют придерживаться определенного питания.

Вследствие избыточного роста эндоцервикса в канале шейки матки могут возникать полипы. Несвоевременное их устранение может привести к озлокачествлению клеток или возникновению шеечного бесплодия.
[youtube.player]
После удаления папилломы необходим тщательный уход за оперированным участком, поскольку возможно присоединение инфекций к ране. Корочку, образующуюся в период заживления, нельзя мочить, перегревать на солнце, а также подвергать механическим воздействиям. Молодая кожа после отпадения струпа также нуждается в бережном обращении. Чем после удаления папилломы обрабатывать поврежденный участок, должен посоветовать специалист, который проводил процедуру. Как правило, назначают различные антисептические средства в комплексе с витаминной терапией.
Как ухаживать за раной после удаления папилломы
Рана после удаления папилломы представляет собой воронкообразную впадину, которая соответствует по диаметру и глубине ликвидированному кожному образованию. В течение 24 часов после операции вероятен отек и покраснение окружающей кожи. Поскольку заживление происходит без повязки, то со временем из некротизированных тканей образуется струп. Этот процесс занимает 2-4 недели, в результате чего корка из лимфы и свернувшейся крови плотно приклеивается к раневой поверхности и защищает ее от патогенной микрофлоры.
Для формирования струпа необходима постоянная вентиляция раны. Свежий воздух подсушивает выступающую на поверхность лимфатическую жидкость, которая сворачивается и образует сначала пленку, а затем корочку. Под этой коркой и происходит эпителизация раны, поэтому ее можно назвать "биологической повязкой".
Нельзя после удаления папиллом допускать нарушения целостности или преждевременного устранения корки, так как это провоцирует сильное кровотечение, образование рубцов и пигментных пятен, а также инфицирование свежей раны. Категорически запрещается самостоятельно обдирать корочку или неотторженные ткани папилломы. Следует иметь в виду, что к отслоению струпа может привести его размягчение или, напротив, пересушивание. Исходя из этого, временно нельзя мочить рану, наносить на нее мази, кремы и другие косметические средства. Кроме того, следует максимально ограничить воздействие ультрафиолетового излучения.
Если заражение раны после удаления папилломы все-таки произошло, и под струпом начало скапливаться гнойное содержимое, то под врачебным контролем корочку требуется удалить. Для этого ее тщательно вымачивают фурациллином или раствором перекиси водорода и, после размягчения, осторожно приподнимают за отделенную часть. Струп отслаивают, не прилагая чрезмерных усилий, и обрезают стерильными ножницами так, чтобы его фиксированная часть осталась на месте.
При нормальном процессе восстановления после отхождения корочки остается тонкая кожа, которая отличается ярко-розовым оттенком. По прошествии нескольких месяцев разница в цвете сглаживается, и оперированный участок перестает отличаться от окружающих тканей.
Вновь образованный кожный покров после удаления папиллом нельзя обрабатывать спиртовыми лосьонами, скрабами и раздражающими мазями. Исключается контакт с бытовой химией и любыми химически активными веществами. Во время гигиенических процедур следует соблюдать осторожность – не тереть молодую кожу мочалкой или пемзой, а также не использовать бритву в оперированной области. Не рекомендуется применение тонального крема и другой декоративной косметики, если папиллому удаляли на лице. Вместе с тем, необходимо смазывать кожу солнцезащитным кремом, так как она весьма чувствительна к солнечному излучению, склонна к ожогам и повышенной пигментации.
Как предотвратить осложнения после удаления папилломы
Как правило, после удаления папилломы осложнения возникают в результате некорректного ухода за раной. Наиболее распространено образование рубцов и долгое выздоровление при слабой иммунной системе. В некоторых случаях возможно течение инфекционных процессов в сопровождении гнойного отделяемого. Для предотвращения таких последствий следует строго придерживаться рекомендаций специалиста, который занимался ликвидацией кожного образования. Список медицинских препаратов составляют в зависимости от индивидуальных показателей – локализации раны, состояния кожи и других особенностей, но в него обязательно включают антисептические и противовоспалительные средства.
Чем обрабатывать после удаления папилломы раневую поверхность? Обеззараживающим действием обладают растворы бриллиантового зеленого, йода и перманганата калия. После отслоения корочки может быть назначена однопроцентная гидрокортизоновая мазь, которую наносят дважды в день на поджившую рану в течение 10 дней.

В период реабилитации важно повысить регенерирующую функцию кожи, улучшить ее эластичность и сопротивляемость агрессивным факторам окружающей среды. Для этого используют растворы с содержанием витаминов группы A и E. Гиалуроновая кислота, входящая в состав некоторых кремов и гелей, создает на поверхности кожи тонкую пленку, которая, не препятствуя кислородному обмену, стимулирует синтез коллагена и эластина, а также оживляет огрубевшие ткани. Мягкий пилинг с гликолевой кислотой устраняет отмершие частицы и сглаживает структуру кожи, не травмируя ее.
После удаления папилломы необходимо своевременно привести в норму продуцирование эластина и коллагена для формирования соединительной ткани, а это возможно только при интенсивном питании кожи. Поступающие в организм витамины, минералы и аминокислоты в значительной степени способствуют выздоровлению и регенерации тканей.
Радикальное устранение кожных образований всегда влечет за собой опасность дальнейших осложнений, поэтому обращаться лучше к опытным хирургам, а не в косметический салон. Избежать неблагоприятных последствий можно, строго следуя всем медицинским предписаниям и обеспечивая коже бережное отношение и тщательный уход.
[youtube.player]Читайте также:


