Обработка элементов сыпи при ветряной оспе алгоритм
Ветряная оспа, более известная как ветрянка, является острым вирусным заболеванием, передающимся воздушно-капельным путем. К счастью, практически во всех случаях прогноз благоприятный.
Однако заболевание нужно начинать лечить сразу же, так как его симптомы доставляют немалый дискомфорт. В статье речь пойдет о проявляющейся при ветряной оспе сыпи, а также о том, как и чем ее можно устранить.
Клиническая картина
Для начала следует изучить ее. Инкубационный период после попадания в организм вируса Varicella Zoster (возбудителя ветряной оспы) длится 3-4 дня. Потом начинают проявляться следующие симптомы:
- Точечные высыпания.
- Периодически поднимающаяся температура. Данный симптом имеет волнообразный характер, так как лихорадка совпадает с периодом, когда появляется сыпь.
- Сильный зуд.
- Экзантема на слизистых оболочках.
В редких случаях пациента беспокоит еще головная боль, лихорадка и пояснично-крестцовые боли. В основном эти симптомы проявляются у заболевших взрослых, но это – редкость, так как ветрянку, в основном, все переносят в детстве.
Инкубационный период
Сыпь при ветряной оспе не проявляет себя сразу же. Перед ее появлением, за несколько дней, а иногда и за пару часов, у ребенка пропадает активность, появляется сонливость, усталость и головная боль. Потом его начинает знобить, поднимается температура.
Эти симптомы указывают на продромальный период. Как только повышается температура, возникает сыпь. При ветряной оспе так всегда.
Острый период
Рассказывая о симптомах ветряной оспы у взрослых (лечение и специфика терапии будут рассмотрены дальше), нужно оговориться, что отличительная черта данного недуга заключается в формировании специфического патогенеза сыпи. Момент, когда она начинает появляться, совпадает с днем, когда возникает лихорадка.
Температура поднимается до невысоких показателей. Однако вместе с ней толчкообразно появляются точки на теле.
Каков характер сыпи при ветряной оспе? Она представляет собой розовые пятна, диаметром 2-4 мм. За несколько часов они превращаются в папулы, некоторые из которых становятся везикулами. Они однокамерные и окружены венчиком гиперемии.
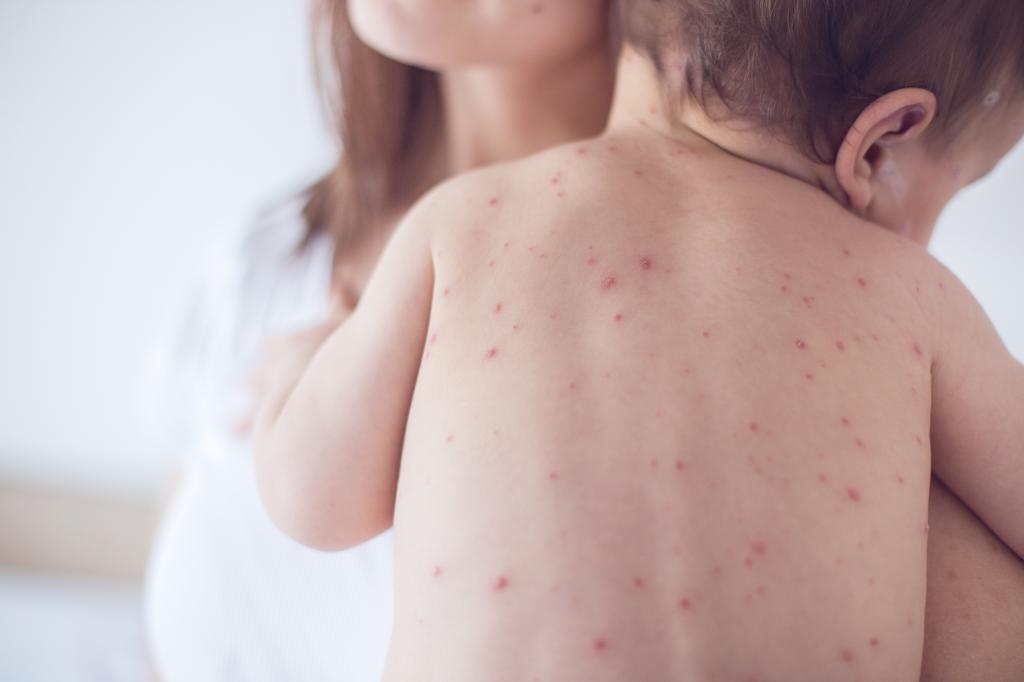
Спустя некоторое время (примерно через 1-3 дня) везикулы подсыхают, в результате чего образуются коричневые или темно-красные корочки, отпадающие через 9-11 дней. Однако при ветряной оспе сыпь, имея полиморфный характер, часто появляется повторно. Поэтому на одном и том же участке часто можно увидеть одновременно корочки, везикулы, папулы и пятна.
Особенности появления сыпи
Данное заболевание специфично. Пусть симптомы всегда одинаковы, но есть некоторые особенности сыпи при ветряной оспе. Взять, к примеру, день проявления симптомов. У одного ребенка пятна на коже могут появиться на 11-й день после общения с больным, у другого – намного позже.
Затем наступает продромальный период, тоже имеющий различную длительность. Но, если говорить о средних показателях, то сыпь появляется на коже спустя 14 дней после общения ребенка с больным.
Где локализуются первые пятна? Тоже важный вопрос, на который надо ответить, раз речь идет о характере сыпи при ветряной оспе. Вот только в случае с данным заболеванием отсутствует этапность. Сыпь появляется одновременно на нескольких участках тела. Но чаще всего ее удается обнаружить:
- на животе и спине;
- лице;
- конечностях;
- коже волосистой части головы.
Редко появляется сыпь во рту и на ладонях. А вот зуд отмечается практически везде, по всему телу. К сожалению, беспокоит он пациента на протяжении всего заболевания – от того момента, когда папулы появляются, и до момента образования на них корочек.
Диагностика
Перед тем как перейти к обсуждению специфики обработки элементов сыпи при ветряной оспе, нужно немного внимания уделить и этой теме.

Врачу, чтобы поставить верный диагноз, достаточно изучить общую клиническую картину. Она весьма специфична. А вот анализ крови – нет. Патологические изменения ограничиваются ускорением скорости оседания эритроцитов – это говорит о развитии воспалительного процесса в организме.
В рамках диагностики ветряной оспы может быть проведено вирусологическое исследование, нацеленное на обнаружение вирионов при электромикроскопии везикулярной жидкости, которая окрашена серебрением. Также пациента нередко направляют на серологический анализ, проводимый в парных сыворотках при помощи РТГА и РСК.
Обработка сыпи зеленкой
Это, пожалуй, самое популярное средство, о котором известно всем и каждому. Раствор бриллиантовой зелени является доступным по стоимости спиртовым антисептиком, который оказывает интенсивное противомикробное и обеззараживающее действие.
Этот недорогой раствор губительно влияет на патогенные грибы, грамположительные микроорганизмы, стафилококк и даже на дифтерийную палочку. Плюс его в том, что он не оказывает негативного воздействия на ткани. Он подсушивает высыпания, но целостность эпидермиса не нарушает.

Применение зеленки помогает уменьшить зуд, ускорить процесс подсушивания сыпи, а также избежать дополнительного заражения и последующего нагноения, вероятность чего существует, ведь нарушение целостности пустулы чревато образованием ранки.
Использование марганцовки
Этот раствор также часто используют при ветряной оспе у детей. Клинические рекомендации по использованию марганцовки основаны на оказываемом ею действии – она является отличным антисептиком, особенно выручающим в тех случаях, когда заболевание поражает большие участки тела.
Обработав этим раствором сыпь, получится быстро ослабить зуд и поспособствовать интенсивному заживлению открытых ран.
Вот, что надо учитывать, применяя марганцовку:
- Растворять ее нужно в теплой воде.
- Перед обработкой прыщей важно дождаться, пока кристаллы растворятся полностью. В противном случае есть риск обжечь кожу.
- Разводить порошок, применяя ложку и перчатки.
- Обрабатывать сыпь только слабым, 1-процентным раствором. Если нагноение сильное, то можно применить 3-процентный, но это максимум.
- Если сыпь наблюдается по всему телу, разрешено обмыться раствором. Но тогда он должен быть максимально слабым, особенно, если процедура делается для ребенка – от 0,1 % до 0,5 %.
И, кстати, марганцовку нельзя применять чаще одного раза в день.
Поскольку речь идет об особенностях обработки сыпи при ветряной оспе, то и об использовании данного препарата также необходимо рассказать.

- Сначала надо взболтать емкость с лосьоном.
- Потом нанести его на кусочек чистой ткани или ватный диск.
- Обработать пораженный участок тела.
Применять средство можно максимум четыре раза в сутки. Но использование допускается до полного исчезновения высыпаний. Рекомендуется сочетать обработку кожи лосьоном с внутренним применением антигистаминных препаратов.
Кстати, запрещено использование лосьона для обработки слизистых оболочек. А еще всегда нужно дожидаться его полного впитывания. Иначе не будет эффекта.
Под этим названием известен лекарственный раствор фиолетового цвета. Его основу составляет фенол, резорцин и борная кислота. Данные вещества образуют очень эффективное сочетание, способное предупредить инфицирование открытых ран. Также они стимулируют регенерацию поврежденных тканей, мягко купируя зуд.

Не нужно пугаться появления жжения и боли после нанесения средства – это нормально. Поводом прекратить лечение данным раствором является лишь отек.
Это лекарство выпускается в форме порошка, который перед применением необходимо растворить. Интересно, что средство окрашивает кожу в желтый цвет, поэтому, используя его, можно отслеживать появление новых элементов сыпи. То же самое с зеленкой.
Вакцинация от ветряной оспы
На эту тему также следует поговорить. В развитых странах прививки от данного недуга делают с 70-х годов. За почти 50 лет удалось существенно снизить частоту заболевания, причем как у детей, так и у взрослых. Это важно, ведь осложнениями недуга, пусть и редко встречающимися, может стать пневмонит, энфецалит, воспаление легких, либо неэстетичные рубцы на коже тела.
Вакцинация от ветряной оспы очень эффективна, ее отличает высокая иммуногенность. Она формирует невосприимчивость к недугу у 95 % привитых детей. В случае с подростками показатели чуть хуже, составляют они 78 %.
В России вакцинные препараты против ветрянки были лицензированы в 2008 году. Делать прививки врачи рекомендуют, лучше всего направлять на эту процедуру детей в возрасте от одного до двух лет. Взрослые могут пойти на вакцинацию по желанию. Это надо сделать, если в детстве переболеть ветрянкой не довелось.
Примерно через 1-3 недели после прививки у пациента может подняться температура и возникнуть сыпь. Это нормально – данные симптомы говорят об активном формировании иммунитета к заболеванию. Лечения они не требуют! Все неприятные проявления пройдут самостоятельно спустя пару дней.
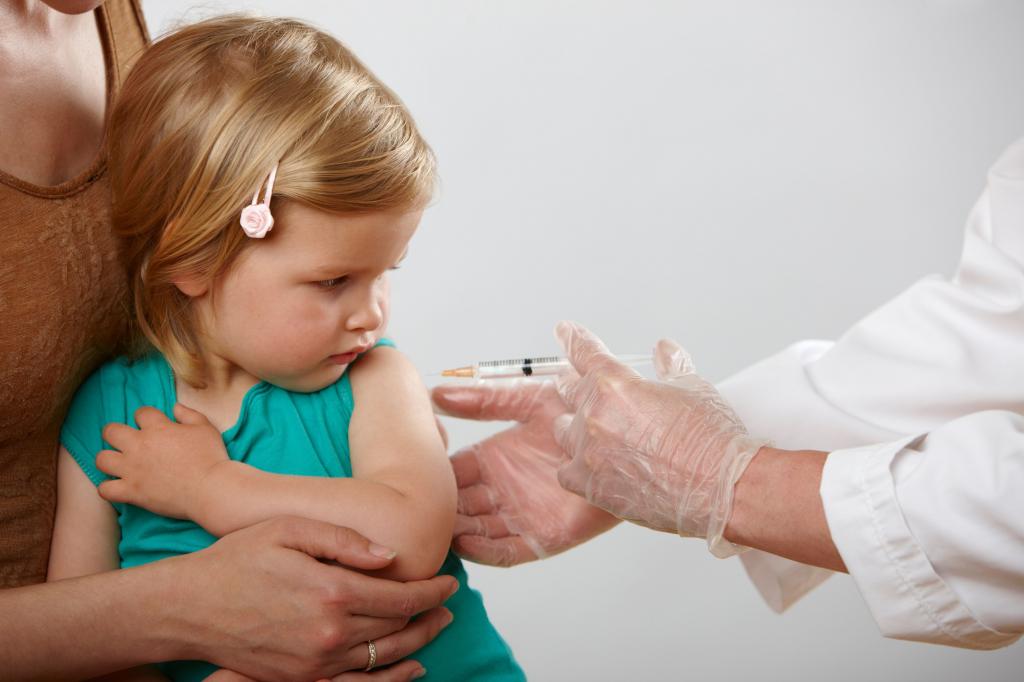
Как правило, прививка переносится легко. Организм на вакцину реагирует местно: на участке, куда делался укол, возникает отечность, краснота, уплотнение и легкая болезненность. Очень редко повышается температура, возникает недомогание, слабость и увеличиваются лимфоузлы.
Карантин
Об этом – напоследок. Как уже говорилось ранее, обсуждаемым заболеванием чаще всего болеют в детстве. И если вдруг зарегистрирована вспышка ветряной оспы в саду, карантин устроят с большой вероятностью. В школах такое тоже бывает. Длится период изолированности, как правило, 21 день.
Что же происходит, когда ветрянка поражает лишь одного учащегося? Тут важно, чтобы родители вовремя заметили подозрительные симптомы и отправились с ребенком к врачу. В случае обнаружения у него ветрянки, выписывается больничный.
Ребенок до полного исчезновения симптомов должен находиться дома, даже если в какой-то момент ему становится существенно легче. Ведь заразиться действительно можно, просто постояв рядом с носителем инфекции.
К слову, скорейшей ликвидации заражения способствуют следующие мероприятия:
- Интенсивное проветривание помещений сквозным методом в течение 30 минут. Делать это надо до и после посещения учеников.
- Увеличение перерывов между занятиями до 10 минут.
- Регулярное проведение влажной уборки в кабинетах и комнатах.
- Поддержание уровня влажности на 60-80 %.
- Обеззараживание воздуха ультрафиолетом дважды в день.
- Дезинфекция школьных экспонатов, игрушек и посуды.
Техника проведения антропометрических измерений
Противопоказания:нет.
Оснащение:
1. сантиметровая лента
2. лоточные горизонтальные весы
3. горизонтальный ростомер
4. пеленальный стол
5. 1 % раствор хлорамина или другой дезраствор
Подготовка ребенка: психопрофилактика
Техника выполнения:
-Обработать пеленальный стол 1% р-ром хлорамина;
-Застелить стол чистой пеленкой;
-Приложить обработанную 1% р-ом хлорамина и обсушенную краем пеленки сантиметровую ленту от макушки до плеч, от плеч до крестца, от крестца к пяточкам или уложить ребенка на обработанный, застеленный пеленкой горизонтальный ростомер, прикасаясь теменной областью к неподвижной поперечной планке. Голову установить в положение, при котором нижний угол глаза и верхний край козелка уха находятся на одной линии перпендикулярно ростомеру. Ноги выпрямить легким надавливающим движением левой руки на колени, а правой подвижную планку ростомера плотно подвести к подошве ног. Расстояние между подвижной и неподвижной планками ростомера соответствует росту ребенка;
-Измерить окружность головы, приложив сантиметровую ленту сзади по затылочным буграм, спереди по надбровным дугам;
-Измерить грудную клетку, наложив ленту сзади – под нижними углами лопаток, спереди – по нижнему краю около соскового кружка;
-Измерить вес ребенка, положив его головой на широкую часть весов с зафиксированным коромыслом.
Предварительно:
-Лоток обработать 1% р-ром хлорамина, уравновесить с пеленкой при нулевом положении гирь, зафиксировать положение коромысла. Пеленка не должна закрывать шкалу и касаться стола. Вначале открывается вентиль, устанавливается гиря 1 кг, затем весы уравновешиваются граммовой гирей, вентиль закрывается и ребенка снимают с весов;
-Полученные результаты заносят в документацию (форма 112).
Осложнения: 2
- нельзя раздевать при температуре ниже 20-22 градусов;
Параметры новорожденного:
М: 3000-3500; М до 1 года = Мр + 800х6+400(п-6);
Окружность груди 31-34;
Р: 48-52 см. Р до 1 года = Рр+3х3+2,5х3+2х3+1х3
Окружность головы 33-36
(по 1 см в мес. или в 6мес. = 43, младше – 1,5 см, старше + 0,5см.).
P.S. У ребенка с признаками рахита, окружность головы может быть больше окружности груди ; в N окружность груди и головы сравниваются в 3-4 месяца и равны 39-40 см , с этих пор в N окружность груди становится больше окружности головы!
-2- 3
Правила измерения температуры тела в стационаре.
1. Температуру тела измеряют ежедневно в одно и то же время (6.00-8.00 и 16.00-18.00).
3. В покое, но не ранее чем через 30-40 минут после пробуждения.
4. В одном и том же месте, на одной и той же стороне тела.
5. Измерение проводят не менее 10 минут.
Данные термометрии записывают в медицинские карты стационарного больного, заносят в температурный лист, передают ежедневно в стол справок.
Хранить медицинские термометры следует в стеклянной посуде, на дно которой кладут слой ваты и наливают дезинфицирующий раствор (0,5% раствор хлорамина). После проведения термометрии использованный термометр опускают в посуду с дезинфицирующим раствором, затем насухо вытирают, после чего можно использовать снова.
У тяжелобольных измерение проводят чаще, каждые 2 или 3 часа. Если температура тела контролируется с помощью кожных термометров, то их показания следует сверять с ректальной температурой, так как при шоке и других состояниях, связанных с вазоконстрикцией, показатели температуры тела и кожных покровов могут значительно отличаться друг от друга.
Электронные термометры с быстрой выдачей информации и цифровой индикацией более эффективны, чем обычные ртутные. Для экспресс-диагностики гипертермии могут быть использованы термометры на жидких кристаллах (testfever). С их помощью нельзя определить температуру, они фиксируют сам факт ее повышения (37°С).
Специальную пластинку прикладывают на область лба не менее чем на 15 секунд. Буквы N и F характеризуют температуру тела: если высвечивается буква N, то температура тела нормальная, если обе буквы (N и F) – повышена.
Термометрия
У здорового ребенка температура тела зависит от процессов теплопродукции и теплоотдачи и является постоянной величиной. Считается, что она не превышает 37 градусов., вечером температура на несколько десятых градуса выше, чем утром. В прямой кишке температура на 1 градус выше, чем температура кожи в подмышечной и паховых областях.
Основные места измерения температуры тела: подмышечная впадина, паховая складка, прямая кишка. Детям старше 1 года термометр ставят в подмышечную впадину, а у детей грудного возраста предпочтительнее измерение температуры в паховой складке.
Измерение проводят медицинским ртутным (максимальным) термометром. Перед процедурой термометр необходимо встряхнуть, чтобы столбик ртути опустился ниже отметки 35 градусов, влага охлаждает ртуть,
поэтому перед измерением температуры необходимо протереть подмышечную впадину полотенцем. Термометр устанавливают так, чтобы ртутный резервуар со всех сторон соприкасался с телом на глубине подмышечной впадины. У детей младшего возраста термометр необходимо поддерживать, чтобы он не смещался.
Обработка кожи и слизистых при ветряной оспе
1. Каждое утро элементы на коже обрабатываются спиртовыми растворами анилиновых красителей (2% раствор бриллиантового зеленого, метиленового синего или краской Кастеляни), лучше подсушивает 5% раствор перманганата калия (КМnO4).
2. Через день делают лечебные ванны с корой дуба, чередой, крапивой, с корнем лопуха.
3. Ротовую полость орошают дезраствором и обрабатывают при необходимости, как стоматит.
4. Проводят тщательный туалет глаз, носовой полости, бережное подмывание.
NB! Элементы ветряной оспы могут быть на слизистых и волосистой части головы.
[youtube.player]Оснащение. Стерильные: ватные шарики на палочках, резиновые перчатки, 1% раствор бриллиантового зеленого, 5% раствор перманганата калия.
1. Вымыть руки. Надеть резиновые перчатки.
2. Смочить ватные шарики в 1% растворе бриллиантового зеленого.
3. Тщательно обработать каждый элемент сыпи от периферии к центру. Новые элементы сыпи обрабатываются в течение дня.
4. О выполнении процедуры в больнице сделать отметку в листе назначений.
53Расчет дозы витамина DHYPERLINK "http://larece.ru/?p=12213"3HYPERLINK "http://larece.ru/?p=12213" HYPERLINK "http://larece.ru/?p=12213"(HYPERLINK "http://larece.ru/?p=12213"холекальциферолHYPERLINK "http://larece.ru/?p=12213") для профилактики рахита
Оснащение. Витамин D3 (холекальциферол) – видеин-3 содержит по 2000 МЕ.
1. Рассчитайте дозу витамина D3 (холекальциферол) для специфической постнатальной профилактики физиологическим методом для доношенных детей.
2. Если в 1 таблетке содержится 2000 МЕ, а суточная физиологическая потребность 500 МЕ, то необходимо назначить 1/4 таблетки ежедневно:
500 МЕ : 2000 МЕ = 0,25 .
3. С помощью ложек разотрите до порошковой консистенции и дайте ребенку с несколькимикаплями молока.
4. Рассчитайте дозу витамина D3 (видеин-3) для постнатальной специфической профилактики рахита курсовым методом.
5. Доношенным детям по 2000 МЕ ежедневно:
2000 МЕ : 2000 МЕ = 1 таблетка.
6. С помощью ложек разотрите до порошковой консистенции и дайте ребенку с несколькими каплями молока.
7. Рассчитайте дозу витамина D3 (видеин-3) для недоношенного ребенка по 1000 МЕ ежедневно:
1000 МЕ : 2000 МЕ = 1/2 таблетки.
8. Рассчитайте дозу витамина D3 (видеин-3) для антенатальной специфической профилактики рахита.
9. Для беременной по 1000-2000 МЕ ежедневно:
1000 МЕ : 2000 МЕ = 1/2 таблетки; 2000 МЕ : 2000 МЕ = 1 таблетка.
Необходимо принимать по 1/2 – 1 таблетки ежедневно.
Если ребенок получает адаптированные смеси, дозу витамина D3 (видеин-3) уменьшите вдвое.
Профилактическое назначение витамина Д3 детям раннего возраста и беременным
Срок начала специфической профилактики
I. Антенатальная профилактика рахита
С 28 – 32 недели беременности
С 28 – 32 недели беременности
II. Постнатальная профилактика рахита
На 2 месяце жизни
На 2, 6, 10 месяце жизни
На 2 – 3 недели жизни
С 10 – 14 дня жизни
С 10 – 20 дня жизни (после установления энтерального питания)
Лечебное применение витамина Д3
Группа
Продолжительность приема витамина Д3
Дети, больные рахитом разной степени тяжести
В течение 30 – 45 дней. В дальнейшем по 2000 МЕ в течение 30 дней 2 – 3 раза в год с интервалом между ними не меньше, чем 3 месяца
54.Уход за ребенком с внутричерепной травмой
При уходе за ребенком с внутричерепной травмой особенно важно терпеливое, ласковое отношение к больному ребенку и внимательное, тактичное общение с его матерью.
В первые дни детей с внутричерепной травмой лучше поместить в закрытый кувез.
Резиновый пузырь с широким отверстием заполните льдом, закройте, подвесьте над головой ребенка на расстоянии 10-15 см.
При отсутствии центральной подачи кислорода осуществите подачу увлажненного кислорода с помощью маски из кислородной подушки.
Оснащение. Пузырь со льдом, желудочный зонд, комплекты белья, предметы ухода.
1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Обеспечить ребенку абсолютный покой, приподнятое положение головы.
3. Утренний туалет, необходимые манипуляции проводить в постели.
4. Провести краниоцеребральную гипотермию и оксигенотерапию. 5. Кормить ребенка с помощью зонда сцеженным грудным молоком.
6. Обеспечить ребенку глубокий и продолжительный сон.
55.Уход за ребенком с гемолитической желтухой
При уходе за ребенком с гемолитической желтухой особенно важно терпеливое, ласковое отношение к больному ребенку и внимательное, тактичное общение с его матерью.
В тяжелых случаях поместите ребенка в закрытый кувез. В случае необходимости кормите с помощью желудочного зонда. Количество глюкозы и кипяченой воды в сутки должно быть 100-120 мл.
Необходимо проводить трехкратную термометрию, измерение AД, лабораторные исследования крови и мочи.
56.Отсасывание слизи из верхних дыхательных путей
Оснащение. Стерильные: резиновый баллончик с мягким наконечником, резиновый катетер, электроотсос, резиновые перчатки; другие: раствор фурацилина 1: 5000.
1. Вымыть руки.
2. Надеть стерильные резиновые перчатки.
3. Взять стерильный катетер, присоединенный к электроотсосу, или стерильный резиновый баллончик с мягким наконечником. Воздух из резинового баллончика при введении в носовой ход должен быть вытеснен.
4. Ввести в носовой ход на глубину 1 -1,5 см.
5. Отсосать слизь.
6. Ввести резиновый катетер или резиновый баллончик в ротовую полость. Также отсосать слизь.
7. Провести отсасывание слизи несколько раз, каждый раз промывая катетер или резиновый баллончик раствором фурацилина.
8. Провести дезинфекцию резинового баллончика или катетера.
9. О проведении отсасывания слизи из верхних дыхательных путей сделать отметку в листе назначений.
57.Определение степени гипотрофии
Оснащение. Медицинские весы (горизонтальные), комплект белья, принадлежности для дезинфекции, стакан с дезинфекционным раствором.
Например, фактическая масса ребенка в 2 мес. 4000 г (масса при рождении 3300 г).
Масса, которая должна быть в 2 мес.: 3300 г + 600 г +800 г = 4700 г.
Дефицит массы: 4700 г – 4000 г = 700 г, что составляет 15% .
4700 г – 100%
700 г – X%
Х = (700 х 100) / 4700 = 15%
У ребенка гипотрофия I степени.
Ежемесячная прибавка массы тела составляет:
- 1 мес. – 600 г,
- 2 мес. – 800 г,
- 3 мес. – 800 г,
- 4 мес. – 750 г,
- в дальнейшем на 50 г меньше ежемесячно.
Или же среднемесячная прибавка массы в I полугодии – 700 г, во II полугодии – 500 г.
I степень гипотрофии при дефиците массы тела 10% -20%;
II степень гипотрофии при дефиците массы тела от 20% до 30%;
III степень гипотрофии при дефиците массы тела более 30%.
58.Проведение HYPERLINK "http://larece.ru/?p=12206"оральнойHYPERLINK "http://larece.ru/?p=12206" регидратации
Оснащение. Стакан с жидкостью, ложечка, салфетки.
3. Назначается оральная регидратация ребенку на 6-12-18-24 час в зависимости от его состояния.
4. Рассчитать количество жидкости, необходимое ребенку:
- без явлений эксикоза – 100 мл на 1 кг массы в сутки;
- I степень эксикоза – 120-150 мл на 1 кг массы;
- II степень эксикоза – 150-170 мл на 1 кг массы;
- III степень эксикоза – 170-200 мл на 1 кг массы.
5. Отменить кормления ребенка на срок проведения оральной регидратации.
6. Вымыть руки. Приготовить рассчитанное количество жидкости.
7. Давать ребенку жидкость маленькими порциями, по 10-15 мл каждые 10-15 мин.
8. После окончания оральной регидратации кормить ребенка дозировано.
Проведение оральной регидратации является обязательным методом лечения заболеваний, сопровождающихся рвотой и поносом. Это наиболее физиологичный метод пополнения жидкости в организме.
I степень эксикоза – потеря массы тела до 5%;
II степень – до 8%;
III степень – более 8%.
Дозированное кормление предусматривает назначение грудного молока или кисломолочных смесей по 10-15 мл каждые 2 ч. На 2-е сутки кормления назначайте 1/2 объема пищи, которую ребенок получал по возрастной норме. На 3-и сутки назначайте 2/3 объема пищи, на 4-е сутки – кормление в полном объеме.
9. О проведении оральной регидратации (количество выпитой жидкости) сделать отметку в листе назначений.
59.Ведение пищевого дневника для детей с проявлениями аллергического диатеза и с аллергическими заболеваниями кожи
Оснащение. Пищевой дневник, медицинская документация.
Примечание. Пищевой дневник нужно вести для того, чтобы узнать, какие продукты питания вызывают у ребенка обострение заболевания. Помните, что гипоаллергенная диета – гарантия успешного лечения детей с аллергическими заболеваниями.
Пищевой дневник
Имя и фамилия ребенка_____________________________________________ Возраст_____________
Диагноз_______________________________________________________________________________
| Пищевые продукты | Проявления на коже | Частота и характер стула | Изменения со стороны органов дыхания |
60.Основные правила ввода прикорма
Запомните:
- прикорм вводится только здоровым детям;
- каждый последующий прикорм вводится только тогда, когда ребенок привык к введенному прикорму;
- подкармливайте перед кормлением грудью или перед основной смесью;
- прикорм должен быть гомогенным, лучше давать его с ложечки;
- вводите прикорм постепенно, начиная с малых доз, за 7 дней полностью заменяя одно грудное кормление или кормление смесью.
Примерный рацион 4-хмесячного ребенка при естественном вскармливании
Примерный рацион 9-тимесячного ребенка при искусственном вскармливании
Примерный рацион 3-хмесячного ребенка при смешанном вскармливании
*Количество докорма при смешанном вскармливании определяется после проведенного несколько раз контрольного взвешивания.
61.Принципы успешного грудного вскармливания
• Иметь зафиксированную в письменном виде методику относительно практики грудного вскармливания и регулярно доводить ее до сведения всего медико-санитарного персонала.
• Научить весь медико-санитарный персонал необходимым навыкам для осуществления этой методики.
• Информировать всех беременных о преимуществах грудного вскармливания
• Помогать матерям начинать грудное вскармливание в течение первых 30 мин. после родов.
• Показывать матерям, как кормить грудью и как поддерживать лактацию, даже если они должны на время расстаться со своими детьми.
• Не давать новорожденным никакой другой пищи или питья, кроме грудного молока, за исключением случаев медицинских показаний.
• Практиковать круглосуточное совместное пребывание матери и новорожденного, разрешать им находиться вместе в одной палате.
• Поощрять грудное вскармливание по требованию.
• Не давать новорожденным, находящимся на грудном вскармливании, никаких искусственных средств, которые имитируют грудь или успокаивают.
• Поощрять создание групп поддержки грудного вскармливания и направлять матерей в эти группы после выписки из больницы или клиники.
62.оставление меню детям первого года жизни
1. Для доношенных новорожденных первых 10 дней жизни суточное количество пищи рассчитывайте с помощью формулы Тура-Финкельштейна:
70 (80) х n, где n – количество дней ребенка,
коэффициент 70, если масса при рождении меньше, чем 3200 г,
коэффициент 80, если – более 3200 г.
Для недоношенных детей первых 10 дней жизни рассчитывайте суточное количество пищи с помощью формулы Зайцевой:
2% m Х n, где m – масса тела, n – количество дней.
2. Новорожденного ребенка необходимо кормить 7 раз в сутки (каждые 3 часа с 6-часовым ночным перерывом).
3. С 2 меc. до введения прикорма – 6 раз в сутки (каждые 3,5 часа с ночным перерывом 7,5 часов).
4. После введения прикорма – 5 раз в сутки (каждые 4 часа с 8-часовым ночным перерывом).
5. Недоношенного ребенка с массой менее 2 кг кормят 8-10 раз.
Запомните! При грудном вскармливании практикуйте кормление ребенка по его требованию, а не по расписанию. Свободный режим кормления – лучший стимул для лактации.
1. Рассчитайте суточное количество пищи.
2. Расчет суточной потребности в пище детям 1-го года жизни проводите объемным или калорийным (энергетическим) методами.
Объемный метод расчета необходимого суточного количества молока
- с 10-го дня жизни до 2 мес. суточное количество пищи равно 1/5 массы тела;
- с 2 мес. до 4 мес. – 1/6 массы тела;
- с 4 мес. до 6 мес. – 1/7 массы тела;
- с 6 мес. до 12 мес. – 1/8 массы тела.
Объем пищи не должен быть больше, чем 1 л.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Читайте также:


