Можно ли ходить в солярий при опоясывающем лишае
24 сентября 2016, 0:03 Эксперт статьи: Блинова Дарья Дмитриевна 7,855
Вирус герпеса является распространенным недугом, который поражает покровы кожи и слизистые оболочки. Проявляется в виде водянистых пузырьков, которые в дальнейшем лопаются и превращаются в язвочки. Это неприятное явление доставляет много неудобств и у больных появляется масса вопросов: чем лечить, как вести себя при активизации герпесного вируса и др. Чаще всего людей интересует, можно ли при герпесе загорать на солнце и в солярии? Получить ответ можно, если ознакомиться с причинами, провоцирующими выход наружу герпесного вируса.
Причины и симптомы
Наверняка многие знаю, что вирус герпеса имеется у 90% жителей планеты, но только у некоторых он проявляется болезненной симптоматикой. Чтобы герпес вышел наружу, нужны определенные условия, например:
- переутомление;
- стрессовые ситуации;
- снижение иммунной системы;
- переохлаждение;
- пребывание долгое время на солнце.
Спровоцировать появление герпесновирусной инфекции может дисбактериоз, чрезмерное употребление алкоголя, беременность и голодание. Передается герпес и при контактировании с инфицированным человеком. Герпес может появиться на губах или половых органах.
В большинстве случаев больной ощущает следующие симптомы:
- жжение кожных покровов;
- зуд на месте будущего образования пузырьков;
- озноб;
- общее недомогание;
- слабость;
- повышение температуры тела.
Наблюдая данные симптомы, необходимо обратиться к врачу, чтобы подобрать схему лечения и получить общие рекомендации. Любителям прямых солнечных и ультрафиолетовых лучей необходимо быть особенно осторожными при появлении герпесного вируса на губе и других частях тела.
Воздействие на высыпания
Когда герпес начинает прогрессировать, на коже больного проявляются пузырьки, плавно переходящие в эрозии. Что происходит при воздействии на высыпания внешних факторов?
- дети;
- люди со светлой кожей и волосами;
- любители долго загорать;
- люди с большим количеством родинок и те, кто чья кожа быстро сгорает под солнцем.
Подвергаются проявлению герпесновирусной инфекции под лучами солнца больные с хроническими заболеваниями почек и печени.
Можно ли ходить в солярий людям с герпесом? Врачи утверждают, что воздействие на пораженный участок герпесновирусной инфекцией ультрафиолетовых лучей категорически противопоказано. Загорают при герпесе только на стадии ремиссии и, желательно, спустя полгода после обострения недуга. Но даже через 6 месяцев необходимо знать меру в пребывании под ультрафиолетовыми лучами и соблюдать общие рекомендации специалистов.
Время пребывания в солярии должно быть минимальным. Прежде чем приступить к процедуре, нужно смазать кожу специальными средствами, которые способны обеспечить защиту от воздействия ультрафиолетовых лучей. Волосы также следует уберечь, для этого на голову надевают шапочку. Злоупотреблять процедурами в солярии категорически противопоказано, следует прекратить дальнейшие процедуры, как только кожа примет ровный загар.
Загар при обострении болезни
У больного с обострением герпесновирусной инфекцией появление пузырьков сопровождается ухудшением самочувствия, повышением температуры тела, болезненными ощущениями в мышцах и суставах. При генитальном герпесе больные жалуются на боли в паховой зоне, бедер, ягодиц и вверху ног. При обострении водянистые пузырьки лопаются и покрываются корочками. Врачи однозначно рекомендуют всем отказаться от пребывания под лучами солнца или ультрафиолета во время обострения недуга.
Общие правила загара
Чтобы избежать рецидива герпесновирусной инфекции во время загара, необходимо придерживаться определенных правил:
- Исключить длительное пребывание под прямыми лучами солнца или ультрафиолета в солярии. Приходить на пляж необходимо рано утром и уходить до 11 дня. Не сгореть и не спровоцировать герпес можно, если загорать после 17.00. В это время загар получится ровным и без ожогов кожных покровов.
- Не следует находиться на открытом пространстве в обед даже в сумрачный день, так как именно в это время ультрафиолетовые лучи солнца способны легко проходить сквозь облака.
- Не рекомендуется загорать в воде, так как она является неким проводником солнечного излучения, при котором кожные покровы еще больше подвергаются воздействию ультрафиолета. Выйдя из воды, нужно насухо вытереть тело.
- Важно использовать специальные косметические средства, которые защищают кожные покровы от сильного воздействия ультрафиолета.
- Голова должна быть покрыта головным убором, так как перегревание может активизировать герпесный вирус в организме человека.
- Пребывая на жаре, стоит соблюдать осторожность с употреблением холодных напитков, которые также способны спровоцировать возникновение герпесновирусной инфекции.
Жители средней полосы и северных районов привыкли, что вирус герпеса активируется в холодное время после переохлаждения организма. Но некоторые носители вируса знают, что активация заболевания происходит не только при простуде вследствие перемены климата.
Иногда длительные пребывания на солнце способствуют тому, что у человека появляется солнечный герпес. Это не отдельное заболевание и не особенный вирус. Просто одни и те же штаммы ведут себя одинаково при переохлаждении и при длительном воздействии на кожу УФ лучей.
Состав солнечных лучей
Солнечные ультрафиолетовые (УФ) лучи составляют 10% всей солнечной энергии, достигающей земли. 50% приходится на инфракрасное (ИК) излучение, 40% – это видимый свет.
УФ лучи бывают разной длины:
- UV-C – волны длиной до 280 нм.
- UV-B – волны длиной до 320 нм.
- UV-A – волны длиной до 400 нм.
Электромагнитные волны UV-C полностью остаются в озоновом слое. Земли достигают 10% волн UV-B и 100% волн UV-A.
Инфракрасное излучение обладает свойством теплоты, а ультрафиолет проявляет химическую активность. Именно она оказывает влияние на организм человека.
Чем опасен загар?
Красивый шоколадный загар – это не подарок благодарного организма за избыток солнца. Это излишек выработки меланина. Так организм пытается бороться с негативным воздействием ультрафиолетовых лучей.
Большие дозы УФ волн спектра A угнетают клетки дермы, приводя к их гибели. Красная горячая кожа после инсоляции (избыточного облучения) свидетельствует о повреждении клеток. Если краснота прошла через некоторое время, то повреждения были несильные.
Очаговые воспаления кожи, вызванные сильным ожогом, оставляют на дерме больные везикулы и бледные пятна. В итоге поврежденная кожа сходит, а новая становится еще более чувствительной к излучению.
Загорать при герпесе на теле (даже если он на губах) все-таки не стоит. Особенно это касается обеденного времени, когда лучи солнца очень агрессивны.
Солнце и герпес

В окружающей среде вирус герпеса достаточно нестойкий и погибает под воздействием прямых солнечных лучей. Это связано с губительным действием ультрафиолета на генетический материал возбудителя.
Однако в организме человека вирус сохраняет свою патогенную активность даже при длительной инсоляции. Под воздействием вредных УФ-лучей общий иммунитет снижается, ослабленные клетки организма становятся мишенью для активировавшегося герпеса. Его способность заражать здоровые ткани возрастает и начинается массивная вирусная атака.
При длительном нахождении на солнце возможно не только появление рецидива болезни, но и увеличение обширности уже имеющихся высыпаний.
Симптоматика солнечного герпеса ничем не отличается от обычного:
- Зуд и жжение на первой стадии сменяется опухолью и отеком поврежденных тканей эпидермиса.
- Прозрачные пузырьки перерастают в язвочки.
- Отмечается болезненность высыпаний, иногда повышается температура, бывает озноб.
- Общее самочувствие ухудшается, начинаются головные боли и ломота в суставах.
На солнце герпесные высыпания протекают с большими неудобствами, больнее и дольше, чем в холодное время года. Ослабленные клетки эпидермиса, кроме лечения рецидива, требуют защиты от ультрафиолета. Да и организму приходится бороться с двумя факторами одновременно и здесь не обойтись без дополнительной защиты.
Первыми в группу риска попадают дети из-за не полностью окрепшего иммунитета. Чем младше ребенок, тем больше вероятность проявления герпесных пузырьков.
Недостаток в организме человека витамина PP и употребление некоторых лекарственных препаратов (антибиотиков, сульфаниламидов, мочегонных) значительно повышает чувствительность к солнцу. Также заболевания надпочечников и проблемы с печенью провоцируют проявление герпеса вследствие воздействия УФ лучей.
При выявленной аллергии на солнце загорать категорически запрещено.
Посещение солярия

Некоторые любители искусственного загара замечают, что солярий провоцирует проявление высыпаний герпеса. Пациенты дерматолога жалуются на то, что после непродолжительной процедуры на лице выскакивает простуда.
Солярий – это вертикальная или горизонтальная закрытая кабинка с UV-A лучами и вентиляторами. Сама процедура загара не может вызвать рецидив, а вот ультрафиолет с вентиляторами способны активировать дремлющий в нервных клетках вирус герпеса. Как это происходит? Лучи спектра A проникают в самые глубокие слои дермы. Их способность ослаблять иммунную систему приводит к разрушению клеток ДНК и к образованию раковых опухолей.
То есть, солярий ничем не отличается от солнца, их ультрафиолет идентичен. Разница лишь в силе воздействия. Причем доза искусственных УФ лучей в 10 раз больше излучения солнца.
Искусственный загар, как и естественный, ослабляет иммунитет, провоцируя активацию вируса герпеса.
Пятиминутный солярий заменяет часовое пребывание на солнце юга. И он также не рекомендуется, если у вас герпес.
Лечение

Солнечный герпес лечится так же, как и обычный. К противовирусным мазям желательно добавить иммуномодулирующие препараты. Для детей можно приобрести в аптеке Виферон гель – средство местного воздействия. В его состав включен человеческий интерферон, способный остановить распространение и развитие герпесвируса.
Местные средства наносятся ватной турундой, косметическим диском или гигиенической палочкой, чтобы не занести дополнительную инфекцию руками. Также область с высыпаниями нельзя расчесывать – облегчения процедура не принесет, а навредить может.
Прием внутрь стимулирующих натуральных препаратов на основе элеутерокока, женьшеня, эхинацеи поддержат иммунитет в период увеличенного солнечного воздействия. Можно прокапать в нос Деринат.
Профилактика

Для предотвращения активации вируса нужно соблюдать простые правила поведения на солнце. Если воздействия излучения не избежать, нужно максимально защитить эпидермис от вредных излучений.
- Наибольшая солнечная активность наблюдается в период с 11.00 утра до 16.00. В это время находиться под лучами нельзя. Ультрафиолетовые ванны рекомендуется принимать с утра и ближе к вечеру.
- Во время загара обосновано использование солнцезащитных средств. Самая большая защита у детских кремов и спреев. При покупке следует обратить внимание на цифры, указанные на упаковке. Чем они выше, тем крепче барьер между ультрафиолетом и кожей. Во время купания средства смываются, поэтому каждый раз их нужно наносить снова.
- Не рекомендуется после купания обсыхать на солнце без обтирания полотенцем. Капли воды являются линзами, притягивающими солнечные лучи. Ультрафиолет концентрируется и его воздействие усиливается.
- Для губ можно приобрести специальную губную помаду с высоким фактором защиты. Наносить ее следует через каждые 2 часа. Можно пользоваться бесцветным бальзамом с ультрафиолетовыми фильтрами.
- Во время купания не нужно долго находиться в воде, чтобы не переохладить организм.
- Если принято решение ходить в солярий, то перед процедурами необходимо смывать с кожи все косметические средства.
- В солярии, как и пляже, нужно использовать темные очки и регулярно наносить солнцезащитный крем и помаду.
- Чтобы укрепить иммунитет и не дать возможности герпесу проявить себя, носителям вируса следует на постоянной основе придерживаться здорового образа жизни и правильного питания. Нужно следить за здоровьем и не допускать развития других болезней, способных ослабить иммунную систему.
Следует помнить, что тень не защищает от ультрафиолета, а потому нужно укрыться в помещении. Также после процедуры загара любой продолжительности нужно смазывать кожу увлажняющими средствами.
Умеренный загар полезен для здоровья. При правильном дозировании УФ лучей осложнений можно избежать.
[youtube.player]Цветной лишай – одно из самых распространенных грибковых заболеваний, чаще встречающееся у подростков и взрослых, реже у детей и пожилых людей. Отличительная черта – большие коричневые пятна на разнообразных участках туловища. Опрошенные больные больше жалуются на эстетическую проблему, так как многие стесняются с такими пятнами появляться на людях, посещать общественные места, бани, сауны и даже ходить на пляж.
Ответы на вопросы
Сегодня мы хотим ответить на 10 самых распространенных вопросов, которыми задаются люди, страдающие разноцветным лишаем:
- Заразен ли цветной лишай? С медицинской точки зрения да, заразен. Но, нужно внимательно изучить статистику, которая гласит, что в семьях, где есть больной разноцветным лишаем, очень редко это заболевание диагностируется у его родственников. Даже, несмотря на тесный бытовой контакт, ЦЛ считается малоконтагиозным грибковым заболеванием. Доказано, что активизации болезни способствуют сильные переохлаждения, изменения химического состава пота и наличие сопутствующих заболеваний (сахарный диабет, себорея и др.).

Сколько длиться инкубационный период? До конца не изучено, но дерматологи придерживаются мнения, что с момента активизации грибка Pityrosporum orbiculare обычно проходит от двух недель до нескольких месяцев.- Как распознать первые признаки? В большинстве случаев отрубевидному лишаю предшествуют появление желто-бурых точек на груди, спине или подмышечных впадинах. Через несколько дней точки могут увеличиваться в размерах и сливаться друг с другом в один большой очаг поражения коричневого цвета. Очень часто пятна проявляются на фоне загара.
- Где чаще всего локализуются пятна? В 80% случаев пятна локализуются на животе, спине, плечах и подмышечных впадинах. Реже их можно встретить на кистях рук, ногах или гениталиях. Еще реже на лице или волосистой части головы.
- Какого цвета пятна? В 90% случаев пятна при разноцветном лишае коричневого цвета. Также встречаются желтовато-бурый и розовый оттенок. Ближе к выздоровлению пятна полностью обесцвечиваются.
- Как распознать цветной лишай? Опытному врачу достаточно будет детально ознакомиться с клинической картиной, чтобы поставить точный диагноз. В некоторых случаях прибегают к микроскопическому исследованию, осмотру очагов поражения под лампой Вуда или окрашиванию пятен йодным раствором или анилиновыми красками. Под лампой в случае подтверждения диагноза будет видно желто-оранжевое или коричнево-темное свечение. После окрашивания пятен в случае наличия РЛ будет видно разницу окрашивания кожи в местах локализации пятен и здоровых участках кожи.
- Как быстро вылечить ЦЛ? Большинство дерматологов утверждают, что отрубевидный лишай не является серьезным заболеванием и от него можно избавиться очень быстро без применения большого количества препаратов. Успех будет зависеть от своевременности начатого лечения и индивидуальных особенностей организма больного. Хорошие отзывы получило использование салициловой кислоты и борного спирта, которыми смазываются очаги поражения в течение 10 дней. Для обработки волос используются шампуни на основе кетоконазола.

Нужно ли пить таблетки при разноцветном лишае? Это решать лечащему врачу, так как он на основе очного осмотра и проведенных исследований может на точно определить необходимость системного лечения. В 80% случаев можно обойтись местными препаратами, а к системной терапии прибегают при постоянных рецидивах или неэффективности использования мазей и шампуней. Системное лечение включает в себя прием средств на основе кетоконазола, флуконазола и итроконазола. Эффективная схема: двукратный прием Флуконазола 300мг с интервалом 10 дней. Эффект сохраняется почти целый год.- Можно ли лечить ЦЛ при беременности и грудном вскармливании? Крайне желательно, все лечебные мероприятия проводить через несколько месяцев после родов и ГВ, чтобы не навредить ребенку, так как 90% противогрибковых препаратов имеют противопоказания для беременных.
- Нужно ли кипятить вещи во время лечения ОЛ или почему бывают рецидивы? Опытные дерматологи уверяют, что при разноцветном лишае достаточно соблюдать элементарные правила личной гигиены и не требуется кипятить, проглаживать и дезинфицировать вещи больного. Рецидивы наблюдаются довольно часто, но их появление объясняется резким снижением иммунитета или сильным переохлаждением.
Несколько советов
Если вам или вашим близким все же придется столкнуться с цветным лишаем, очень надеемся, что наши советы окажутся вам полезными и вы найдете все ответы на возникшие вопросы.
[youtube.player]Розовый лишай (или лишай Жибера – по первооткрывателю) – одно из распространенных поражений кожного покрова. До конца еще не установлено, какие факторы предрасполагают к его развитию. Но из официальных источников медицины известно: заболевание возникает в осенний и весенней периоды, в основном, у людей со слабым иммунитетом. Большая часть пациентов – взрослые (у детей патология развивается намного реже). Чтобы установить причины возникновения лишая в каждом конкретном случае, понадобится помощь квалифицированного специалиста, который направит на обследование, изучит данные диагностики, составит план лечения.
Причины возникновения розового лишая у человека
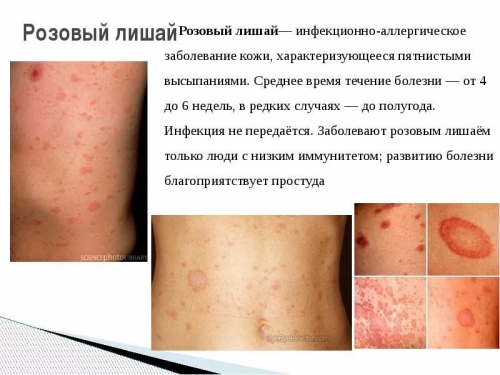
Розовый лишай относится к дерматозу инфекционного, аллергического или вирусного генеза. Заболеванию свойственна определенная фазность, периоды обострения и ремиссии. Тем, кто колеблется, заразен или нет розовый лишай, нужно знать, что он не передается от человека к человеку, вследствие контакта с раной. Заболевание также нельзя унаследовать. К возникновению патологии предрасполагают следующие факторы:
• Перенесенная вакцинация (независимо от ее вида).
• Авитаминоз выраженной формы (наиболее часто у асоциальных личностей и людей, длительное время соблюдающих абсолютно неграмотное диетическое питание).
• Постоянная подверженность нервным перенапряжениям.
• Нарушения метаболического характера.
• Укус вредоносного насекомого (часто причина кроется в повреждении кожного покрова человека клопами или вшами).
Также заболеванию подвержены люди, перенесшие инфекционные поражения пищеварительного тракта.
Симптомы и признаки розового лишая
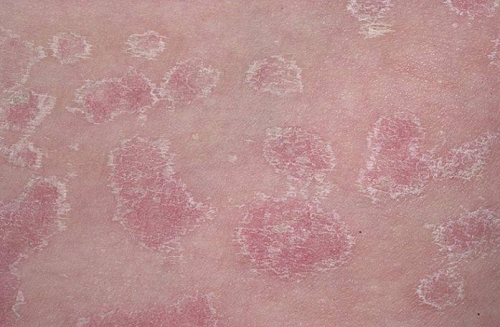
Розовый лишай (фото)
Возникновению на поверхности покрова характерных проявлений предшествует миалгия, боли могут беспокоить не только в мышцах, но и распространяться на суставы. Пациент отмечает беспричинную головную боль, общее состояние – слабое, больше напоминает на недомогание накануне простуды.
Затем на поверхности эпителия выступает собственно розовый лишай. Он представляет собой розовые мелкие пятна, имеющие тенденцию к быстрому увеличению (могут достигать размера 2-х копеечной монеты). Излюбленная зона поражения розового лишая – туловище, лишь в редких клинических случаях выявляют заболевание на конечностях и лице. Если человек предрасположен к повышенному потоотделению, в зону негативного воздействия попадает кожа кистей рук и стоп.
Форма высыпаний – овальная или круглая. Когда старые пятна становятся менее выраженными, их заменяют новые, яркие, характерного цвета. Розовые высыпания вызывают сильный зуд, который не становится меньше, если не предпринимать терапевтических мер.
Спустя 2-3 дня после появления на коже, эритемы видоизменяются: центр пятна словно проваливается вовнутрь, а остальная часть покрывается роговыми чешуйками. Кожа приобретает интенсивный бурый оттенок. Когда чешуйки отторгнутся, останется заметное последствие – узкий воротничок ороговевшего слоя. Он создает кайму центральной бурой части пятен. Свободный край завернут вовнутрь. Первоначальный розовый цвет сохраняется лишь по периферии пятен, что позволяет сравнивать высыпания с медальонами.
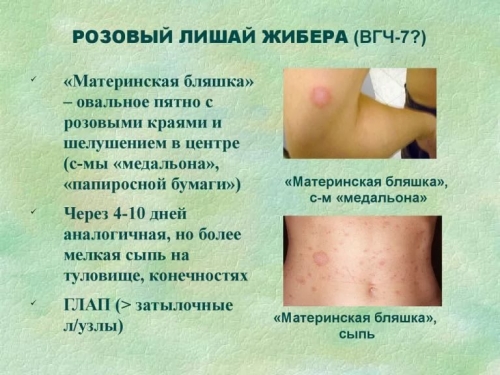
Приблизительно за 1-2 недели до возникновения высыпаний у половины пациентов появляется одно характерное пятно, которое принято называть материнским: оно всегда обращает на себя внимание крупными размерами и наличием активного шелушения по всей поверхности. Накануне обновления старых пятен свежими высыпаниями, может наблюдаться повышение температуры тела, слабость, ощущение общего недомогания.
Общая длительность заболевания может достигать 8 недель. К рецидиву заболевание склонно только у людей со сниженным иммунитетом на фоне голодания или тяжелой системной болезни.
Когда пятна сходят, велика вероятность таких последствий на кожном покрове, как лейкодерма или усиленная пигментация кожи.
Розовый лишай: загар в солярии, на пляже, водные процедуры

Пациентам с розовым лишаем противопоказано принимать водные процедуры или даже душ (независимо от температуры воды, планируемой для использования). Дело в том, что пятна инфекции имеют большую предрасположенность к отекам. Именно вода провоцирует этот процесс. Если хотя бы незначительное количество капель будет систематически попадать на поврежденные ткани – эритемы сольются в один обширный очаг поражения и будут слабо реагировать на терапевтический процесс. Лечащему врачу сложно подобрать оптимальное лекарственное средство, если чешуйки разбухли и пятна отекли.
Люди, у которых возник розовый лишай Жибера, должны отказаться от водных процедур, если хотят, чтобы выздоровление наступило раньше, чем через 3 месяца. Альтернативный вариант – обрабатывать пораженную зону влажными гигиеническими салфетками. Еще более полезно, если они будут содержать ионы серебра, необходимые для ускоренного заживления. Полностью отказаться от обработки раневой поверхности – неправильно и даже опасно, поскольку бактериальная микрофлора станет причиной развития нагноения имеющегося повреждения.
Пациенту с розовым лишаем важно избегать любого раздражения очага инфекции, чтобы не вызвать его обострения. Усугубить патологический процесс способно натирание грубым нательным бельем, одеждой, изготовленной из шерсти и синтетики, ультрафиолетовое облучение, некорректное применение мази или крема (косметические и лекарственные средства не должны содержать деготь и серу). Независимо от стадии заболевания и периода, в котором оно находится (рецидив или ремиссия), противопоказано загорать на солнце или в солярии.
Розовый лишай и косметология

При развитии розового лишая у человека противопоказан и поход к косметологу. Учитывается зона планируемого воздействия – лицо или тело. Лишай находится в числе общих ограничений для выполнения многих косметических процедур. Если у пациентки пятна присутствуют на лице – нельзя выполнять пилинг, наносить маски, применять гиалуроновую кислоту, проводить биоревитализацию. Если на теле – запрещено выполнять даже ручной массаж, чтобы по неосторожности не отторгнуть патологические корочки.
Когда косметологические процедуры будут выполняться не на зоне присутствия розового лишая, специалисту достаточно надеть одноразовые перчатки (как и в случае выполнения остальных манипуляций по уходу) – этого будет достаточно. Розовый лишай не передается при прикосновении через кожу и при раневой поверхности (ссадины, раны, порезы).
Диагностика розового лишая
Поскольку главный признак заболевания – появление специфических пятен, задача врача – дифференцировать патологию, исключив вероятность остальных состояний, при которых возникают похожие высыпания. Терапевт не располагает всем необходимым, чтобы установить точный диагноз, поэтому пациента направляют в кожно-венерологический диспансер по месту жительства.
Перед тем, как лечить, специалист проведет процедуры, чтобы убедиться, не являются ли возникшие высыпания:
- токсидермией;
- розеолой, характерной для заболевания сифилисом;
- парапсориазом;
- себорейной экземой;
- отрубевидным лишаем.
Чтобы установить диагноз, дерматологу достаточно собрать анамнез (беседа с пациентом), провести визуальный осмотр пятен, покрытых чешуйками и провести соскоб поврежденной ткани для дальнейшего бактериологического исследования.
Как лечить розовый лишай
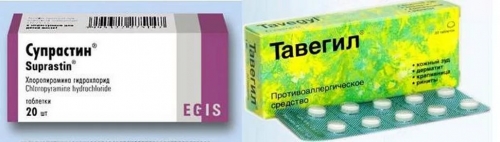
Доминирующим симптомом кожного заболевания выступает зуд, необходимость постоянно расчесывать зоны поражения. Для его устранения специалист назначает антигистаминные средства – Тавегил, Супрастин, Димедрол.
Важно! Антигистаминные препараты – особенная фармакологическая группа: эти лекарственные средства, обеспечивая необходимый эффект, оказывают и побочное действие, которое выражается в сонливости. Учитывая этот нюанс, препараты назначают принимать непосредственно перед сном. Если после пробуждения пациента длительное время не покидает ощущение сонливости – нужно сообщить врачу: специалист откорректирует дозировку лекарства.
Антигистаминные препараты могут назначаться как по рецепту, так и без необходимости его составления.

Для усиления воздействия и улучшения купирования зуда, предписывают антиаллергические препараты: Эриус, Лоратидин, Ксизал. При назначении дозировки и кратности приема, врач учитывает возраст, вес пациента, уровень индивидуальной переносимости, стадию заболевания, отягощающие обстоятельства, успешность предыдущего применения данных лекарственных средств.
Устранить зуд – не менее важно, чем болевые признаки розового лишая, поскольку расчесывая пятна, пациент может занести инфекцию из-под ногтей или с поверхности ладоней. В дальнейшем, это станет причиной развития абсолютно другой, более сложной, бактериальной инфекции.
Чтобы уменьшить степень покраснения лишая, специалист назначает мази, обладающие антисептическим свойством – например, Левомеколь. Если наносить такое лекарственное средство, как Офлокоин, можно не только устранить гиперемию, но и снизить степень чувствительности – обезболить раневую поверхность (в составе мази присутствует лидокаин). С той же целью рекомендуют перорально принимать Левомицетин и Пантотенат кальция.
Общее укрепление организма обеспечит более скорое наступление выздоровления. Врач назначит витамины, которые предстоит проколоть курсом, чередуя через день. Например, в понедельник, среду и пятницу – внутримышечно вводят B1 и B6, а во вторник, четверг и субботу – B2 и B12 (воскресенье – перерыв). Они способствуют заживлению повреждений и обновлению кожи.
Из медикаментозных средств наружного применения назначают пасты и мази, изготовленные на основе гормонов. Если применять преднизолоновую мазь дважды в день, затем покрывая пораженный участок стерильным материалом, постепенно уйдет зуд, покраснение, кожа начнет свое восстановление.
Если места покрова, где возник розовый лишай, невыносимо болят, допустимо принять таблетку анальгетика. Но лучше оказывать местное обезболивающее воздействие, нанося ментоловую мазь.
Профилактика розового лишая
На протяжении всего лечения, как и после выздоровления для профилактики, пациенту категорически запрещено нервничать, переохлаждаться, подвергать себя вредоносному воздействию ультрафиолетовых лучей. Также важно пересмотреть питание – состояние кожи усугубится при наличии в рационе:
• Цитрусовых фруктов.
• Копченостей.
• Маринадов.
• Молочных продуктов.
• Яичного желтка.
• Рыбы и морепродуктов.
• Острых соусов и приправ.
• Газированных напитков.
• Сухофруктов.
Более точные рекомендации относительно питания может дать только врач.
Розовый лишай – сложно поддается лечению, но шансы на скорое выздоровление возрастают у тех, кто сразу обращается к специалисту, не пытаясь устранять патологию самостоятельно.
- Поля | 2017-09-27 23:26:32
Вот и меня врач посадил на диету, причем жесткую.Не мыться еще надо было. Пила супрастин и мазалась нафтадермом. Все предписания врача выполняла, поэтому свежих высыпаний не было и все прошло относительно быстро.
[youtube.player]Читайте также:


