Можно ли делать прививку от кори при ревматоидном артрите
Пациенты с воспалительными аутоиммунными заболеваниями всегда в группе риска по инфекциям. Отчасти потому что вынуждены пить иммунносупрессоры, отчасти из-за дисфункции иммунитета. Остается вопрос: можно ли делать прививки при ревматоидном артрите и прочих ему подобных болезней иммунной системы?
Эта статья написана по материалам обзорного материала ученых Гарвардской медицинской школы.
Почему важно вакцинироваться при ревматоидном артрите
Несмотря на то, что многие заболевания контролируются путем массовой вакцинации, очень многие пациенты с аутоиммунными заболеваниями стараются её избегать. Например, в этом международном исследовании из 3920 больных РА, более половины никогда не прививались от сезонного гриппа и пневмококковой инфекции. Лишь менее трети прошли вакцинацию должным образом.
Почему же при ревматоидном артрите так важно вакцинироваться? Все объясняется сниженной иммунной функцией.
Исследования, которые непосредственно оценивают эффективность прививок для больных с РА, ограничены. Но несмотря на это, данных достаточно, чтобы сделать вывод об их пользе и оправданности.
Какие вакцины рекомендуются при ревматоидном артрите?
Как правило, пациентам с аутоиммунными заболеваниями нужно выбирать время между курсами иммунодепрессантов для прививок. При этом врачебные стандарты предписывают выбирать инактивированные (неживые) вакцины.
К таковым относятся:
13-валентная пневмококковая вакцина (PCV13), за которой примерно через 8 недель следует 23-валентная вакцина (PPSV23);
Сезонные инактивированные вакцины против гриппа;
Вакцины против гепатита A и B;
Вакцина от ветрянки (опоясывающего лишая);
Вакцина от кори.
Любые обязательные живые вакцины (например, против кори или ветряной оспы) в идеале должны быть введены за 4 недели до начала курса иммунодепрессантов. Тем не менее, могут быть сделаны некоторые исключения для пациентов со слабой иммуносупрессией в случае прививки от ветрянки.
Как ставить прививки при ревматоидном артрите
Чтобы вакцина сработала максимально эффективно, ставить её следует за несколько недель до приема сильнодействующих лекарств. Это повысит вероятность развития иммунного ответа. В частности, противоопухолевый препарат ритуксимаб существенно снижает гуморальный иммунитет – любая вакцина в сочетании с ним будет бесполезной.
Некоторые исследования полагают, что временное удержание иммуносупрессии может усилить ответ на прививку, однако, нельзя утверждать с уверенностью, что это повлечет за собой клиническую пользу.
Совместимость с лекарствами
Большинство пациентов с ревматоидным артритом принимают обычные синтетические противоревматические препараты в сочетании с глюкокортикостероидами. Все они в той или иной степени будут снижать иммунный ответ на прививки.
В целом, наибольший эффект дает ритуксимаб, на втором месте метотрексат, на третьем – абатацепт.
Ингибиторы фактора некроза опухоли, как правило, не влияют на иммунную реакцию – за исключением прививки против гепатита B.
Лучше всего изучена совместимость вакцин против гриппа и пневмококка и лекарств от РА. Девять клинических исследований показали , что в целом эффективность вакцин не слишком страдает при приеме метотрексата, тоцилизумаба, тофацитиниба.
Так или иначе, если вы вынуждены принимать любые антиревматоидные препараты, соблюдайте сроки вакцинации, о которых было сказано выше.
Пациенты с ревматоидным артритом находятся в группе риска по любым вирусным и бактериальным инфекциям. Степень опасности зависит от того, насколько тяжелы симптомы основного заболевания. Однозначно: прививки при ревматоидном артрите делать не только можно, но и нужно.
-
Выбирайте инактивированные вакцины;
Соблюдайте сроки между курсами иммуннодепрессантов (от 2 до 4 недель);
Не ставьте прививки в период обострения болезни;
Обязательно проконсультируйтесь со своим ревматологом насчет схем вакцинации и своих индивидуальных противопоказаний.
[youtube.player]Прививки с неживыми вирусами, не вызывают поствакцинальный артрит у детей. Само же вакцинирование при ревматоидном артрите — распространенная практика в мире, которой пациенты в странах СНГ пренебрегают по причине неосведомленности. У пациентов с этим заболеванием двойной риск развития инфекционных осложнений по сравнению с популяцией. Поэтому используют рекомендации по вакцинации таких больных для защиты от некоторых инфекций, в том числе против инфекций и пневмонии. Пациенты с таким видом артрита реже приходят на процедуры против гриппа и пневмококковой инфекции, а у этих людей вероятнее при сменах сезонов появляются вирусные и простудные заболевания.

Общие рекомендации: можно ли делать прививки при артрите?
Делать профилактику инфекционных заболеваний важно людям с пониженной функцией иммунитета. Ревматоидный артрит и назначенные для его лечения препараты сильно увеличивают вероятность появления инфекционных осложнений и воспалительных процессов. Вакцина не может вызвать вирусное заболевание. Заболеть можно, только если человек был заражен вирусом уже во время прививания.
Ревматоидный артрит — аутоиммунное заболевание, которое направляет иммунную систему человека не против внешних раздражителей, а против собственного тела, разрушая сустав и околосуставные ткани. Поэтому для поддержки иммунитета важно своевременно прививаться.
Все прививки делаются неживыми бактериями с частицами белка разных видов гриппа. На эти частицы реагирует организм и вырабатывает необходимые для человека антитела. Однако вирус гриппа может изменяться и образовывать все новые и новые штаммы. Поэтому каждый год врачи и вирусологи делают новые вакцины с учетом изменений вируса. Соответственно врачами рекомендовано прививаться раз в год, особенно пациентам с пониженным иммунитетом на фоне ревматоидного артрита.
Достоинства и недостатки прививок при ревматоидном артрите
У больных ревматоидным артритом появляются сомнения по поводу вакцины. Это касается побочных эффектов и общей неэффективности препаратов, но большинство согласным с тем, что этот укол способен предотвратить заражение инфекционными заболеваниями. Противогриппозные вакцины имеют положительные стороны, такие как:
- При перемене сезона снижается риск заболевание гриппом и подобными инфекциями.
- Отсутствие возможности появления осложнений;большой спектр вводимых препаратов.
- Снижение заболевания гриппом у детей до 90%.
- Выработанные антитела также защищают организм от возникновения простудных явлений.
- Адекватная цена, в отличие от курсов из таблеток.
- Возможность делать прививки за счет государства.
Недостатки у вакцинации также присутствуют. Основной недостаток вакцинации — побочные эффекты. Чтобы их избежать существуют правила. Во-первых, вакцина должна соответствовать штамму гриппа и делаться квалифицированным врачом. Во-вторых, организм обязан быть подготовлен к принятию вируса. Пациент не должен быть с температурой, ослабленной иммунной системой. Важно купировать острую форму или обострение ревматоидного артрита. Запрещено делать прививки кормящим и беременным женщинам. И в-третьих, даже у здорового человека вакцина может вызывать недомогание, головные боли и покраснение места укола. Однако все это проходит на 2—3-й день. Если место укола покраснело, то нужно смазать его оксолиновой мазью и перевязать марлей на одни сутки.
Какие вакцины разрешены, а какие нет?
Так как большинство хронических патологий, в частности тех, что имеют аутоиммунную природу, а именно ревматоидный артрит, основная масса врачей рассматривает как противопоказание к вакцинации. Однако ряд проведенный исследований показывает, что прививание является активной мерой защиты ослабленного организма от опасных патогенов инфекционной природы, таких как грипп, коклюш, корь и т. п. Главное — ставить прививку после купирования острой фазы болезни, а сама вакцина должна быть качественной.
[youtube.player]Прививки при артрите предупреждают летальный исход при патологиях соединительной ткани. Больные полиартритом в 1,5 раза чаще сталкиваются с инфекционными заболеваниями и осложнениями: остеомиелитом, пневмонией.

Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
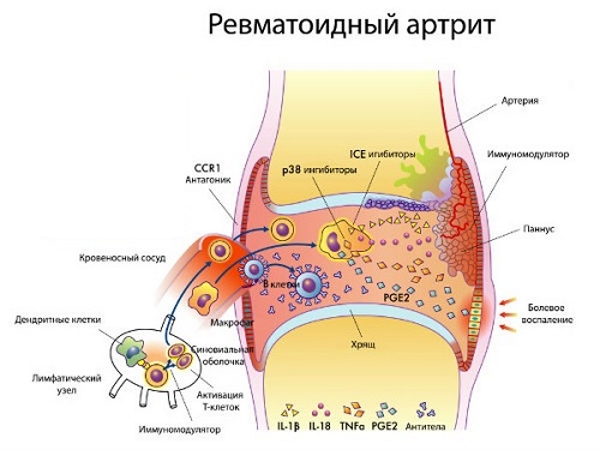
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.

При анализе крови на артрит появляется ревматоидный фактор
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).
В запущенных случаях развивается ревматоидное поражение сердца:
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.
Является ли артрит противопоказанием для вакцинации?
Ставить от дифтерии прививку разрешено при соблюдении следующего правила: вакцинацию назначают через 1 месяц после начала ремиссии. Перед проведением процедуры пациенту вводят дозу иммуносупрессивного препарата.
Ревакцинацию осуществляют медикаментом АДС–М. Детям рекомендуют после введения вакцины принимать общеукрепляющие средства.
Осложнения после прививки от дифтерии:
- развитие реактивного артрита и васкулита;
- кардиогенный шок.
Нередко у детей повышается температура до +38˚С. Некоторым пациентам делают прививку АДС–М на фоне лечения НПВП, Метотрексатом, Преднизолоном, Делагилом.

Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Прививку делают в период ремиссии. Пациенту назначают иммуносупрессивные препараты (Метотрексат, анти–TNF–лечение, кортикостероиды).
Укол делают в/м в дозе 0,5 мл. Одновременно вакцинации подвергаются родственники, окружающие больного.
У пациента с ревматическим заболеванием часто обостряется артрит, васкулит после прививки от гриппа.
Лечение иммуносупрессивными средствами является противопоказание к введению необходимого вещества, вакцинация не проводится, если пациент получал лечение Преднизолоном в дозе 2 мг/кг или курс терапии превышал 7 суток.
Больному не ставят прививку от кори на фоне лечения препаратами:
- Метотрексат;
- Азатиоприн;
- Циклоспорин А;
- Циклофосфамид;
- Хлорамбуцил.
Необходимо ввести вакцину всем членам семьи больного. После прививки от кори дети получают НПВП, Метотрексат в дозе 5–12,5 мг в течение 7 суток, Сульфасалазин, Купренил, но обострения суставного синдрома не наблюдается.

Вакцину против эпидемического паротита вводят на фоне лечения Метотрексатом в дозе 12,5 мг, Сульфасалазином в количестве 1 г в сутки. Дети вакцинируются в период ремиссии и во время приема НПВП. У них имеются защитные титры антител.
После вакцинации у пациентов с ювенальным артритом, получавшим лечение Метотрексатом и Этанерцептом, не возникло ни одного случая заболевания корью. У пациентов, привитых против гриппа, смертность снизилась на 48%.

Вакцина против ревматоидного артрита
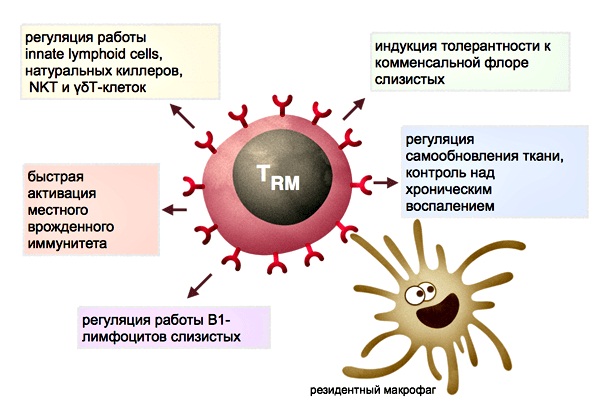
Прививка от ревматоидного артрита способна восстановить иммунную систему. Ученые воспользовались дендритными клетками, соединив их с противовоспалительными препаратами и пептидом больного сустава. Полученный состав вводили в кровеносное русло больным артритом.
Дендритные клетки позволяют иммунитету распознавать белки, а затем запускать Т–лимфоциты для атаки болезнетворного агента.
Т–клеточная вакцинация затратна по времени. Методика может применяться для терапии аутоиммунных процессов (диабета I типа, рассеянного склероза).
Иммунизация больных ревматоидным артритом предусматривала введение Т–клеточной вакцины п/к 6 раз в течение 12 месяцев. У многих пациентов улучшалось состояние здоровья.
Суставы меньше опухали у 73,3% больных, исчезла болезненность у 55,3% пациентов. В сыворотке крови не обнаружили маркеры воспаления, восстановились показатели СОЭ, С–реактивного белка, ревматоидного фактора.
В состав биологически активного вещества входили синовиальные Т-лимфоциты. Состав вакцины определяли CD 4+Т–регуляторные и CD8+цитотоксичные Т–клетки.
После прививки возрастал уровень экспрессии в CD4+T–клетках.
Вакцина против артрита необходима пациентам, страдающим болезнью Крона, аутоиммунными заболеваниями, раком. Ревматоидный артрит — хроническое заболевание, сопровождающееся обострением и периодом ремиссии. Не все пациенты могут пройти курс Т–клеточной вакцинации.
Выделена поливалентная Т–клеточная система, состоящая из клеток иммунной памяти, отвечающих за формирование аутоиммунного процесса.
Этот вариант прививки эффективен у пациентов, страдающих следующей патологией:
Если защитные силы организма ослаблены, Т–клеточная прививка не сможет запустить реакции, уничтожающие аутоиммунные лейкоциты.
Пациент готовится заранее для проведения процедуры.
В процесс индивидуальной подготовки входят:
- лечение хронических заболеваний;
- курс гемокоррекции, снижающий количество иммуносупрессивных препаратов или предусматривающий полный отказ от их применения.

Любые медикаменты уменьшают эффект от Т–клеточной вакцины. Подготовительный процесс включает такие процедуры:
- криоплазмаферез;
- экстракорпоральное антибактериальное лечение;
- иммунофармакотерапию (соединение лейкоцитарной массы и иммуномодуляторов) для увеличения противовирусной защиты и устранения аутоиммунного воспаления.
Заключение
Вакцинация при ревматическом артрите предотвращает летальный исход в случае развития инфекционных болезней.
В ревматологии введены в практику генно–инженерные медикаменты, которые вызывают нарастание риска развития болезни. Пациенты с артритом восприимчивы к инфекционным заболеваниям, факторами риска являются интерлейкины 1 и 6, В и Т–лимфоциты.
26–валентная вакцина, содержащая эпитиопы М-протеинов штаммов бета-гемолитического стрептококка, не взаимодействует с антигенами организма человека. Вакцинация способна защитить больного от стрептококковых штаммов вида А, вызывающих некротический фасцит.
Вакцина против гриппа у пациентов с РА дает хороший результат, обострения заболевания не обнаружено.
Назначение живых вакцин пациентам с полиартритом противопоказано.
Вакцинацию против гриппа проводят за 4 недели до начала лечения генно-инженерными биологическими препаратами.
[youtube.player]Противопоказания к прививке от кори у взрослых и детей

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Вирус кори передается через дыхательные пути и глазную конъюнктиву. Первые симптомы болезни наблюдаются на 8-12 день и очень похожи на проявления простуды. Появляется насморк, кашель, температура 39-40 °С, почти не снижаемая жаропонижающими средствами.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Через 1-2 дня во рту на щеках наблюдаются белесые пятна, а еще через пару дней на теле появляется красная сыпь. Далее может развиться очень опасная коревая пневмония.
Особенно предрасположены к опасному течению заболевания:

- дети до 5-ти лет;
- взрослые после 20 лет;
- беременные;
- имеющие иммунодефицит.
Прививка против кори позволяет защититься от этого опасного заболевания. Она есть в прививочном календаре. Первая делается в год, повторная – в 6 лет.
Для введения российским детям и взрослым доступно несколько вакцин. Они могут быть направлены только против кори, а могут быть комбинированными. Если человек по каким-то причинам не смог вакцинироваться ранее, он может провести эту процедуру в любом возрасте, но обязательно в 2 этапа. Причем интервал между этапами должен превышать 28 дней.
Используемые моновакцины:

- российская коревая вакцина (сухая);
- французская Рувакс.
И комбинированные вакцины:
- российская вакцина против кори/паротита;
- североамериканская MMP II (паротит/краснуха/корь);
- бельгийская Приорикс (краснуха/корь/паротит).
А вот совмещать прививку от кори с вакцинацией от дифтерии не рекомендуется. Все вакцины одинаково эффективно защищают от возбудителей кори. Но импортная вакцина делается на куриных эмбрионах и не подходит пациентам, имеющим аллергию на куриные белки.
Отечественная вакцина приготавливается на яйцах японских перепелов. Поэтому ее можно вводить даже таким аллергикам. Комбинированные препараты имеют преимущества перед моновакцинами, так как за один раз ребенок иммунизируется сразу от 3-х заболеваний.
Но прививку от кори можно делать не всем и не всегда. Противопоказания могут быть постоянными и временными. Вакцинацию запрещают, если у пациента имеется тяжелая форма аллергии на аминогликозиды.
Прививку также откладывают, если:
- на предыдущую вакцинацию была сильная реакция, либо после нее проявилось осложнение;
- у пациента наблюдается любое острое заболевание либо рецидив хронического;
- имеется первичный/вторичный иммунодефицит (заболевание инфекционным мононуклеозом, гриппом);
- больного лечили лекарственными средствами, ослабляющими иммунитет;
- имеются онкологические заболевания;
- в течение 2-х месяцев перед прививкой вводились препараты крови (плазма, иммуноглобулин, цельная кровь).
Общая информация
Артрит – это аутоиммунное заболевание, которое поражает различные суставы, вызывая их воспаление и последующие разрушение. При артрите появляется боль при движении, а при осложненных формах болезни даже в покое. Двигательная активность пораженного сустава постепенно снижается, хрящевая и костная ткань разрушается.

Артрит на последней стадии характеризуется постоянными болями, пациент не может двигать и ухаживать за собой и получает инвалидность. Чем запущеннее болезнь, тем меньше вероятность, что удастся его вылечить и жить нормальной жизнью.
Чаще всего болезнь проявляется у людей старшего возраста, примерно в 60% случаев, но и в молодом и детском возрасте можно заболеть, особенно, если есть наследственная предрасположенность. Точная причина болезни не известна, но спровоцировать его могут такие факторы, как:
- инфекции;
- переохлаждение;
- авитаминоз;
- стрессы;
- травмы;
- пассивный образ жизни и др.
Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).

В запущенных случаях развивается ревматоидное поражение сердца:
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.

Можно ли делать прививку от гриппа при ревматоидном артрите
График прививок

Чтобы у ребенка сформировался стойкий противокоревой иммунитет ему рекомендуется сделать несколько прививок. Схема вакцинации может быть разной:
- Если малыш рожден от женщины, у которой в крови обнаружены антитела к инфекции, то первый раз вакцину ребенку вводят в год, далее в 6 лет и 15—17 лет.
- Когда ребенок рожден от женщины, которая ранее не была привита и не болела корью, то необходимо сделать 4, а не 3 прививки. Первый укол делают в 9 месяцев и далее по обычной схеме.
- Если ребенку не была сделана прививка в год, то первый укол надо сделать как можно раньше, второй в 6, третий в 15—17 лет.
- Если у ребенка старше 6 лет нет прививок от кори, то вакцину вводят дважды с интервалом не меньше 1 месяца. Лучше если разница по времени будет 6 месяцев.
Иногда требуется экстренная вакцинация:
- У непривитого ребенка был контакт с больным корью. В этом случае прививку нужно сделать в течение 72 часов с момента встречи с вирусом.
- Если предстоит поездка в страну, где наблюдается неблагоприятная ситуация по кори надо пройти вакцинацию за месяц до отъезда.
График иммунизации для каждого ребенка подбирается педиатром в индивидуальном порядке. Смещение календаря прививок возможно из-за болезни, бывает, что родители не хотят ставить отечественный препарат и ждут, когда появится импортный.
Укол делают или в мышцу, или под кожу: в наружную часть плеча, бедро или под лопатку. Грудничкам первого года жизни инъекцию делают в плечо или бедро. Детям, которым исполнилось 6 лет укол делают в плечо или подлопаточную область. Если на плече мало мышечной ткани и много жировой, то медикамент вводят в бедро. Нужно следить, чтобы препарат не попал в кожу, так как это чревато появлением уплотнения и медленным высвобождением лекарства в кровь, в результате чего иммунизация может быть недостаточно эффективной.
Куда делать укол зависит от вида вакцины.
Причины заболевания
Поствакцинальный артрит могут вызывать любые вакцины:
- против краснухи;
- против кори;
- БЦЖ;
- АКДС;
- против ветряной оспы;
- против вирусных гепатитов (В и А);
- против эпидемического паротита;
- другие.
Особенности течения поствакцинальных артритов зависят от типа используемых вакцин.

В большинстве случаев поствакцинальный артрит у детей возникает после введения вакцины краснухи, реже – свинки, ветряной оспы или коклюша. У взрослых это осложнение чаще появляется после вакцинации от туберкулеза (вакцина БЦЖ).
Если пациент недавно перенес реактивный артрит или болезнь Рейтера вызванные шигеллой или сальмонеллой, и вводится вакцина против этих возбудителей, то существует риск рецидива воспаления.
Механизм возникновения поствакцинальных реакций связан с тем, что введение любой вакцины вызывает физиологичные изменения в организме: активизация клеток иммунной системы, образование защитных антител и другие реакции. Иногда эти процессы могут сопровождаться клиническими симптомами.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины возникновения поствакцинального артрита связывают с индивидуальными особенностями организма, патологией иммунной системы. Доказан повышенный риск возникновения этого состояния у людей, имеющих антиген HLA-B27.
Типичные проявления поствакцинального артрита следующие:
Редко воспаление суставов может сочетаться с симптомами васкулита или аллергической реакции (покраснение, зуд, отечность в месте введения вакцины). Иногда поствакцинальный артрит возникает вместе с патологическими признаками, схожими с проявлениями болезни Рейтера. Однако инфицирования хламидиями или другими микроорганизмами не наблюдается.

Возможно возникновение артралгии без внешних изменений суставов.
Как правило, течение поствакцинального артрита доброкачественное. Проявления заболевания обычно проходят полностью, возможно даже спонтанно за 10-14 дней. Но при следующем плановом введении вакцины симптомы артрита могут вернуться с большей интенсивностью. Если поражение сустава не исчезает или даже усиливается, значит, скорее всего, это не поствакцинальный, а какой-либо другой артрит.
В редких случаях возможно тяжелое течение поствакцинального артрита с хронизацией процесса. Как правило, такой вариант возникает после введения вакцины против краснухи (моно- или в составе других препаратов). Этот артрит является уже не поствакцинальной реакцией, а побочным эффектом от введения вакцины.
Из-за того, что проявления патологии возникают отсрочено, через несколько недель после вакцинации, и быстро исчезают, многие родители не догадываются об их связи со сделанной прививкой.
Существуют особенности течения артрита, в зависимости от введенной вакцины и места введения. Так, у взрослых больных описаны характерные проявления артрита, после введения БЦЖ для лечения онкологической патологии мочевого пузыря.
При этом у женщин при внутримышечном введении вакцины возможно возникновение симметричного артрита мелких суставов, напоминающего ревматоидный, который сопровождается утренней скованностью.
А у мужчин при введении препарата в виде инстилляций в мочевой пузырь возможно возникновение асимметричного моноартрита с поражением суставов нижних конечностей и крестцово-подвздошных сочленений.
Специфических методов определения поствакцинального артрита не существует. 
Основные мероприятия направлены на исключение более тяжелых вариантов артрита – ревматоидного, ревматического, инфекционного и других. Для этого необходимо обратиться к врачу сразу после появления симптомов заболевания.
Помогают в постановке диагноза сведения о проведенной профилактической вакцинации в течение последнего месяца. Поэтому родителям следует знать, какой препарат вводился ребенку и когда.
Если побочные эффекты во время использования каких-либо медикаментов или аллергические реакции возникали ранее, необходимо сообщить специалисту их характер и то, какими лекарственными средствами эти симптомы купировались.
План обследования включает:

- Лабораторные исследования:
- Инструментальные исследования: рентгенография пораженных суставов для исключения деструктивных и других изменений. Могут также использоваться УЗИ сустава, КТ и МРТ, диагностическая пункция.
Лабораторные исследования включают в себя:
- общий и биохимический анализы крови для исключения воспалительных и инфекционных изменений;
- специальные исследования: определение ревматоидного фактора, антинуклеарных антител, циркулирующих иммунных комплексов, иммуноглобулинов различных классов, антигенов HLA.
В случае истинного поствакцинального артрита, симптомы заболевания проходят даже при отсутствии терапии. Однако для наблюдения и проведения диагностических ме
роприятий ребенок должен находиться в стационаре.
Применяются следующие методы лечения:
- Медикаментозные средства:
- нестероидные противовоспалительные препараты – для уменьшения проявлений воспаления, боли;
- симптоматические средства – обезболивающие, противоаллергические и другие препараты.
- Курс физиотерапевтических процедур – показан после стихания воспалительного процесса.
- Лечебная физкультура – проводится при остаточных проявлениях заболевания для восстановления полного объема движений в суставах.

Прогноз заболевания благоприятный. Через 10-14 дней симптомы полностью исчезают, не оставляя после себя никаких патологических изменений.
Специфических мер профилактики поствакцинального артрита не существует. Однако после возникновения подобного побочного эффекта от введения препарата, многие родители начинают бояться проведения профилактической вакцинации.
Совсем отказываться от прививок не стоит, ведь они направлены на защиту организма от серьезных инфекционных заболеваний.
Но чтобы предотвратить возможные побочные эффекты в будущем, введение вакцин следует проводить по индивидуальному графику под контролем врача-иммунолога.
Современные препараты обладают низкой вероятностью развития побочных эффектов после введения. Перед введением вакцины квалифицированный специалист расскажет, на какие возможные реакции следует обращать внимание.

Также необходимо придерживаться следующих правил:
- Не следует делать прививки сразу после перенесенных инфекционных и других заболеваний, аллергических реакций, отдыха в других климатических зонах, стрессовых ситуаций (например, первый поход в школу или детский сад). Все эти факторы увеличивают риск возникновения поствакцинального артрита.
- С особой настороженностью при проведении профилактической вакцинации следует относиться к детям, страдающим аллергическими реакциями, патологией иммунной системы, имеющим отягощенную наследственность (носители антигена HLA-B27).
- Необходимо наблюдать за ребенком после проведения прививки, избегать стресса и чрезмерных физических нагрузок.
- Детям, страдающим аллергическими реакциями, следует за несколько дней до и после вакцинации соблюдать гипоаллергенную диету. Маленьким детям в этот период не следует вводить новые блюда прикорма.
- Хотя бы несколько дней после прививания не следует посещать организованный коллектив (детский сад, школу), поликлиники, стационары и места скопления большого количества людей, чтобы предотвратить возможные инфекционные заболевания.
Артрит и прививки
Прививки, или вакцинация проводится в целях получения иммунитета к опасным для жизни и здоровья людей заболеваниям. Для этого в организм пациента вводят вакцину, изготовленную из микроорганизмов и их продуктов жизнедеятельности, которая провоцирует выработку антител к этому возбудителю, но болезнь не развивается, так как микроорганизмы ослаблены или мертвы.
Так или иначе, вакцина действует на иммунитет человека и может спровоцировать ряд различных поствакцинальных заболеваний, в том числе и артрит. В наше время риск возникновения побочных эффектов низок, так как качество вакцин значительно возросло. Поэтому чаще всего болезнь развивается у пациентов с наследственной предрасположенностью или личной непереносимостью компонентов.
[youtube.player]Читайте также:


