Кто делал прививку от ветрянки перед беременностью
Многие будущие мамы задумываются над тем, как предотвратить опасные для плода инфекционные заболевания при беременности. Самым эффективным способом избежать таких проблем является вакцинация во время подготовки к зачатию. Какие желательно сделать прививки и сколько придется подождать, чтобы сформировался иммунитет?
Прививки нельзя откладывать на тот момент, когда беременность уже наступит. Несмотря на то, что доказательств повреждающего действия современных вакцин на плод нет, беременность является противопоказанием к вакцинации, за исключением тех случаев, когда риск последствий инфекций многократно превышает риск осложнений прививки.
Чтобы уточнить, какие нужны прививки при планировании беременности, необходимо обратиться к участковому терапевту (семейному врачу) за полгода до беременности. Выясните, какие детские инфекции вы перенесли в детстве. Если вы точно болели краснухой, эпидемическим паротитом (свинкой) или ветряной оспой, снимается вопрос о вакцинации против этих болезней, так как перенесенное заболевание оставляет пожизненный иммунитет. Также при планировании беременности изучается документация о плановых прививках. Современные вакцины от кори, краснухи, паротита оставляют иммунитет на срок до 20 лет, от дифтерии и столбняка – до 10 лет.

Если есть сомнения по поводу перенесенных инфекций или сделанных прививок, то для уточнения ситуации врач предложит провести обследование на наличие в крови антител к ним. При этом в крови определяются иммуноглобулины классов G и М. Это специальные белки, которые хранят информацию о контакте с каким-либо конкретным вирусом или бактерией. Иммуноглобулины М свидетельствуют об остром процессе; обнаружение иммуноглобулинов G говорит о наличии иммунитета к болезни (после перенесенного заболевания или прививки). Если их уровень достаточен, то делать прививку нет необходимости. Если таких антител нет, то вакцинация защитит женщину от заболевания в дальнейшем.
Самым опасным для малыша в период внутриутробного развития является вирус краснухи. Если женщина заражается этим инфекционным заболеванием при беременности, особенно на сроках до 16 недель, последствия могут быть печальными: очень высока вероятность врожденных уродств, вирус краснухи вызывает снижение слуха и глухоту, многочисленные поражения глаз, слепоту, пороки сердца, пороки развития головного мозга, умственную отсталость.

Если заражение происходит в 1-м или 2-м триместрах – это показание для прерывания беременности. В таком случае врачи рассказывают женщине о возможных последствиях и оставляют за ней право решать, как быть дальше. Если заболевание развивается на более поздних сроках, когда формирование всех органов и систем уже закончено, риск для ребенка будет минимальным, так как в этот период вирус краснухи уже не способен вызвать серьезные пороки развития.
Курс вакцинации от краснухи состоит всего из одной прививки. Делают ее подкожно в область плеча. Она обеспечивает защиту от инфекции минимум на 20–25 лет. Проверить наличие иммунитета к краснухе можно, определив в крови антитела к данной инфекции. Однако такая проверка не является обязательным условием для вакцинации. В настоящее время уже доказано, что прививка от краснухи, сделанная женщинам, которые уже перенесли инфекцию в детстве, является безопасной.

Данная вакцина является живой аттенуированной. Это означает, что вызывающий заболевание вирус был модифицирован и ослаблен в лабораторных условиях для того, чтобы, входя в состав вакцины, он мог продуцировать иммунитет, достаточный для защиты от заболевания, но при этом не иметь болезнетворных свойств. Ослабленный вирус некоторое время может продолжать жить и развиваться в организме женщины, не вызывая заболевания, но имеет потенциальную возможность инфицировать плод.
Внимание! Прививку от краснухи ни в коем случае нельзя делать во время беременности. Между вакцинацией и беременностью должно пройти минимум 3 месяца!

Корь – инфекционное заболевание, которое у взрослых протекает очень тяжело, часто с различными осложнениями, например, воспалением легких.
При заражении беременной женщины корью на ранних сроках нередко происходит самопроизвольное прерывание беременности. Могут возникать пороки развития плода – поражение нервной системы, снижение интеллекта, слабоумие.
Эпидемический паротит (свинка) – острая вирусная инфекция, поражающая околоушные и подчелюстные слюнные железы. Болезнь опасна своими осложнениями: вирус может поражать оболочки или ткань головного мозга, вызывая его воспаления – менингиты и энцефалиты. Также возбудитель заболевания воздействует на ткань поджелудочной железы, суставы, а у взрослых – на яичники и яички, что может привести к бесплодию. При заражении эпидемическим паротитом в первом триместре беременности возможен самопроизвольный выкидыш.
Если неизвестно, болела ли женщина ранее корью и паротитом, то следует либо сдать кровь на коревые IgG и анализы на антитела к паротиту, либо привиться повторно. Если антитела в крови не обнаружены, проводится вакцинация. Обычно используют живую ослабленную вакцину против кори, паротита и краснухи. Вакцинация проводится однократно, подкожно в область плеча, ее можно сочетать в один день с любыми прививками, но в виде отдельной инъекции.
Внимание! Вакцина относится к живым, поэтому в течение 3 месяцев после прививки необходимо предохраняться от беременности.

Ветряная оспа (ветрянка) является распространенной детской болезнью, чаще всего поражает детей в возрасте от 6 месяцев до 7–8 лет. В этом возрасте заболевание протекает легко. У взрослых же ветрянка бывает нечасто, но переносят они ее исключительно тяжело, и нередко развиваются осложнения. Также вирус ветряной оспы вызывает другое заболевание – опоясывающий лишай (герпес зостер), которое возникает у 20% лиц, перенесших ветряную оспу, когда через различные промежутки времени при определенных условиях (как правило, при снижении иммунитета) происходит реактивация вируса.
Заражение ветрянкой во время первых четырех месяцев беременности в небольшом проценте случаев может привести к возникновению синдрома врожденной ветряной оспы: пороки развития конечностей, головного мозга, поражения глаз и воспаление легких. Если же женщина заболевает менее чем за 2 недели до родов, то существует высокая вероятность развития ветрянки у новорожденного малыша.
Прививка против ветряной оспы может быть рекомендована женщинам, которые планируют беременность, но при этом ранее не болели ветряной оспой. Для того чтобы узнать, есть ли у будущей мамы иммунитет к этой болезни, также можно сдать кровь на иммуноглобулины.
Вакцина вводится подкожно в область плеча, однократно. Из-за того, что вакцина получена из живого, но ослабленного вируса, приблизительно у 1% привитых может иметь место развитие симптомов заболевания, но в очень мягкой форме, с высыпанием в количестве всего нескольких пятен и, как правило, без температуры.
Внимание! Беременность является противопоказанием для прививки против ветряной оспы. Также после вакцинации женщинам рекомендуется предохраняться от беременности в течение 1 месяца.

Хотя вирусный гепатит (воспалительное заболевание печени, вызванное вирусами) встречается сравнительно редко, беременные женщины заболевают им в 5 раз чаще, чем небеременные. Вирус гепатита B передается от больного с кровью и всеми биологическими жидкостями: спермой, слюной, мочой, молоком. Это одна из инфекций, передаваемых половым путем. Кроме того, у беременных вирусные гепатиты протекают тяжелее и представляют серьезную опасность для самой женщины и плода.
Не знала, что беременна…
Необходимо отметить, что случайно накопленный опыт прививок среди женщин, которые на момент вакцинации не знали о том, что беременны, не показал ни одного случая повреждающего действия вакцин на плод. Поэтому будущим мамам, которые были случайно привиты против краснухи, кори, паротита, ветряной оспы, прерывание беременности не предлагают.
К счастью, вирус гепатита не вызывает пороки развития у плода, однако возможно его внутриутробное заражение. Если гепатит возникает в 1-м и 2-м триместрах беременности, вероятность, что новорожденный малыш заболеет, невелика, если в 3-м триместре – риск заражения повышается и составляет 25–50%. В этом случае дети рождаются недоношенными и с маленьким весом. Однако преимущественно малыши инфицируются в родах (около 90–95% всех инфицированных детей).
Стандартная схема вакцинации против гепатита В включает в себя трехкратное введение препарата: 0–1–6 месяцев, то есть в идеале нужно начинать вакцинацию за 6 месяцев, чтобы успеть сделать все три прививки до начала беременности. Однако на практике при подготовке к планируемой беременности чаще используется другая схема: вакцина вводится два раза с интервалом в месяц, что обеспечивает иммунитет до года, а третью прививку делают уже после родов, что формирует иммунную защиту длительностью более 15 лет. Вакцина вводится глубоко внутримышечно в область дельтовидной мышцы плеча. Как правило, прививка против гепатита В хорошо переносится, может быть незначительное повышение температуры, покраснение и болезненность места укола. Вакцину можно сочетать в один день с любыми прививками, но в виде отдельной инъекции.
Внимание! В ее состав входит только один из белков вируса, поэтому после последней инъекции можно сразу приступать к зачатию.

Внимание! После вакцинации от полиомиелита беременность можно планировать через 3 месяца.
Дифтерия – это опасное инфекционное заболевание, вызываемое бактерией – дифтерийной палочкой. Инфекция передается воздушно-капельным путем, во время беременности может вызвать серьезные осложнения, спровоцировать преждевременные роды или выкидыш.
Столбняк – острое инфекционное заболевание, возбудителями которого являются бактерии клостридии. Болезнь передается контактным путем и вызывает поражения нервной системы с развитием судорог. Возбудитель образует столбнячный токсин – один из сильнейших бактериальных ядов. Токсины столбняка проникают через плаценту и могут поражать плод, чаще всего его нервную систему. К сожалению, при столбняке новорожденных смертность достигает 100%. Привитая мама передает своему ребенку антитела к инфекции с кровью во время беременности и с грудным молоком после рождения, создавая тем самым препятствие для проникновения инфекции.
Внимание! Вакцинация против дифтерии и столбняка проводится вакциной, которая состоит из очищенных дифтерийного и столбнячного токсинов. По календарю эта прививка делается через каждые 10 лет после вакцинации в возрасте 16 лет, то есть в 26, 36, 46 лет и так далее. При подготовке к беременности прививку рекомендуется делать только в том случае, если подошел срок очередной вакцинации или вакцинация была пропущена. Вакцинацию проводят не позже чем за месяц до беременности.
[youtube.player]
Наш эксперт – акушер-гинеколог Ирина Усольцева.
Для защиты малыша
От ветрянки и краснухи
Эти инфекции, перенесенные во время беременности, могут привести к гибели плода или вызвать у него тяжелые врожденные пороки, вплоть до глухоты и слепоты. Лучше не рисковать и заранее сделать прививки.
Многие игнорируют эту рекомендацию, потому что якобы болели в детстве. Увы, порой воспоминания эти ошибочны. К тому же, даже если инфекцию вы и правда перенесли, гарантий безопасности это не дает. Иммунитет, приобретенный во время болезни, не пожизненный: краснухой можно заболеть второй раз, а вирус ветряной оспы, однажды попав в организм, остается здесь навсегда и в некоторых случаях может активизироваться.
Чтобы проверить, насколько вы готовы ко встрече с краснухой, можно пройти специальный анализ, показывающий наличие к ней антител. Если их достаточно, врач может отменить прививку. Если нет, ее нужно сделать. Нет ничего страшного и в том, что вы пройдете вакцинацию при имеющемся иммунитете (это касается и ветрянки).
Когда делать? Вакцина против краснухи – живая, если ее ввести незадолго до зачатия, есть риск, что она повредит будущему малышу. Поэтому делают прививку как минимум за два, а в идеале за три месяца до предполагаемой беременности. После прививки от ветрянки предохраняться нужно как минимум месяц.
Для собственной безопасности
От гепатита В
Этот вирус, вызывающий тяжелые проблемы со здоровьем, передается через биологические жидкости, например, слюну или кровь. У беременных женщин риск заражения увеличивается, потому что им приходится проходить через различные обследования, сдавать анализы. И хотя в современных лабораториях строго следят за безопасностью этих манипуляций, от ошибок, увы, не застрахован никто. К тому же после родов нередко требуется переливание крови, а кесарево сечение подразумевает прямой с ней контакт.
Когда делать? Вакцина от гепатита В не живая, она состоит из белка, взятого из оболочки вируса. Навредить ребенку она не может, поэтому беременеть можно хоть на следующий день после окончания вакцинации. Однако, чтобы возник стойкий иммунитет, нужно сделать не одну, а три прививки. Для собственного спокойствия маме желательно провести их все до зачатия. Первую дозу вакцины вводят за шесть месяцев до предполагаемой беременности, вторую – через месяц после первой, третью – еще через пять месяцев. Такая схема дает стойкий длительный иммунитет.

Возможен и другой вариант. Если будущая мама поздно спохватилась и беременность планируется меньше, чем через полгода, можно сделать две прививки с интервалом в месяц, а третью провести уже после родов. Такая защита менее надежна, но, как правило, на год действия двух прививок хватает, а за это время женщина как раз успевает стать счастливой мамой.
Если уже есть дети
От полиомиелита
Кажется, что столкнуться с этим недугом почти невозможно: случаи заболевания в цивилизованных странах не фиксируются уже много лет. Однако для женщин, планирующих беременность, такая прививка становится актуальной, если у них есть старшие дети, которым исполнилось шесть месяцев, полтора года или 14 лет. В этом возрасте, согласно календарю прививок, ребенку показана вакцинация или ревакцинация от страшного заболевания. Проводят ее в нашей стране в основном живыми вакцинами. После прививки вирус некоторое время обитает в организме ребенка и выделяется из него в окружающее пространство.
Самому привитому он не причиняет вреда. Однако, если в доме есть люди со сдвигами в иммунной системе (а при беременности она работает по-особенному), они могут заболеть. Вот почему женщине лучше перестраховаться и сделать прививку, причем не живой, а инактивированной вакциной. Увы, в основном такую вакцинацию проводят в платных центрах. Другой вариант – привить такой вакциной старшего ребенка, когда придет срок ревакцинации. Но за это также придется заплатить.
Когда делать? Не менее чем за 2 месяца до предполагаемой беременности.
[youtube.player]
В 90% случаев ветрянка – детская болезнь. В раннем возрасте она проходит легче, без осложнений. Если же человек заразился уже будучи взрослым, болезнь может проявить все свои коварные стороны.
Стоит ли говорить, что в период беременности ветрянка — это не просто нежелательное заболевание, а реальная угроза здоровому протеканию беременности (в частности, на поздних сроках).
Что такое ветрянка?
Ветряная оспа (так правильно называть ветрянку) – это инфекционное заболевание с высоким индексом контагиозности. Это значит, что ветрянкой очень просто заразиться.
Пусть заражения ветрянкой действительно очень прост. Общаясь с зараженным человеком, можно самому заболеть. Болезнь передаётся при кашле и чихании. Некоторое время болезнь протекает в скрытой форме: человек ещё не подозревает о том, что заражён, при этом сам может быть переносчиком инфекции. Инфекционный период начинается за два дня до возникновения первых симптомов.

От 10 до 23 дней длится период развития вируса в организме. Но о своём заболевании человек догадывается только с появлением оспин (небольших прыщиков) по всему телу. Пока новые оспины не перестанут образовываться, продолжается инфекционный период.
Итак, при простом общении с больным человеком (пусть даже его болезнь ещё протекает в скрытой форме), другой человек может заразиться от него ветрянкой. И уж тем более ускоряет процесс заражения чихание и кашель.
Если вы пили или ели из посуды больного, вытирались его полотенцем, спали на его подушке – вы не заразитесь.
Каким должен быть нормальный уровень гемоглобина при беременности?
О симптомах анемии при беременности проинформирует эта статья.
Диагностика заболевания
Предвидеть эту болезнь практически нельзя. Возникает она, можно сказать, внезапно.
Самые главные симптомы ветряной оспы – сыпь и повышение температуры. Взрослый человек может даже и не сразу обратить внимание на небольшие красноватые узелки на лице, у зоны волос. Потом пятнышки эти начнут возвышаться над поверхностью кожи, постепенно превращаясь в прозрачные прыщики.
Другие симптомы ветрянки:
- высокая температура;
- озноб;
- потеря аппетита;
- головная боль;
- зуд в области высыпаний.
Температура может быть очень высокой, переходить в лихорадку.
За день-два до появления сыпи возможно появление следующих признаков болезни:
- боль в суставах;
- слабость и недомогание;
- повышение температуры.
У детей, к слову, эти признаки выражены слабо (могут вообще отсутствовать), а вот взрослым приходится тяжелее. Чем больше сыпи на теле взрослого человека, тем сильнее мучает его зуд. Но переживать, что после этой сыпи останутся рубцы, не стоит. Она развивается на верхних слоях кожи.
Повышенная температура держится обычно от трёх дней до недели, а высыпания могут появиться за два дня, а могут образовываться в течение девяти дней.
Каковы признаки пиелонефрита при беременности? Спросим у доктора!
Чем опасен цитомегаловирус при планировании беременности? Можно узнать из этой статьи.
Чем опасна (и опасна ли?) ветрянка во время беременности?
Ветрянка у беременной протекает так же, как у всех взрослых людей. Сама беременность не является фактором риска, осложнений и прочего.
Изменяется только схема лечения, поэтому переживания, что болезнь будет проходить значительно тяжелее, беспочвенны. Есть, конечно, случаи, когда беременная подвержена возникновению вторичной инфекции, но случается это достаточно редко.
На ранних сроках заражение ветрянкой может быть опасным: не исключены задержка развития плодов, возникновения пороков развития у ребёнка. Но пугаться и паниковать не стоит: только в 1% случаев действительно возникают серьёзные пороки развития. Нельзя сравнивать опасность ветрянки и краснухи при беременности, заражение последней болезнью в разы рискованнее для плода.
На сроке от 20 до 36 недель рисков для малыша практически нет. А если в качестве лечения применяется специфический иммуноглобулин, всякие риски практически исчезают.
А вот ветрянка, возникшая на последних неделях беременности, действительно опасна. В каждом втором случае инфекция передаётся малышу, но и часть антител мамы он тоже получает.
Лечение и профилактика ветрянки

Ни в коем случае заражение ветрянкой не является показанием к прерыванию беременности! Впадать в панику и бегать от врача к врачу не стоит. Ваш доктор выпишет вам направления на анализы, возможно, придётся пройти дополнительные обследования.
Чтобы снизить риск возникновения патологий в развитии плода, беременной женщине, вероятно, введут специфический иммуноглобулин. Лечение самой ветрянки, скорее всего, будет проходить с помощью приёма лекарства Ацикловир (отлично снимает зуд), а также каламиновых примочек.
Полезная информация о том, когда рассасываются швы после родов — в этой статье.
Сколько длится беременность у женщин? Читайте — здесь.
Здесь действуют простые правила:
- Если беременность уже наступила, прививку делать нельзя. Дабы защититься от этой болезни, вакцинацию лучше сделать после рождения ребёнка.
- Если вы планируете беременность, и знаете, что ветрянкой никогда не болели, имеет смысл сделать прививку. Но тогда зачатие лучше отсрочить на три месяца после вакцинации.
- После сделанной прививки избегайте контакта с теми, кто ещё не болел ветрянкой, ведь высыпания могут появиться и после вакцинации. А это значит, что вы сами являетесь источником заражения.
- Если женщина не помнит, болела ли она ветрянкой в детстве, можно сделать специальный анализ крови на наличие антител к этому вирусу. Тогда будет ясно, делать вакцинацию или нет.

Если незадолго до зачатия вы сделали прививку от ветрянки, переживать за течение беременности не стоит.
Как мы говорили, безопасности ради, стоит планировать малыша по истечению трёх месяцев после вакцинации, но прерывать беременность в другом случае, конечно, не стоит.
По этому поводу тоже переживать не стоит, особенно, если после болезни прошло больше месяца. Антитела к вирусу в вашем организме выработаны, а значит, вы застрахованы от нового заражения.
Есть много мифов, что беременные могут снова заболеть ветряной оспой на фоне ослабленного иммунитета, но это совершенная глупость. Повторимся ещё раз: беременность – не показание к возникновению осложнённой формы ветрянки, и тем более, повторно возникшего заболевания.
Часто спрашивают: как без теста на беременность определить, что ты беременна? Ваш вопрос — наш ответ.
Как сделать клизму перед родами? Узнаем из этой статьи.
Вместо заключения
Ветряной оспой во время беременности может заразиться женщина, которая до того не болела этой болезнью. 90% случаев ветрянки приходится на детские годы, многие женщины даже не помнят, что уже болели ветряной оспой.
Опасна ветрянка на ранних сроках беременности, как и другие инфекционные болезни, она может повлиять на течение беременности в этот период. Но риск развития пороков у плода даже в этом случае очень мал.
Серьёзная угроза здоровью малыша – ветрянка на последних неделях беременности. В 50% случаев заражается малыш от мамы, болезнь эту новорожденные переносят тяжело. Врачи стараются отсрочить дату родов до выздоровления мамы, если это возможно.
Введение специфического иммуноглобулина беременной – одна из мер лечения женщины от ветрянки.
Делать прививку от ветряной оспы в период беременности нельзя!
И после перенесённой болезни, и после вакцинации можно приступать к зачатию малыша. Антитела уже выработаны, не заразитесь ни вы, ни ребёнок. Но после вакцины подождать с зачатием лучше 3 месяца.
Сама беременная женщина болеет ветрянкой так же, как и все обычные (то есть небеременные) люди, риск осложнений мал.
[youtube.player]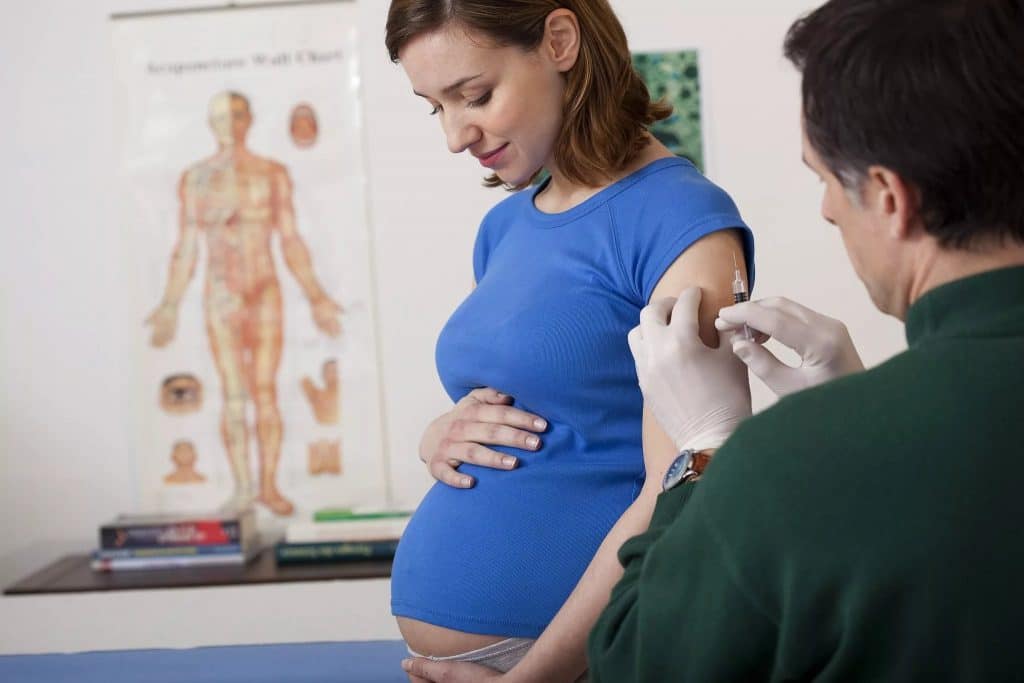
Вакцинация – важный этап подготовки к рождению будущего малыша. Врачи гинекологи назначают прививки перед беременностью, чтобы организм женщины смог противостоять опасным заболеваниям, ведь в период вынашивания ребенка иммунитет ослабевает. Многие болезни негативно сказываются на женском здоровье и провоцируют серьезные дефекты развития у плода. Чтобы предотвратить заражение, будущей матери нужно пройти курс вакцинации до зачатия.
В каких случаях нужна прививка от ветряной оспы?
В детстве ветрянка переносится легко. У женщин, переболевших ветряной оспой в раннем возрасте, вырабатывается пожизненный иммунитет к этой болезни. Если вирус впервые атакует взрослого человека, то возможны серьезные осложнения. Ветрянка особенно опасна при беременности. Вирус провоцирует у плода пневмонию, пороки конечностей, зрения, слуха и головного мозга. При ветряной оспе существует риск выкидыша или замирания беременности.
Прививка от ветряной оспы перед беременностью
Иногда по разным причинам женщина не помнит, была ли у нее в детстве ветрянка. В таком случае назначается анализ крови на наличие иммуноглобулинов класса IgG. Результат показывает, есть ли у пациентки иммунитет к данному вирусу. Если иммуноглобулины отсутствуют, перед зачатием необходимо обязательно сделать прививку.
Вакцинация проводится за 4 месяца до планируемого оплодотворения. Прививка от ветрянки делается двукратно. Интервал между введением живых ослабленных вирусов составляется 6-10 недель. Точные даты вакцинации назначает врач. Зачатие разрешается минимум через 1 месяц после последнего укола. В противном случае ослабленный живой вирус может навредить плоду.
Иммунизация проводится с помощью вакцин Варилрикс и Окавакс. Первый препарат производится в Бельгии.
- Варилрикс – аттенуированная живая вакцина. Она вводится под кожу с целью выработки в организме антител к ветрянке. Противопоказаниями к применению являются ВИЧ, лейкоз, лимфома, прием иммунодепрессантов, дискразия крови.
- Окавакс – это вакцина японского производства. Препарат способствует выработке стойкого длительного иммунитета к ветрянке. Окавакс нельзя применять людям с иммунодефицитом. Обе вакцины противопоказаны при беременности. Именно поэтому женщины еще до зачатия должны узнавать, какие прививки им необходимы.
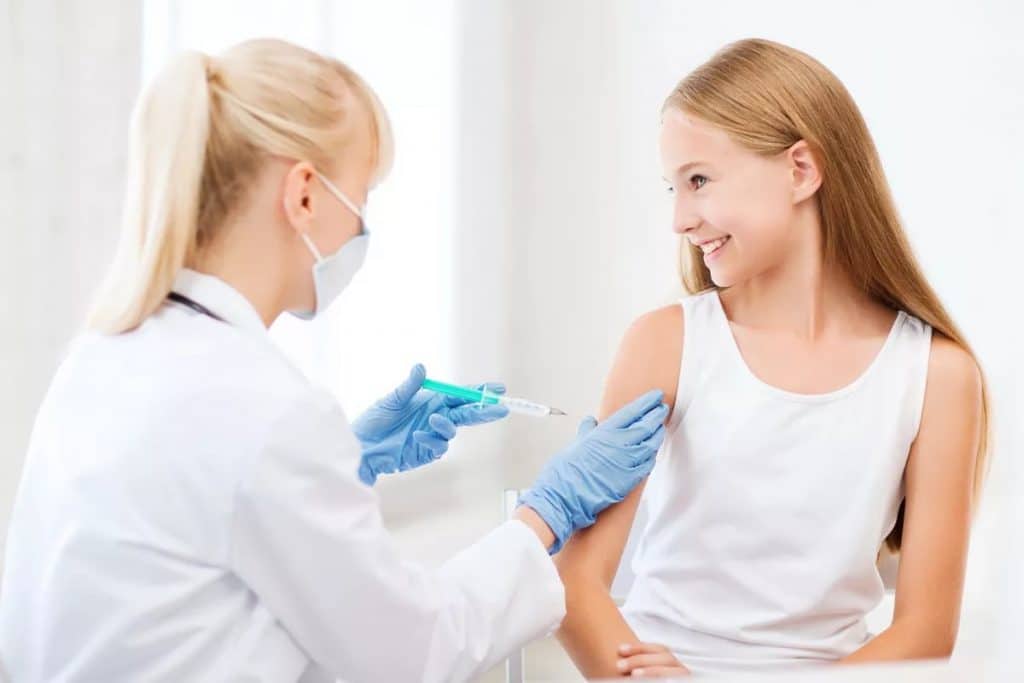
Вакцина от краснухи для будущих мам
Вирусы, размеры которых позволяют им проникать через плаценту, несут большую угрозу для плода. Особенно опасной является краснуха. Если у беременной женщины отсутствует иммунитет к возбудителю патологии, то существует риск заражения вирусом на раннем сроке беременности. Это может привести к тяжелым порокам у будущего ребенка, среди которых:
- врожденные уродства;
- дефекты конечностей;
- проблемы с сердцем;
- глухота;
- слабоумие;
- слепота.
Прививка перед беременностью от краснухи
Прививка от краснухи перед беременностью помогает обезопасить женщину и ее будущего малыша от возможных последствий патологии. Иммунизация проводится минимум за 3 месяца до зачатия. Иногда врач советует проводить вакцинацию за полгода до планируемого оплодотворения. Ослабленные патогенные микроорганизмы вводятся под кожу в небольшом количестве. Вирус живет и размножается в организме женщины 2-3 месяца. В этот период нельзя беременеть, так как для малыша ослабленные микроорганизмы опасны. Через 3 месяца после вакцинации у женщины вырабатываются антитела к вирусу, которые также передаются и будущему малышу.
Беременных часто волнует вопрос, можно ли прививаться от краснухи в 1 триместре. Этого делать ни в коем случае нельзя. Иммунизация должна производиться строго до зачатия. Живая вакцина влияет на плод точно так же, как вирус краснухи. Если непривитая женщина заражается в 1 или 2 триместрах, врач рекомендует сделать аборт. Чтобы не допустить вынужденного прерывания беременности, необходимо сделать прививку от краснухи до зачатия.
Живые ослабленные вирусы вводятся внутримышечно или подкожно однократно. На сегодняшний день используются индийская, хорватская или французская вакцины. Существуют комбинированные препараты, которые защищают сразу от 3 болезней: краснухи, паротита и кори. Конкретную вакцину подбирает врач с учетом индивидуальных физиологических особенностей пациентки.
Прививка от кори перед планируемым зачатием
Корь – вирусное заболевание, представляющее угрозу здоровью женщины и развитию плода. Патология передается воздушно-капельным путем и проявляется в виде сыпи. Если в детстве переболеть корью, то антитела к вирусу сохраняются на всю жизнь. Однако далеко не все женщины обладают иммунитетом к данному заболеванию. Поэтому врачи в обязательном порядке назначают пациентке прививку от кори перед беременностью.
Прививка от вируса кори перед беременностью
Часто женщины интересуются, зачем проводить вакцинацию, если риск заражения является небольшим. Дело в том, что в период вынашивания малыша иммунитет снижается. Вирус кори может долгое время находиться в организме, никак себя не проявляя. Беременность – это стресс, и именно в этот период патогенные микроорганизмы начинают размножаться и атаковать не только органы матери, но и ребенка. Противокоревой вакцинацией можно уберечь будущего ребенка от таких нарушений, как:
- гидроцефалия;
- недоразвитость нижних или верхних конечностей;
- воспаление легких;
- слепота;
- глухота;
- умственная отсталость;
- сердечная недостаточность.
Чтобы женщины забеременели без риска осложнений, гинеколог настоятельно советует пройти полный курс вакцинации, включающий в себя противокоревую прививку. Живая ослабленная вакцина вводится за 4 месяца до планируемого зачатия. После последней прививки женщине нельзя беременеть в течение 3 месяцев. Врач рекомендует предохраняться, чтобы исключить необходимость аборта. Живая вакцина безопасна для женщины, но губительна для плода. Иммунитет к вирусу вырабатывается спустя 3 месяца после введения аттенуированной вакцины. Для прививания используются импортные или отечественные препараты. Эффективность всех средств одинаково высока.
Прививки от дифтерии и столбняка перед беременностью
Существуют вакцины, направленные на выработку антител к нескольким болезням сразу. Чтобы обезопасить беременную женщину и ее будущего ребенка от негативных последствий дифтерии и столбняка, делается прививка АДСМ. По календарю иммунизация данной вакциной проводится через каждые 10 лет. Если срок действия предыдущей прививки истек, перед беременностью женщине обязательно вводятся под кожу аттенуированные возбудители дифтерии и столбняка. В период вынашивания плода запрещено делать прививки подобного рода.

Прививка АДСМ перед беременностью
Дифтерия передается воздушно-капельным путем. Ей легко заразиться при беременности, так как иммунитет ослаблен. Кроме того, у непривитой женщины в организме не вырабатываются антитела к возбудителю патологии – дифтерийной палочке. Симптомами болезни являются воспаление носоглотки, нарушение работы сердца и нервной системы. Происходит интоксикация организма, которая может стать причиной замирания беременности, выкидыша или преждевременных родов. Чтобы не допустить опасных последствий, за 1 месяц до планируемого зачатия необходимо пройти курс вакцинации.
Прививка от столбняка также важна. Данная инфекционная патология имеет бактериальное происхождение. Для плода столбняк является самой опасной болезнью, так как с вероятностью 100% малыш погибает. Яд, который выделяет возбудитель патологии, проникает под плаценту и поражает нервную систему ребенка в короткие сроки. Для будущей матери столбняк тоже опасен. Болезнь протекает тяжело и трудно поддается терапии. Больше всего страдает нервная система. Возможны судороги и временная потеря чувствительности. Единственный способ устранить возможность заражения дифтерией и столбняком – это пройти до начала беременности курс вакцинации.
Прививки для защиты от гриппа
Прививка от гриппа перед беременностью
Если 1 и 2 триместры предполагаемой беременности выпадают на сезон эпидемии инфекционных заболеваний, женщина должна заранее позаботиться о здоровье своем и своего будущего малыша. Прививка от гриппа – наиболее безопасная из всех представленных. Вакцина обновляется каждый год осенью, так как вирусы болезни все время мутируют, чтобы преодолевать защитные силы организма. Прививку рекомендуется ставить за 1-3 месяца до планируемого зачатия. Лучше всего проводить вакцинацию в сентябре или октябре.
Грипп переносится каждым человеком по-разному. Течение патологии зависит от иммунитета и наличия сопутствующих заболеваний. Беременным женщинам лучше всего не болеть гриппом. Многие эффективные препараты, применяемые для лечения данной патологии, запрещены в период вынашивания ребенка. Кроме того, грипп может вызвать серьезные осложнения и негативно сказаться на развитии плода. Нередко происходит внутриутробное инфицирование ребенка. Именно поэтому врач всегда рекомендует проходить противогриппозную вакцинацию до планируемого зачатия. Чаще всего для прививок используется препарат Гриппол. Он эффективен и максимально безопасен.
Перечень сделанных до беременности прививок женщина должна обязательно сохранить. При планировании следующей беременности вакцинацию от ветряной оспы проходить уже не нужно. Прививка от столбняка и дифтерии действует 10 лет. О нормальном протекании беременности и здоровье будущего ребенка необходимо позаботиться еще до зачатия. Это гарантия рождения здорового малыша и обеспечение хорошего самочувствия женщины в период вынашивания плода.
[youtube.player]Читайте также:






