Как лечить пиодермию бактериофагом
Патогенные микроорганизмы окружают нас везде, но при сильном иммунитете организм быстро с ними справляется. При ослабленной работе иммунной системы гноеродные бактерии на поверхности кожи быстро активизируются и приводят к развитию такого заболевания, как пиодермия стафилококковая. Избавиться от патологии можно, но только используя комплексный подход к терапии.
Особенности болезни
Чаще всего возбудителем заболевания является стафилококк. Эти бактерии довольно устойчивы, поэтому их можно встретить в воздухе, на предметах быта, коже человека. При ослаблении иммунитета патогенный микроорганизм быстро приводит к развитию заболевания.
Можно выделить несколько провоцирующих факторов стафилококковой пиодермии:
- Регулярное несоблюдение личной гигиены.
- Постоянные травмы, ссадины и порезы.
- Нарушенный метаболизм.
- Заболевания внутренних систем органов.
Почти 30 % людей являются носителем золотистого стафилококка. Подцепить возбудителя можно где угодно, возможно даже самозаражение, когда бактерия со здорового участка кожи попадает в ранку.
Часто встречается стафилококковая пиодермия у детей и протекает она гораздо тяжелее, учитывая, что у малышей иммунитет еще не полностью сформирован.
Независимо от формы заболевание считается заразным, поэтому требует срочного лечения.
Причины развития патологии
Стрептококковая инфекция попадает в организм через ранки и ссадины на коже, вызывая развитие воспалительного процесса. Патогенные микроорганизмы проникают в сальные и потовые железы, поражают волосяные фолликулы.
Активность размножения возбудителя и глубина проникновения инфекции зависят от силы иммунной системы.
Спровоцировать развитие стафилококковой пиодермии могут:
- Стоматологические проблемы.
- Лимфадениты.
- Гнойные поражения внутренних органов.
Если иммунитет ослаблен, то микроорганизмы размножаются бурно и быстро распространяются по организму. В ходе своей жизнедеятельности вырабатывают токсические вещества, которые и провоцируют развитие характерных симптомов интоксикации.
Важно начать терапию при появлении первых симптомов, чтобы снизить вероятность развития осложнений.
Разновидности патологии
Существует несколько типов стафилококковой пиодермии. Разновидности заболевания врачи выделяют следующие:
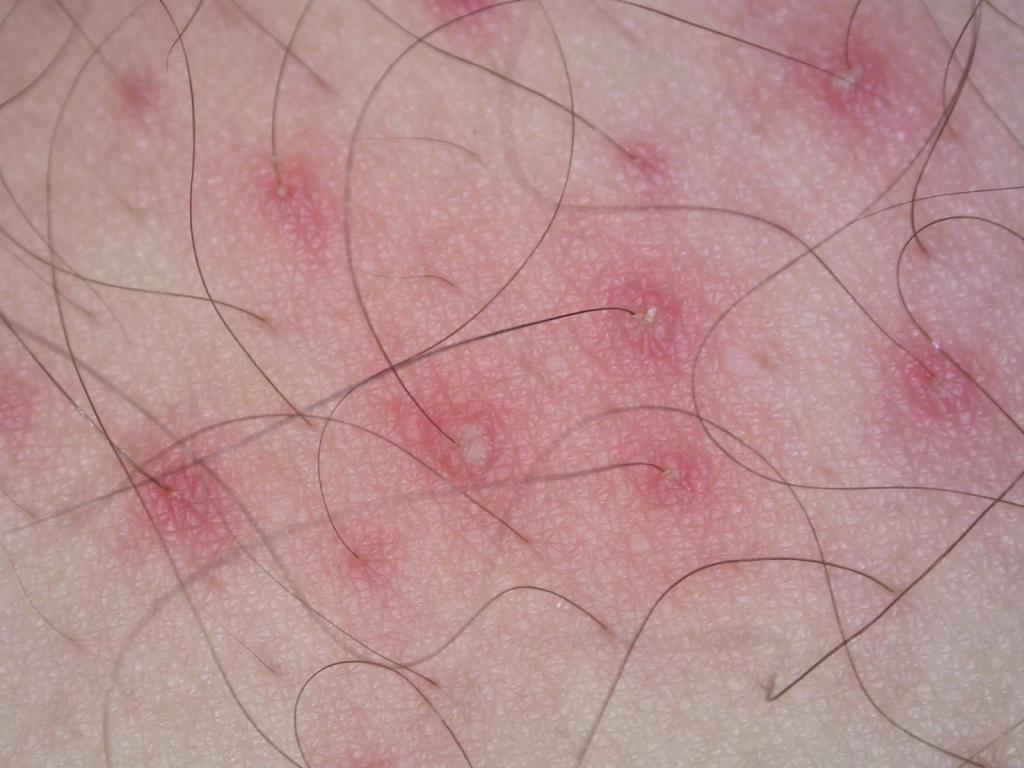
- Остиофолликулит. Локализуется патология в районе лица, может затрагивать волосистую часть головы. Поверхностная пиодермия часто проходит за короткий промежуток времени, не оставляя следов на коже. Если воспалительный процесс осложняется, то могут развиваться другие формы патологии.
- Стафилококковый фолликулит. При таком типе болезни воспаляется корень волоса. Из симптомов можно отметить покраснение вокруг фолликула, распространение инфекции на соседние ткани. При осложнении развивается абсцесс, который требует вскрытия. Пустула образуется размером с горошину с волоском в центре. Через несколько дней воспаление утихает, ранка подсыхает, а образовавшаяся корочка вскоре отваливается.
- Сикоз – это еще одна поверхностная форма патологии. Развивается часто на фоне остиофолликулита. Появляются множественные очаги воспаления чаще на лице, но могут затрагивать и подмышечные впадины.
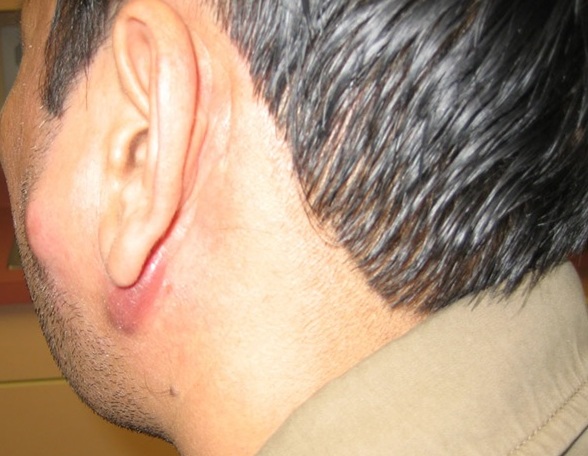
- Фолликулит абсцедирующий. Хроническая форма гнойно-воспалительного процесса. Чаще всего диагностируется у представителей сильного пола. Патология сопровождается появлением угрей, воспалением волосистой части головы. Если вскрываются пустулы с гнойным содержимым, то образуются свищи. Лечение стафилококковой пиодермии сложное и длительное.
По мнению специалистов, наиболее сложными формами патологии считаются гидраденит и фурункулез. Эти разновидности пиодермии сопровождаются выделением большого количества гноя. В патологический процесс вовлекаются соседние ткани.
Если имеет место гидраденит, то появляется повышенное потоотделение. Чаще всего такая форма диагностируется у представительниц женского пола. Фурункулез может развиться после сильного переохлаждения на фоне ослабленной иммунной системы.
Проявления заболевания
Независимо от формы стафилококковая пиодермия проявляет похожие симптомы, которые можно наблюдать сразу после проникновения в организм возбудителя заболевания. Среди основных проявлений отмечаются следующие:
- Покраснение и болевые ощущения.
- Зуд и жжение кожи.
- В районе образования пустул чувствуется покалывание.
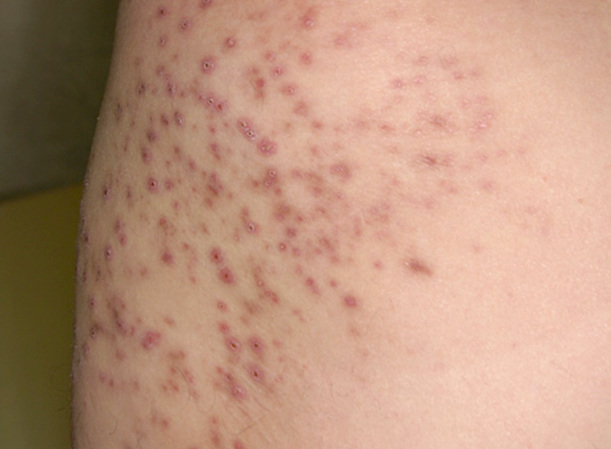
- Через несколько дней после заражения появляются множественные высыпания.
- Образуются гнойные пузырьки с красными краями.
- После разрыва пустул ранки заживают и исчезают.
Если патология затрагивает более глубокие слои кожи, то могут появляться рубцы после заживления.
К отличительным симптомам стафилококковой пиодермии можно отнести:
- Зуд кожных покровов.
- Множественные высыпания.
- Склонность к рецидивам.
Если заболевание переходит в хроническую форму, то болезненные ощущения становятся не такими выраженными. Кожные покровы становятся бугристыми, увеличивается выделение кожного сала и пота, что провоцирует появление новых образований.
Хроническая пиодермия характеризуется одновременным наличием заживающих ранок и образований с гнойным содержимым.
Стафилококковая пиодермия у взрослых женщин часто диагностируется на фоне гормональных нарушений. Патология может сопровождаться гинекологическими проблемами.
Постановка диагноза
Только тщательная диагностика стафилококковой пиодермии позволит выявить характер возбудителя и назначить адекватную терапию. Она включает следующие анализы и исследования:
- Общий анализ крови и мочи.
- Определение чувствительности возбудителя к антибактериальным препаратам. Для этого берут для исследования гнойное содержимое пустул.
- Обследование на сифилис.
- Если есть необходимость, потребуется консультация эндокринолога и невролога.
- Гормональные исследования на выявление сахарного диабета.
Для уточнения диагноза важно провести дифференциальную диагностику, чтобы отличить фурункулез от гидраденита и карбункула. Фолликулит можно перепутать с плоским лишаем или угревой сыпью.
Хроническую пиодермию необходимо дифференцировать от бромодермы, а сикоз - от трихофитии, но эта патология проявляется с более выраженными симптомами.
Патология у детей
Гнойно-воспалительные поражения кожи часто имеют место у младенцев первых месяцев жизни, что связано с низкой активностью местного иммунитета. Верхний слой кожи у малышей имеет щелочную среду, что является благоприятным для развития патогенной микрофлоры.
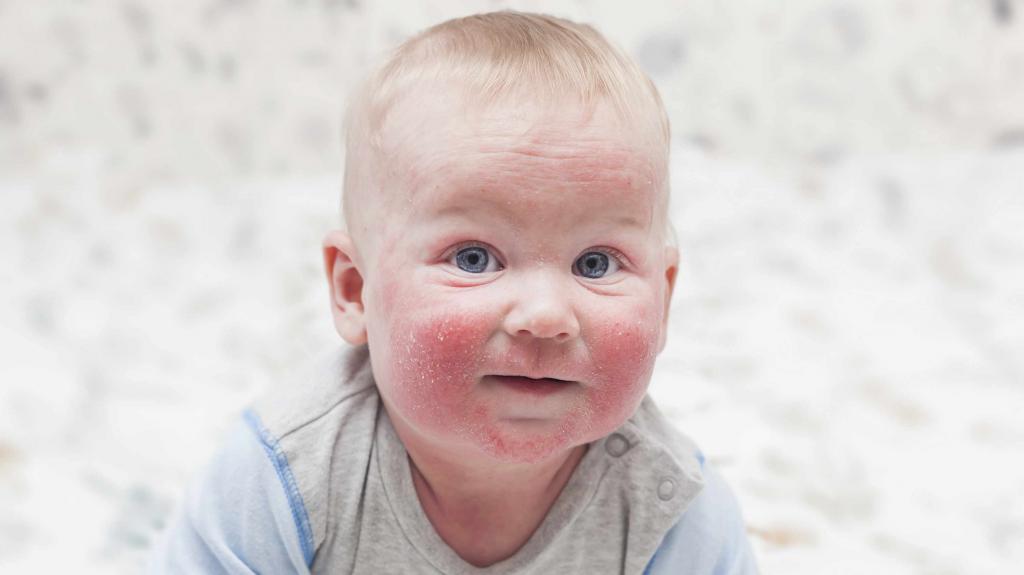
Кожные покровы ребенка еще не приспособились к перепадам температуры, функционирование потовых желез не налажено. Все эти факторы провоцируют развитие патологии, но можно выделить еще несколько причин:
- Нехватка витаминов в рационе мамы, если грудничок на естественном вскармливании или в смесях.
- Заболевания пищеварительного тракта.
- Опрелости на коже.
- Ссадины, ранки на теле малыша.
- Плохое соблюдение гигиены.
- Аллергия.
- Нарушение метаболизма.
- Заболевания нервной системы.
- Интоксикация организма.
- Сахарный диабет.
Многие родители не обращают внимания на симптомы стафилококковой пиодермии. Они отправляют малыша в ясли или сад, не задумываясь, что эта инфекция очень заразна.
Классическое лечение
Стафилококковая пиодермия обязательно лечится с использованием антибактериальных лекарств. Чаще всего их приходится наносить на кожные участки наружно, но при осложненном течении болезни врач назначает прием антибиотиков внутрь.
Если болезнь протекает в острой форме, то препараты принимают на протяжении недели. При переходе патологии в хроническую форму антибактериальная терапия длится не менее 15 дней. Специалисты предпочитают использовать в лечении препараты широкого спектра действия.
Среди наиболее популярных и эффективных лекарств можно назвать следующие:
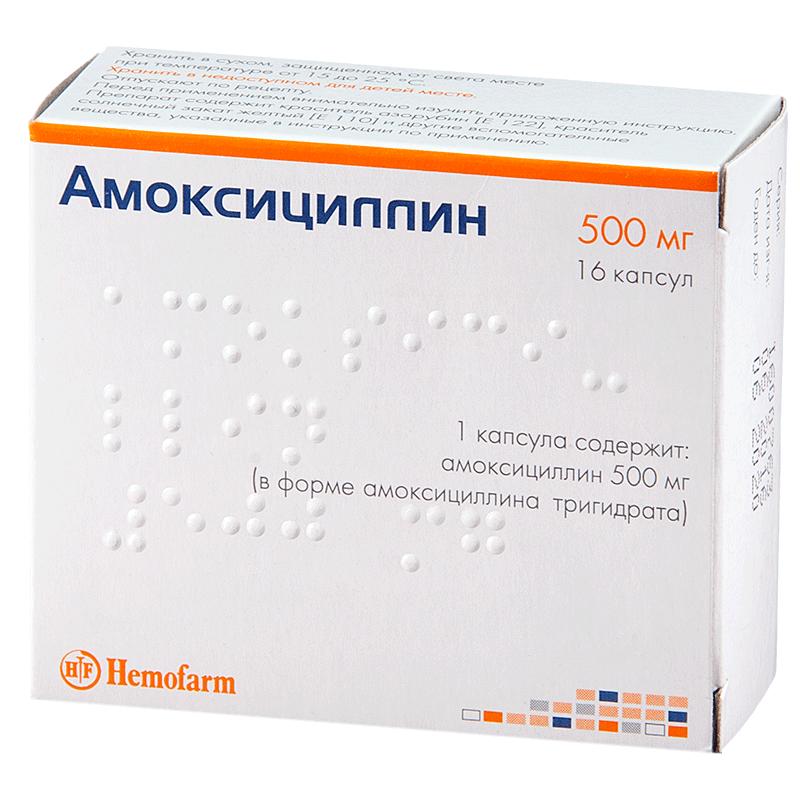
Лечение стафилококковой пиодермии препаратами должно проводиться только под контролем врача.
Наружное лечение заболевания
Наравне с внутренним приемом антибиотиков каждому пациенту назначается наружное использование лекарственных средств. Эффективными являются:
Длительность терапии определяется лечащим врачом. Если после нанесения наружного средства симптоматика не уменьшается, а появляются признаки аллергической реакции, то необходимо сообщить доктору и подобрать другое лекарство.
Терапия для иммунитета и комбинированное лечение
Для повышения эффективности терапии врачи предпочитают чаще всего назначать пациентам комбинированные лекарства, которые одновременно снимают воспалительный процесс и уничтожают бактерии. С хорошей стороны зарекомендовали себя следующие препараты:
Для ускорения выздоровления показана иммуностимулирующая терапия. Для этого врач вводит пациенту специальную вакцину, которая стимулирует образование иммунных клеток для борьбы с инфекцией.
Иммуностимулирующая терапия показана в случаях, когда заболевание часто рецидивирует. Из препаратов, обладающих таким действием, назначают:
Классическое лечение можно усилить назначением гелий-неонового облучения. Процедуру назначают ежедневно на протяжении двух недель.
Хирургическое лечение
Если патологический процесс протекает с осложнением и налицо симптомы некроза ткани, то без хирургического вмешательства не обойтись. Суть операции заключается в следующем:
- Хирург вскрывает гнойник.
- Вычищает содержимое.
- Осуществляет обработку антисептическими средствами.
- Устанавливает дренаж.
Лечение пиодермии у детей
Если патология протекает без осложнений, то госпитализация малыша не требуется, терапию можно проводить амбулаторно. Правильно выбранная тактика лечения поможет быстро победить патологию. Терапия у детей включает следующие меры:
При осложнениях доктор назначает ребенку следующие препараты:
Для эффективного лечения важно ребенку правильно обрабатывать пораженные участки кожи. Первые процедуры лучше доверить специалисту и провести в поликлинике у дерматолога. Последующие можно проводить в домашних условиях по следующему алгоритму:
- Тщательно помыть руки.
- Надеть одноразовые перчатки.
- Обработать последовательно отдельно каждый пораженный участок, используя ватный тампон.
- Здоровую кожу обработать антисептическим средством.
- После подсыхания эпидермиса нанести прописанную врачом мазь.
- Надеть на ребенка тщательно проглаженную с двух сторон одежду.
По такому алгоритму обрабатывается кожа у детей разного возраста.
Народная медицина против пиодермии
Если заболевание протекает без осложнений, то можно воспользоваться рецептами народных лекарей. Они помогут устранить зуд кожи, приостановить размножение патогенной микрофлоры. Доказали свою эффективность в терапии следующие рецепты:
- Взять 20 г листьев чистотела и залить 100 мл растительного масла. Настоять несколько дней и использовать для обработки пораженных участков три раза в сутки на протяжении 3 недель.

- 2 ложки семян укропа залить кипящей водой в количестве 0,5 литров. После настаивания обрабатывать кожу до 5 раз в день.
- Из сырого картофеля отжать сок, пропитать им салфетку и прикладывать к воспаленной коже на 2 часа.
- Хорошо помогает укрепить организм, повысить его невосприимчивость к инфекциям отвар из корней и листьев одуванчика. Для его приготовления необходимо 2 ложки сырья залить стаканом воды и кипятить на слабом огне 10 минут, потом оставить на несколько часов для настаивания. Пить средство рекомендуется до еды по 100 мл.
Осложнения заболевания
Пускать на самотек или заниматься самолечением пиодермии опасно, так как патология может привести к серьезным последствиям. Среди осложнений могут быть следующие:
- Сепсис.
- Аллергическая реакция с отеком Квинке.
- Гангрена.
- Поражение инфекцией костной системы и внутренних систем органов.
- Лимфангит.
- Воспаление сетчатки глаза.
- Тромбоз сосудов в головном мозге.
- Воспаление мозговых оболочек.
- Медиастинит гнойной формы.
Профилактика заболевания
Любое инфекционное заболевание кожи проще предупредить, чем лечить. Особенно если имеется склонность к пиодермии. К мерам профилактики можно отнести следующие:
- Строго следить за правилами личной гигиены.
- Одежда должна быть из натуральных тканей и не тесная, чтобы не раздражать кожные покровы.
- Любые ссадины, порезы надо тщательно дезинфицировать.
- Использовать средства с антибактериальным эффектом для ухода за кожей.
- Следить за уровнем потоотделения.
- Регулярно стирать верхние вещи, а нижнее белье менять ежедневно.
- Укреплять иммунитет.
- Проводить закаливающие процедуры.
- Устранять своевременно любые очаги воспаления.
- Заниматься лечением патология в хронической форме: тонзиллит, пиелонефрит, холецистит. К мерам профилактики можно отнести следующие: Строго следить за правилами личной гигиены.
- Если кожа склонна к воспалительным реакциям, то любые ссадины, мелкие ожоги надо обрабатывать спиртом, а потом промывать перекисью водорода. После обработки наложить стерильную повязку.
Стафилококковая пиодермия не только портит внешний вид, но и опасна своими серьезными осложнениями. К лечению необходимо приступать сразу же, как болезнь будет обнаружена.
[youtube.player]Действующее вещество:
Инструкция по медицинскому применению
Пиобактериофаг комплексный
Инструкция по медицинскому применению - РУ № ЛС-000700
Дата последнего изменения: 28.06.2017
Раствор для приема внутрь, местного и наружного применения.
В 1 мл лекарственного препарата содержится:
Стерильные очищенные фильтраты фаголизатов бактерий Staphylococcus, Enterococcus, Streptococcus, энтеропатогенных Escherichia coli, Proteus vulgaris, Proteus mirabilis (с активностью по Аппельману - не менее 10 -5 ), Pseudomonas aeruginosa, Klebsiella pneumoniae, Klebsiella oxytoca (с активностью по Аппельману - не менее 10 -4 ) - до 1 мл.
консервант - 8-гидроксихинолина сульфат - 0,0001 г/мл (содержание расчетное);
или 8-гидроксихинолина сульфата моногидрат в пересчете на 8-гидроксихинолина сульфат - 0,0001 г/мл (содержание расчетное).
Прозрачная жидкость желтого цвета различной интенсивности, возможен зеленоватый оттенок.
Препарат вызывает специфический лизис бактерий Staphylococcus, Enterococcus, Streptococcus, энтеропатогенных Escherichia coli, Proteus vulgaris, Proteus mirabilis, Pseudomonas aeruginosa, Klebsiella pneumoniae, Klebsiella oxytoca.
Лечение и профилактика гнойно-воспалительных и кишечных заболеваний, вызванных стафилококками, энтерококками, стрептококками, синегнойной палочкой, клебсиеллами, патогенной кишечной палочкой различных серогрупп, протеем при внутреннем, ректальном и наружном применении.
- заболевания уха, горла, носа, дыхательных путей и легких - воспаления пазух носа, среднего уха, ангина, фарингит, ларингит, трахеит, бронхит, пневмония, плеврит;
- хирургические инфекции - нагноения ран, ожоги, абсцесс, флегмона, фурункулы, карбункулы, гидроаденит, панариции, парапроктит, мастит, бурсит, остеомиелит;
- урогенитальные инфекции - уретрит, цистит, пиелонефрит, кольпит, эндометрит, сальпингоофорит;
- посттравматические конъюнктивиты, кератоконъюнктивиты, гнойные язвы роговицы и иридоциклиты;
- энтеральные инфекции - гастроэнтероколит, холецистит, дисбактериоз;
- генерализованные септические заболевания;
- гнойно-воспалительные заболевания новорожденных - омфалит, пиодермия, конъюнктивит, гастроэнтероколит, сепсис и др.;
- другие заболевания, вызванные бактериями стафилококков, стрептококков, энтерококков, протея, клебсиелл пневмонии и окситока, синегнойной и кишечной палочек.
С профилактической целью препарат используют для обработки операционных и свежеинфицированных ран, а также для профилактики внутрибольничных инфекций по эпидемическим показаниям.
Гиперчувствительность к компонентам препарата.
Целесообразно применение препарата при беременности и в период грудного вскармливания.
Лечение гнойно-воспалительных заболеваний с локализованными поражениями должно проводиться одновременно как местно, так и через рот, 7-20 дней (по клиническим показаниям).
В зависимости от характера очага инфекции бактериофаг применяют:
1. Местно в виде орошения, примочек и тампонирования жидким фагом в количестве до 200 мл в зависимости от размеров пораженного участка. При абсцессах бактериофаг вводят в полость очага после удаления гноя с помощью пункции. Количество вводимого препарата должно быть несколько меньше объема удаленного гноя. При остеомиелите после соответствующей хирургической обработки в рану вливают бактериофаг по 10-20 мл.
2. Введение в полости - плевральную, суставную и другие ограниченные полости до 100 мл бактериофага, после чего оставляют капиллярный дренаж, через который в течение нескольких дней повторно вводят бактериофаг.
3. При циститах, пиелонефритах, уретритах препарат принимают внутрь. В случае, если полость мочевого пузыря или почечной лоханки дренированы, бактериофаг вводят через цистостому или нефростому 1-2 раза в день по 20-50 мл в мочевой пузырь и по 5-7 мл в почечную лоханку.
4. При гнойно-воспалительных гинекологических заболеваниях препарат вводят в полость вагины, матки в дозе 5-10 мл ежедневно однократно.
5. При гнойно-воспалительных заболеваниях уха, горла, носа препарат вводят в дозе 2-10 мл 1-3 раза в день. Бактериофаг используют для полоскания, промывания, закапывания, введение смоченных турунд (оставляя их на 1 час).
6. При конъюнктивитах и кератоконъюнктивитах препарат закапывают по 2-3 капли 4-5 раз в день, при гнойной язве роговицы - по 4-5 капель, при гнойных иридоциклитах препарат применяют по 6-8 капель каждые 3 часа в сочетании с приемом внутрь.
7. При лечении стоматитов и хронических генерализованных пародонтитов препарат используют в виде полосканий полости рта 3-4 раза в день в дозе 10-20 мл, а также введением в пародонтальные карманы турунд, пропитанных пиобактериофагом, на 5-10 минут.
8. При кишечных формах заболевания, заболеваниях внутренних органов, дисбактериозе бактериофаг применяют через рот и в клизме. Через рот бактериофаг дают 3 раза в сутки натощак за 1 час до еды. В виде клизм назначают 1 раз в день вместо одного приема через рот.
Рекомендуемые дозировки препарата
| Возраст | Доза на 1 прием (в мл) | |
| через рот | в клизме | |
| До 6 месяцев | 5 | 10 |
| От 6 месяцев до 1 года | 10 | 20 |
| От 1 года до 3 лет | 15 | 30 |
| С 3 до 8 лет | 20 | 40 |
| От 8 лет и старше | 30 | 50 |
Применение бактериофагов не исключает использования других антибактериальных препаратов. В случае если до применения бактериофага для лечения ран применялись химические антисептики, рана должна быть тщательно промыта стерильным 0,9% раствором натрия хлорида.
Применение бактериофага у детей (до 6 месяцев).
При сепсисе, энтероколите новорожденных, включая недоношенных детей, бактериофаг применяют в виде высоких клизм (через газоотводную трубку или катетер) 2-3 раза в сутки (см. табл.). При отсутствии рвоты и срыгивания возможно применение препарата через рот. В этом случае он смешивается с грудным молоком. Возможно сочетание ректального (в клизмах) и перорального (через рот) применения препарата. Курс лечения 5-15 дней. При рецидивирующем течении заболевания возможно проведение повторных курсов лечения. С целью профилактики сепсиса и энтероколита при внутриутробном инфицировании или опасности возникновения внутрибольничной инфекции у новорожденных детей бактериофаг применяют в виде клизм 2 раза в день в течение 5-7 дней.
При лечении омфалитов, пиодермий, инфицированных ран препарат применяют в виде аппликаций ежедневно двукратно (марлевую салфетку смачивают бактериофагом и накладывают на пупочную ранку или на пораженный участок кожи).
Применение препарата возможно в сочетании с другими лекарственными средствами, в том числе с антибиотиками.
Важным условием эффективной фаготерапии является предварительное определение чувствительности возбудителя к бактериофагу и раннее применение препарата.
Не пригоден к применению препарат во флаконах с нарушенной целостностью или маркировкой, при истекшем сроке годности, при помутнении.
Вследствие содержания в препарате питательной среды, в которой могут развиваться бактерии из окружающей среды, вызывая помутнение препарата, необходимо при вскрытии флакона соблюдать следующие правила:
- тщательно мыть руки;
- обработать колпачок спиртсодержащим раствором;
- снять колпачок, не открывая пробки;
- не класть пробку внутренней поверхностью на стол или другие предметы;
- не оставлять флакон открытым;
- вскрытый флакон хранить только в холодильнике.
Перед использованием флакон с бактериофагом необходимо встряхнуть и просмотреть. Препарат должен быть прозрачным.
Вскрытие флакона и извлечение необходимого объема препарата может проводиться стерильным шприцем путем прокола пробки. Препарат из вскрытого флакона при соблюдении условий хранения, вышеперечисленных правил и отсутствии помутнения, может быть использован в течение всего срока годности.
Влияние на способность к управлению транспортными средствами и механизмами .
Раствор для приема внутрь, местного и наружного применения во флаконах по 20 или 100 мл. 8 флаконов по 20 мл или 1 флакон по 100 мл в пачке из картона с инструкцией по применению.
При температуре от 2 до 8°С в защищенном от света и недоступном для детей месте.
При температуре от 2 до 8°С, допускается транспортирование при температуре от 9 до 25°С не более 1 месяца.
2 года. Препарат с истекшим сроком годности применению не подлежит.
[youtube.player]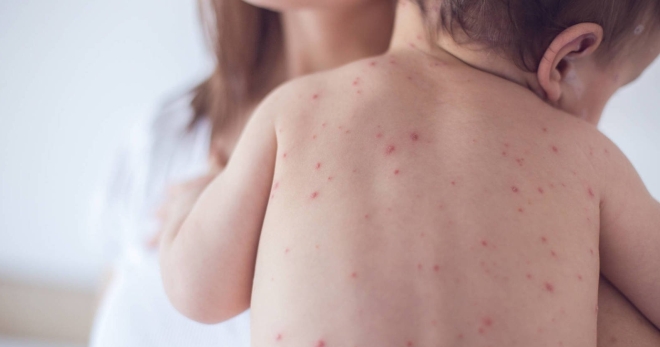
Местный иммунитет, как и общий, формируется постепенно, по мере взросления человека. Из-за нестабильности защитной системы кожа малышей сильнее подвержена разным инфекционным заболеваниям, например, пиодермии. Она часто диагностируется у детей до 4-5 лет, но встречается и в более позднем возрасте.
Пиодермия – что это такое?
Описываемая патология объединяет разные поражения кожи бактериального характера. Особенности пиодермии у детей заключаются в нескольких вариантах течения болезни. Инфицирование может произойти и на фоне уже имеющихся местных или системных проблем (вторичное), и при совершенно здоровом эпидермисе после воздействия неблагоприятных факторов (первичное). Пиодермия у детей возникает из-за активизации и размножения гноеродных микроорганизмов. Возбудителями патологии являются преимущественно стафилококки и стрептококки.
Гнойничковые поражения кожи чаще наблюдаются у младенцев, особенно в первые месяцы жизни. Пиодермия у новорожденных развивается на фоне низкой активности местного иммунитета. Их эпидермис тонкий и чувствительный, имеет щелочную реакцию, а не кислотную, что является благоприятной средой для размножения бактерий. Кожа еще не приспособлена к температурным перепадам, изменению влажности, работа потовых желез не отлажена. Перечисленные факторы способствуют активизации патогенных микроорганизмов.
Пиодермия у детей возникает и по следующим причинам:
- авитаминоз;
- несбалансированный рацион;
- болезни пищеварительной системы;
- наличие опрелостей;
- открытые ранки, царапины на коже;
- несоблюдение гигиенических норм;
- стрессы;
- аллергические реакции;
- нарушения обменных процессов;
- физические перегрузки;
- поражения центральной нервной системы;
- интоксикации;
- нейроциркуляторная дисфункция;
- сахарный диабет.
Некоторые родители игнорируют особенности рассматриваемого недуга, и позволяют больному малышу посещать детский сад или школу. Ответ на вопрос, пиодермия заразна или нет, положительный, поэтому инфицированного ребенка важно изолировать. В обучающих учреждениях заболевание быстро распространится и может начаться эпидемия. Пиодермия у новорожденных детей тоже часто возникает после заражения. Причиной являются внутрибольничные инфекции, это самый опасный вид патологии.
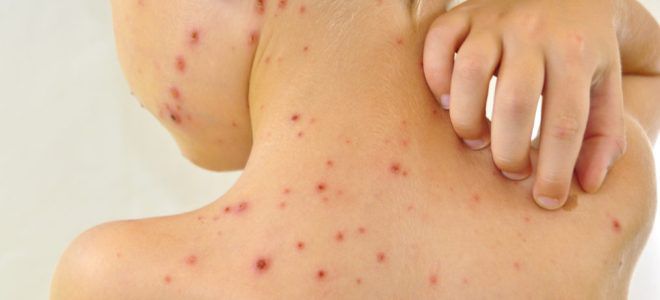
Пиодермия у детей – симптомы
Клиническая картина гнойничкового поражения кожи зависит от его вариации. Есть несколько форм, в которых протекает пиодермия, виды и специфические признаки болезни зависят от ее возбудителя. Выделяют 2 типа инфекции, стрептококковый и стафилококковый. Каждый из них включает несколько дерматологических патологий с собственной симптоматикой.
Для представленной формы заболевания характерно поверхностное заражение кожи. Стрептококковая пиодермия может протекать в следующих вариантах:
- Импетиго. Это небольшие тонкостенные пузырьки, наполненные серозно-гнойным мутным содержимым, чаще образуются на лице.
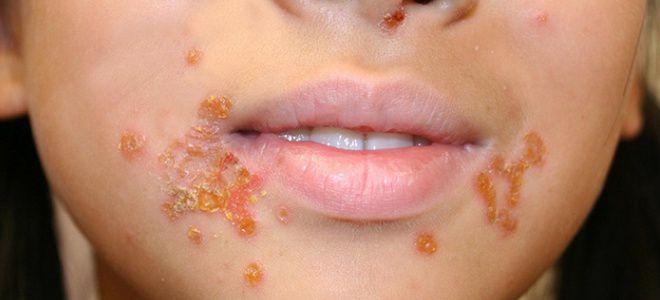
- Рожа. Воспаление крупных ограниченных зон кожи. Ниже наглядно показано, как выглядит такая пиодермия у детей, фото отражает наличие четких краев и яркой окраски пятен.
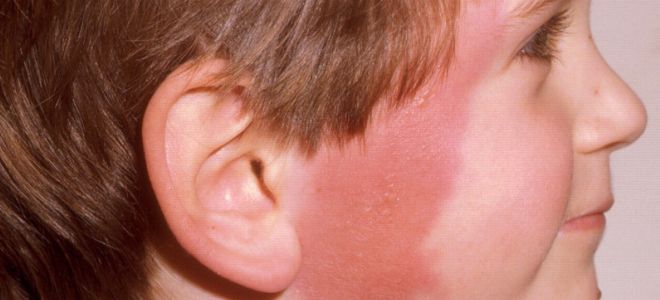
- Вульгарная эктима. Глубокие язвы, долго и сложно заживают, склонны к повторным воспалениям.
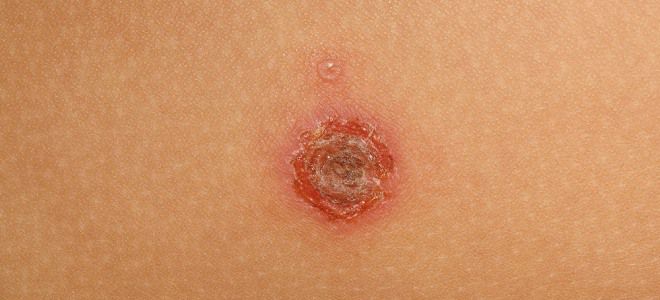
- Сухая стрептодермия. Несколько розово-красных пятен на конечностях, покрытых мелкими светлыми чешуйками.
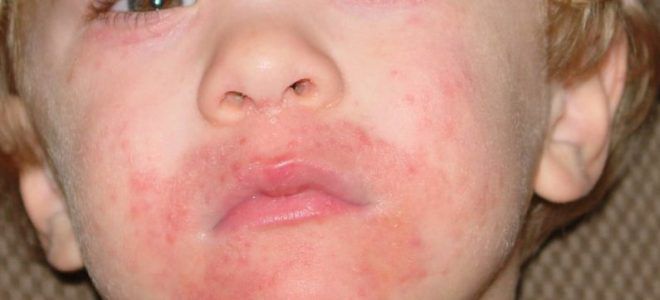
- Простой лишай лица. Высыпания на щеках и подбородке с выраженными границами более насыщенного цвета, чем по центру.
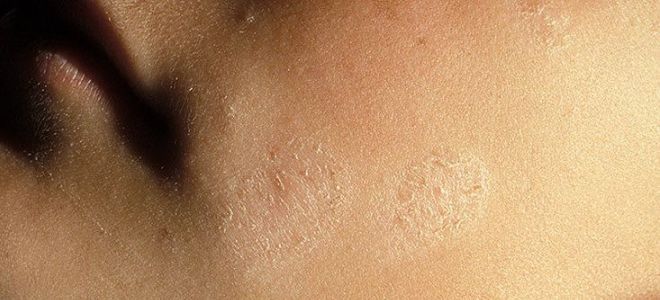
Описываемый тип патологического процесса чаще возникает в области скопления волосяных фолликулов. Стафилококковая пиодермия имеет такие формы:
- Остиофолликулит. Маленькие гнойнички, пронизанные в центре волосом. Спустя 4-5 дней они лопаются, покрываются корочками, которые позже отпадают.
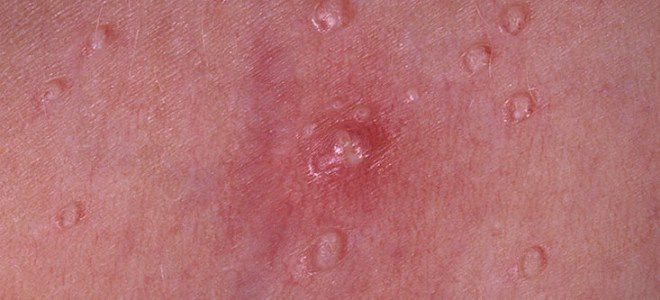
- Фолликулит. Более крупные волдыри с желто-зеленым содержимым. Они образуются непосредственно в волосяном фолликуле. Вскрытие происходит через 7-8 суток. На месте пузырьков появляются желтые корки.
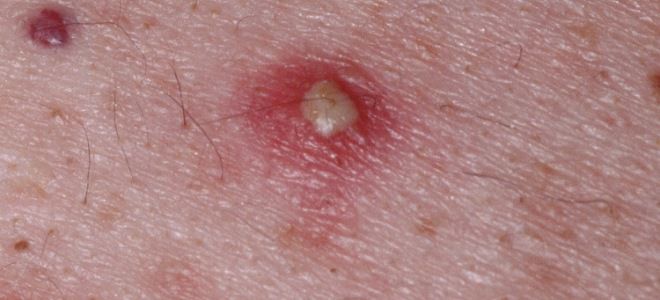
- Глубокий фолликулит. Большие гнойники, сопровождающиеся выраженным воспалением и болезненностью.
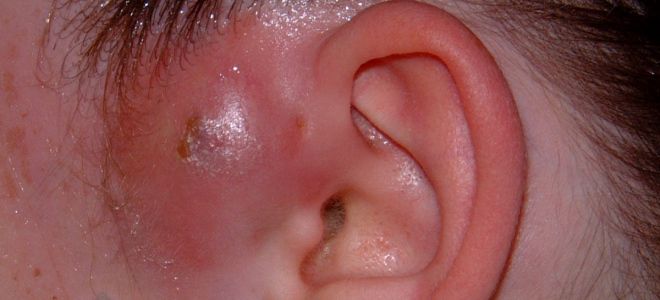
- Эпидемическая пузырчатка. Возникает такая пиодермия у детей сразу после рождения. Вся поверхность кожи покрыта очень маленькими пузырьками.
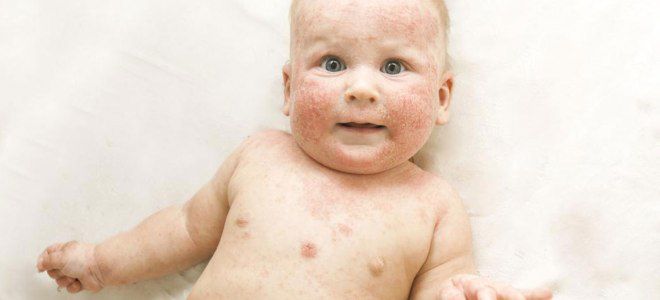
- Фурункул. Глубокое воспаление с частичным отмиранием кожи.
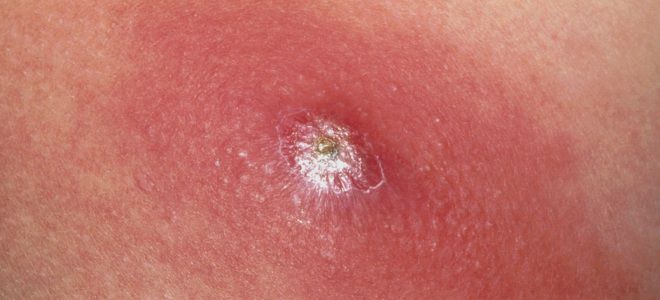
- Карбункул. Параллельное поражение нескольких волосяных фолликулов с сильным нагноением.
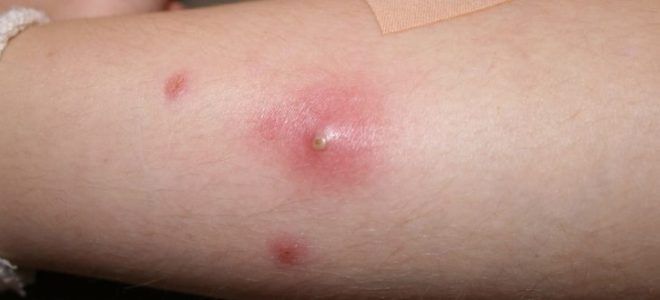
- Гидраденит. Тяжелое воспаление потовых желез, особенно часто случается в области подмышек.
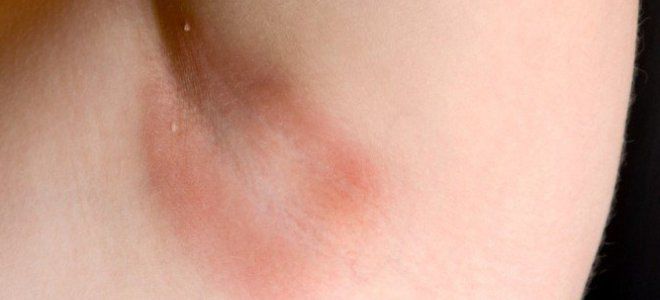
Пиодермия у детей – лечение
Терапевтический подход должен разработать педиатр или дерматолог после выяснения возбудителя заболевания. Важно подобрать корректный комплекс мероприятий, чтобы не осложнилась пиодермия, лечение предполагает и местную обработку кожи, и прием системных медикаментов. Самостоятельно приобретать и давать ребенку антибиотики опасно, их назначает только врач.
Неосложненные виды гнойных дерматологических воспалений подлежат местной терапии. Помещения в стационар не требует данная пиодермия у детей, лечение в домашних условиях, выполненное правильно, обеспечивает быстрое и полное выздоровление. Оно включает:
- Дезинфекцию участков здоровой кожи Хлоргексидином, салициловым или борным спиртом, Мирамистином и другими антисептическими растворами.
- Обработку очагов поражения анилиновыми красителями, например, Фукорцином, или йодом. Можно делать примочки с сульфатом цинка или марганцовкой.
- Накладывание местных противомикробных, кортикостероидных препаратов. Мазь при пиодермии у детей подбирается в зависимости от характера воспаления и его тяжести. Сначала используются средства на основе дегтя, серы, ихтиола. При неэффективности таких медикаментов назначаются антибактериальные мази (Эритромицин, Левомеколь, Линкомицин). В редких случаях требуются гормональные препараты – Лоринден, Преднизолон, Оксикорт.
Системные средства рекомендуются, если диагностирована осложненная пиодермия у детей, симптомы и лечение в таких ситуациях тяжелее. Используются следующие группы медикаментов:
- антибиотики (Неомицин, Ампициллин);
- сульфаниламиды (Норсульфазол, Бисептол);
- иммуностимуляторы (Амиксин, Иммунал);
- антигистаминные (Зодак, Телфаст);
- бактериофаги и аутовакцины.
Для эффективной терапии важно корректно проводить санацию очагов воспаления и здоровой кожи. Первые сеансы выполняются в больнице, если у ребенка обнаружена пиодермия, как лечить патологию в домашних условиях, показывает дерматолог. Следующие процедуры осуществляются родителями самостоятельно. Они должны проводиться регулярно и правильно.
Обработка кожи при пиодермии у детей:
- Тщательно вымыть руки.
- Надеть одноразовые медицинские перчатки.
- Отдельно обработать каждый очаг воспаления назначенным препаратом. Для каждого дефекта важно использовать чистый ватный шарик или тампон.
- Протереть здоровую кожу антисептиком.
- Дождаться подсыхания эпидермиса. Нанести рекомендованную мазь.
- Одеть малыша в чистую и проглаженную с 2-х сторон одежду или завернуть в аналогично обработанные пеленки.
Пиодермия – осложнения
Если игнорировать проблему, могут возникнуть опасные для здоровья и жизни последствия. Даже пиодермия лица у детей способна обернуться некрозом тканей. Возможные осложнения:
- лимфангит;
- сепсис;
- острая аллергическая реакция с отеком Квинке;
- интертригинозная стрептодермия;
- гангрена;
- инфекционное поражение костей и внутренних органов;
- воспаление сетчатки;
- гнойный медиастинит;
- абсцесс;
- тромбоз сосудов мозга;
- менингит;
- летальный исход.
Читайте также:


